Le sindromi coronariche acute (SCA) rappresentano manifestazioni cliniche drammatiche dell'aterosclerosi, associate a un elevato rischio di eventi cardiaci maggiori e di morte precoce. Nella maggior parte dei casi, queste sindromi sono determinate dalla rottura o fissurazione di una placca aterosclerotica e dalla conseguente trombosi endoluminale, che può essere persistente o transitoria. L'infarto miocardico acuto con sopraslivellamento del tratto ST (STEMI) è una patologia la cui efficacia di trattamento è tempo-dipendente: una rapida riperfusione migliora la prognosi e riduce il danno infartuale. Il concetto "tempo è muscolo" è provato oltre ogni dubbio, evidenziando l'importanza cruciale della fase preospedaliera nel trattamento dello STEMI. Anche le SCA con ST non persistentemente elevato (SCA-NSTE) ad alto rischio richiedono un trattamento aggressivo, con trasferimento ai centri Hub per coronarografia e possibile rivascolarizzazione entro 24-72 ore dal ricovero. Nei pazienti con SCA-NSTE ad altissimo rischio, la rivascolarizzazione deve avvenire in tempi rapidi, simili a quelli dello STEMI.

Il Trattamento Preospedaliero e le Terapie Antitrombotiche
La presa in carico del paziente con STEMI da parte del Servizio di emergenza territoriale 118 costituisce un'opportunità significativa per ricanalizzare l'arteria infartuale o migliorare la circolazione coronarica in vista della successiva angioplastica primaria. Sia dal punto di vista farmacologico sia in base alle evidenze sperimentali, le terapie fibrinolitiche e antitrombotiche mostrano maggiore efficacia nelle primissime ore dall'inizio dei sintomi ischemici. Dopo 2-4 ore, il rapporto rischio/beneficio di queste terapie tende a diventare sfavorevole. La somministrazione di qualunque altro farmaco o cocktail farmacologico è per lo più basata su dati di farmacologia clinica, sul buon senso clinico o sul consenso di esperti.
Al momento del primo contatto medico, il trattamento dei pazienti con dolore toracico sospetto per STEMI prevede la sedazione del dolore, la somministrazione di aspirina, nitrato sublinguale e ossigeno, secondo l'acronimo M.A.N.O. (morfina, aspirina, nitrato, ossigeno). Le più recenti Linee Guida Europee suggeriscono un utilizzo individualizzato di queste terapie, ad eccezione dell'aspirina, che è una raccomandazione di grado IC. È raccomandata anche la terapia di supporto nel caso di sintomi aggiuntivi come dispnea, ipotensione o bradicardia.
Gestione del Dolore e Farmaci di Supporto
La sedazione del dolore è fondamentale, non solo per le ovvie implicazioni umane, ma anche perché questo sintomo è associato a un'intensa attivazione simpatica che provoca vasocostrizione, tachicardia e ipertensione, fenomeni negativi nei pazienti con dolore di natura coronarica. I farmaci più comunemente utilizzati sono gli analgesici oppioidi, tipicamente 4-8 mg di morfina per via endovenosa con boli aggiuntivi di 2 mg a intervalli di 5-15 minuti.
L'aspirina dovrebbe essere somministrata a tutti i pazienti con STEMI il prima possibile. È dimostrato che l'uso di questo farmaco riduce del 20% gli eventi coronarici maggiori e presenta poche controindicazioni, quali ipersensibilità vera, sanguinamento gastrointestinale in atto, gravi diatesi emo-coagulative note o malattia epatica grave. Raramente, l'aspirina può provocare broncospasmo nei pazienti asmatici. L'aspirina deve essere somministrata alla dose di 150-300 mg in una forma masticabile (priva di rivestimento gastro-protettivo), poiché quest'ultimo potrebbe rallentare l'assorbimento del farmaco e, di conseguenza, la sua azione. Se l'assunzione orale non è possibile o se non è disponibile l'aspirina masticabile, il farmaco può essere somministrato per via endovenosa (250-500 mg di acetilsalicilato di lisina). Non sono ad oggi disponibili dati di confronto tra le due diverse modalità di somministrazione.
La nitroglicerina e l'isosorbide-dinitrato sono i farmaci antianginosi più efficaci nella fase acuta e possono essere somministrati per via sublinguale (compressa o spray) nei pazienti con dolore toracico in atto di probabile natura coronarica. Sono controindicati nei pazienti con ipotensione o che hanno assunto da poco inibitori della fosfodiesterasi-5. L'ossigenazione (2-4 l/min con maschera facciale o cannule nasali) è utile nei pazienti con dispnea, ipossici o con iniziale scompenso.
I 50 anni del GIC | Progressi nel trattamento dell'infarto miocardico acuto
Raccomandazioni sull'Aspirina e Terapie Riperfusive
Una raccomandazione fondamentale è che nei pazienti con dolore toracico sospetto, al momento del primo contatto medico, in assenza di controindicazioni, deve essere somministrata aspirina in una formulazione ad assorbimento rapido (masticabile, alla dose orale di 150-300 mg o per via endovenosa alla dose di 250-500 mg).
La fibrinolisi, eseguita nelle fasi precoci dell'insorgenza dei sintomi prima del ricovero ospedaliero, si è dimostrata superiore rispetto a quella eseguita in ospedale e anche rispetto all'angioplastica primaria, pur nel contesto di una rete per il trattamento dello STEMI. Le Linee guida ESC sullo STEMI raccomandano la terapia fibrinolitica in pazienti soccorsi preferenzialmente entro 2 ore dall'inizio dei sintomi, senza controindicazioni al trattamento e con un "time-to-balloon" stimato superiore a 90 minuti.
Nella Regione Emilia-Romagna, è stata scelta l'angioplastica primaria come strategia di riperfusione nello STEMI, poiché nella maggior parte del territorio regionale la PPCI (Primary Percutaneous Coronary Intervention) è eseguibile entro i tempi consigliati dalle Linee Guida. Tuttavia, nelle aree più remote o disagiate, quando i tempi di trasporto al centro Hub per l'angioplastica primaria siano prevedibilmente superiori a 90 minuti, è auspicabile l'esecuzione della fibrinolisi in ambulanza o nel PS dell'ospedale periferico, se la sintomatologia è comparsa da non più di 2 ore in soggetti di età inferiore a 75 anni e con valori pressori ben controllati. In ogni caso, senza attendere il risultato della terapia fibrinolitica, il paziente deve essere trasportato presso un centro Hub per eseguire, in caso di mancata riperfusione, la coronarografia.
L'Eparina nel Contesto della Fibrinolisi e della PPCI
I pazienti trattati con fibrinolisi dovranno ricevere un bolo di eparina non frazionata (60 U/kg, massimo 4.000 U, seguite da infusione di 12 U/kg, massimo 1.000 U/ora per 24-48 ore), aspirina e clopidogrel (carico di 300 mg seguito da 75 mg al giorno). Esistono prove che l'eparina non aumenta la pervietà coronarica precoce in corso di SCA, nemmeno se utilizzata a dosi molto elevate, né altri anticoagulanti hanno fornito risultati migliori.

Secondo l'esperienza dei membri del gruppo di lavoro, l'eparina è fondamentale per prevenire la riocclusione coronarica dopo fibrinolisi e per evitare la trombosi dei materiali utilizzati in corso di PPCI. Tale modalità è raccomandata dalle Linee Guida pur in assenza di evidenze specifiche. Poiché per gli altri anticoagulanti di comune uso ospedaliero (enoxaparina, fondaparinux e bivaluridina) non esistono prove di efficacia in fase preospedaliera, il gruppo di lavoro concorda sull'utilizzo dell'eparina non frazionata (UFH), farmaco il cui uso è il più consolidato.
Non esistono studi randomizzati controllati (RCT) che abbiano valutato gli effetti del trattamento preospedaliero con antiaggreganti orali nello STEMI. In assenza di RCT eseguiti nella fase preospedaliera dello STEMI, la scelta della strategia più opportuna sul singolo paziente candidato all'angioplastica primaria deve derivare dal bilancio fra i potenziali benefici e rischi legati alla somministrazione. A differenza degli altri antiaggreganti orali, la somministrazione in un bolo endovenoso di bloccanti del recettore piastrinico GPIIb/IIIa è in grado di produrre immediatamente un alto grado di inibizione piastrinica. Tuttavia, una revisione sistematica pubblicata nel 2004 su 6 RCT di piccole dimensioni che hanno confrontato l'uso dei bloccanti del recettore piastrinico GPIIb/IIIa (abciximab o tirofiban) prima dell'arrivo in ospedale rispetto all'uso in sala di emodinamica, pur mostrando vantaggi nella perfusione del vaso occluso, non ha mostrato una sicura riduzione degli esiti clinicamente rilevanti (mortalità, reinfarto ecc.) al tempo di follow-up. La metanalisi concludeva auspicando RCT di maggiori dimensioni.
Nel 2009 è stato pubblicato lo studio FINESSE, un RCT in doppio cieco su 2.452 pazienti con STEMI giunti in ospedale entro 6 ore dall'insorgenza dei sintomi che prevedeva di sottoporre i pazienti a PCI entro 1-4 ore; all'arrivo in ospedale venivano randomizzati con rapporto 1:1:1 ad abciximab vs abciximab + reteplase vs placebo. Nessuna differenza è stata dimostrata fra i tre gruppi a 90 giorni né dal punto di vista angiografico né da quello clinico, ed è emerso un minor numero (statisticamente significativo) di eventi emorragici nel gruppo a cui è stato somministrato abciximab in emodinamica. Un'analisi post-hoc dello studio evidenzia una riduzione della mortalità ad 1 anno in sottogruppi ad alto rischio.
Il gruppo di lavoro, dopo un'analisi complessiva degli RCT disponibili e pur considerando i risultati positivi dello studio osservazionale su pazienti con STEMI nel network bolognese in cui si confrontava la somministrazione preospedaliera di abciximab rispetto a quella peri-procedurale, ritiene che i risultati attualmente disponibili, pur incoraggianti, non sono conclusivi e sconsiglia l'utilizzo routinario preospedaliero degli inibitori. Le attuali Linee Guida ritengono che gli inibitori del recettore piastrinico GPIIb/IIIa possano essere utilizzati in pazienti con STEMI ad alto rischio che debbano essere trasferiti per PPCI (Grading IIb B).
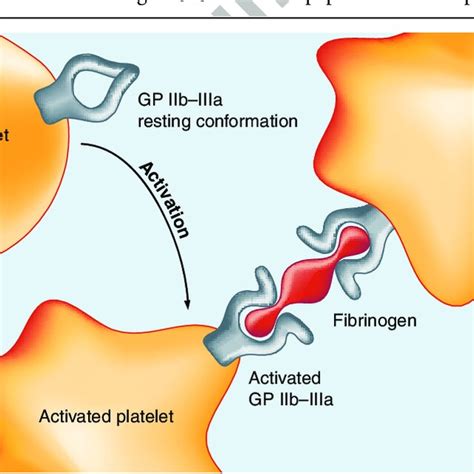
Anticoagulanti durante la PPCI e Confronti tra Farmaci
Nei pazienti trattati con PPCI, viene abitualmente utilizzato un anticoagulante per impedire la trombosi intra-procedurale e la riocclusione del vaso. Nello studio OASIS 6 (12.092 pazienti), l'efficacia di fondaparinux è stata confrontata con l'eparina non frazionata in pazienti con STEMI. La bivalirudina è stata studiata in un RCT di non inferiorità (HORIZONS MI) che ne ha valutato l'efficacia e la sicurezza rispetto ad UFH associata ad un inibitore della GP IIb/IIIa in 3.602 pazienti con STEMI sottoposti a PPCI.
A 30 giorni, la bivalirudina è risultata superiore a UFH + inibitore della GP IIb/IIIa relativamente all'esito primario (eventi cardiovascolari maggiori + sanguinamenti maggiori). L'effetto è imputabile alla riduzione dei sanguinamenti maggiori, che è risultata significativamente inferiore con bivalirudina (4,9% vs 8,3%; RR 0,60, 95% CI 0,46-0,77), mentre la frequenza di eventi cardiovascolari maggiori non è risultata significativamente diversa nei 2 gruppi. Poiché la percentuale di pazienti sottoposti a PPCI con accesso radiale è estremamente limitata, non è semplice definire la trasferibilità del dato in ambito regionale in cui l'utilizzo dell'accesso radiale è prevalente. In un precedente studio, infatti, la minor frequenza di sanguinamenti a favore della bivalirudina era da attribuire a complicanze emorragiche legate all'accesso femorale. Nel sottogruppo di 3.124 pazienti in cui è stato impiantato uno stent, la frequenza di trombosi di stent è stata significativamente maggiore con bivalirudina rispetto al controllo entro le prime 24 ore (1,3% vs 0,3%), ma non a 30 giorni (2,5% con bivalirudina vs 1,9% con UFH + inibitore della GP IIb/IIIa). Infine, occorre notare come la somministrazione di bivalirudina in monoterapia rispetto alla combinazione eparina non frazionata ed inibitori delle GP IIb/IIIa abbia condotto ad una riduzione significativa della mortalità globale e cardiovascolare a 30 giorni.
Numerosi studi, raccolti in una revisione sistematica, hanno valutato l'utilizzo degli inibitori del recettore piastrinico GP IIb/IIIa associato ad UFH vs la sola UFH nei soggetti con STEMI trattati con PCI primaria dimostrando effetti molto favorevoli; la maggior parte di questi studi è stata effettuata prima dell'utilizzo routinario della duplice antiaggregazione. In studi più recenti, l'efficacia degli inibitori del recettore piastrinico GP IIb/IIIa associati a UFH vs bivalirudina è risultata meno evidente, in pazienti in doppia antiaggregazione (ASA + clopidogrel 300-600 mg). In base a queste considerazioni, le Linee Guida ESC sullo STEMI attribuiscono all'utilizzo degli inibitori del recettore piastrinico GPIIb/IIIa una Classe di Raccomandazione IIb, livello di evidenza B per l'utilizzo routinario di questi farmaci.
I 50 anni del GIC | Progressi nel trattamento dell'infarto miocardico acuto
Secondo l'esperienza dei membri del Gruppo di Lavoro, avvallata dalle raccomandazioni della LG ESC e EACTS, fra gli anticoagulanti da utilizzare all'arrivo in emodinamica, UFH e bivalirudina sono i farmaci di scelta; nei pazienti sottoposti a PPCI le evidenze disponibili per enoxaparina sono infatti limitate e quelle per fondaparinux depongono per una maggior frequenza di complicanze. Per UFH la dose raccomandata da somministrare per via ev in bolo è di 70-100 U/kg se non è programmato l'impiego di un anti GP IIb/IIIa e di 50-60 U/kg, se associata ad un anti GP IIb/IIIa. La procedura dovrebbe essere effettuata controllando il tempo di coagulazione attivato (ACT) per aggiustarne la dose (ACT target: 250-300 sec se non viene usato un anti GP IIb/IIIa, 200-250 sec se viene usato un anti GP IIb/IIIa).
Per quanto riguarda la bivalirudina, i risultati dello studio HORIZONS-AMI non mostrano alcun vantaggio in termini di efficacia secondo l'esito composito MACE rispetto al confronto (anti GP IIb/IIIa + UFH); le differenze riguardano una minor frequenza di eventi emorragici. Per bivalirudina la dose raccomandata è rappresentata da un bolo ev di 0.75 mg/kg seguito dall'infusione di 1.75 mg/kg durante la PPCI. Si rammenta che l'uso di tale farmaco è da evitare in caso di insufficienza renale nota grave o VFG stimata <30 ml/min. Per quanto riguarda gli anti GP IIb/IIIa (in associazione a UFH) il loro ruolo in terapia non è ad oggi definito, in considerazione dei risultati degli studi disponibili. La scelta dell'associazione di eparina non frazionata con o senza un anti GP IIb/IIIa andrebbe privilegiata nel caso di importante carico trombotico.
L'Eparina: Cos'è e Come Agisce
L'eparina è un farmaco che serve a mantenere il sangue fluido ed evitare che si formino dei coaguli. Sono disponibili diversi tipi di eparina. Le modalità di somministrazione sono tramite iniezione sottocutanea o endovenosa, in regime ospedaliero. L'eparina è un principio attivo anticoagulante, in grado di rallentare o interrompere il processo di coagulazione del sangue; è invece incapace di promuovere la dissoluzione dei coaguli già formati, che viene altrimenti favorita dai prodotti di un'altra categoria farmaceutica, quella dei fibrinolitici. Presente a bassi livelli nel sangue e nei tessuti, dove viene prodotta ad opera dei basofili e dei mastociti, l'eparina è largamente impiegata come "fluidificante" del sangue.
La formazione di coaguli all'interno del sistema cardiocircolatorio è un fattore di rischio estremamente alto per il paziente. Le classiche applicazioni terapeutiche dell'eparina sono quindi rappresentate dalla fibrillazione atriale, dalla trombosi venosa profonda e dalla sindrome coronaria acuta (attacco di cardiopatia ischemica); il suo utilizzo è inoltre indicato nei pazienti sottoposti a intervento chirurgico maggiore e in quelli dializzati. Per quanto riguarda in particolare l'impiego di eparina nella trombosi venosa profonda, l'uso del medicinale ha essenzialmente scopo preventivo e si propone di impedire la formazione di trombi all'interno del circolo venoso. La più temibile complicanza di tale evento è la cosiddetta embolia polmonare.
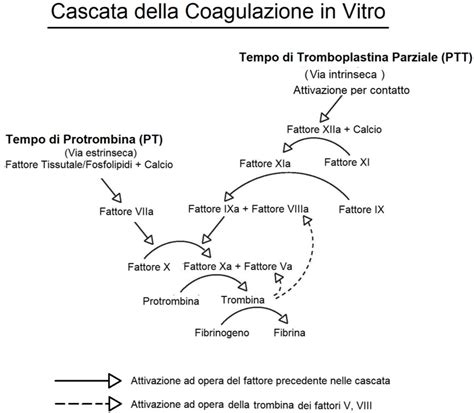
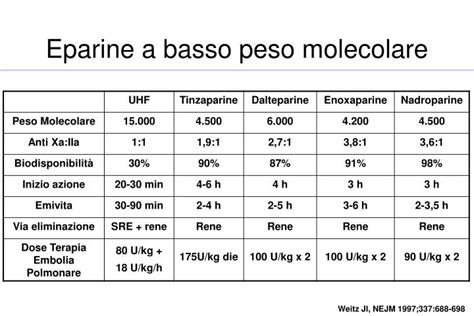
In terapia non esiste un'unica eparina, ma numerosi tipi classificati in base alla "grandezza" della molecola che li costituisce. Abbiamo quindi eparine a basso peso molecolare (molecole più piccole) ed eparine standard o non frazionate; la principale differenza tra le due categorie riguarda le modalità di somministrazione. Partendo dal presupposto che l'eparina non può essere somministrata per os (verrebbe digerita, quindi inattivata) e che come tale dev'essere necessariamente iniettata, le eparine a basso peso molecolare possono essere somministrate per via sottocutanea, in una sola occasione giornaliera (a volte due) ed anche in ambito domiciliare. Le eparine standard, al contrario, vengono somministrate per via endovenosa, per infusione o più volte al giorno, ed il loro utilizzo è generalmente riservato all'ambito ospedaliero.
Entrambi i tipi di eparina possiedono un sito di legame con l'antitrombina III, una glicoproteina plasmatica ad azione anticoagulante indipendente dalla vitamina K. Questa molecola - potenziata nella sua azione fino a 2000 volte dal legame con l'eparina - è in grado di inibire diversi fattori della coagulazione, in particolare la trombina e il fattore Xa. Mentre l'eparina non frazionata possiede un'attività inibitoria sia verso il fattore Xa che verso la trombina, le eparine a basso peso molecolare inattivano preferenzialmente il fattore Xa.
Modalità di Somministrazione e Gestione Domiciliare
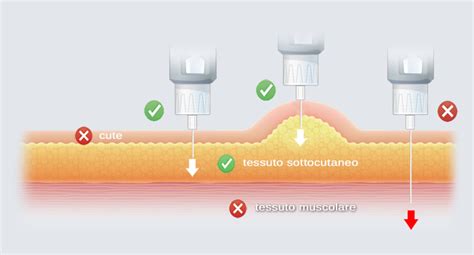
Le iniezioni di eparina sono sottocutanee. Alcune siringhe di eparina sono dotate di un sistema di sicurezza per prevenire le punture accidentali da ago dopo l'iniezione. Dopo aver terminato l'iniezione ed estratto l'ago dalla pelle, è importante allontanare l'ago da sé stessi e da altre persone e premere nuovamente con forza sul pistone per attivare il sistema di sicurezza: un manicotto di protezione coprirà automaticamente l'ago. La siringa e i batuffoli di cotone devono essere gettati in un contenitore dedicato in plastica dura. L'eparina si somministra attraverso un'iniezione sottocutanea, con la siringa inclinata a 45° o perpendicolarmente e senza massaggiare la zona. Le iniezioni di eparina devono essere fatte in porzioni di corpo ricche di tessuto sottocutaneo. In genere si eseguono quindi sulla pancia (evitando la zona immediatamente intorno all'ombelico), oppure sul braccio nella porzione alta, o sulla coscia in alto, o sopra al gluteo. La puntura non deve essere fatta sempre nella stessa area.
Sì, l'eparina può essere somministrata a casa su prescrizione del medico. Prima è molto utile però ricevere una specifica educazione sanitaria da parte dell'infermiere o del medico, su come eseguire l'iniezione sottocutanea. Uno dei rischi per chi esegue un'iniezione è di pungersi con l'ago usato. Questo può essere veicolo di trasmissione di alcune patologie. In alcuni casi la siringa potrebbe essere già dotata di un sistema automatico per ridurre il rischio di pungersi. L'iniezione si esegue sollevando tra le dita una plica di tessuto adiposo adeguatamente disinfettata ed orientando l'ago in direzione perpendicolare o leggermente inclinata a seconda dello spessore della stessa. Il batuffolo di cotone imbevuto di disinfettante dev'essere premuto per qualche secondo sulla sede di iniezione, senza strofinare. È comunque essenziale fare riferimento prima di tutto alle indicazioni ricevute dal proprio medico, anche riguardo a dosaggio, durata della terapia con eparina, frequenza e modalità di iniezione. Nel caso il paziente dovesse saltare, ad esempio per dimenticanza, una dose, questa andrebbe effettuata il prima possibile, a meno che non sia ormai vicino l'orario della successiva iniezione; per nessun motivo, infatti, dev'essere iniettata una dose doppia di medicinale. Anche in tal senso è importantissimo rispettare le raccomandazioni del medico, che dovrà sempre essere contattato in presenza di dubbi o sintomi preoccupanti: in caso di sovradosaggio di eparina esiste infatti un rischio concreto di andare in contro ad emorragie più o meno gravi. A tal proposito può essere utile impostare una scheda in cui annotare le varie iniezioni secondo il programma stabilito dal medico.
Effetti Collaterali, Interazioni e Controindicazioni
L'eparina è un farmaco "delicato" nel senso che dev'essere utilizzato con particolare premura; numerose sono anche le possibili interazioni con altri medicinali. Anche un banale antinfiammatorio (ibuprofene, aspirina, diclofenac, ketoprofene ecc.) ad esempio, può potenziare l'attività anticoagulante del farmaco favorendo la comparsa di emorragie. Pertanto, prima di assumere qualsiasi tipo di farmaco durante la terapia con eparina è importantissimo ottenere il preventivo nulla-osta del medico; analogo discorso per gli integratori e le preparazioni erboristiche. Particolare attenzione andrà posta anche nell'evitamento di episodi traumatici più o meno gravi (dagli sport di contatto ad uno spazzolamento troppo energico dei denti).
Piccole emorragie si possono verificare non solo durante la terapia, ma anche per alcune settimane dal termine della stessa; il medico andrà immediatamente allertato in presenza di ematomi diffusi, difficoltà ad arrestare la perdita di sangue dal naso (epistassi), sangue nelle urine (ematuria), feci nerastre, catramose o con evidenti tracce di sangue e importanti sanguinamenti gengivali.
Controindicazioni assolute all'utilizzo di eparina sono rappresentate dalla trombocitopenia, da sindromi emorragiche in atto e dall'esistenza di fenomeni allergici (ad esempio ipersensibilità alle sostanze di origine suina o all'eparina stessa). Cautela durante il periodo mestruale e in presenza di malattie epatiche, intestinali o gastriche, ipertensione non controllata, disordini della coagulazione e malattie del sangue. Durante il colloquio medico che fa da preludio all'inizio della terapia è inoltre importante esporre un eventuale stato di gravidanza, per la quale non è stata ancora stabilita la sicurezza assoluta dell'eparina. Tuttavia, uno dei principali vantaggi è che l'eparina non attraversa la placenta, rendendola una delle opzioni più sicure in questo contesto.
Tipi di Eparina e Loro Specificità
Clexane® è il nome commerciale dell'enoxaparina, una diffusa eparina a basso peso molecolare (EBPM). Questo farmaco è impiegato per la profilassi del TEV in pazienti non chirurgici, ma con patologia acuta, e la sua posologia cambia a seconda dell'indicazione terapeutica. In linea generale, per la profilassi, i dosaggi sono più bassi rispetto ai dosaggi per scopi terapeutici. Per l'infarto NSTEMI la dose raccomandata è 100UI/kg 2 volte al giorno. Per l'infarto STEMI la dose raccomandata è 100UI/kg ogni 12 ore. Per persone sottoposte ad emodialisi, per prevenire la formazione di coaguli nel circuito della dialisi, sono raccomandate 100 UI/kg.
Clexane® è un farmaco che deve essere somministrato sottocute. Se la quantità di farmaco da iniettare richiede un adeguamento rispetto alla quantità presente nella siringa, il quantitativo in eccesso deve essere scartato prima dell'iniezione.
L'eparina è uno dei farmaci più utilizzati in ambito medico per la prevenzione e il trattamento dei problemi legati alla coagulazione del sangue. Capire eparina a cosa serve è essenziale per comprenderne il valore terapeutico. Viene utilizzata principalmente per prevenire la formazione di trombi nelle vene e nelle arterie, ma anche per trattare condizioni già in atto. L'eparina trova impiego in ambito ospedaliero, durante interventi chirurgici, nei pazienti allettati e in tutte quelle situazioni in cui il flusso sanguigno può risultare rallentato. Un altro aspetto importante riguarda la sua azione rapida. A differenza di altri anticoagulanti, l'eparina agisce in tempi brevi, rendendola particolarmente utile nelle situazioni acute. Può essere somministrata per via sottocutanea o endovenosa, a seconda delle necessità cliniche e del contesto in cui viene utilizzata.
L'utilizzo dell'eparina non si limita alla prevenzione delle trombosi. Viene impiegata anche in ambito cardiologico, nella gestione di alcune patologie vascolari e in protocolli specifici legati alla chirurgia. Nonostante i benefici, è fondamentale sottolineare che l'eparina deve essere utilizzata sotto controllo medico. Essendo un anticoagulante, può aumentare il rischio di sanguinamento se non gestita correttamente.
Eparina nella Prevenzione e Trattamento delle Trombosi
Comprendere eparina a cosa serve permette di avere una visione chiara dei suoi principali utilizzi. L'eparina viene impiegata soprattutto per prevenire e trattare la trombosi venosa profonda, una condizione in cui si formano coaguli nelle vene profonde, generalmente degli arti inferiori. Un altro ambito di utilizzo dell'eparina riguarda la prevenzione dell'embolia polmonare. In questi casi, il farmaco aiuta a evitare che i coaguli raggiungano i polmoni, riducendo il rischio di eventi potenzialmente fatali. In ambito cardiologico, l'eparina è fondamentale nella gestione di condizioni come l'infarto o altre patologie legate alla circolazione. Il suo utilizzo permette di mantenere il sangue fluido e di prevenire la formazione di nuovi coaguli.
Un aspetto interessante è l'utilizzo dell'eparina anche in ambito ambulatoriale, grazie alle formulazioni a basso peso molecolare. Queste permettono al paziente di effettuare la terapia anche a domicilio, con maggiore autonomia e sicurezza. Dal punto di vista dei benefici, l'eparina consente di ridurre significativamente il rischio di complicanze legate alla coagulazione. Tuttavia, è fondamentale che il trattamento sia personalizzato in base alle caratteristiche del paziente. In sintesi, comprendere eparina a cosa serve significa riconoscere il suo ruolo centrale nella prevenzione e nel trattamento delle patologie legate alla circolazione.
I 50 anni del GIC | Progressi nel trattamento dell'infarto miocardico acuto
Gestione degli Effetti Collaterali degli Anticoagulanti
Quando si utilizzano farmaci anticoagulanti, uno degli aspetti più importanti riguarda gli effetti collaterali. Questi trattamenti sono fondamentali per prevenire la formazione di coaguli, ma proprio per la loro azione possono comportare alcuni rischi che è necessario conoscere. Tra gli effetti più comuni troviamo la tendenza al sanguinamento. Può manifestarsi con facilità nella comparsa di lividi, sanguinamento gengivale o piccoli episodi di epistassi. In condizioni normali questi segnali sono gestibili, ma diventano rilevanti se frequenti o intensi. Gli effetti indesiderati anticoagulanti possono includere anche reazioni cutanee nella zona di somministrazione. Arrossamento, gonfiore o irritazione sono abbastanza frequenti, soprattutto nei primi giorni.
Un aspetto strategico è la prevenzione. Evitare traumi, prestare attenzione all'uso di altri farmaci e seguire scrupolosamente le indicazioni mediche riduce significativamente il rischio di complicanze. L'utilizzo di anticoagulanti in gravidanza rappresenta un tema molto rilevante, soprattutto nei casi in cui esiste un rischio aumentato di trombosi. In alcune situazioni specifiche, lo specialista può indicare una terapia preventiva. L'obiettivo è ridurre il rischio senza compromettere la sicurezza del feto. Le indicazioni principali includono precedenti episodi trombotici, familiarità per disturbi della coagulazione o condizioni cliniche specifiche. Un aspetto fondamentale è l'aderenza alla terapia. Seguire correttamente le indicazioni permette di ottenere il massimo beneficio riducendo i rischi.
Le eparine stesse possono portare a trombocitopenia che, di norma, può insorgere da 5 a 10 giorni dall'inizio del trattamento. Per contenere l'eccessivo effetto anticoagulante e quindi il sanguinamento, esistono degli antidoti che sono stati studiati appositamente per interrompere e antagonizzare l'effetto dell'anticoagulante.
tags: #eparina #infarto #placentare