L'endometriosi è una condizione clinica complessa e dolorosa che colpisce fino al 10% della popolazione femminile in età fertile, con un impatto significativo sulla qualità della vita delle donne che ne sono affette. Questa patologia, caratterizzata dalla presenza di tessuto endometriale al di fuori dell'utero, è una delle principali cause di infertilità, potendo ridurre le possibilità di concepimento di circa il 2-10% ogni mese se non trattata. Comprendere le implicazioni dell'endometriosi sulla fertilità e le opzioni terapeutiche disponibili, in particolare nel campo della procreazione medicalmente assistita (PMA), è fondamentale per le coppie che affrontano questa sfida.
Cos'è l'Endometriosi e Come Influenza la Fertilità
L'endometriosi è una condizione in cui il tessuto endometriale, che normalmente riveste la parete interna dell'utero, si trova in posizioni anomale come ovaie, tube, peritoneo, vagina o intestino. Le cause esatte di questa migrazione e proliferazione anomala non sono del tutto chiare, sebbene si ipotizzino fattori genetici, immunologici ed endocrini. L'impatto preciso dell'endometriosi sulla fertilità varia considerevolmente da paziente a paziente. Può causare cambiamenti meccanici, come l'alterazione dei rapporti tubovarici dovuta a cicatrici o aderenze, che ostacolano il processo naturale di fecondazione.
L'American Reproductive Society ha introdotto un sistema di classificazione che permette agli specialisti di valutare la gravità della condizione, distinguendo quattro stadi a seconda della quantità, dimensione, posizione, profondità e aderenze del tessuto ectopico.
È importante sottolineare che l'endometriosi non è sinonimo di infertilità. Non è detto che una paziente con endometriosi non possa avere una gravidanza con i propri ovociti. Tuttavia, è essenziale valutare fattori come l'età della paziente, i livelli di AMH (Ormone Anti-Mulleriano), la severità della patologia e se sono stati eseguiti più interventi a livello ovarico che potrebbero aver ridotto la riserva ovarica. L'adenomiosi, invece, è la presenza di tessuto endometriale all'interno del muscolo dell'utero (miometrio), e a volte coesiste con l'endometriosi, altre volte no.
Diagnosi e Trattamento dell'Endometriosi
La laparoscopia è una tecnica diagnostica cruciale e, in molti casi, terapeutica per l'endometriosi. Questi "interventi chirurgici minimamente invasivi" prevedono piccole incisioni, non più grandi di 15 millimetri, per l'inserimento di una telecamera chirurgica. Nei casi lievi o moderati di endometriosi, i chirurghi possono trattare la condizione al momento della diagnosi, evitando la necessità di un intervento chirurgico separato. Il trattamento chirurgico, in particolare la rimozione degli endometriomi, ha dimostrato di aumentare le probabilità di concepimento spontaneo, con percentuali di gravidanza che variano dal 30 al 67%. La tecnica di stripping del letto cistico è generalmente preferita per il suo più alto tasso di successo di gravidanza spontanea e un minor rischio di recidiva.
Tuttavia, la decisione di procedere con un trattamento chirurgico prima di un ciclo di FIVET in pazienti con endometriosi ovarica è complessa e deve considerare molteplici fattori. L'intervento chirurgico comporta dei rischi, tra cui complicanze maggiori (1.4%) e minori (7.5%), con un rischio aumentato in pazienti che hanno subito interventi precedenti a causa di aderenze post-chirurgiche. D'altra parte, la condotta di attesa presenta anch'essa dei rischi, come il misconoscimento di una lesione maligna (stimato intorno allo 0.8%-0.9%) e il rischio di eventi infettivi iatrogeni durante il prelievo ovocitario, sebbene la probabilità di quest'ultima complicanza sia bassa (inferiore all'1.7%).
Trattamento laparoscopico dell'endometriosi pelvica- intervista al dottor Malzoni
Il trattamento medico, sebbene non risolutivo, può ridurre la sintomatologia dolorosa e prevenire il peggioramento della malattia. La somministrazione di analoghi del GnRH per 3-6 mesi prima della FIVET sembra migliorare la percentuale di successo, aumentando la probabilità di gravidanza di circa 4 volte, ma questa stima si basa su studi di piccole dimensioni e necessita di ulteriori conferme.
L'Endometrioma e la Risposta Ovarica
La presenza di cisti ovariche endometriosiche (endometriomi) ha un impatto sulla risposta ovarica alla stimolazione farmacologica. L'asportazione chirurgica di una o più cisti ovariche endometriosiche si associa a una riduzione della risposta ovarica. Questa riduzione si manifesta nel numero di follicoli sviluppati e di oociti recuperati, che sono significativamente minori rispetto a controlli sani. In pazienti con endometriosi ovarica monolaterale, l'ovaio affetto mostra una riduzione del numero di follicoli e oociti recuperati di circa il 50% rispetto all'ovaio controlaterale sano.
Tuttavia, è interessante notare che questo danno quantitativo non sembra riflettersi sulla probabilità di successo della FIVET. Una possibile spiegazione è che il danno sia quantitativo piuttosto che qualitativo, ovvero che la riduzione della riserva ovarica implichi una riduzione del numero ma non della qualità oocitaria. Inoltre, l'ovaio sano può compensare la ridotta funzionalità dell'ovaio malato, considerando che gli endometriomi sono prevalentemente monolaterali (solo il 19-28% delle pazienti presenta cisti bilaterali).
Il danno ovarico associato alla rimozione di endometriomi può essere primitivo (dovuto alla presenza dell'endometrioma stesso) o secondario (dovuto alla rimozione chirurgica). La presenza dell'endometrioma può di per sé danneggiare la riserva ovarica, come evidenziato da studi che mostrano un ridotto numero di follicoli e funzionalità ovarica nelle cisti endometriosiche rispetto ad altre cisti ovariche benigne, e una riduzione della frequenza ovulatoria nelle gonadi con endometrioma ovarico. D'altra parte, la rimozione chirurgica può causare danni diretti al parenchima ovarico sano, sia per l'asportazione accidentale di tessuto sano adeso alla capsula cistica, sia per l'uso di diatermocoagulazione che può danneggiare il patrimonio follicolare residuo o compromettere la vascolarizzazione ovarica.
Fecondazione In Vitro (FIVET) e Iniezione Intracitoplasmatica di Spermatozoi (ICSI)
Nel percorso verso la genitorialità, quando il concepimento naturale risulta complesso, la medicina della riproduzione offre soluzioni avanzate come la FIVET (Fecondazione In Vitro) e la ICSI (Iniezione Intracitoplasmatica di Spermatozoi). Il Goinè Swiss Fertility Center di Lugano, ad esempio, accompagna ogni coppia con un approccio personalizzato e scientificamente avanzato.
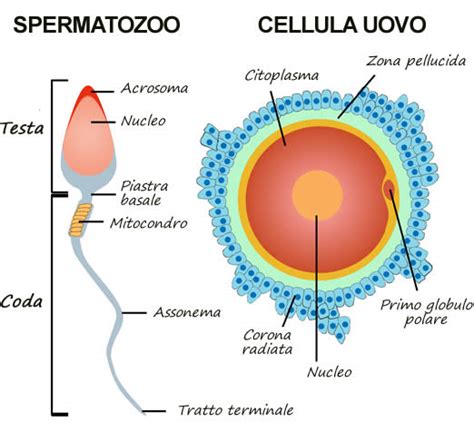
La FIVET: Il Processo e le Indicazioni
La Fecondazione In Vitro con trasferimento dell’embrione (FIVET) è una delle tecniche più consolidate nel campo della procreazione medicalmente assistita. Il processo inizia con una stimolazione ormonale ovarica per indurre la produzione di più ovociti. Questi vengono poi prelevati dalle ovaie e fecondati in laboratorio con spermatozoi, generalmente del partner. La fecondazione avviene spontaneamente in vitro, ovvero lo spermatozoo penetra autonomamente nell'ovocita.
La FIVET è solitamente l'opzione di prima scelta per chi è affetto da endometriosi, qualora non vi siano problemi al fattore maschile. È consigliata quando l'infertilità dipende da cause femminili moderate, come l'endometriosi lieve o l'ostruzione tubarica, o da un'infertilità di coppia non chiaramente spiegabile, a condizione che i parametri seminali risultino nella norma. Per le donne affette da endometriosi che si sottopongono alla fecondazione assistita, possono essere utilizzati specifici protocolli di induzione farmacologica della crescita follicolare. Nonostante in passato si considerasse il protocollo lungo con Decapeptyl dal ventunesimo giorno precedente al ciclo, si è visto che non vi è differenza tra questo e altri protocolli, come quello con antagonista, e che la stimolazione ormonale non aumenta il rischio di crescita dell'endometriosi.
La ICSI: Una Variante Avanzata per Specifiche Necessità
L'Iniezione Intracitoplasmatica di Spermatozoi (ICSI) rappresenta una variante evoluta della FIVET. In questa procedura, uno specialista seleziona un singolo spermatozoo e lo micro-inietta direttamente nell'ovocita mediante un'apposita apparecchiatura micromanipolatoria. Questo consente di ottenere la fecondazione anche con un numero molto ridotto di spermatozoi.
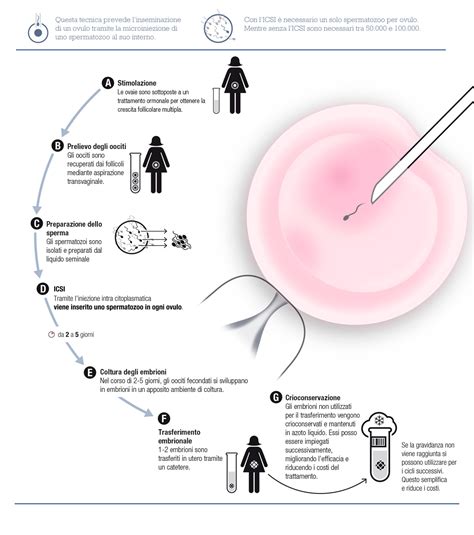
La ICSI è prevalentemente utilizzata in presenza di gravi fattori maschili, come oligospermia (ridotto numero di spermatozoi), astenospermia (scarsa motilità) o teratospermia (forma anomala degli spermatozoi). È indicata anche nei casi in cui gli spermatozoi sono stati recuperati chirurgicamente dal testicolo o dall'epididimo. Talvolta, la ICSI può essere preferibile anche in donne affette da endometriosi, in quanto gli ovociti possono presentare una zona pellucida più spessa del normale, un fatto che può essere facilmente superato con l'iniezione intracitoplasmatica.
Una situazione frequente che gli embriologi devono affrontare è quando, il giorno dell'inseminazione, il campione seminale presenta un conteggio e/o una motilità alterati, portando a un cambiamento dell'indicazione da FIVET a ICSI. È importante ricordare che per eseguire una FIVET convenzionale, il campione seminale deve presentare parametri di conteggio e motilità adeguati.
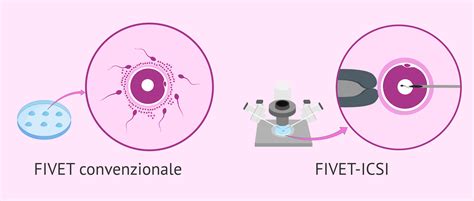
Confronto tra FIVET e ICSI: Efficacia e Considerazioni
L'efficacia di FIVET e ICSI non può essere valutata solo in termini generali, poiché entrano in gioco molte variabili individuali. La FIVET presenta generalmente tassi di fecondazione compresi tra il 50 e il 70 per cento degli ovociti trattati. La ICSI, grazie alla selezione diretta e alla microiniezione, può raggiungere tassi di fecondazione anche superiori al 70-80 per cento. Tuttavia, un'elevata percentuale di fecondazione non corrisponde necessariamente a una maggiore probabilità di gravidanza clinica.
Il tasso di successo complessivo di una procedura varia significativamente in base all'età della donna: nelle pazienti sotto i 35 anni, le probabilità di gravidanza per ciclo possono superare il 40-50 per cento; tra i 35 e i 39 anni, si attestano intorno al 30-40 per cento; oltre i 40 anni, il tasso scende al 10-25 per cento.
Dal punto di vista tecnico, la FIVET richiede un campione seminale con buoni parametri, in quanto gli spermatozoi devono essere in grado di raggiungere e penetrare l'ovocita da soli. In termini di costi e complessità, la ICSI è leggermente più onerosa e richiede personale altamente specializzato e attrezzature sofisticate.
La scelta tra FIVET o ICSI deve essere sempre basata su una diagnosi accurata e su un'analisi completa del quadro clinico della coppia. Entrambe le tecniche possono essere associate a strumenti diagnostici e terapeutici innovativi che contribuiscono a migliorarne l'efficacia. Anche la vetrificazione embrionale permette di conservare embrioni in ottime condizioni per tentativi futuri, offrendo flessibilità nel programma terapeutico. La domanda "qual è la tecnica più efficace?" non ha una risposta universale. In alcuni casi la FIVET rappresenta l'approccio più semplice ed efficace, in altri la ICSI è la sola opzione possibile. La consulenza con uno specialista in medicina della riproduzione è il punto di partenza imprescindibile.
Altre Considerazioni e Terapie Aggiuntive
In presenza di mutazioni della trombofilia in associazione all'assunzione di ormoni, possono essere utilizzati farmaci specifici come l'eparina o la cardioaspirina. Se la pillola è controindicata, si possono utilizzare analoghi del GnRH, come l'enatone o il Decapeptyl, per bloccare l'ovulazione.
Per quanto riguarda l'utilizzo del cortisone, in realtà viene usato in rarissimi casi, poiché non è un trattamento innocuo e può avere effetti collaterali. Le linee guida attuali non indicano un vantaggio nell'utilizzo del cortisone prima dei trattamenti.
La presenza di un numero elevato di cellule Natural Killer nell'endometrio non è necessariamente sintomo di endometriosi/adenomiosi. Le Natural Killer sono cellule del sistema immunitario che permettono di accettare qualcosa di "estraneo" al nostro corpo, come l'embrione. Un numero elevato non dipende dall'infezione.
La bassa risposta ovarica è una situazione sempre più frequente nei centri di PMA, spesso associata alla maternità tardiva e alla conseguente minor riserva ovarica. Tuttavia, non esistono differenze significative tra FIVET e ICSI per quanto riguarda la probabilità di un errore totale di fecondazione in queste pazienti.
Conclusioni Provisorie
L'endometriosi è una patologia complessa che richiede un approccio multidisciplinare e personalizzato, soprattutto quando si tratta di infertilità. Le tecniche di PMA, come la FIVET e la ICSI, offrono speranza a molte coppie, ma la scelta della tecnica più appropriata e le terapie aggiuntive devono essere attentamente valutate da specialisti in medicina della riproduzione, considerando le specifiche condizioni della paziente e della coppia. La ricerca continua a fornire nuove intuizioni e strategie per migliorare i tassi di successo e ridurre i rischi associati a queste procedure.
tags: #endometriosi #meglio #fivet #o #icsi