Introduzione
L'ematoma spinale epidurale o subdurale rappresenta una condizione clinica rara ma potenzialmente grave, caratterizzata dall'accumulo di sangue all'interno dello spazio epidurale o subdurale della colonna vertebrale. Questa raccolta di sangue, una solida massa coagulata a cui gli esperti spesso si riferiscono come lesione da compressione, può esercitare una pressione significativa sul midollo spinale e sulle radici nervose adiacenti, con conseguenze che vanno da deficit neurologici transitori a danni permanenti. Sebbene possa avere diverse cause, un aspetto di particolare interesse e attenzione è la sua associazione, seppur rara, con le procedure di anestesia spinale e spino-epidurale. Comprendere la natura, le cause, i sintomi, le modalità diagnostiche e le opzioni di trattamento di questa patologia è fondamentale per una gestione efficace e per la prevenzione di esiti avversi.
Che Cos'è l'Ematoma Spinale Epidurale o Subdurale?
Un ematoma spinale subdurale o epidurale è un accumulo di sangue nello spazio subdurale o epidurale che può comprimere meccanicamente il midollo spinale. L'eccessiva compressione del midollo spinale può portare anche a danni neurologici irreversibili. Il midollo spinale risulta essere rivestito da una serie di involucri, le meningi, che includono la dura madre, l'aracnoide e la pia madre. L'ematoma spinale epidurale o subdurale è raro, ma può manifestarsi nella regione toracica o lombare della colonna vertebrale.
Nel canale spinale è disponibile solo una quantità limitata di spazio. Di conseguenza, la formazione di un ematoma in tale area può determinare una compressione del midollo spinale. Se la compressione del midollo spinale in zona lombare non è prontamente trattata, si può verificare una condizione permanente chiamata sindrome della cauda equina. Un ematoma spinale può essere causato da un trauma alla schiena, ma in rari casi può verificarsi spontaneamente.
Fattori di Rischio e Cause dell'Ematoma Spinale
L'ematoma spinale epidurale o subdurale, pur essendo una condizione rara, riconosce diverse eziologie. Tra le cause comuni si annoverano un trauma dorsale, l'assunzione di terapia con anticoagulanti o trombolitici e, in pazienti con diatesi emorragica, una puntura lombare. Anche l’introduzione di un catetere spinale, che permette la somministrazione di un anestetico locale per l’esecuzione di un intervento chirurgico, può provocare un ematoma spinale. La puntura lombare, invece, serve ad aspirare una parte del liquido cefalorachidiano che va successivamente esaminato.
Un'attenzione particolare è rivolta ai pazienti in trattamento con eparine a basso peso molecolare sottoposti a cateterismo spinale, dove il sanguinamento spinale, nonostante sia un effetto avverso noto e segnalato, non accenna a diminuire di frequenza. Per ridurre il rischio di sanguinamento, è fondamentale considerare l’emivita dell’anticoagulante. A tal proposito, l’FDA (Food and Drug Administration) ha pubblicato nuove raccomandazioni per indicare il tempo che deve trascorrere dalla somministrazione del farmaco prima che si possa attuare una procedura spinale, sia essa epidurale o una puntura lombare. Ad esempio, nel caso di somministrazione di dosi profilattiche di enoxaparina (come quelle usate per la prevenzione della trombosi venosa profonda) si raccomanda di non eseguire un cateterismo spinale prima che siano trascorse 12 ore, allungando tale periodo a 24 ore qualora si siano usate alte dosi terapeutiche del farmaco (1 mg/kg due volte al giorno o 1,5 mg/kg una volta al giorno). Inoltre, si raccomanda di non fare ulteriori somministrazioni di enoxaparina prima che siano trascorse 4 ore dalla rimozione del catetere spinale.
Ematoma Spinale Epidurale Spontaneo (SSEH)
L’ematoma spinale epidurale spontaneo (SSEH) è una raccolta di sangue nello spazio epidurale vertebrale in grado di causare una compressione del midollo spinale, non dovuta a traumi o a manovre iatrogene. Si tratta di una patologia rara, con un’incidenza riportata di 0.1 casi per 100.000 abitanti. Le sedi più frequenti, secondo una distribuzione bimodale, sono a livello di C6 e T12. Anche l’età di incidenza ha una distribuzione bimodale, con un picco a 15-20 anni e un altro a 65-70 anni. La letteratura riporta una maggiore incidenza nella popolazione asiatica e un rapporto maschio/femmina di 1,5:1.
L’eziologia dell’ematoma spinale epidurale spontaneo è riconducibile a malformazioni vascolari, coagulopatie, assunzione di farmaci anticoagulanti o antiaggreganti. Sono stati riportati alcuni casi aneddotici avvenuti dopo manovre di manipolazione chiropratica. Numerosi casi attestati in letteratura evidenziano inoltre che la sintomatologia può insorgere dopo aver effettuato esercizio fisico.
Dal punto di vista fisiopatologico, sono descritti tre meccanismi che portano allo sviluppo di un ematoma spinale epidurale: la rottura di vene epidurali, la rottura di arterie epidurali e le emorragie da anomalie vascolari. Alcuni studi sostengono che l’ematoma sia causato da rottura di vene epidurali e postulano un locus di minor resistenza che cede per la trasmissione di pressione intratoracica o intraddominale. Questo può succedere in seguito a minimi sforzi durante la tosse o la defecazione o durante il sollevamento di un peso grave. L’ipotesi del sanguinamento venoso è supportata dal fatto che il plesso venoso epidurale è diviso in una porzione posteriore più larga e in una porzione anteriore più stretta coperta dal legamento vertebrale longitudinale posteriore; ciò corrisponde all’osservazione che la maggior parte degli ematomi sono localizzati nella parte posteriore dello spazio epidurale. Da studi autoptici risulta che il plesso venoso posteriore vertebrale presenta la forma di “ponti” trasversali prominenti da C5 a T2, il che costituirebbe un locus di minor resistenza, dove è possibile il verificarsi di un sanguinamento. Secondo altri autori, la sintomatologia radicolare suggerisce un sanguinamento a livello delle arterie radicolari, che corrono lungo le radici dei nervi ed entrano nel canale spinale, formando arterie longitudinali a ponte che possono facilmente essere lese in corso di stimoli meccanici. Questa ipotesi è supportata da evidenze operatorie, nelle quali si è osservato come l’ematoma sia spesso in corrispondenza della radice dei nervi radicolari. In alcuni casi, l’ematoma epidurale si forma per rottura di piccole anomalie vascolari epidurali, che rappresentano un locus di minor resistenza. Probabilmente le anomalie vascolari talora non vengono riconosciute, poiché coperte dall’ematoma o distrutte. Attualmente non vi è una spiegazione univoca sulla fisiopatologia dell’ematoma spinale epidurale spontaneo.
Altri fattori di rischio includono l'ipertensione, che alcuni ricercatori ritengono possa rappresentare un possibile fattore di rischio per lo sviluppo di un ematoma spinale, sebbene l’ipotesi sia ancora da verificare. L’invecchiamento, invece, rappresenta un fattore di rischio accertato per l’ematoma spinale. Anche alcune malformazioni vascolari, come le fistole AV durali o midollari e gli angiomi cavernosi, possono causare ematomi spinali.
Fattori di Rischio nel Puerperio
Le tecniche di anestesia e analgesia neuroassiale, che comprendono l'anestesia spinale e l'epidurale, rappresentano oggi lo standard d'oro per la gestione del dolore durante il travaglio e il parto, nonché per l'esecuzione del taglio cesareo. Tuttavia, il periodo del puerperio, l'intervallo di tempo che inizia subito dopo il parto e si protrae per circa sei settimane, può essere caratterizzato dall'insorgenza di complicanze legate a queste procedure. Le cause delle complicanze post-anestesia nel puerperio sono multifattoriali e possono essere suddivise in fattori tecnici, anatomici e fisiologici. Una delle cause principali è legata al trauma meccanico durante l'inserimento dell'ago o del catetere epidurale. Anche se eseguita correttamente, la puntura può accidentalmente attraversare la dura madre, la membrana che protegge il midollo spinale, causando una perdita di liquido cerebrospinale.
I fattori di rischio legati alla paziente includono condizioni anatomiche come la scoliosi o precedenti interventi chirurgici alla colonna, che possono rendere difficile il posizionamento dell'ago e richiedere tentativi multipli, aumentando il rischio di trauma ai tessuti o ai nervi. Dal punto di vista fisiologico, il puerperio comporta una riduzione della pressione nello spazio epidurale e cambiamenti nella dinamica dei fluidi corporei. La disidratazione post-parto, ad esempio, può esacerbare i sintomi legati alla perdita di liquido cerebrospinale. Infine, fattori infettivi possono giocare un ruolo.
Manifestazioni Cliniche: Riconoscere i Sintomi dell'Ematoma Spinale
I sintomi di un ematoma spinale epidurale o subdurale iniziano con dolore dorsale locale o radicolare e con dolorabilità alla percussione, spesso gravi. I diversi sintomi di un ematoma spinale dipendono dal grado di compressione dei nervi spinali. Si può sviluppare compressione del midollo spinale; la compressione delle radici del midollo lombare può causare una sindrome della cauda equina e una paresi degli arti inferiori. I deficit progrediscono nel giro di minuti o di ore. In linea generale, i sintomi di compressione del midollo spinale includono intorpidimento, dolore e debolezza. Segni e sintomi di insorgenza acuta della sindrome della cauda equina includono gravi dolori nella zona inferiore della schiena e perdita significativa della funzione vescicale ed intestinale, seguita da deficit sensoriale e motorio al di sotto della vita.
La presentazione clinica dell'ematoma spinale epidurale spontaneo è caratterizzata da un esordio con dolore al collo e/o al dorso improvviso e severo, che non recede con la terapia analgesica. Successivamente il dolore si accompagna a segni e sintomi di compressione midollare o di compressione radicolare. Il deficit motorio e/o sensitivo è ingravescente nel giro di poche ore. La progressiva compressione midollare, se non trattata, può portare a deficit neurologici permanenti. La sintomatologia neurologica comprende paraparesi, disfunzione sfinteriale e tetraplegia. In alcuni casi, la sintomatologia dolorosa può essere assente. In alcuni casi l’esito è fatale, per l’estensione ai livelli cervicali sopra a C5, per il coinvolgimento dei centri del respiro e la conseguente depressione respiratoria. Viene purtroppo riportato che la sintomatologia tipica compare solo nell’88% dei casi. Nei rimanenti si hanno manifestazioni cliniche anomale, come casi di dolore toracico, dolore addominale, cefalea e anche casi di esordio senza dolore. In questi casi la diagnosi viene posta alla comparsa dei sintomi di compressione radicolare, talora dopo ore o giorni dall’insorgenza della sintomatologia.
Esempio Clinico
Un caso emblematico è quello di un paziente maschio caucasico, di 52 anni, che ha chiamato il 118 per un dolore cervico-dorsale molto intenso, insorto da 3 ore e ingravescente. Il paziente, con dislipidemia e ipertensione arteriosa, in trattamento con statina e sartano, non assumeva terapia anticoagulante né antiaggregante. All’esame clinico, il paziente era sofferente ma vigile e collaborante. Presentava una posizione obbligata degli arti superiori, che si presentavano estesi: il tentativo di riportare gli arti superiori a fianco del tronco provocava un peggioramento della sintomatologia dolorosa cervico-dorsale. Riferiva parestesie e iniziale perdita di forza agli arti superiore e inferiore di sinistra. Non erano presenti altri sintomi neurologici.
In Pronto Soccorso, per il dolore cervico-dorsale molto intenso e le parestesie agli arti inferiori di sinistra, veniva attribuito al caso un codice giallo. Alla visita del medico di guardia si riscontrava dolore cervico-dorsale mediano, deficit di forza agli arti superiore e inferiore di sinistra. Il paziente riferiva inoltre di aver sollevato un peso il giorno precedente. La sintomatologia non recedeva dopo terapia con ketoprofene. Alla rivalutazione clinica, il paziente riferiva impaccio alla deambulazione, per ipostenia all’arto inferiore sinistro. La visita specialistica neurologica rilevava: non deficit dei nervi cranici, in Barrè pronazione a sinistra, deficit di forza 4/5 all’arto superiore sinistro, marcia falciante all’arto inferiore sinistro, nulla da segnalare a destra. Si sospettava dunque una mielopatia cervicale. Il neurologo poneva indicazione a risonanza magnetica cervicale urgente.
Un altro caso documentato, descritto da Ferrante A et al., riguarda una donna di 59 anni, ipertesa, ricoverata per infarto acuto del miocardio. Trattata con attivatore tissutale del plasminogeno, eparina sodica, aspirina e metoprololo. In terza giornata, ha sviluppato un violento e improvviso dolore dorsale, seguito dopo 22 ore da paraplegia. La risonanza magnetica nucleare evidenziava un vasto ematoma spinale epidurale posteriore, con compressione e dislocazione anteriore del midollo.
Diagnosi dell'Ematoma Spinale Epidurale o Subdurale
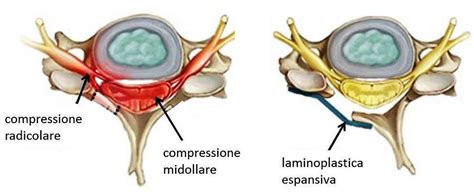
La diagnosi dell'ematoma spinale viene sospettata in quei pazienti con sintomi e segni di compressione midollare acuta non traumatica o paresi improvvisa e inspiegabile degli arti inferiori, in particolare se è presente una possibile causa sottostante (p. es., trauma, diatesi emorragica). Il sospetto diagnostico è posto dal clinico, spesso in Pronto Soccorso. Una storia clinica dettagliata e un accurato esame neurologico sono strumenti importanti per una diagnosi precoce.
La diagnosi di un ematoma epidurale o subdurale spinale viene fatta mediante risonanza magnetica (RM). La Risonanza Magnetica Nucleare (RMN) spinale cervicale dorsale è la metodica diagnostica scelta: essa evidenzia l’estensione e la posizione dell’ematoma, la compressione del midollo, la presenza di edema e la presenza di malformazioni vascolari. La RM della colonna lombo-sacrale è l'esame di elezione, poiché permette di visualizzare con precisione la presenza di ascessi, ematomi o infiammazioni delle radici nervose. Oppure, se la RM non è immediatamente disponibile, la diagnosi può essere fatta mediante mielo-TC.
La diagnosi differenziale si pone con le seguenti patologie: emorragia spinale subaracnoidea, rottura acuta di disco intervertebrale, neoplasia epidurale, mielite trasversa, aneurisma disseccante dell’aorta, spondilite, sindrome di Guillain-Barrè, mielomalacia, frattura vertebrale patologica.
06 Eziopatogenesi, epidemiologia e clinica della sclerosi multipla. Renato Mantegazza
Trattamento dell'Ematoma Spinale: Urgenza e Strategie
Il trattamento di un ematoma subdurale o epidurale spinale è il drenaggio chirurgico immediato. Il trattamento è volto a ridurre l’emorragia favorendo il riassorbimento dell’ematoma. La tecnica operatoria più usata è la laminectomia. Un’altra tecnica chirurgica descritta è l’emilaminectomia, o decompressione interlaminare. La scelta del tipo di intervento è una prerogativa dello specialista neurochirurgo, che valuta come ridurre al minimo il danno midollare. Un intervento chirurgico precoce può salvare la vita del paziente e rendere più rapido il recupero neurologico.
Prima dell'intervento, è fondamentale interrompere qualsiasi terapia anticoagulante. Ai pazienti che assumono anticoagulanti antagonisti della vitamina K (p. es., warfarin) vengono somministrati fitonadione (vitamina K1) e concentrato di complesso protrombinico a quattro fattori (PCC). Se il concentrato di complesso protrombinico non è disponibile, viene somministrato plasma fresco congelato secondo necessità per normalizzare l'INR (rapporto internazionale normalizzato). Il fitonadione viene somministrato EV se è necessario un trattamento urgente; viene somministrato per via orale se il trattamento non è urgentemente necessario. Ai pazienti che assumono inibitori diretti della trombina (p. es., dabigatran) viene somministrato idarucizumab o concentrato di complesso protrombinico a quattro fattori. L'anticoagulazione con inibitori diretti del fattore Xa (p. es., apixaban, rivaroxaban) può essere invertita con andexanet alfa o concentrato di complesso protrombinico a quattro fattori. Ai pazienti affetti da trombocitopenia vengono somministrate piastrine. Non vi sono evidenze che supportano l’utilizzo di corticosteroidi come terapia addizionale.
L'Importanza della Tempestività
I fattori prognostici più importanti sono rappresentati dal tempo che intercorre tra l’insorgenza della sintomatologia e l’intervento chirurgico e dalla severità dei deficit neurologici presenti prima dell’intervento. Kreppel ha condotto un’interessante meta-analisi in cui ha esaminato una casistica di 605 ematomi spinali, di cui 455 epidurali. Ha rilevato la completa ripresa funzionale nel 39.6% dei casi, deficit neurologici permanenti nel 34.4%, nessun miglioramento funzionale nel 14.4%, decesso a causa dell’ematoma nel 5.5%, decesso per altre cause nel 6.1% dei casi.
È molto interessante in questo studio l’osservazione dell’outcome in relazione alla tempestività del trattamento chirurgico: i pazienti che hanno ricevuto il trattamento chirurgico entro 12 ore dall’inizio dei sintomi, hanno avuto una completa ripresa funzionale nel 65.9% dei casi, hanno avuto un deficit neurologico lieve nel 12.8% dei casi, invece nel 12.8% dei casi l’esito è stato sfavorevole (deficit neurologico grave permanente o nessun miglioramento sintomatologico o decesso). I pazienti che sono stati trattati entro 13-24 ore dall’inizio dei sintomi hanno presentato nel 36% dei casi completo recupero funzionale o lieve danno neurologico e nel 64% grave danno neurologico o morte. Per un buon esito è dunque necessario un corretto e rapido inquadramento clinico, una precoce diagnosi strumentale e un rapido intervento neurochirurgico. L’ematoma spinale epidurale spontaneo è una patologia rara, talora associata a malformazioni vascolari, a farmaci antiaggreganti, a coagulopatie o ad assunzione di farmaci anticoagulanti, a manipolazione chiropratica oppure a sforzo fisico. All’esordio si presenta con forte dolore al collo e/o al dorso e segni di ingravescente compressione midollare o radicolare.
L'Anestesia Spino-Epidurale: Tecnica, Benefici e Complicanze (oltre l'ematoma)
L’anestesia spino-epidurale è una tecnica di anestesia loco-regionale che combina anestesia spinale (subaracnoidea) e anestesia epidurale, usata per interventi chirurgici o controllo del dolore. Consiste nell’iniettare un anestetico locale, talvolta associato a oppioidi (farmaci antidolorifici), vicino ai nervi della colonna lombare per ottenere analgesia e/o anestesia della parte inferiore del corpo. La procedura si esegue con il paziente seduto o sdraiato su un fianco, in condizioni sterili, dopo disinfezione della cute e spesso dopo anestesia locale della pelle. L’anestesia spino-epidurale è una procedura invasiva e farmacologica che combina anestesia spinale e anestesia epidurale mediante l’introduzione di un ago e, di norma, di un sottile catetere nello spazio vicino al midollo spinale, a livello lombare. Non è una procedura distruttiva.
Le finalità principali sono ottenere analgesia e/o anestesia efficace del tronco e degli arti inferiori, riducendo o evitando l’uso di anestesia generale quando appropriato. Gli obiettivi clinici includono controllo del dolore intraoperatorio e postoperatorio, possibilità di prolungare e modulare l’effetto tramite il catetere, e migliore stabilità respiratoria rispetto a tecniche che richiedono intubazione in pazienti selezionati. L’anestesia spino-epidurale coinvolge principalmente la colonna vertebrale a livello lombare, dove vengono inseriti ago e/o catetere nello spazio epidurale (zona esterna alla dura madre) e, nella componente spinale, nello spazio subaracnoideo (dove circola il liquido cerebrospinale). L’effetto interessa soprattutto i nervi spinali che controllano sensibilità e movimento degli arti inferiori e della parte bassa dell’addome, con riduzione o perdita temporanea di dolore e sensibilità e possibile debolezza motoria. La procedura richiede in media 10-20 minuti, includendo preparazione, disinfezione della cute e posizionamento degli aghi. L’effetto dell’anestesia spinale inizia generalmente entro 5-10 minuti; per l’epidurale i tempi di insorgenza possono essere più graduali.
Un ulteriore beneficio è il controllo del dolore post-operatorio: l’epidurale permette analgesia continua o a boli, spesso con riduzione del fabbisogno di oppioidi (farmaci analgesici che possono causare nausea, sonnolenza e stipsi) e con potenziale miglioramento del recupero funzionale. I risultati possono essere limitati da blocchi incompleti o asimmetrici, durata inferiore al previsto, necessità di conversione ad altra anestesia o impossibilità tecnica di posizionare il catetere.
Effetti Collaterali e Complicanze
Gli effetti collaterali comuni dell’anestesia spino-epidurale includono abbassamento della pressione arteriosa (ipotensione) e talvolta rallentamento del battito (bradicardia), dovuti al blocco dei nervi simpatici; sono frequenti (ipotensione fino a circa 20-40%, più alta in ostetricia). Sono comuni anche prurito, nausea/vomito e ritenzione urinaria (difficoltà a urinare), soprattutto se si usano oppioidi nello spazio spinale/epidurale; il prurito può interessare circa 10-30% dei pazienti.
Le complicanze generali comprendono cefalea post-puntura durale (mal di testa tipico che peggiora in posizione eretta), più probabile se avviene puntura della dura madre: circa 1-3% dopo anestesia spinale e fino a circa 50-80% se si verifica puntura durale accidentale durante epidurale. Possibili fallimento o efficacia incompleta del blocco e necessità di conversione ad altra anestesia; per l’epidurale il fallimento clinicamente significativo può essere nell’ordine del 5-15%.
Le complicanze specifiche della procedura includono puntura durale accidentale durante epidurale (circa 0,5-1,5%), posizionamento intravascolare del catetere con possibile assorbimento sistemico dell’anestetico, blocco spinale alto o totale (diffusione eccessiva con difficoltà respiratoria e ipotensione marcata; raro, circa 1:10.000-1:100.000), lesione neurologica (irritazione o danno a una radice nervosa) di solito transitoria; un danno neurologico permanente è molto raro (circa 1:10.000-1:100.000). Infezioni come ascesso epidurale o meningite sono rari (circa 1:10.000-1:100.000).
I rischi sistemici e pericolo per la vita includono tossicità sistemica da anestetici locali (local anesthetic systemic toxicity, LAST) con convulsioni e aritmie cardiache, evento raro (circa 1:1.000-1:10.000, variabile per contesto), depressione respiratoria da oppioidi neurassiali (rara) e, eccezionalmente, arresto cardiaco in corso di blocco neurassiale (molto raro, circa 1:10.000-1:100.000). La prognosi per la maggior parte delle complicanze legate all'anestesia nel puerperio è eccellente. La cefalea post-durale, sebbene estremamente invalidante nei primi giorni, si risolve quasi sempre senza esiti a lungo termine, specialmente dopo un Blood Patch efficace. Le lesioni nervose periferiche (come quelle che causano parestesie o lieve ipostenia) hanno generalmente un decorso favorevole, con un recupero completo che può richiedere da poche settimane a qualche mese. La prognosi è più riservata per le complicanze gravi come l'ematoma o l'ascesso spinale. In questi scenari, il risultato dipende interamente dalla velocità della diagnosi e del trattamento.
Prevenzione e Gestione del Rischio nell'Anestesia Spino-Epidurale
La prevenzione delle complicanze inizia con una corretta valutazione pre-operatoria e l'impiego di tecniche meticolose. Durante la procedura, il posizionamento ottimale della paziente e la calma dell'operatore sono essenziali per ridurre il numero di tentativi. Le principali controindicazioni relative all’anestesia spino-epidurale (condizioni che non escludono automaticamente la procedura, ma richiedono valutazione individuale, possibile correzione preventiva e monitoraggio) includono alterazioni della coagulazione o terapie anticoagulanti/antiaggreganti (per aumento del rischio di ematoma spinale), trombocitopenia (piastrine basse) e anemia severa. Sono rilevanti anche infezione sistemica o febbre, infezioni cutanee nel sito di puntura, batteriemia sospetta o terapia antibiotica in corso da valutare caso per caso. Richiedono cautela ipovolemia o instabilità emodinamica (pressione bassa o circolazione instabile), stenosi aortica severa o altre cardiopatie con ridotta tolleranza al calo pressorio. Ulteriori condizioni sono patologie neurologiche preesistenti (per difficoltà di interpretare eventuali nuovi sintomi), deformità vertebrali, pregressa chirurgia della colonna o difficoltà anatomiche.
Le principali controindicazioni assolute all’anestesia spino-epidurale (tecnica di anestesia regionale eseguita tramite iniezione di anestetico vicino al midollo spinale) includono: rifiuto o mancato consenso informato del paziente; infezione nel punto di inserzione dell’ago o infezione sistemica non controllata (sepsi); disturbi gravi della coagulazione o terapia anticoagulante non compatibile con la procedura, perché aumentano il rischio di ematoma spinale/epidurale (raccolta di sangue che può comprimere i nervi); piastrinopenia severa (riduzione marcata delle piastrine, cellule necessarie alla coagulazione); instabilità emodinamica importante o shock non corretto, poiché la tecnica può ridurre ulteriormente la pressione arteriosa; aumento della pressione intracranica per lesione occupante spazio.
Per l’anestesia spino-epidurale, è fondamentale seguire le indicazioni sul digiuno: in genere nessun cibo solido nelle 6 ore precedenti; liquidi chiari fino a 2 ore prima, salvo diversa prescrizione. È cruciale informare l’équipe su allergie, precedenti reazioni ad anestetici, problemi neurologici o alla colonna, febbre o infezioni cutanee nel punto di puntura. Bisogna comunicare tutti i farmaci assunti, in particolare anticoagulanti/antiaggreganti (farmaci che riducono la coagulazione) e integratori, che possono richiedere sospensione programmata. Il paziente deve portare gli esami richiesti e rimuovere piercing lombari.
Gestione Post-Procedura e Segnali d'Allarme
Dopo anestesia spino-epidurale è consigliato rimanere a riposo finché il personale conferma la completa ripresa di forza e sensibilità a gambe e area pelvica, perché nelle prime ore può esserci instabilità nella deambulazione. È opportuno evitare di alzarsi o camminare senza assistenza finché forza e sensibilità delle gambe non sono completamente recuperate, per ridurre il rischio di cadute. Nelle prime 24 ore è importante limitare guida, uso di macchinari, alcol e decisioni importanti, soprattutto se sono stati somministrati sedativi o oppioidi (antidolorifici che possono dare sonnolenza). Bisogna evitare sforzi intensi e sollevamento pesi finché persiste intorpidimento o debolezza.
È vitale segnalare subito al personale medico mal di testa intenso che peggiora da seduto/in piedi, formicolii o debolezza persistenti, difficoltà a urinare, febbre, dolore o arrossamento nella sede di puntura, perdita di liquido o nuovo dolore lombare importante. Seguire le indicazioni su idratazione, analgesici e ripresa graduale di alimentazione e attività. Dopo anestesia spino-epidurale, contattare subito un professionista sanitario se compaiono difficoltà a respirare, gonfiore del viso o orticaria (possibile reazione allergica), febbre, brividi o dolore/arrossamento con secrezioni nel punto di puntura. È fondamentale che una neomamma non sottovaluti sintomi insoliti dopo aver ricevuto un'anestesia spinale o epidurale.
L'Importanza della Vigilanza e la Responsabilità Clinica
Durante qualsiasi intervento al midollo, il chirurgo e il personale infermieristico devono essere vigili al fine di individuare eventuali segni di ematoma in via di sviluppo che possa determinare pressione sul midollo spinale del paziente. Lo standard di cura richiede che il personale sanitario informi il chirurgo immediatamente in presenza di tali sintomi.
Un esempio di mancata aderenza a questo standard è stato documentato: dopo un intervento, un paziente mostrava debolezza alla dorsiflessione e flessione plantare in entrambe le gambe e non riusciva a urinare. Veniva inserito un catetere e parzialmente drenata la vescica. Purtroppo, gli infermieri aspettavano quasi otto ore prima di dare la detta informazione al chirurgo. Inoltre, non veniva fatto alcun riferimento alla dorsiflessione ed alla flessione plantare.
Successivamente, si è verificato un ulteriore ritardo di oltre sette ore prima che il chirurgo venisse a visitare il paziente. A tal punto, ancora non era stata eseguita la RM di routine, un esame che il chirurgo aveva ordinato. Questo ritardo è problematico, poiché una RM di routine può richiedere molte ore, a seconda di quanto sia occupato il dipartimento di radiologia.
Il personale infermieristico dovrebbe informare immediatamente il chirurgo dei detti segni e sintomi e il chirurgo dovrebbe ordinare esami per immagini da eseguire d'urgenza, come la risonanza magnetica, per consentire un rapido trattamento di qualsiasi lesione da compressione. I medici dell’emergenza devono conoscere questa patologia, anche se rara, in quanto tempo-dipendente, invalidante e in alcuni casi mortale. Anche nell’ambito dell’emergenza-urgenza sul territorio, l’anamnesi approfondita e l’esame obiettivo sono sempre un importante strumento per impostare un percorso diagnostico. Qualora vi sia fondato sospetto di questa patologia, si deve eseguire una centralizzazione primaria verso un centro HUB dotato di RMN, un reparto di terapia intensiva o un reparto di neurochirurgia. In Pronto Soccorso l’unico esame che ha consentito la diagnosi nel caso specifico è stata la RMN, un esame generalmente non indicato d’urgenza. Una precoce valutazione neurochirurgica e un corretto timing dell’atto chirurgico sono indispensabili per il miglior esito della patologia.
L’FDA consiglia agli operatori sanitari di valutare sempre il rapporto rischio-beneficio nel singolo paziente e di accertarsi con il paziente se è in corso una terapia anticoagulante. Per ridurre il rischio di emorragia spinale si raccomanda di rispettare i tempi di esecuzione indicati e comunque di effettuare un intervento di inserimento o rimozione del catetere spinale solo quando l’effetto dell’anticoagulante è scarso. Qualora infine sia fatta una procedura spinale a un paziente trattato con anticoagulante è importante monitorarlo strettamente, dicendogli di segnalare qualunque sintomo come la comparsa di un dolore al centro della schiena, deficit sensitivi o motori come debolezza o torpore agli arti o disfunzioni di vescica e intestino. Anche i malati in terapia anticoagulante devono essere consapevoli del rischio e informare il medico nel caso di una procedura spinale.
