La gravidanza è un percorso straordinario, costellato di attese e, talvolta, di preoccupazioni. Per monitorare lo stato di salute e di benessere del feto durante il suo sviluppo, la medicina moderna offre un insieme di indagini cliniche, strumentali e di laboratorio che rientrano sotto il cappello della diagnosi prenatale. Queste indagini, che includono esami di screening e diagnostici, sono fondamentali per fornire ai futuri genitori informazioni preziose, consentendo loro di prendere decisioni informate e di affrontare la gestazione con maggiore consapevolezza. Tra gli strumenti più importanti a disposizione vi sono il Bi-Test e la translucenza nucale, esami di screening del primo trimestre, e l'ecografia morfologica, un esame diagnostico chiave del secondo trimestre. Entrambi offrono prospettive diverse ma complementari sulla salute fetale, contribuendo a un approccio integrato e personalizzato al percorso prenatale.
Screening del Primo Trimestre: Il Valore del Bi-Test e della Translucenza Nucale
Nel primo trimestre di gravidanza, un ruolo cruciale nella valutazione del rischio cromosomico del feto è ricoperto dalla traslucenza nucale e dal Bi-Test. Questi esami rappresentano strumenti di valutazione importanti, poiché consentono di ottenere informazioni preliminari in una fase precoce della gestazione. L'integrazione dei dati ecografici con i risultati biochimici permette di affinare la stima del rischio, contribuendo a una gestione più consapevole del percorso prenatale. È fondamentale sottolineare che la traslucenza nucale e il Bi-Test sono esami non invasivi, a differenza di altre procedure diagnostiche. Questo significa che non comportano alcun rischio diretto per la madre o per il feto, rendendoli una scelta preferibile per lo screening iniziale. Non sono esami obbligatori, ma la loro esecuzione è fortemente consigliata per tutte le gestanti.
La traslucenza nucale (NT) è un parametro ecografico che corrisponde a un accumulo di fluido dietro la nuca fetale. La misurazione di questa si effettua mediante esame ecografico del feto svolto in un periodo ben definito, precisamente tra 11+0 e 13+6 settimane di gravidanza. Questo periodo è considerato ottimale in quanto le dimensioni del feto permettono una misurazione accurata. Un aumento della NT non solo permette di identificare un'elevata proporzione di altri difetti cromosomici, ma è anche associato ad anomalie del cuore e a un vasto gruppo di sindromi genetiche, fornendo così un indicatore di rischio più ampio rispetto alle sole anomalie cromosomiche. La precisione di questa misurazione ecografica è cruciale e richiede operatori qualificati e apparecchiature adeguate.
Il Bi-Test, d'altra parte, è un esame biochimico che si esegue sul sangue materno per valutare il rischio di Sindrome di Down e di trisomie 13 e 18. L'esame prevede il dosaggio di due sostanze presenti normalmente nel sangue materno: la frazione libera dell'ormone gravidico HCG (free-Beta HCG) e la plasmaproteina placentare A associata alla gravidanza (PAPP-A). I livelli di queste due sostanze nel sangue materno possono variare in presenza di alcune anomalie cromosomiche fetali. Il calcolo del rischio statistico, che combina i valori biochimici con la misurazione della traslucenza nucale e altri fattori come l'età materna, viene effettuato da un software specifico, fornito dalla Fetal Medicine Foundation (FMF) di Londra solo agli operatori e ai laboratori accreditati. Questi esami si inseriscono in un approccio di screening che tiene conto anche di fattori individuali come l'età materna e la storia clinica della gestante, fornendo un quadro di rischio personalizzato.
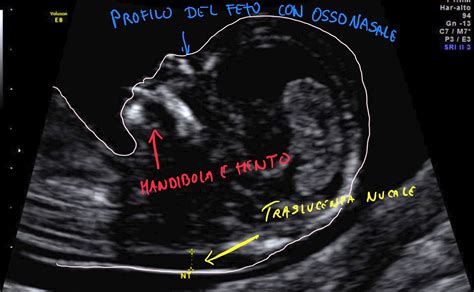
L'ULTRASCREEN rappresenta un'evoluzione di questo approccio, prevedendo la combinazione di due metodi indipendenti: il BI TEST e lo SCREENING ECOGRAFICO DEL PRIMO TRIMESTRE. In quest'ultimo si rileva non solo lo spessore della TRANSLUCENZA NUCALE ma si valutano anche i MARCATORI PRECOCI, come l'osso nasale, il rigurgito tricuspidale e la flussimetria del dotto venoso. Questa metodica combinata, ULTRASCREEN, consente di individuare circa il 95% dei casi di anomalie cromosomiche come la Sindrome di Down, la trisomia 18 e 13 e la sindrome di Turner. È pertanto, al momento attuale, l'esame più efficace rispetto a tutti gli altri test di screening, oltre ad offrire il rilevante vantaggio legato alla precocità della diagnosi. ULTRASCREEN viene eseguito per praticità tra 10 settimane + 4 giorni e 13 settimane + 6 giorni, con il prelievo di sangue e l'ecografia che devono essere eseguiti contemporaneamente per una valutazione più integrata e precisa.
È di cruciale importanza capire che questi esami forniscono una stima del rischio, non una diagnosi certa. Se il risultato indica un rischio elevato, esso suggerisce solamente l'opportunità di indagare in modo più approfondito con altri esami di significato diagnostico definitivo. Un test positivo non significa che il feto sia ammalato, significa solamente che esiste un rischio più elevato di quello teorico che va confermato o smentito con esami di valore definitivo come la villocentesi o l'amniocentesi. L'ULTRASCREEN è in grado di fornire informazioni utili a tutte le donne gravide, indipendentemente dall'età, ed è il metodo di scelta nelle donne sotto ai 35 anni e nel caso di gravidanze gemellari. Nelle pazienti over-35, in cui il rischio di partenza è più elevato, si può considerare la diagnosi prenatale invasiva che è in grado di individuare tutte le anomalie cromosomiche. Questi metodi diagnostici, tuttavia, possono comportare un piccolo rischio di aborto, cosa per cui non tutte le donne a rischio per età desiderano sottoporsi a queste procedure. In questa situazione, ULTRASCREEN può essere un valido aiuto per selezionare le pazienti a rischio maggiore anche se, si precisa, non tutti i casi anomali possono essere individuati. In tale situazione la decisione è comunque difficile e deve probabilmente essere lasciata in definitiva alla paziente stessa. Un'anomalia nel test può segnalare anche la possibilità di uno sviluppo placentare non ottimale nel corso del III trimestre (gestosi) ed in questo caso le pazienti verranno invitate a sottoporsi a sorveglianza più approfondita nei successivi periodi di gravidanza. In caso di volontà della coppia di incrementare il tasso di individuazione di malattia, è oggi possibile avvalersi dei nuovi test che valutano il DNA fetale presente nel sangue materno, come l'HARMONY TEST o il PRENA TEST. Questi esami per ora vengono utilizzati non da soli ma dopo lo screening combinato.
L'Ecografia Morfologica: Indagine Approfondita nel Secondo Trimestre
Nella diagnosi prenatale, l'ecografia morfologica rappresenta un esame fondamentale. Conosciuta anche come ecografia strutturale, questo esame diagnostico ha lo scopo di studiare nel dettaglio la morfologia del feto, da cui il nome, per accertarne il corretto sviluppo anatomico e individuare eventuali malformazioni. Si tratta di uno dei controlli più importanti da fare durante la gravidanza, per valutare l'integrità di organi e distretti anatomici del feto. L'ecografia morfologica costituisce attualmente parte integrante della diagnosi prenatale non invasiva. Trattandosi di un esame diagnostico effettuato tra la 19esima e la 22esima settimana gestazionale, tale metodica non si può considerare metodo di screening elettivo efficace per la valutazione del rischio di anomalie cromosomiche o genetiche primariamente, ma è insostituibile per l'analisi strutturale.
L'ecografia morfologica viene svolta nel secondo trimestre, specificamente tra la 20ª e la 22ª settimana. Questo periodo è considerato il migliore, poiché le dimensioni del bambino e la quantità di liquido amniotico offrono le condizioni ideali per un esame dettagliato della sua anatomia. Se, per qualsiasi motivo, la morfologica non viene svolta nel periodo indicato, è sempre possibile farlo successivamente, anche se la sua accuratezza potrebbe essere ridotta. In particolare, dopo le 26 settimane diventa più difficile esaminare alcuni dettagli, a causa della crescita del feto e del limitato spazio nell'utero. Nei casi in cui si sospettino malformazioni o vi siano dubbi, è spesso consigliabile ripetere l'esame più tardi.
Durante la morfologica, che avviene con un'ecografia esterna, il medico applica un gel sull'addome della madre e utilizza una sonda per esaminare la conformazione anatomica del feto e verificare lo sviluppo dei principali apparati, generando immagini visibili sul monitor. Il tempo impiegato per l'ecografia strutturale può variare, ma in genere l'esame dura tra i 20 e i 40 minuti, a seconda della posizione del bambino e della visibilità delle strutture da analizzare. In alcuni casi l'esame può richiedere più tempo o essere ripetuto una seconda volta, in particolare se emergono difficoltà nel visualizzare correttamente i vari organi. L'ecografia morfologica non richiede una preparazione complessa; non è necessario digiunare o assumere farmaci specifici, ma è consigliabile evitare l'uso di oli o creme sull'addome nei giorni immediatamente precedenti. Spesso si richiede di bere acqua per riempire parzialmente la vescica prima dell'esame: una vescica moderatamente piena, infatti, può aiutare a migliorare la visibilità degli organi interni durante l'ecografia. Il giorno dell'esame la paziente dovrà presentarsi con abiti comodi e, durante l'ecografia, il medico applicherà un gel sull'addome per facilitare il passaggio degli ultrasuoni, che permettono di visualizzare le immagini del feto. L'esame è indolore e non è invasivo. Non è prevista alcuna norma di preparazione specifica.
Ecografia morfologica
L'ecografia morfologica sfrutta una sonda ad ultrasuoni per trasmettere le immagini sul monitor: per questo motivo non è invasiva e non comporta rischi per la madre o il bambino. Gli ultrasuoni in uso in ostetricia sono ormai pratica assodata e non producono effetti dannosi sul feto, anche a lungo termine. Gli ultrasuoni sono utilizzati nella pratica ostetrica da oltre venticinque anni e non sono riportati effetti dannosi sul feto, anche a lungo termine. Grazie a questo esame i futuri genitori possono ottenere informazioni preziose sullo stato di salute del nascituro e, in molti casi, anche confermare definitivamente il sesso del nascituro.
Con l'ecografia morfologica è possibile osservare nel dettaglio l'anatomia del nascituro: il cervello, la colonna vertebrale, il cuore con le quattro camere cardiache, i polmoni, lo stomaco, i reni, la vescica e le ossa lunghe degli arti. Oltre alle strutture che vengono misurate normalmente (testa, addome, femore), è possibile visualizzare la vescica, i reni, lo stomaco e le strutture intracraniche. L'esame permette di valutare la crescita del bambino, la corretta formazione degli organi e di identificare potenziali malformazioni maggiori, analizzando anche la posizione della placenta e il volume di liquido amniotico. I dati raccolti sono poi confrontati con quelli delle curve di riferimento: è quindi possibile accertare se le dimensioni del feto corrispondano a quelle previste, o se vi siano discrepanze rispetto ai valori attesi per l'epoca gestazionale.
Tuttavia, la morfologica non è in grado di rilevare tutte le malformazioni, in particolare quelle di piccole dimensioni o che si sviluppano più tardi nella gravidanza, che potrebbero non essere visibili in questa fase. Fattori quali la posizione del feto in utero, la quantità di liquido amniotico, lo spessore della parete addominale materna, il peso della gestante, la gemellare o eventuali cicatrici possono inoltre ridurre la qualità delle immagini e la possibilità di rilevare un'anomalia. Si sottolinea che, per i limiti intrinseci della metodica, è possibile che alcune malformazioni non siano rilevate.
Quando dall'ecografia morfologica si evincono potenziali anomalie strutturali o soft marker, sarà bene procedere ad indagini più approfondite tramite esami diagnostici invasivi quali amniocentesi e villocentesi tardiva. L'associazione di due o più soft marker all'indagine di malformazioni cardiache, permette di individuare circa ⅓ dei feti affetti da Sindrome di Down o con trisomia 21. L'assenza di soft marker indica una diminuzione del rischio del 50-60%. Questo esame prevede un'approfondita disamina della morfologia fetale nei dettagli attualmente indagabili mediante l'ecografia. Può essere integrato con la valutazione della velocimetria Doppler delle arterie uterine per valutare il rischio di sviluppare pre-eclampsia e/o restrizione di crescita fetale severa. L'ecografia strutturale viene generalmente eseguita una sola volta; tuttavia, in alcune circostanze, potrebbe essere necessario ripetere l'esame. Ad esempio, se la visibilità non è ottimale, il ginecologo potrebbe richiedere una nuova ecografia per completare l'indagine. Non vi sono limiti specifici sul numero di volte in cui è possibile sottoporsi all'ecografia morfologica, poiché l'esame non prevede rischi per la salute della madre o del nascituro.
L'ecografia pre morfologica, come suggerisce il nome, viene eseguita precocemente, di solito tra la 16ª e la 18ª settimana, quindi prima della morfologica vera e propria. L'esame è consigliato in circostanze particolari, come gravidanze a rischio o precedenti anomalie congenite; lo scopo della pre morfologica è ottenere una valutazione iniziale dell'anatomia fetale e identificare possibili malformazioni già evidenti in fase prenatale. Tuttavia, la premorfologica non sostituisce l'eco morfologica tradizionale, che rimane necessaria per un'analisi più dettagliata e accurata; è specificatamente indicata per offrire un quadro preliminare e ulteriori approfondimenti diagnostici in caso di anomalie sospette.
I risultati dell'ecografia morfologica devono essere interpretati dal ginecologo curante: dopo l'esame, viene solitamente consegnato un referto in cui sono riportati i principali parametri biometrici del feto, confrontati con alcune tabelle di crescita standard. Oltre alle misurazioni, il referto descrive lo stato dei principali organi e segnala eventuali anomalie riscontrate: in caso di sospette malformazioni o anomalie, il medico potrebbe suggerire ulteriori esami di approfondimento.
Il Contesto della Diagnosi Prenatale e Altri Approfondimenti Ecografici
Per diagnosi prenatale si intende l'insieme delle indagini cliniche, strumentali e di laboratorio volte a monitorare lo stato di salute e di benessere del feto durante il corso della gravidanza. L'ecografia in gravidanza ha scopi diversi a seconda dell'epoca gestazionale in cui viene eseguita, offrendo una panoramica dinamica dello sviluppo fetale.
Nel secondo mese di gravidanza, allo scadere del secondo mese, è possibile individuare il numero dei feti, i movimenti ed il battito cardiaco degli stessi. Dal quarto mese in poi, si può procedere alla misurazione della testa, dell'addome e del femore del feto. I valori vengono confrontati con quelli delle curve di riferimento: si può così valutare se le dimensioni del feto corrispondono a quelle attese rispetto al momento di gravidanza.Nel secondo trimestre di gravidanza, oltre all'esame morfologico approfondito, l'ecografia permette di studiare l'anatomia fetale e di valutare se le dimensioni fetali corrispondono ai valori di riferimento per quell'epoca gestazionale. Nel terzo trimestre, l'ecografia serve a valutare l'accrescimento fetale, la quantità di liquido amniotico, la localizzazione placentare e la presentazione fetale, elementi cruciali per la pianificazione del parto.
L'esame ecografico può corredarsi della Doppler Velocimetria o Flussimetria per la valutazione dell'emodinamica materno-fetale. Tale metodica è da considerarsi una metodica di secondo livello per casi di patologia materna o fetale. Questa analisi specializzata permette di studiare i flussi sanguigni a livello di vasi specifici, come l'arteria ombelicale o le arterie uterine, fornendo indicazioni preziose sulla funzione placentare e sulla condizione fetale.

Le anomalie cromosomiche sono una delle principali preoccupazioni nel contesto della diagnosi prenatale. Circa 1 bambino su 300 ha un'anomalia cromosomica, cioè un'alterazione del numero o della struttura dei propri cromosomi. La più nota e frequente delle quali è la Sindrome di Down (Trisomia 21), seguita dalla Trisomia 18 (Sindrome di Edwards), Trisomia 13 (Sindrome di Patau), Sindrome di Klinefelter (47, XXY) e dalla Sindrome di Turner (45, X). Nessuna età materna è, infatti, risparmiata dal rischio di avere prole con anomalie cromosomiche sebbene questo rischio aumenti significativamente con l'aumentare dell'età. È un dato importante da considerare che, infatti, la maggior parte dei bambini affetti dalla Sindrome di Down (70-75%) nasce da madri con età inferiore ai 35 anni, essendo la maggior parte di queste quelle che non si sottopongono alle indagini di diagnosi prenatale. Questo evidenzia l'importanza di offrire informazioni chiare e accessibili a tutte le gestanti, indipendentemente dalla loro età, sui benefici e sui limiti degli screening e degli esami diagnostici disponibili. La decisione di sottoporsi o meno a questi esami, pur non essendo obbligatoria, deve essere il frutto di una scelta informata e consapevole della coppia, supportata dal parere dei professionisti sanitari.
tags: #ecografia #morfologica #e #bitest