Il criptorchidismo, o "testicolo ritenuto", rappresenta la malformazione congenita dell'apparato genito-urinario più frequente nel neonato maschio. La condizione si definisce come l’assenza permanente e spontanea di uno o entrambi i testicoli all'interno della sacca scrotale, dovuta a un arresto lungo il fisiologico tragitto di discesa dall’addome. Il termine deriva dal greco e significa letteralmente "testicolo nascosto".
Fisiopatologia e Sviluppo Testicolare
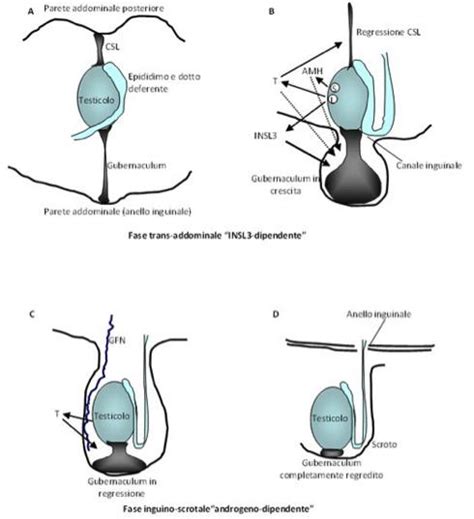
Fisiologicamente, i testicoli si sviluppano durante la 7ª-8ª settimana di gestazione nell’addome, sopra l’anello inguinale interno, e vi restano fino alla 28ª settimana circa, quando iniziano la discesa guidati da stimoli ormonali (come androgeni e fattore inibente di Müller), fattori fisici (pressione intra-addominale, regressione del gubernaculum) e ambientali. La temperatura scrotale, inferiore di circa due gradi rispetto a quella corporea, è un prerequisito fondamentale per la normale spermatogenesi.
Il testicolo viene definito "ritenuto" quando rimane in una posizione qualsiasi lungo la via di discesa del canale inguinale o, più raramente, nella cavità addominale o nel retroperitoneo. Si parla invece di "testicolo ectopico" quando il processo di migrazione avviene normalmente ma, una volta attraversato l’anello inguinale esterno, il testicolo vira verso una posizione anomala al di fuori del tragitto naturale (sede sovrapubica, perineo, faccia interna della coscia).
Scenario Epidemiologico e Fattori di Rischio
Oltre l’80% dei casi di criptorchidismo è diagnosticato alla nascita. La prevalenza si attesta tra l'1% e il 4% nei neonati a termine e sale fino al 30-45% nei neonati pretermine. Al compimento del primo anno di vita, tali percentuali scendono all'1%. Nelle forme congenite, circa il 75% dei casi si risolve spontaneamente nei primi 4 mesi di vita con la discesa spontanea del testicolo. Il criptorchidismo si manifesta nel 85-90% dei casi unilateralmente (tipicamente il destro) e nel restante 10-15% bilateralmente.
Le cause sono spesso idiopatiche, ma possono includere:
- Anomalie del gubernaculum testis.
- Ostacoli meccanici (canale inguinale stretto, vasi spermatici corti).
- Deficit ormonali (insufficiente produzione di gonadotropine o testosterone).
- Fattori di rischio ambientali/materni: basso peso alla nascita, prematurità, consumo di alcol in gravidanza, esposizione a pesticidi ed età materna avanzata.
Diagnosi Clinica: Il Ruolo dell'Esame Obiettivo
La diagnosi di testicolo ritenuto è essenzialmente clinica, basata sull'anamnesi e sui risultati dell'esame obiettivo. L'ispezione della sacca scrotale, che appare "vuota" o disabitata, deve essere seguita da una palpazione accurata del canale inguinale, del pube e della regione perineale, eseguita con mani calde e in un ambiente confortevole per evitare l'attivazione del riflesso cremasterico.
È fondamentale distinguere il criptorchidismo dal testicolo retrattile (o ipermobile). Quest'ultimo è un testicolo presente nello scroto, ma che a causa di un riflesso cremasterico vivace viene tirato verso l'alto; tale condizione è autolimitante, tende a normalizzarsi entro l'età puberale e solitamente non richiede alcun intervento.
La Questione dell'Imaging: Ecografia e Diagnostica Strumentale
Le linee guida internazionali (come quelle dell'American Urological Association) sono concordi nel non raccomandare l’ecografia, la TAC o la risonanza magnetica come esami di routine per la diagnosi di testicolo non palpabile. L’accuratezza diagnostica di tali metodiche è considerata bassa e non modificano l'iter terapeutico. L'ecografia è un esame operatore-dipendente e, sebbene utilizzata nella pratica clinica per tentare di localizzare testicoli intra-addominali o per valutazioni dimensionali, non deve sostituire il giudizio clinico o la decisione chirurgica.
Nei casi di testicoli non palpabili, la conferma diagnostica definitiva si ottiene mediante laparoscopia esplorativa, utile per ricercare testicoli atrofici o intra-addominali che non sono stati evidenziabili all'esame obiettivo.
Implicazioni a Lungo Termine: Fertilità e Neoplasie
Il danno funzionale al testicolo è correlato alla permanenza in una sede con temperatura corporea superiore a quella fisiologica. Questo causa una perdita progressiva di cellule germinali, ipogonadismo e un aumentato rischio di infertilità. I maschi con criptorchidismo bilaterale non corretto presentano una riduzione della fertilità del 70-80%, mentre nei casi unilaterali la riduzione è del 40-50% (il testicolo controlaterale riesce a compensare solo parzialmente).
Un altro rischio temibile è quello neoplastico. Il rischio di sviluppare un carcinoma testicolare è 5-10 volte superiore negli uomini con storia di criptorchidismo rispetto alla popolazione generale. Studi istologici (Cortes, Mancini) hanno dimostrato che il tessuto testicolare ritenuto subisce alterazioni precoci, in particolare nella rappresentazione degli spermatogoni di tipo AD, precursori dei futuri spermatozoi.
Approccio Chirurgico: L'Orchidopessi
Il trattamento d'elezione rimane l'orchidopessi chirurgica, che consiste nel riportare il testicolo nella borsa scrotale e fissarlo in una tasca. L'intervento è solitamente eseguito in regime di day surgery.
- Tempistica: La letteratura concorda nel consigliare l'intervento tra i 6 e i 12 mesi di vita. Anticipare l'operazione entro il primo anno serve principalmente a migliorare lievemente il volume testicolare e ridurre il rischio di complicazioni future.
- Gestione laparoscopica: Riservata ai testicoli non palpabili, consente di esplorare l'addome. Se il testicolo risulta atrofico (non vitale), si procede all'asportazione.
- Associazione con ernia inguinale: Molti neonati con criptorchidismo presentano un'ernia inguinale pervia, che viene riparata contestualmente all'orchidopessi.
Orchidopessi: in cosa consiste e quando serve?
Considerazioni sulla Terapia Ormonale
L'uso di terapie ormonali (hCG o LH-RH) è oggetto di dibattito. Mentre in passato venivano utilizzate frequentemente, le linee guida attuali (europee e americane) ne limitano l'impiego routinario a causa della bassa efficacia e della possibilità di risalita del testicolo post-trattamento.
Tuttavia, alcuni autori, basandosi su studi di Hadziselimovich, suggeriscono il Test hCG come metodo diagnostico efficace per valutare la salute istologica del testicolo. Il test, eseguito mediante dosaggi di testosterone pre e post-iniezione, può fornire informazioni prognostiche sulla capacità produttiva del testicolo. In specifici protocolli "caso per caso", la terapia ormonale può essere considerata come opzione aggiuntiva per migliorare l'indice di fertilità, ma mai come sostitutiva dell'intervento chirurgico, che resta la pietra miliare del trattamento del criptorchidismo. Il monitoraggio a lungo termine, anche in età adulta, rimane indispensabile per la prevenzione di eventuali evoluzioni neoplastiche.
tags: #ecografia #maschietto #testicoli #in #pancia