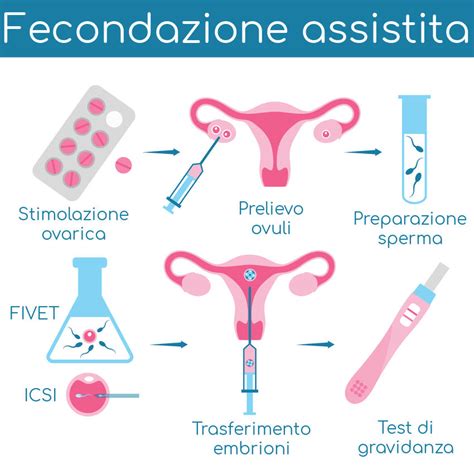
L'infertilità è una condizione complessa che coinvolge numerosi fattori biologici, ormonali e anatomici. Quando la capacità naturale di concepire viene meno, la medicina moderna offre percorsi di procreazione medicalmente assistita (PMA) altamente specializzati. Tra questi, la fecondazione in vitro (FIVET) e l'iniezione intracitoplasmatica di spermatozoi (ICSI) rappresentano le soluzioni d'elezione, in particolare per le donne con tube di Falloppio danneggiate, rimosse o ostruite.
Il ruolo delle tube di Falloppio nella fisiologia della riproduzione
Le tube uterine, o tube di Falloppio, sono condotti muscolari che uniscono le ovaie all’utero. Normalmente, una volta avvenuta l’ovulazione, l’uovo ovulato si sposta nella tuba di Falloppio dove incontra lo spermatozoo per la fecondazione. L’interno delle tube di Falloppio è composto di tessuto che esegue piccoli movimenti, i quali consentono agli ovuli di muoversi lungo la superficie fino a quando non incontrano lo spermatozoo. L’integrità anatomica di questi condotti è essenziale per una fertilità naturale.
Quando le tube sono danneggiate o quando vengono rimosse per qualsiasi motivo, come in caso di gravidanza ectopica (gestazione al di fuori dell’utero, in una delle tube uterine) o a causa di altre patologie come l’endometriosi, malattie a trasmissione sessuale o esiti di chirurgie addominali (appendiciti, peritoniti), l’ovulo non può incontrare lo spermatozoo. In tali circostanze, il concepimento naturale è reso impossibile dal blocco fisico o dall'assenza anatomica del percorso naturale. Inizialmente, la tecnica FIVET è stata messa in atto proprio per consentire alle donne senza tube di concepire.
Indicazioni per il ricorso alla fecondazione in vitro
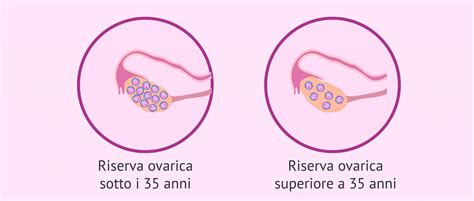
Il percorso verso la PMA inizia generalmente dopo un periodo di tentativi naturali falliti. Per le donne di età inferiore ai 35 anni, il periodo di riferimento è di almeno un anno di tentativi. Quando la paziente ha superato i 35 anni, il periodo di attesa consigliato non supera solitamente i 6 mesi, poiché la fertilità femminile diminuisce rapidamente dopo tale soglia.
È fondamentale comprendere che la riserva ovarica di una donna è già definita prima della nascita. A quattro mesi di gestazione, un feto femminile possiede circa 6-7 milioni di follicoli. Alla nascita, tale numero scende a circa 2 milioni, per ridursi a circa 100.000 all'età di 18 anni. Il tasso di declino diventa particolarmente marcato intorno ai 33/34 anni, influenzando non solo la quantità, ma anche la qualità dei follicoli rimanenti a causa dell'invecchiamento degli ovociti.
Oltre all'ostruzione tubarica, i criteri che portano a considerare la FIVET o l'ICSI includono:
- Fallimento di trattamenti non invasivi: Coppie che hanno tentato cicli di citrato di clomifene, rapporti mirati o cicli IUI (inseminazione intrauterina) senza ottenere risultati.
- Infertilità da fattore maschile: Casi in cui il numero o la motilità degli spermatozoi non consentono il concepimento naturale, richiedendo l'uso della tecnica ICSI.
- Problemi ovulatori: Squilibri ormonali, sindrome dell'ovaio policistico (PCOS) o altre disfunzioni che impediscono la maturazione adeguata dell'ovulo.
Protocolli di trattamento personalizzati
Il successo di un trattamento di fecondazione in vitro dipende strettamente dalla creazione di un protocollo personalizzato, adattato alla realtà biologica, alla storia clinica e ai fattori genetici di ciascuna coppia. Non esiste una "prescrizione universale". Il regime terapeutico e le dosi esatte dei farmaci sono regolati in base a una valutazione iniziale approfondita che comprende l'anamnesi ginecologica, andrologica e l'ecografia transvaginale 2-3D.
Fase di stimolazione ovarica
La prima fase del trattamento è l'iperstimolazione ovarica controllata, dove si utilizzano farmaci ormonali (FSH e talvolta LH) per indurre la crescita di un numero ottimale di follicoli. Questo processo richiede un monitoraggio costante tramite ecografie transvaginali (almeno due durante il ciclo) per osservare il numero di follicoli che si sviluppano in ciascuna ovaia e regolare il dosaggio dei farmaci, evitando una risposta eccessiva o insufficiente.
Il prelievo degli ovociti (OPU)
Al termine della fase di medicazione, viene eseguita la procedura di OPU (oocyte pick-up). Sotto guida ecografica e in sedazione, un ago sottile viene guidato attraverso la cavità pelvica fino alle ovaie per aspirare il liquido follicolare contenente gli ovociti. Si tratta di una procedura chirurgica minore che richiede, solitamente, un periodo di digiuno precedente e poche ore di permanenza in clinica.
Differenze operative: FIVET convenzionale vs ICSI
Sebbene l'obiettivo sia comune - la creazione di un embrione - esistono differenze sostanziali tra la fecondazione in vitro classica (FIVET) e la microiniezione intracitoplasmatica (ICSI).
FIVET classica (Fecondazione in vitro ed embryo-transfer)
Nella tecnica classica, lo specialista pone l'ovocita e una sospensione di spermatozoi (tra 50.000 e 100.000) nella stessa piastra di coltura. La fecondazione avviene in modo "naturale" all'interno della capsula, dove lo spermatozoo deve attraversare autonomamente la zona pellucida dell'ovocita. Questa tecnica è più vicina al processo fisiologico ed è spesso riservata a coppie con parametri spermatici adeguati.
ICSI (Intra-Cytoplasmatic Sperm Injection)
L'ICSI ha rappresentato una svolta nel trattamento dell'infertilità, specialmente maschile. In questa procedura, l'embriologo seleziona manualmente lo spermatozoo con la migliore motilità e morfologia sotto il microscopio. Dopo aver rimosso le cellule del cumulo ooforo che circondano l'ovocita (denudazione), lo specialista utilizza un microiniettore per depositare un singolo spermatozoo direttamente all'interno del citoplasma dell'ovocita maturo. Questa tecnica permette di superare gli ostacoli naturali e di massimizzare le probabilità di successo in casi di grave oligospermia o astenozoospermia.
Procedura ICSI (Inseminazione Intracitoplasmatica dello Spermatozoo)
Coltura embrionale e trasferimento
Una volta avvenuta la fecondazione, gli ovociti fecondati (zigoti) vengono mantenuti in laboratorio in incubatori a temperatura controllata (37°C) e in un'atmosfera protetta (5% Ossigeno e 6% Anidride Carbonica). Molti centri moderni utilizzano la tecnologia "Time Lapse", che permette di catturare immagini dello sviluppo cellulare ogni 10 minuti, facilitando un controllo visivo continuo e permettendo all'equipe di identificare gli embrioni con il miglior potenziale di sviluppo.
Il trasferimento avviene tra il secondo e il quinto giorno successivo alla fecondazione. Il ginecologo deposita uno o due embrioni all'interno dell'utero tramite un sottile catetere. Questa procedura è indolore e non richiede anestesia. Gli embrioni che non vengono trasferiti possono essere sottoposti a vitrificazione (crioconservazione in azoto liquido) per utilizzi futuri.
Approcci integrativi alla medicina riproduttiva
Alcuni centri di eccellenza, come il Centro Clinico San Carlo di Torino, adottano approcci che vanno oltre la semplice stimolazione, integrando concetti di medicina rigenerativa e medicina informazionale per migliorare la recettività endometriale. Il successo dell'annidamento, infatti, non dipende solo dalla qualità dell'embrione, ma anche dalla capacità dell'endometrio di accoglierlo, che può essere influenzata da fattori immunologici. La valutazione della recettività endometriale è una parte fondamentale per le pazienti che hanno affrontato fallimenti precedenti in cicli di PMA.
È importante ricordare che la gestione dei dati personali dei pazienti in questi percorsi è regolata da normative stringenti, come il GDPR. Gli amministratori dei dati, come Docplanner Italy srl, garantiscono i diritti fondamentali alla privacy, all'oblio e alla limitazione del trattamento, consentendo alle coppie di affrontare il percorso di genitorialità con la massima sicurezza e trasparenza possibile in ogni fase del protocollo.