Il processo riproduttivo femminile è un meccanismo intricato e affascinante, al centro del quale si trova l'ovulazione, un evento cruciale per la possibilità di concepimento. Comprendere la durata della vita dell'ovocita dopo il suo rilascio è fondamentale per chi desidera pianificare o prevenire una gravidanza, sebbene questo sia solo un aspetto di un percorso molto più complesso.
L'Apparato Riproduttivo Femminile: Una Panoramica
L'apparato riproduttivo femminile è un sistema orchestrato con precisione, composto da diverse strutture che lavorano in sinergia. Le ovaie sono due piccoli organi a forma di mandorla, responsabili della produzione e maturazione delle cellule uovo (oociti). Dalle ovaie si dipartono le tube di Falloppio (o Salpingi), due sottili canali che connettono le ovaie all'utero. È proprio all'interno delle tube che avviene l'incontro cruciale tra lo spermatozoo e la cellula uovo, il processo noto come fecondazione.
Il Ciclo Mestruale: Una Sinfonia Ormonale
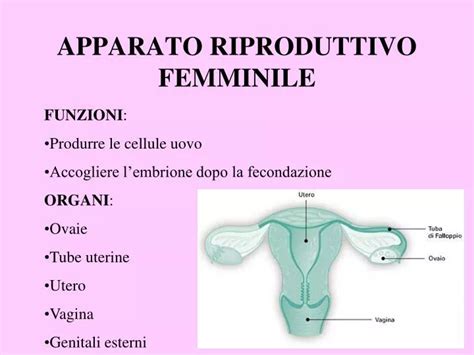
Il ciclo mestruale è un meccanismo complesso regolato dagli ormoni, che si ripete incessantemente. La sua durata media è di 26-28 giorni, sebbene possa variare da 23 a 35 giorni tra le donne. Il ciclo inizia con il primo giorno della mestruazione e termina con l'inizio della mestruazione successiva.
Le Fasi del Ciclo Mestruale
Il ciclo mestruale si articola in diverse fasi, ognuna caratterizzata da specifici eventi ormonali e fisiologici:
Fase Proliferativa (o Follicolare): Questa fase inizia con la mestruazione e vede la ricostruzione dell'endometrio. Allo stesso tempo, nelle ovaie, diversi follicoli iniziano un processo di sviluppo stimolato dall'ormone follicolo-stimolante (FSH) rilasciato dall'ipofisi. Soltanto uno di questi follicoli, di norma, raggiungerà il completo sviluppo, consentendo la maturazione dell'ovulo in esso contenuto. Questo processo è dominato dagli estrogeni, che raggiungono il loro picco prima dell'ovulazione.
Fase Ovulatoria: Questa è la fase cruciale del ciclo per la riproduzione. A seguito della liberazione massiva di LH (ormone luteinizzante) da parte dell'ipofisi, il follicolo dominante si "apre" (deiscenza) per rilasciare l'ovulo maturo. Questo evento è noto come ovulazione. L'ovulazione, pertanto, non coincide sempre con il 14° giorno del ciclo, ma può essere anticipata o soprattutto protratta anche di svariati giorni, a causa della variabilità del tempo necessario per portare l'ovulo a completo sviluppo e rilascio.
Fase Luteale (o Secretiva): Dopo il rilascio dell'ovulo, il follicolo vuoto si trasforma nel corpo luteo. Quest'ultimo produce crescenti quantità di progesterone, un ormone che predispone l'utero a ricevere l'impianto di un'eventuale cellula uovo fecondata. Questa fase dura in genere 14 giorni, più o meno uno.
Le Mestruazioni: Il Punto di Partenza e di Arrivo
Se non c'è stata fecondazione e nessun impianto, i livelli di progesterone e estrogeni calano rapidamente. Il corpo luteo cessa la produzione ormonale e regredisce, formando una piccola cicatrice sulla superficie ovarica (corpo albicante). Di conseguenza, la spessa superficie dell'endometrio, non più necessaria, viene espulsa dal corpo attraverso la vagina: questo è il fenomeno delle mestruazioni. Il flusso può durare dai tre ai sei giorni.
L'Ovulazione: Il Miracolo del Rilascio
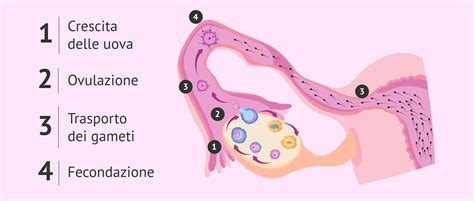
L'ovulazione è la maturazione di una cellula uovo (ovocita) in modo da predisporla alla fecondazione. Già dalla nascita, una bambina ha nelle ovaie un gran numero di ovociti immaturi (fino a due milioni). La maggior parte di essi verrà perduta negli anni: alla pubertà ne restano "solo" dai 300 ai 500 mila, e a 45-50 anni solo qualche migliaio. Gli ovociti sono contenuti nei follicoli, che li nutrono ma ne impediscono la maturazione completa fino al momento opportuno.
Durante ogni singolo ciclo mestruale, diversi ovociti iniziano a maturare, ma di solito ne viene scelto solo uno che diventa il dominante e viene rilasciato. I follicoli che non giungono a maturazione vengono riassorbiti dalle ovaie, un processo noto come atresia o regressione.
Come Avviene la Maturazione di una Cellula Uovo
Poche ore prima dell'ovulazione, l'ovocita viene "preparato" per poter essere fecondato. Dopo il picco degli estrogeni che ne ha determinato il rilascio, l'ipofisi rilascia l'ormone LH, che porta alla deiscenza dell'ovocita, ovvero all'apertura del follicolo. La cellula uovo si divide (meiosi) ed espelle un corpuscolo che contiene 46 cromosomi (primo globulo polare). L'ovocita viene circondato da uno strato di cellule (cumulo ooforo), sotto il quale si trova una membrana trasparente (la zona pellucida) che lo spermatozoo dovrà penetrare per poterlo fecondare.
L'ovulo è una cellula di grandi dimensioni (100-150 micron di diametro), con il citoplasma ricco di materiali fosfolipidici di riserva. Dopo essere stato liberato nella cavità addominale, l'ovulo viene prontamente "risucchiato" dalla rispettiva tuba di Falloppio, sede deputata alla fecondazione.
La Durata della Vita dell'Ovocita Dopo l'Ovulazione: Un Fattore Critico
Una delle domande più importanti per chi cerca di concepire o evitare una gravidanza è: "Quanto dura la vita dell'ovocita dopo l'ovulazione?". L'ovocita ha una vita limitata, generalmente dalle 12 alle 24 ore dopo il rilascio. Se non viene fecondato entro questo breve lasso di tempo, si dissolve. Questo significa che il "periodo fertile" strettamente legato alla vita dell'ovocita è molto breve.
Tuttavia, il periodo in cui è possibile rimanere incinta è più lungo. Questo perché, a differenza dell'ovulo, gli spermatozoi possono sopravvivere nel corpo femminile molto più a lungo, anche fino a 5 giorni. Di conseguenza, un rapporto sessuale avvenuto anche 3 o 4 giorni prima dell'ovulazione può portare alla fecondazione, in quanto gli spermatozoi possono "attendere" il rilascio dell'ovulo. In generale, il periodo fertile complessivo dura circa 5 giorni, iniziando da 2 a 3 giorni prima dell'ovulazione, continuando il giorno dell'ovulazione e finendo un giorno dopo.
Segni dell'Ovulazione: Identificare il Periodo Fertile
Riconoscere i segni dell'ovulazione può essere utile per chi desidera aumentare le probabilità di concepimento.
- Alterazioni del Muco Cervicale: Durante l'ovulazione, il muco cervicale diventa più abbondante, chiaro, elastico e simile all'albume d'uovo. Questa consistenza facilita il passaggio degli spermatozoi attraverso la cervice.
- Aumento della Temperatura Basale Corporea (TBC): Dopo l'ovulazione, il progesterone provoca un leggero aumento della temperatura corporea a riposo (circa 0,5°C in più). La misurazione quotidiana della TBC al mattino, prima di alzarsi, può aiutare a identificare l'avvenuta ovulazione.
- Dolore Ovarico (Mittelschmerz): Alcune donne possono avvertire delle fitte di dolore all'ovaio o all'altezza dell'utero al momento dell'ovulazione.
- Aumento del Desiderio Sessuale: I livelli di estrogeni aumentano dopo le mestruazioni e raggiungono il picco durante l'ovulazione, il che può portare a un aumento del desiderio sessuale, sebbene questo non accada sempre o a tutte le donne.
Come si calcola l'ovulazione per scoprire i giorni fertili
Il Concepimento: Un Viaggio Ad Ostacoli per lo Spermatozoo
Il concepimento, ovvero l'incontro tra uno spermatozoo e un ovulo, è un processo molto più complesso di quanto si possa immaginare. Le probabilità di rimanere incinta, anche avendo rapporti non protetti durante il periodo fertile, sono solo tra il 10% e il 33%, a seconda della distanza temporale tra il rapporto e l'ovulazione.
L'Apparato Riproduttivo Maschile: La Sorgente della Vita
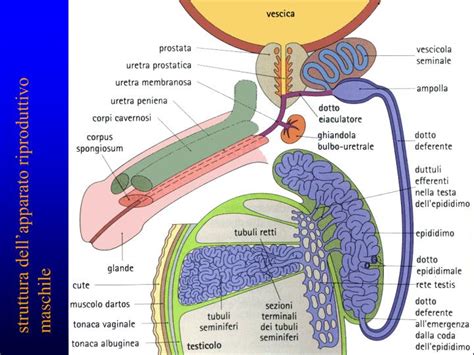
L'apparato riproduttivo maschile è composto da ghiandole sessuali (i testicoli), un sistema escretore (le vie spermatiche che portano lo sperma dai testicoli al pene) e il pene. I testicoli, contenuti nello scroto, producono gli spermatozoi nei tubuli seminiferi e il testosterone attraverso le cellule di Leydig. Altre strutture importanti includono la prostata, che fornisce enzimi per la liquefazione del liquido seminale, e le vescichette seminali e le ghiandole di Cowper, che contribuiscono alla produzione del liquido seminale.
La Formazione degli Spermatozoi (Spermatogenesi)
Gli spermatozoi vengono prodotti continuamente dalla pubertà fino alla vecchiaia. Il processo di spermatogenesi dura 72 giorni e inizia con la trasformazione delle cellule staminali (spermatogoni) in spermatociti primari. Questi si dividono dimezzando il numero di cromosomi (da 46 a 23), formando spermatociti secondari che maturano rapidamente in spermatidi. Successivamente, acquisiscono una forma allungata e una coda, diventando spermatozoi maturi attraverso la spermiogenesi.
Uno spermatozoo maturo è composto da due parti fondamentali: la testa, contenente il patrimonio genetico e l'acrosoma (un cappuccio che aiuta a riconoscere chimicamente l'uovo e a penetrarlo), e la coda, che include un segmento intermedio per il nutrimento e la respirazione, e filamenti per il movimento.
Il Percorso degli Spermatozoi e l'Incontro con l'Ovocita
Dopo un rapporto sessuale non protetto, gli spermatozoi vengono depositati sul fondo della vagina. La vagina, però, è un ambiente troppo acido per loro, quindi devono risalire velocemente verso il muco cervicale. Inizialmente, lo sperma si coagula entro un minuto dall'eiaculazione, bloccando gli spermatozoi, ma alcuni riescono a risalire prima del coagulo. Dopo circa un'ora, lo sperma si scioglie e gli spermatozoi riprendono a muoversi, impiegando circa un'ora per raggiungere le tube.
Il percorso è tutt'altro che agevole. Gli spermatozoi devono superare numerosi "ostacoli":
- Muco Cervicale: Il primo ostacolo è il muco cervicale. Durante l'ovulazione, il muco diventa più acquoso per facilitare il passaggio, ma può comunque bloccare e intrappolare molti spermatozoi.
- La Scelta della Tuba: Gli spermatozoi che attraversano la cervice devono poi dirigersi verso la tuba giusta. Le possibilità di incontrare un ovulo sono del 50%, poiché ogni mese viene rilasciato un solo ovulo, di solito da una sola ovaia. Si stima che solo circa 10.000 spermatozoi entrino nella tuba corretta.
- Restrizioni nella Tuba: Le tube uterine presentano anche aperture "molto strette" dal lato dell'utero, riducendo ulteriormente il numero di spermatozoi che riescono a risalire.
Solo una piccola parte degli oltre 300 milioni di spermatozoi eiaculati (circa 200) riesce a raggiungere l'ovulo. Nonostante ciò, ne basta uno solo per la fecondazione.
La Fecondazione: L'Unione di Due Corpi
Se uno spermatozoo riesce a penetrare l'ovocita nella tuba, avviene la fecondazione. Questa è un evento delicato, in quanto l'ovocita è protetto da cellule (corona radiata) e membrane (zona pellucida) che si oppongono all'ingresso dello spermatozoo.
La capacità fecondante dello spermatozoo non è scontata, ma è il risultato di un processo di maturazione che si completa nel passaggio attraverso il corpo femminile. Queste modificazioni riguardano soprattutto la testa (acrosoma), che deve essere in grado di reagire chimicamente a contatto con la superficie dell'ovocita.
Anche l'ovocita si "prepara" per generare un embrione: prima si divide ed espelle il primo globulo polare, poi, dopo la penetrazione dello spermatozoo, si divide di nuovo e perde metà del suo patrimonio genetico (espulsione del secondo globulo polare). Alla fine di questo processo, la zona pellucida si "cementifica" per non permettere il passaggio di altri spermatozoi. Il nucleo dello spermatozoo e quello dell'ovocita si fondono, mescolando il loro patrimonio genetico: si è formato lo zigote, la prima cellula di un nuovo individuo.
Dopo la Fecondazione: Impianto e Sviluppo Precoce
Dopo la fecondazione, lo zigote inizia una serie di divisioni cellulari (da due cellule a quattro, poi a otto, e così via). L'ovulo fecondato attraversa la tuba per impiantarsi sulla parete uterina. L'impianto è un processo cruciale per l'inizio della gravidanza. Non è possibile accorgersi della fecondazione né dell'impianto dell'ovulo, sebbene alcune donne possano sperimentare un leggero sanguinamento o spotting durante l'impianto.
Dopo l'impianto, la placenta inizia a produrre l'ormone gonadotropina corionica umana (hCG), il cui livello diventa rilevabile nelle urine tramite un test di gravidanza dopo alcuni giorni.
Prevenire e Pianificare: Consapevolezza e Metodi
Per chi non desidera una gravidanza e ha avuto rapporti non protetti, i contraccettivi di emergenza, come la pillola del giorno dopo, possono interrompere o ritardare il rilascio dell'ovulo, impedendo la fecondazione. Se l'ovulo è già stato rilasciato, possono anche impedire la fecondazione o l'impianto.
Per chi cerca una gravidanza, è fondamentale conoscere i propri giorni più fertili. Oltre ai segni naturali, esistono calcolatori dell'ovulazione, applicazioni mobili e test di ovulazione che possono essere d'aiuto. È importante ricordare che, anche se i calcolatori sono basati su dati statistici, la regolarità del ciclo è più importante della sua durata. I test di ovulazione misurano l'aumento dell'ormone luteinizzante (LH), che precede l'ovulazione di 24-36 ore, ma non indicano che l'ovulazione stia avvenendo in quel preciso momento.
In generale, se dopo un anno di tentativi mirati (rapporti non protetti nei giorni di ovulazione) la gravidanza non arriva, è consigliabile consultare un medico per accertamenti. Non sempre la mancata gravidanza al primo tentativo indica un problema di fertilità; il concepimento è un evento con probabilità intrinseche che lo rendono non garantito. Anche con la fecondazione in vitro (FIVET), la fecondazione non avviene sempre, a dimostrazione della complessità del processo.
Conoscere i meccanismi dell'ovulazione e della fecondazione è un passo essenziale per la gestione della propria salute riproduttiva, sia per chi desidera una gravidanza sia per chi vuole evitarla. Mantenere uno stile di vita sano è fondamentale per la fertilità e per individuare precocemente eventuali anomalie.
tags: #durata #ovocita #dopo #ovulazione #medicitalia