La Procreazione Medicalmente Assistita (PMA) rappresenta, ad oggi, uno dei percorsi medici più importanti per le coppie che desiderano avere un bambino ma riscontrano difficoltà o problematiche nell'intraprendere una gravidanza in maniera naturale. Questo complesso ma speranzoso cammino offre una serie di tecniche mediche progettate specificamente per supportare le coppie quando il concepimento spontaneo risulta difficoltoso o non realizzabile. L'obiettivo primario della Procreazione Medicalmente Assistita è la diagnosi e la terapia dell'infertilità di coppia, una condizione che colpisce un numero significativo di persone.
Secondo le linee guida dell’Organizzazione Mondiale della Sanità (OMS), in caso di mancato concepimento, si può ricorrere alla Procreazione assistita dopo 12 mesi di rapporti liberi e non protetti. È una branca caratterizzata da un altissimo livello tecnologico, a cui le coppie accedono dopo aver effettuato un percorso diagnostico per infertilità di coppia. Il supporto di un medico specializzato è fondamentale, poiché la coppia deve essere sapientemente seguita sia a livello psicologico che a livello medico, per affrontare al meglio ogni difficoltà. Un Centro specializzato in Procreazione Medicalmente Assistita offre un percorso completo e personalizzato, garantendo un approccio multidisciplinare basato sulle più avanzate tecniche mediche e scientifiche, con l'intento di accompagnare le coppie in ogni fase di questo delicato viaggio.
La Procreazione Medicalmente Assistita: Una Risposta all'Infertilità di Coppia
La PMA, acronimo di Procreazione Medicalmente Assistita, si configura come una branca della medicina, e in particolar modo della medicina della riproduzione, che si dedica ad aiutare quelle coppie che non sono in grado di avere una gravidanza spontaneamente. È fondamentale comprendere che la sterilità è considerata una malattia di coppia, pertanto il processo diagnostico e terapeutico coinvolge entrambi i partner.
I Centri specializzati in PMA si distinguono per l'offerta di un ambiente accogliente e protetto, dove sale operatorie all’avanguardia, dotate delle più moderne apparecchiature, e un laboratorio interno altamente specializzato garantiscono trattamenti efficaci e sicuri. Questo permette non solo di ridurre i tempi di attesa ma anche di ottimizzare i risultati. Inoltre, i percorsi dedicati e gli spazi riservati assicurano discrezione e comfort, elementi cruciali per le coppie che affrontano un percorso così intimo e personale. L'equipe medica, spesso composta da ginecologi, andrologi, biologi, embriologi e psicologi, lavora in sinergia per fornire la migliore assistenza possibile.

Il Primo Consulto e la Diagnosi di Infertilità: Le Fondamenta del Percorso
Quando una coppia decide di affidarsi alla medicina della riproduzione e alla PMA, inizia un vero e proprio percorso, da affrontare passo dopo passo. Le tappe sono numerose e talvolta possono apparire complesse. La prima visita tra il medico specialista e le coppie è fondamentale per programmare l’intero percorso del ciclo di Procreazione assistita, per capire le sue fasi, analizzare tutta la documentazione pregressa e, infine, pianificare modalità e tempi di accesso ai trattamenti. Durante questa fase iniziale, è di vitale importanza che siano presenti entrambi i partner ed è altresì fondamentale portare con sé tutti gli accertamenti fatti in precedenza, incluse eventuali cartelle cliniche inerenti a trattamenti effettuati in altra sede.
Il processo prevede infatti una prima fase in cui entrambi i partner vengono sottoposti ad una serie di accertamenti mirati. Durante il primo colloquio preconcezionale, lo specialista ginecologo raccoglie tutte le informazioni sulla coppia: i fattori di rischio, l’età dei partner, gli eventuali esami già in possesso e i mesi di ricerca della prole. Una volta definita la causa dell’infertilità, viene fatta la proposta terapeutica più adeguata e i pazienti vengono quindi sottoposti ai trattamenti di Procreazione Assistita.
Indagini Diagnostiche per l'Infertilità Femminile
Per la donna, la diagnosi di infertilità può richiedere una serie di esami specifici. Il principale test per l’infertilità femminile è l’ecografia pelvica, che consente di rilevare se l’ovulazione avviene in modo funzionale, nonché di valutare la quantità di follicoli ovarici e altri dati fondamentali sulla morfologia uterina e ovarica. Altri esami diagnostici richiesti più di frequente includono l’isterosalpingografia, che valuta la pervietà delle tube di Falloppio, l’isteroscopia, per un'ispezione diretta della cavità uterina, e la isterosonosalpingografia (o sonoisterografia), una tecnica meno invasiva per studiare le tube. Inoltre, un tampone cervico-vaginale, eseguito mediante tamponi cervicali (di cui uno specifico per Chlamydia) e tamponi vaginali per la diagnosi di germi comuni come streptococco agalactiae, trichomonas vaginalis, gardnerella vaginalis, micoplasma hominis, ureoplasma urealyticum, N. gonorrhoeae, è spesso richiesto per escludere infezioni che potrebbero compromettere la fertilità o l'esito della gravidanza.
Indagini Diagnostiche per l'Infertilità Maschile
Per l'uomo, i test per l’infertilità riguardano soprattutto la valutazione del liquido spermatico e dei testicoli. L’esame principale è lo spermiogramma, che prevede la raccolta (solitamente tramite masturbazione) del liquido seminale per una dettagliata analisi in laboratorio. Questo esame valuta parametri come la concentrazione, la motilità, la morfologia degli spermatozoi e altri fattori che possono indicare problemi di spermatogenesi. Le cause comuni di infertilità maschile possono includere problemi di spermatogenesi (oligozoospermia, astenozoospermia, teratozoospermia, azoospermia), squilibri ormonali (testosterone, FSH, LH), ostruzioni nei dotti seminali, problemi genetici (sindrome di Klinefelter, microdelezioni del cromosoma Y), varicocele, infezioni (epididimite, prostatite, MST) e problemi immunitari (anticorpi antispermatozoi).
In questo contesto, la figura dell’Andrologo nel Centro di PMA è cruciale, potendo dare risposte più adeguate alla problematica della fertilità della coppia ed in particolare maschile, oltre che mettere in evidenza la presenza delle competenze andrologiche per le patologie per le quali, spesso, i maschi non hanno punti di riferimento specifici. Professionisti come il Dott. Patrizio Vicini, Andrologo ed Urologo, collaborano con Centri di Medicina della Riproduzione, come il Centro LEDA a Roma Eur diretto dal dott. Robert Najjar, per offrire questa expertise specialistica.
Una volta ottenuta la diagnosi di infertilità, che di fatto costituisce il “certificato” per accedere alla PMA, è possibile iniziare il percorso specifico, sempre guidati da un medico specializzato che sappia orientare la coppia verso il trattamento più idoneo.
Le Tecniche di Procreazione Medicalmente Assistita: Livelli e Tipologie
Il cammino della procreazione assistita può essere diviso sostanzialmente in due percorsi, che corrispondono a diversi livelli di complessità e invasività. Esistono vari livelli di Procreazione Medicalmente Assistita: si parte dal primo livello, che è un livello cosiddetto in vivo, per poi passare ai trattamenti di secondo e terzo livello, più conosciuti come fecondazione in vitro.
Inseminazione Intrauterina (IUI): Il Primo Livello di PMA
L’Inseminazione Intrauterina (IUI) è una delle tecniche di fecondazione meno invasive, classificata come trattamento di primo livello. Consiste nell'inserire gli spermatozoi dell'uomo, opportunamente selezionati, direttamente in cavità uterina al fine di facilitare l'incontro con i gameti femminili (ovociti).
L’obiettivo di questa tecnica è duplice: aumentare le probabilità di fecondazione stimolando una crescita follicolare multipla e bypassare il canale cervicale, talvolta sede della causa della sterilità. È una procedura ambulatoriale, solitamente ben tollerata e a basso rischio.
Il processo prevede che il liquido seminale, una volta prelevato, venga opportunamente trattato in laboratorio con un procedimento chiamato “capacitazione”. Il fine di questa procedura è selezionare gli spermatozoi con la migliore qualità, i quali vengono poi inseriti direttamente all’interno dell’utero della donna durante il suo periodo fertile, spesso in concomitanza con l'ovulazione indotta e monitorata.
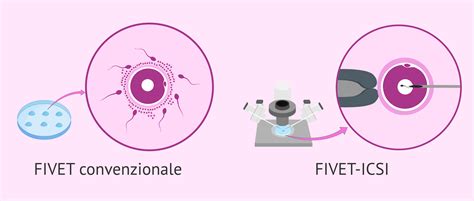
Fecondazione in Vitro (FIVET): Tecniche di Secondo e Terzo Livello
I trattamenti di secondo e terzo livello, più complessi e noti come fecondazione in vitro, includono la FIVET (Fertilizzazione In Vitro con Embryo Transfer) e la ICSI (Iniezione Intracitoplasmatica dello Spermatozoo). Queste tecniche consistono nell’effettuare una stimolazione della paziente per recuperare, con un piccolo intervento chirurgico, il numero maggiore possibile di cellule uovo mature, per poi fecondarle all’interno di un laboratorio (quindi in una sede extracorporea, al di fuori della paziente) con gli spermatozoi ottenuti dal partner. Una volta ultimato questo processo, si fanno crescere questi pre-embrioni, che si chiamano zigoti, all’interno di un incubatore e, una volta che gli embrioni sono pronti, si possono trasferire uno alla volta all’interno dell’utero della paziente per il successivo impianto embrionale.
La tecnica FIVET è normalmente scelta in caso di occlusione tubarica bilaterale o quando altre tecniche meno invasive non hanno avuto successo.
Fase 1: Stimolazione Ovarica Controllata e Monitoraggio
La procedura FIVET inizia con una fase di stimolazione e monitoraggio. Questo stadio prevede l'induzione della crescita di più follicoli tramite la somministrazione di farmaci, in particolare le gonadotropine. Lo scopo è avere più ovociti maturi, invece di uno come avviene naturalmente ogni mese, massimizzando così le possibilità di successo del trattamento. L'obiettivo è di indurre una crescita follicolare multipla, per avere un congruo numero di ovociti da fecondare e conseguentemente di embrioni.
La risposta alla terapia deve essere attentamente monitorata mediante vari prelievi di sangue, che misurano i livelli ormonali, ed ecografie transvaginali, che permettono di visualizzare e misurare la crescita dei follicoli. Questo monitoraggio continuo assicura che la stimolazione sia ottimale e che il momento del prelievo ovocitario sia scelto con precisione.
Fase 2: Prelievo Ovocitario (Pick-up)
Quando i follicoli raggiungono una maturità adeguata, si procede al prelievo ovocitario, una procedura chirurgica di basso livello di invasività in cui si procede all’aspirazione dei follicoli ovarici per il recupero degli ovociti. Questo intervento viene effettuato con microaghi, in sedazione generale ma senza necessità di intubazione, rendendolo minimamente invasivo e poco doloroso. La procedura dura all’incirca una decina di minuti e il risveglio è rapido. Le procedure chirurgiche necessarie prevedono interventi minimamente invasivi e poco dolorosi e sono considerate a basso rischio chirurgico (le complicanze gravi sono, infatti, molto rare).
È importante precisare che il numero degli ovociti che vengono prelevati non sempre corrisponde al numero dei follicoli visibili e, inoltre, non sempre tutti gli ovociti che sono stati prelevati sono maturi ed idonei per la fecondazione.
Fase 3: Raccolta e Preparazione del Liquido Seminale
Il giorno stesso del prelievo degli ovociti, si invita il partner alla produzione del liquido seminale. In alcuni casi specifici, il liquido seminale può essere stato precedentemente crioconservato o estratto dal testicolo e/o epididimo tramite recupero chirurgico (come PESA - Percutaneous Epididymal Sperm Aspiration, o TESA - Testicular Sperm Aspiration), qualora non sia possibile la raccolta per eiaculazione. Se il liquido seminale risulta idoneo alla FIV, si procede con la successiva fase di inseminazione extracorporea, che normalmente avviene nelle vie genitali femminili ma in questo caso è riprodotta in laboratorio.
FASI DI UN TRATTAMENTO FIVET (Fecondazione In Vitro). Coltura embrionale
Fase 4: Inseminazione Extracorporea in Laboratorio
Gli ovociti recuperati e gli spermatozoi selezionati vengono uniti in laboratorio. Con il termine FIVET si indica la fecondazione in vitro, ossia l’unione dell’ovulo con lo spermatozoo ottenuta in laboratorio con l’obiettivo di avere embrioni già fecondati per poi trasferirli nell’utero materno. Il numero degli ovociti che verranno inseminati dipende da due fattori principali: in primo luogo, dal numero di embrioni che la coppia richiede di trasferire/impiantare e, in secondo luogo, se la coppia ha firmato o meno il consenso per l’eventuale congelamento degli embrioni in esubero. Questo perché la normativa italiana non permette di sopprimere gli embrioni vitali, enfatizzando la necessità di un consenso informato per la loro conservazione. Anche gli ovociti maturi che non vengono inseminati possono essere crioconservati per un futuro trattamento se la donna ha scelto tale opzione, offrendo ulteriori possibilità riproduttive.
Fase 5: Verifica della Fecondazione e Sviluppo Embrionale
Non sempre tutti gli ovociti inseminati fecondano. L’avvenuta fecondazione si verifica il giorno seguente l'inseminazione, mediante osservazione microscopica. A volte la fecondazione può essere anomala, e gli embrioni che ne conseguono, se non vitali o anomali, vengono eliminati. È necessario ancora un giorno per verificare la formazione o meno degli embrioni e la loro progressione. Quindi, a partire dal 2° giorno, gli embrioni sono pronti per poter essere trasferiti nella cavità uterina.
Gli ovociti fecondati (zigoti) vengono poi riportati in incubazione per altre 24/48 ore e procederanno nel loro sviluppo effettuando due/tre divisioni cellulari, raggiungendo gli stadi di 2, 4 o 8 cellule. La coltura può essere prolungata fino a 120 ore, ossia fino allo stadio di blastocisti (5°-6° giorno di sviluppo), la cui valutazione si basa sempre su criteri morfologici (massa cellulare interna, trofoectoderma) che ne determinano la qualità e le probabilità di impianto.
Iniezione Intracitoplasmatica dello Spermatozoo (ICSI)
L’ICSI (iniezione intracitoplasmatica dello spermatozoo) è una terapia più moderna per trattare l’infertilità, specialmente quella maschile, o nei casi in cui si teme che con la fecondazione in vitro convenzionale possa essere difficile ottenere la fecondazione. Si esegue una microiniezione di un singolo spermatozoo direttamente all’interno del citoplasma della cellula uovo, bypassando la necessità dello spermatozoo di penetrare autonomamente le membrane ovocitarie.
La stimolazione avviene con la somministrazione alla donna di farmaci di tipo ormonale per la produzione di ovociti, analogamente alla FIVET. Quando i follicoli raggiungono una maturità adeguata, il ginecologo procede al prelievo degli ovociti dai follicoli. Prima della microiniezione, l'ovocita viene decumulato, ossia le cellule del cumulo ooforo vengono asportate circa due ore dopo il prelievo, in modo da ottenere una valutazione realistica della morfologia ovocitaria e della maturità nucleare. Nel frattempo, dal liquido seminale del partner raccolto in precedenza, si selezionano gli spermatozoi migliori. In laboratorio si effettua l’iniezione intracitoplasmatica.
Dopo 3-5 giorni in laboratorio, gli ovociti fecondati (zigoti) formano dei pre-embrioni che successivamente vengono trasferiti nell’utero materno, in attesa del successivo sviluppo in feto. Con la tecnica ICSI è possibile crioconservare sia gli ovociti che gli embrioni vitali in esubero per un ulteriore tentativo futuro, offrendo alle coppie maggiori opportunità di successo cumulativo.
Il Transfer Embrionario e il Post-Trattamento
Tra i 2 e i 5 giorni dal prelievo ovocitario, o intorno al 5°-6° giorno di sviluppo, quando l'embrione avrà raggiunto lo stadio di blastocisti, si esegue il trasferimento degli embrioni nell’utero materno. Questa procedura, chiamata transfer embrionario, viene eseguita da un medico ginecologo utilizzando un sottile catetere transcervicale, senza necessità di anestesia, ed è generalmente poco dolorosa. Il transfer può essere effettuato in diverse tempistiche: al giorno +2 (48 ore) con embrioni a 2/4 cellule; al giorno +3 (72 ore) con embrioni a 6/8 cellule; raramente al giorno +4 (96 ore) allo stadio di morula; e più comunemente al giorno +5 (> 120 ore) con embrioni allo stadio di blastocisti, spesso considerati con maggiori probabilità di impianto.
Per permettere alla donna di affrontare un ciclo di Procreazione medicalmente assistita in tutta serenità, è sempre consigliato dagli specialisti condurre una vita normale prima, durante e anche dopo il trattamento. Infatti, stare a letto giorni e giorni dopo il trattamento non ha alcun valore nell’instaurarsi o meno di una gravidanza, ed è un comune malinteso che può generare stress inutile. Mantenere uno stile di vita equilibrato, evitando sforzi eccessivi ma senza immobilismo, è l'approccio raccomandato.
Per verificare il successo del trattamento, si effettuerà il test di gravidanza, solitamente circa 11 giorni dopo il trasferimento dell’embrione. È un momento di grande attesa e speranza per le coppie. È importante sapere che la probabilità cumulativa di gravidanza nei trattamenti di PMA aumenta significativamente con ogni tentativo. Questo concetto è fondamentale poiché implica che, anche se un ciclo non ha avuto successo, le possibilità di concepimento aumentano nei tentativi successivi, incoraggiando la perseveranza. Se il processo va dunque a buon fine, questo dà inizio a una gravidanza che, come in tutti gli altri casi, dovrà essere attentamente monitorata da medici e ginecologi specializzati per assicurare la salute della mamma e del bambino fino al parto e nel post-parto.
Chi Può Accedere e Dove Rivolgersi per la PMA
Non tutte le coppie possono accedere ai trattamenti di Procreazione Medicalmente Assistita senza requisiti. Possono accedere alla PMA le coppie sposate o conviventi in modo stabile, eterosessuali. La partner femminile deve avere un’età massima di cinquant’anni.Oltre ai requisiti anagrafici e di status, l'accesso è consentito a:
- Coppie che abbiano una dichiarata diagnosi di infertilità (sia maschile che femminile), poiché la diagnosi è di fatto il “certificato” per accedere alla PMA e occorre che sia preparato da un medico specializzato.
- Coppie siero discordanti, quindi coppie in cui uno dei due partner sia portatore di una patologia infettiva trasmissibile all'altro partner o alla prole.
- Coppie che siano portatrici di una malattia che di per sé non dà sterilità ma di una malattia genetica che potrebbe essere trasmessa alla prole, causando chiaramente la comparsa di malattie molto gravi per il bambino.
Le coppie che rientrano in queste categorie possono richiedere il trattamento ed essere prese in carico da un’unità di Procreazione Medicalmente Assistita. È possibile rivolgersi a qualsiasi unità di Procreazione Medicalmente Assistita che sia presente sul territorio a livello nazionale. A Padova, ad esempio, esiste da parecchi anni un’unità di PMA che oggi si sta rinnovando per adeguarsi a quella che è la più moderna tecnologia in questo contesto.
Per accedere, è sufficiente contattare il Centro Unico di Prenotazione (CUP) dell’Azienda Ospedaliera o del centro PMA scelto, con un’impegnativa che sia per entrambi i partner, proprio perché si tratta di una malattia di coppia. I pazienti in questo modo possono accedere a un primo colloquio e a una valutazione medica da parte dell’equipe specialistica.
Una volta che la coppia è stata valutata, comunemente vengono proposte delle indagini che dipendono dalla condizione che l’equipe riscontra nella coppia in oggetto. Gli esami vengono poi valutati nel corso di un secondo controllo medico e, a quel punto, la coppia viene indirizzata al trattamento di PMA più idoneo in quella singola situazione. L'esperienza di Centri come l'Ospedale Santa Maria di Bari, che da più di 25 anni sostiene le coppie nel desiderio più grande di avere un figlio, o l'equipe dello studio Ambrosini a Padova con il Dott. Guido Ambrosini, dimostra come strutture specializzate possano offrire servizi creati intorno alle esigenze degli aspiranti genitori, assicurando personale altamente specializzato, tecnologie innovative e ambienti confortevoli, con la possibilità di effettuare tutti gli esami all'interno della struttura.
tags: #dottore #fecondazione #assistita