La gravidanza è un percorso di trasformazione profonda, accompagnato da una serie di controlli medici volti a monitorare la salute della madre e lo sviluppo del feto. Tra gli esami cardine del primo trimestre, la misurazione della translucenza nucale (NT) riveste un'importanza fondamentale. Questo esame ecografico, integrato da analisi biochimiche, costituisce il cosiddetto test combinato o Bi-Test, uno strumento di screening probabilistico essenziale per valutare il rischio di specifiche anomalie cromosomiche e malformazioni congenite. Ma cosa succede dopo questo primo importante step? Quali sono le indagini successive e come interpretare i risultati per prendere decisioni informate sul benessere del futuro bambino?
Comprendere il Test Combinato (Bi-Test): Fondamenti e Obiettivi
Il test combinato, noto anche come Bi-Test o Duo Test, rappresenta una pietra miliare nello screening prenatale non invasivo. La sua funzione primaria è quella di valutare, in termini statistici e percentuali, il rischio che il feto presenti determinate anomalie cromosomiche, come la Sindrome di Down (Trisomia 21), la Trisomia 18 e la Trisomia 13, oltre a potenziali malformazioni congenite. È importante sottolineare che si tratta di un test di screening, il che significa che non fornisce una diagnosi definitiva, ma una stima probabilistica del rischio. Il suo valore risiede nella capacità di identificare un numero significativo di feti affetti, permettendo così di indirizzare le future indagini solo verso le pazienti che necessitano di approfondimenti diagnostici invasivi, riducendo al contempo l'esposizione a tali procedure per la maggior parte delle gravidanze che si rivelano fisiologiche.

Quando e Come si Effettua lo Screening Combinato del Primo Trimestre
La finestra temporale ideale per l'esecuzione del test combinato è ben definita: tra l'11ª e la 13ª settimana di gestazione, periodo in cui la lunghezza craniocaudale (CRL) dell'embrione varia approssimativamente tra i 50 e gli 80 millimetri. Questo intervallo è cruciale perché la misurazione della translucenza nucale è più accurata in questa fase, e i marcatori biochimici sono nei range ottimali per l'analisi.
Il test combinato è, per sua natura, una procedura in due tempi, che integra due distinte indagini:
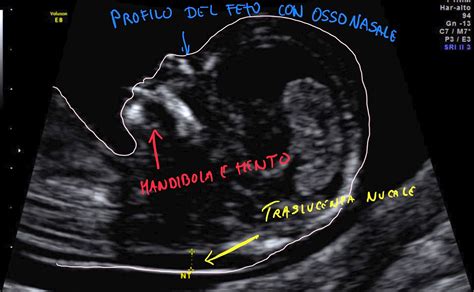
- L'Esame Ecografico: Eseguito da un operatore esperto, questo esame si concentra sulla misurazione della translucenza nucale (NT). Si tratta di una raccolta di liquido che si localizza nella regione posteriore del collo fetale, tra i tessuti paravertebrali e la cute. Questo accumulo di fluido è fisiologico e compare intorno alla 10ª settimana, aumentando nelle settimane successive per poi diminuire gradualmente e annullarsi dopo la 14ª settimana. L'operatore, seguendo protocolli standardizzati, misura con precisione questo spazio. La qualità dell'immagine ecografica e l'accreditamento dell'operatore, spesso certificato dalla Fetal Medicine Foundation (FMF), sono garanzie di accuratezza.
- Il Prelievo Ematico Materno: Contestualmente all'ecografia, o nei giorni immediatamente precedenti o successivi, viene effettuato un prelievo di sangue venoso dalla madre. Questo campione viene analizzato per dosare specifici ormoni prodotti dal trofoblasto e dalla placenta: la proteina plasmatica A associata alla gravidanza (PAPP-A) e la subunità beta libera della gonadotropina corionica umana (free beta-hCG).
I dati ottenuti da entrambe le indagini vengono poi elaborati da un sofisticato software che integra, oltre ai valori ecografici e biochimici, anche altri parametri materni quali l'età, il peso corporeo, l'eventuale abitudine al fumo e la settimana gestazionale.
Analisi Approfondita dei Componenti del Test Combinato
Per comprendere appieno il valore e i limiti del test combinato, è utile esaminare nel dettaglio ciascuno dei suoi componenti e il loro significato.
La Misurazione della Traslucenza Nucale (NT)
La translucenza nucale (NT) è uno degli indicatori ecografici più studiati nello screening del primo trimestre. Misurata come lo spessore dello spazio anecogeno nella regione posteriore del collo fetale, la sua dimensione normale si aggira tipicamente tra 1.1 e 1.4 millimetri. Tuttavia, è l'aumento di questo spessore che assume un significato clinico. Un valore superiore a 2.7 - 2.8 millimetri viene considerato indicativo di un aumentato rischio.
È fondamentale comprendere che un NT aumentato non è esclusivamente correlato a malattie cromosomiche. Sebbene la Trisomia 21 (Sindrome di Down) sia la condizione più frequentemente associata a un ispessimento della NT, questo reperto può anche essere secondario a un'ampia gamma di altre problematiche, tra cui cardiopatie congenite, ipoprotidemia, anemie, displasie scheletriche o semplicemente un rallentamento nel suo fisiologico riassorbimento. La presenza di un accumulo di liquido può anche essere un segnale di alterazioni nel drenaggio linfatico fetale o di una risposta infiammatoria. Pertanto, una NT aumentata richiede un'analisi contestualizzata e, spesso, ulteriori indagini.
L'attendibilità del solo test della translucenza nucale, sebbene variabile a seconda degli studi e dei protocolli, si aggira generalmente tra il 75% e l'80% nella capacità di identificare le anomalie cromosomiche, con una percentuale di falsi positivi che oscilla tra il 5% e l'8%. Questo significa che, in circa 8 feti su 100 considerati a rischio basandosi unicamente sulla NT, l'anomalia non sarà presente in seguito ad approfondimenti diagnostici.
I Marcatori Biochimici: PAPP-A e free beta-hCG
Parallelamente all'ecografia, l'analisi del sangue materno fornisce informazioni cruciali attraverso il dosaggio di due ormoni placentari:
- PAPP-A (Proteina Plasmatica A associata alla Gravidanza): Questa proteina è prodotta principalmente dal trofoblasto e dalla placenta. Durante una gravidanza fisiologica, i suoi livelli plasmatici aumentano costantemente fino al termine della gestazione. Valori ridotti di PAPP-A sono stati associati a un aumentato rischio di anomalie cromosomiche, in particolare la Trisomia 21 e la Trisomia 18. Bassi livelli di PAPP-A possono anche indicare un malfunzionamento placentare o un rischio aumentato di preeclampsia o di ritardo di crescita intrauterina (IUGR).
- free beta-hCG (Subunità Beta Libera della Gonadotropina Corionica umana): L'hCG è un altro ormone prodotto dalla placenta, i cui livelli aumentano rapidamente nelle prime settimane di gravidanza per poi stabilizzarsi o diminuire leggermente. Valori significativamente elevati di free beta-hCG, in concomitanza con bassi livelli di PAPP-A, sono fortemente indicativi di un aumentato rischio di Trisomia 21. Al contrario, valori molto bassi di free beta-hCG possono essere associati alla Trisomia 18.
La combinazione di PAPP-A e free beta-hCG, valutata nel contesto specifico della settimana gestazionale e dei parametri materni, contribuisce in modo sostanziale all'accuratezza del calcolo del rischio.
Il Ruolo del Software e dei Parametri Aggiuntivi
Il vero potere del test combinato risiede nell'integrazione di tutte le informazioni. Il software utilizzato non si limita a sommare i singoli risultati, ma applica algoritmi complessi che ponderano ogni dato in base a studi scientifici consolidati. L'età materna, storicamente il fattore di rischio più noto per le aneuploidie, viene attentamente considerata. Anche parametri come il peso corporeo della madre e l'abitudine al fumo possono influenzare i livelli ormonali e, di conseguenza, il calcolo del rischio finale.
Oltre alla NT e ai marcatori biochimici, la valutazione di "marcatori ecografici aggiuntivi" può ulteriormente affinare la precisione dello screening. Questi includono:
- L'osso nasale: La sua assenza o ipoplasia (sviluppo ridotto) nel primo trimestre è un forte indicatore di Trisomia 21.
- Il flusso di sangue attraverso la valvola tricuspide: Un'alterazione di questo flusso sanguigno cardiaco può essere associata a diverse anomalie.
- Il flusso di sangue nel dotto venoso: Un vaso sanguigno che collega la vena ombelicale al sistema venoso portale del fegato. Alterazioni in questo dotto sono associate a un aumentato rischio di anomalie cromosomiche e cardiache.
- La valutazione del flusso nella valvola aortica: Un altro parametro cardiaco che può fornire indicazioni.
L'integrazione di questi marcatori, se disponibili e valutati da operatori esperti, può aumentare la sensibilità del test, migliorando la capacità di identificare i feti affetti e riducendo la percentuale di falsi positivi.
Interpretare i Risultati: Cosa Significa il Rischio Calcolato
Una volta completata l'analisi, il risultato del test combinato viene espresso come un indice di rischio, solitamente presentato sotto forma di frazione (ad esempio, 1:250) o come probabilità percentuale. È fondamentale comprendere che non esistono valori "normali" in senso assoluto, ma piuttosto soglie di rischio definite convenzionalmente.
Per quanto riguarda la Sindrome di Down (Trisomia 21), la soglia di rischio comunemente utilizzata per definire un esito "aumentato" è pari o superiore a 1:350. Questo significa che, su 350 gravidanze con un risultato simile, ci si aspetta statisticamente che una presenti un feto affetto da Sindrome di Down. Un risultato inferiore a questa soglia (ad esempio, 1:1000) viene considerato a "ridotto rischio".
In Italia, alcune regioni possono adottare soglie leggermente differenti; ad esempio, in Toscana, un rischio pari o superiore a 1:300 è considerato positivo per la Trisomia 21. Un risultato intermedio, compreso tra la soglia di "basso rischio" e quella di "alto rischio" (ad esempio, tra 1:300 e 1:1000), richiede un'attenta valutazione e spesso ulteriore approfondimento.
È essenziale ricordare che il rischio è sempre paziente-specifico, ovvero calcolato individualmente sulla base dei parametri della singola gravidanza.
Sensibilità, Specificità e Limiti del Test Combinato
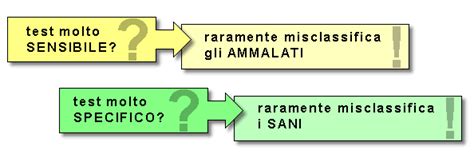
Il test combinato è uno degli screening prenatali più efficaci disponibili nel primo trimestre. La sua sensibilità, ovvero la capacità di identificare correttamente i feti affetti da anomalie cromosomiche, è elevata, attestandosi generalmente intorno al 95% per la Sindrome di Down quando si considerano tutti i marcatori (ecografici e biochimici). Questo significa che il test è in grado di individuare circa 95 feti affetti ogni 100.
Tuttavia, nessun test di screening raggiunge il 100% di sensibilità. Esiste una piccola percentuale di "falsi negativi", ovvero casi in cui il test indica un basso rischio, ma il feto è in realtà affetto. Per questo motivo, anche con un risultato rassicurante, permane un rischio residuo, seppur minimo, di patologia.
D'altro canto, il test presenta anche una percentuale di "falsi positivi", che si aggira tipicamente al di sotto del 3%, arrivando fino al 5-8% in alcune elaborazioni. I falsi positivi indicano che il test segnala un rischio aumentato, ma un approfondimento diagnostico successivo rivela che il feto è sano. La riduzione di questa percentuale è un obiettivo costante nella ricerca e nello sviluppo di questi test, e l'integrazione di marcatori ecografici aggiuntivi gioca un ruolo cruciale in questo senso.
Qual è la differenza tra screening ed esame diagnostico?
Percorsi Post-Screening: Cosa Fare Dopo il Risultato
L'interpretazione del risultato del test combinato è il punto di partenza per definire i passi successivi.
Risultato a Basso Rischio
Se il test combinato indica un "basso rischio" (ad esempio, inferiore a 1:350 o 1:300), significa che la probabilità statistica di avere un feto affetto dalle anomalie cromosomiche testate è molto bassa. In questi casi, non vengono solitamente raccomandati esami diagnostici invasivi. Il monitoraggio della gravidanza proseguirà con i controlli ecografici di routine, inclusa l'ecografia morfologica del secondo trimestre (tra la 19ª e la 21ª settimana), che permette di valutare in dettaglio l'anatomia fetale.
Risultato ad Alto Rischio
Quando il test combinato indica un "rischio aumentato" (ad esempio, 1:250), la probabilità statistica di una patologia cromosomica è significativamente più elevata. In questa circostanza, la raccomandazione principale è quella di procedere con test di diagnosi prenatale invasiva. I principali esami diagnostici sono:
- Villocentesi (CVS - Chorionic Villus Sampling): Eseguita solitamente tra la 10ª e la 14ª settimana di gestazione, prevede il prelievo di un piccolo campione di villi coriali dalla placenta. Questi villi contengono materiale genetico fetale e permettono l'analisi del cariotipo (la mappa completa dei cromosomi fetali).
- Amniocentesi: Effettuata tipicamente tra la 15ª e la 20ª settimana, consiste nel prelievo di una piccola quantità di liquido amniotico, che contiene cellule fetali sfaldate. Anche il liquido amniotico consente l'analisi del cariotipo fetale.
Entrambe le procedure sono considerate diagnostiche perché offrono una certezza quasi assoluta riguardo alla presenza o assenza di anomalie cromosomiche. Tuttavia, comportano un piccolo rischio di complicanze, tra cui la perdita fetale, stimato intorno allo 0.2-0.5% per prelievo. La decisione di sottoporsi a questi esami deve essere presa dopo un'attenta consulenza genetica, ponderando i benefici informativi rispetto ai rischi procedurali. Qualora i test invasivi risultino normali, è comunque consigliabile proseguire con un'attenta ecografia morfo-strutturale nel secondo trimestre e, in alcuni casi, un'ecocardiografia fetale specifica.
Gestione del Rischio Intermedio
Le gravidanze che rientrano in una fascia di rischio intermedio (ad esempio, tra 1:300 e 1:1000) rappresentano una sfida diagnostica particolare. In questi casi, la probabilità di un'anomalia cromosomica è superiore a quella della popolazione generale, ma non così elevata da giustificare automaticamente un esame invasivo senza ulteriori valutazioni.
La gestione del rischio intermedio può variare. Spesso viene raccomandata una consulenza genetica approfondita per discutere le opzioni. In molti contesti, l'esame del DNA fetale libero circolante (NIPT) viene proposto come passo successivo. Questo test, non invasivo, analizza frammenti di DNA fetale presenti nel sangue materno e offre una maggiore accuratezza diagnostica rispetto al test combinato, riducendo la percentuale di falsi positivi e negativi. Tuttavia, anche il NIPT è un test di screening e, in caso di risultato positivo, può essere necessario confermare con tecniche invasive.
Il Test del DNA Fetale Libero (NIPT): Un'Alternativa o un Complemento?
Il Test del DNA Fetale Libero (NIPT - Non-Invasive Prenatal Testing) ha rivoluzionato lo screening prenatale negli ultimi anni. Analizzando il DNA fetale circolante nel sangue materno, questo test può rilevare con elevata accuratezza la presenza delle aneuploidie più comuni (Trisomia 21, 18, 13) e, in alcune versioni, anche anomalie dei cromosomi sessuali e alcune microdelezioni.
Il NIPT è considerato più sensibile e specifico rispetto al test combinato, con tassi di rilevamento per la Sindrome di Down che superano il 99% e percentuali di falsi positivi inferiori all'1%. Per questo motivo, viene spesso consigliato come alternativa al test combinato, specialmente per le donne con età materna avanzata (oltre i 32-35 anni), per le quali il rischio intrinseco è maggiore.
È importante notare che, secondo le indicazioni più recenti, il NIPT dovrebbe idealmente seguire o integrare il test combinato, piuttosto che sostituirlo completamente, soprattutto in gravidanze a basso rischio. La logica è che il test combinato offre una valutazione più ampia, includendo marcatori ecografici che possono fornire indicazioni su altre anomalie non coperte dal NIPT standard. Inoltre, il NIPT, pur essendo molto accurato, ha costi spesso elevati e non è sempre erogato dal Servizio Sanitario Nazionale.
Altri Esami e Visite Utili nel Percorso di Gravidanza
Oltre agli screening specifici per le anomalie cromosomiche, il percorso di gravidanza prevede una serie di visite ed esami che contribuiscono a una visione completa della salute fetale e materna.
Ecografia Morfologica del Secondo Trimestre
Questa ecografia, eseguita solitamente tra la 19ª e la 21ª settimana di gestazione, è un esame dettagliato dell'anatomia fetale. Permette di valutare lo sviluppo di tutti gli organi e apparati, identificando potenziali malformazioni strutturali che potrebbero non essere state evidenti nel primo trimestre. L'ecocardiografia fetale, eseguita tra la 18ª e la 20ª settimana, è una valutazione specialistica del cuore fetale, particolarmente raccomandata in caso di NT aumentata o di altri fattori di rischio.
Esami Ostetrici di Routine
Indipendentemente dai risultati degli screening genetici, la gravidanza è scandita da visite ginecologiche regolari, prelievi ematici e analisi delle urine. Questi esami servono a monitorare lo stato di salute generale della madre, valutare parametri come il livello di ferro, la presenza di infezioni, il gruppo sanguigno e il fattore Rh. Il monitoraggio della pressione arteriosa e del peso corporeo materno è fondamentale per individuare precocemente condizioni come la preeclampsia, una patologia gestazionale che può avere conseguenze significative per madre e feto.
Consulenza Genetica
La consulenza genetica è un pilastro fondamentale in tutto il processo di screening e diagnosi prenatale. Un genetista può spiegare in modo chiaro e dettagliato il significato dei test, i loro limiti, le opzioni disponibili, i rischi e i benefici di ciascuna procedura. È uno strumento indispensabile per supportare la futura mamma e la coppia nelle scelte più consapevoli.
Conclusioni Parziali: Un Approccio Integrato per la Salute Fetale
Il percorso di screening e diagnosi prenatale rappresenta un campo in continua evoluzione, volto a offrire alle future madri le migliori informazioni possibili sulla salute del loro bambino. Il test combinato, con la sua integrazione di valutazioni ecografiche e biochimiche, rimane uno strumento prezioso nel primo trimestre di gravidanza. I risultati ottenuti, sia che indichino un basso rischio, un rischio intermedio o un rischio elevato, guidano le decisioni cliniche successive, che possono variare dall'ulteriore monitoraggio alla consulenza genetica, fino all'esecuzione di test diagnostici invasivi o non invasivi come il NIPT. Un approccio integrato, che valorizza ogni singolo esame nel contesto clinico generale e che si avvale del supporto di professionisti qualificati, è la chiave per affrontare questo delicato aspetto della gravidanza con serenità e consapevolezza.