Le ovaie, organi fondamentali per la riproduzione femminile, sono soggette a cambiamenti dinamici nel corso della vita di una donna. Questi cambiamenti non riguardano solo le loro dimensioni fisiche, ma influenzano profondamente la loro funzione e la capacità riproduttiva. Situati strategicamente tra l'utero e le tube di Falloppio, gli organi ovarici sono complessi e la loro comprensione è cruciale per valutare la salute riproduttiva.
Le Ovaie dalla Nascita all'Età Adulta: Dimensioni e Contenuto
Al momento della nascita, una neonata presenta, in condizioni normali, due ovaie. Ciascun ovaio ha un diametro di circa 1 cm e un peso approssimativo di 250-350 mg. Ciò che è straordinario è che queste piccole strutture contengono tutte le cellule uovo (ovociti) che, nel corso degli anni successivi, matureranno e verranno rilasciate durante i cicli mestruali, in un numero stimato tra 400 e 500 ovulazioni distribuite su un periodo di 35-40 anni. Questo significa che l'ovulo che ogni mese matura, ovula e viene raccolto nella tuba ha essenzialmente la stessa età della donna. È importante sottolineare che non produciamo nuovi ovuli; quelli presenti alla nascita sono l'intera dotazione per la vita.
Durante l'infanzia, le ovaie aumentano progressivamente di dimensioni e il loro peso si moltiplica di dieci volte. Questo sviluppo è guidato da complessi cambiamenti ormonali che culminano con l'inizio delle prime ovulazioni durante la pubertà. In età adulta, un ovaio raggiunge una dimensione media di circa 3,5 x 2 x 1 cm, corrispondente a un volume compreso tra 3 e 6 ml. L'ecografia vaginale tridimensionale (3D) permette una misurazione più precisa, definendo le dimensioni medie di circa 40 x 30 x 20 mm, equivalenti a un volume di circa 4-6 ml.
Il Ciclo Ovarico: Dinamiche e Variazioni Dimensionali
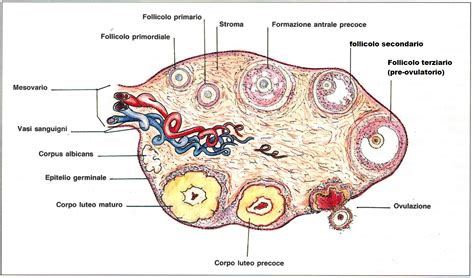
Le dimensioni delle ovaie non sono statiche, ma variano fisiologicamente durante ogni ciclo ovarico. Questa fluttuazione è principalmente dovuta alla crescita dei follicoli. Un follicolo è una piccola struttura sferica all'interno dell'ovaio che ospita e nutre l'ovocita in via di maturazione. Ogni mese, un numero variabile di follicoli inizia il suo sviluppo. In un ciclo mestruale naturale, un solo follicolo, definito "dominante", continua a crescere e a riempirsi di liquido follicolare, mentre l'ovocita al suo interno completa la maturazione.
Questo follicolo dominante, al raggiungimento di una dimensione media di circa 22-24 mm (con un intervallo che può variare da 18 a 36 mm) a metà del ciclo mestruale, subisce una rottura che porta all'ovulazione, ovvero al rilascio dell'ovocita maturo. Questo processo segna la fine della fase follicolare del ciclo, durata circa due settimane.
Nel contesto dei trattamenti di riproduzione assistita, come la fecondazione in vitro (FIVET), la dinamica dei follicoli può essere alterata. Gli ormoni somministrati stimolano la crescita non solo di un follicolo dominante, ma di tutti i follicoli "reclutati" all'inizio del ciclo, permettendo anche agli ovociti al loro interno di maturare. Si stima che i follicoli crescano a una velocità media di circa 2 mm al giorno. La dimensione del follicolo è un indicatore importante della maturità dell'ovocita che contiene.
La Riserva Ovarica: Un Indicatore Chiave della Fertilità
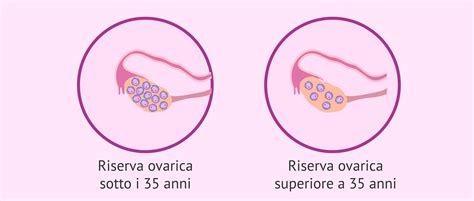
La riserva ovarica rappresenta il numero di follicoli antrali che possono essere contati in un'ecografia all'inizio del ciclo mestruale. Le donne nascono con centinaia di migliaia di follicoli, ma questi vengono persi gradualmente nel corso degli anni. All'inizio della pubertà, solo una frazione di questi follicoli rimane. A partire dalla prima mestruazione, in ogni ciclo, un piccolo gruppo di follicoli viene reclutato, ma di solito solo uno maturerà e ovulerà.
Dopo alcuni decenni, con l'avvicinarsi della menopausa, la riserva ovarica si esaurisce, diminuendo il numero di follicoli reclutabili e la loro qualità. La valutazione della riserva ovarica è fondamentale nello studio della fertilità femminile. Il conteggio dei follicoli antrali mediante ecografia transvaginale, eseguito tra il secondo e il quinto giorno del ciclo mestruale, è considerato la stima più fedele.
Si considera una riserva ovarica adeguata o normale se il conteggio è compreso tra 6 e 10 follicoli per ovaio. Una riserva ovarica scarsa è definita da un conteggio inferiore a 6, mentre una riserva alta si ha con un conteggio superiore a 12.
Cos' è e come si misura la riserva ovarica?
Cosa Sono i Follicoli Ovarici?
È importante distinguere tra follicoli e ovociti. L'ovocita è il gamete femminile, mentre il follicolo è una struttura anatomico-funzionale dell'ovaio che ospita l'ovocita. All'interno del follicolo, l'ovocita matura durante il ciclo ovarico. La dotazione di ovociti è determinata nelle prime settimane di vita dell'embrione femminile.
Un follicolo preovulatorio è composto da:
- L'ovocita, con uno strato esterno chiamato "zona pellucida".
- Una cavità piena di liquido follicolare.
- Strati concentrici di cellule: le cellule della granulosa e le cellule della teca (interna ed esterna).
Perché è Importante Conoscere la Riserva Ovarica?
Conoscere la propria riserva ovarica è essenziale. Le donne con una scarsa riserva ovarica sono esposte a un maggior rischio di insuccesso nei trattamenti di fertilità, mentre quelle con una riserva alta hanno un rischio maggiore di iperstimolazione ovarica. In entrambi i casi, un ciclo di trattamento potrebbe dover essere annullato.
L'ormone anti-mülleriano (AMH) è un altro marcatore importante della riserva ovarica, prodotto dai follicoli antrali. Un valore elevato di AMH (superiore a 3,1 ng/ml) indica un'alta riserva ovarica, mentre un valore basso (inferiore a 1 ng/ml) suggerisce una diminuzione della riserva e una finestra riproduttiva potenzialmente più breve. Anche i livelli di FSH, LH ed estradiolo, misurati nei primi giorni del ciclo, forniscono informazioni preziose.
Dimensioni Ovariche e Fertilità: Una Relazione Complessa
Le dimensioni delle ovaie sono correlate al numero di ovuli potenziali disponibili durante la fase fertile della vita. Tuttavia, avere ovaie grandi non significa automaticamente essere più fertili. Le dimensioni ovariche possono aumentare anche a causa della presenza di cisti o tumori, condizioni che non sono correlate a una maggiore fertilità.
Il mancato sviluppo totale o parziale delle ovaie può comportare l'assenza di cicli mestruali o la loro cessazione precoce (prima dei 40 anni), una condizione nota come insufficienza ovarica prematura. Al contrario, il passare del tempo porta all'invecchiamento ovarico, che si manifesta con una progressiva diminuzione delle dimensioni ovariche, accompagnata dal processo clinico della peri-menopausa fino alla completa cessazione delle mestruazioni.
La "Sindrome del Follicolo Vuoto"
In una percentuale bassa di casi (inferiore al 7%), durante i cicli stimolati per la FIVET, può verificarsi la "sindrome del follicolo vuoto". Questa condizione si caratterizza per il mancato recupero di ovociti nonostante una crescita follicolare e livelli ormonali adeguati. Le cause esatte non sono sempre chiare e possono includere errori nella somministrazione degli ormoni, risposte anomale al trattamento o alterazioni nella maturazione follicolare. L'incidenza di questa sindrome tende ad aumentare con l'età.
Gestione della Fertilità e Riserva Ovarica
È possibile conoscere la propria riserva ovarica durante un controllo di routine con il ginecologo. Un semplice conteggio dei follicoli mediante ecografia, o un esame del sangue per l'AMH, possono fornire informazioni preziose. Queste valutazioni sono importanti perché la riserva ovarica è limitata e si esaurisce con il tempo. La perdita di follicoli accelera significativamente dopo i 35 anni.
Per le donne giovani che non desiderano avere figli a breve termine ma scoprono di avere una bassa riserva ovarica, è possibile considerare il trattamento di preservazione della fertilità. Questo intervento prevede la stimolazione ovarica per prelevare e congelare gli ovociti, offrendo una riserva di gameti propri per un futuro utilizzo. La qualità degli ovociti congelati dipende principalmente dall'età al momento della crioconservazione.
Le cause della bassa riserva ovarica possono essere molteplici e non sempre associate a problemi di fertilità immediati. L'età è un fattore determinante, ma anche l'insufficienza ovarica precoce può esserne la causa.
È fondamentale ricordare che ogni donna è unica e che la valutazione individuale è essenziale per una gestione ottimale della salute riproduttiva. Nonostante la bassa riserva ovarica, molte donne possono ancora ottenere una gravidanza, sia naturalmente che attraverso trattamenti di fertilità, a meno che non vi siano altre complicazioni.
Il Processo Riproduttivo: Dall'Ovocita all'Embrione
Al momento della nascita, le ovaie di un feto femminile contengono circa 7 milioni di ovociti. La maggior parte viene eliminata prima della nascita, lasciandone circa 1-2 milioni. Al momento della pubertà, ne rimangono circa 300.000, più che sufficienti per il periodo fertile. Solo una piccola percentuale di questi ovociti matura completamente. Gli ovociti che non raggiungono la maturazione degenerano, un processo che si accelera nei 10-15 anni che precedono la menopausa.
Fino al momento del rilascio, l'ovulo rimane in uno stato di inattività, sospendendo il processo di divisione cellulare. Questa inattività prolungata, pur rendendo l'ovulo una delle cellule che vivono più a lungo nel corpo, aumenta il rischio di danni cellulari con l'avanzare dell'età, poiché il normale processo di riparazione cellulare è compromesso.
La comprensione delle dimensioni ovariche, del ciclo ovarico e della riserva ovarica è un passo cruciale per le donne che desiderano pianificare una gravidanza o semplicemente monitorare la propria salute riproduttiva.
tags: #dimensione #ovulo #donn