Durante le consulenze in tema di infertilità, emerge spesso una confusione significativa fra il termine ovocita ed embrione, accompagnata da una scarsa conoscenza riguardo al primo. Comprendere il percorso che porta alla formazione della cellula riproduttiva femminile è fondamentale per afferrare i meccanismi della riproduzione umana. La cellula uovo, o ovocita, rappresenta per la donna la cellula riproduttiva femminile, così come lo spermatozoo rappresenta la cellula riproduttiva maschile. Questo articolo esplorerà il complesso processo di differenziamento degli oogoni in ovociti, la loro maturazione e il contesto più ampio dello sviluppo sessuale e dell'embriogenesi, delineando un percorso che inizia ben prima della nascita e culmina nel potenziale della vita.
Sezione I: Le Fondamenta della Vita Femminile - Dagli Oogoni agli Ovociti Primari
La Cellula Riproduttiva Femminile: L'Ovocita
La riproduzione umana si basa sull'incontro di due cellule specializzate: lo spermatozoo maschile e l'ovocita femminile. Mentre la comprensione dello spermatozoo è spesso più diffusa, quella relativa all'ovocita tende a essere meno approfondita. È importante sottolineare che, proprio come lo spermatozoo, l'ovocita è la cellula germinale della donna, essenziale per l'avvio di una nuova vita.
Nascita e Proliferazione degli Oogoni: La Fase Intrauterina
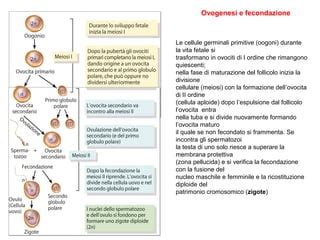
La formazione delle cellule uovo immature, chiamate oogoni, avviene già nella vita intrauterina. Gli oogoni sono cellule primitive germinali che si riproducono per mitosi e sono a corredo diploide. Questo processo si svolge in due piccoli organi chiamati ovaie, posizionate a ciascun lato dell’utero. Durante la vita intrauterina, gli ovociti si formano da queste cellule primitive germinali nel periodo che va dal secondo al settimo mese di gravidanza. In questa fase, le cellule germinali primordiali dell'epiblasto invadono per la prima volta il sacco vitellino nella terza settimana di sviluppo embrionale per proliferare per mitosi e nella settima settimana si spostano e invadono le ovaie differenziandosi in ovogoni. Il loro numero aumenta per mitosi, raggiungendo il massimo al settimo mese con un totale di 7 milioni di ovogoni. Le fasi iniziali dell'ovogenesi vedono gli ovogoni andare incontro a numerosi cicli di divisione mitotica. In questo arco temporale, che inizia tra la quarta e la settima settimana di gestazione, gli oogoni si moltiplicano dando origine a circa 300.000 ovociti primari, ciascuno dei quali contiene 46 cromosomi.
La Trasformazione in Ovociti Primari e il Primo Arresto Meiotico
Gli oogoni sono cellule a rapida moltiplicazione che danno origine agli ovociti primari. Tra il secondo e il quinto mese di vita intrauterina fetale, gli ovogoni entrano in divisione meiotica, di carattere riduzionale, originando ovociti primari. Questi ovociti primari sono piccoli e contenuti in piccole cavità chiamate follicoli primordiali, circondati da un sottile strato di cellule piatte. Nella serie femminile la maturazione degli ovogoni a ovociti primari avviene solo durante la vita intrauterina. Alla fine della gestazione, gli ovociti primari s’arrestano ai primi stadi della 1a divisione meiotica, rimanendo quiescenti fino alla pubertà. Questi ovociti sono destinati a rimanere nei follicoli ovarici senza subire alcuna modificazione sino alla pubertà. Molti di questi ovogoni, tuttavia, inizieranno a degenerare e ad atrofizzarsi. Quelli che sopravvivono si differenziano in ovociti di primo ordine, che formano i follicoli primordiali in cui inizierà la prima meiosi. Le cellule follicolari rilasciano fattori inibitori della meiosi che bloccano la meiosi nella profase I. Gli ovociti di primo ordine prodotti resteranno congelati fino alla pubertà. L'ovogenesi si distingue dalla spermatogenesi per molti aspetti, inclusa questa peculiarità temporale.
Sezione II: Il Ciclo della Maturazione Ovocitaria e Follicolare
Il Ruolo dei Follicoli Ovarici: Supporto e Crescita
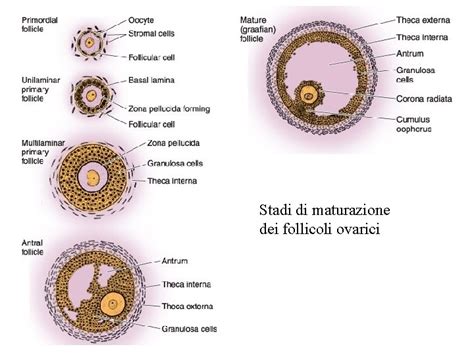
Gli ovociti primari sono contenuti nei follicoli ovarici, strutture che proteggono l’oogono e che provvederanno a supportare il processo di meiosi. Fin dall'infanzia di una donna si sviluppano i follicoli nei quali si trova l'ovocita. Il follicolo è una piccola cavità circondata da cellule (cellule della teca e della granulosa) che supportano attivamente l’ovocita nel suo percorso di crescita. Queste cellule producono gli ormoni femminili estradiolo e progesterone, ormoni responsabili della regolazione del ciclo mestruale e della preparazione dell’utero per l’impianto dell’embrione.
I follicoli attraversano diverse fasi di sviluppo:
- Follicolo Primordiale: Contiene l'ovocita primario circondato da un singolo strato di cellule piatte.
- Follicolo Primario: L’ovocita è circondato da uno strato chiamato zona pellucida e da uno strato di cellule cuboidali. Questo è un follicolo immaturo, contenente l'ovocita primario circondato da cellule.
- Follicolo Pre-antrale (in crescita): Grazie all'ormone FSH, le cellule del follicolo primario si moltiplicano circondando l’ovocita.
- Follicolo Antrale (maturo): Si tratta di un ovocita secondario in cui è comparsa una cavità contenente liquido che si chiama antro; ecco perché questi ovociti si chiamano anche antrali. Nel follicolo si forma una cavità piena di liquido chiamata antrum, mentre l’ovocita primario continua a maturare. Le dimensioni di questi vanno da 1 mm a 20 mm (quello ovulatorio).
- Follicolo di Graaf: Il follicolo antrale maturo prende il nome di Follicolo di Graaf.
L'Influenza Ormonale nella Maturazione Follicolare
La maturazione dei follicoli all'interno dell'ovaio è un processo finemente regolato da segnali ormonali. L'azione contemporanea di FSH (Ormone Follicolo-Stimolante) e LH (Ormone Luteinizzante) stimola la secrezione di estrogeni da parte delle cellule follicolari. In particolare, gli estrogeni, a partire dal decimo giorno del ciclo, inducono un picco di LH e un picco meno pronunciato di FSH. Questo picco di LH è il segnale chiave che innesca l'ovulazione, preparando l'ovocita al rilascio. Dopo l'ovulazione, il follicolo si trasforma in corpo luteo, una struttura temporanea che secerne progesterone. Questo ormone è cruciale per la preparazione dell'endometrio all'impianto dell'embrione e, se avviene la fecondazione, la sua produzione continua, sostenuta dalla Gonadotropina Corionica Umana (hCG) prodotta dall'embrione stesso.
Dalla Pubertà all'Ovulazione: Il Percorso di un Ovocita Dominante
La pubertà è il periodo di passaggio dall’età infantile a quella adulta e va dai 9 ai 13 anni. Gli ovociti contenuti nell’ovaio non si attivano tutti insieme, ma dalla pubertà ogni mese ne vengono reclutati 15-20. Questi, dallo stadio quiescente in cui si trovano, evolvono verso stadi più avanzati, diventando in sequenza ovociti primari, secondari e poi terziari. Tuttavia, soltanto uno è destinato a maturare, realizzando il fenomeno dell’ovulazione. Raggiunta la maturità sessuale, ogni ventotto giorni avviene in genere una sola ovulazione. Anche se diversi follicoli primordiali saranno reclutati per la maturazione, solo quello dominante che esprime la più alta concentrazione di recettori FSH sarà ovulato.
La Ripresa e il Completamento della Meiosi
Nella specie umana, l'ovogenesi inizia nella vita fetale, con gli ovociti primari che si arrestano nella profase I della meiosi. Con l'arrivo della pubertà, si ha la riattivazione della meiosi. A partire dalla pubertà, a ogni ciclo mestruale corrisponde la produzione da parte di un ovocita primario di un ovocita secondario, l’ovulo, contenente 23 cromosomi soltanto, poiché è andato incontro a una divisione cellulare di tipo particolare, la meiosi. L’ovocita di primo ordine si divide una prima volta in due cellule figlie, entrambe aploidi, ma diverse fra loro: una più grande, l’ovocita di secondo ordine, e un’altra più piccola, il primo globulo polare. Questa prima divisione meiotica è detta di carattere riduzionale perché genera due cellule aploidi. Quando c’è l’ovulazione, una di queste cellule finisce la prima fase meiotica e si blocca alla metafase II. Dei due prodotti che dà la meiosi, uno solo diventerà ovocita e prenderà la maggior parte del materiale citoplasmatico dell’oogono, l’altro prodotto sarà un corpo polare che si degraderà. Questo ovulo avrà iniziato la seconda meiosi ma si fermerà nella metafase II. La meiosi si conclude solo con la fecondazione. Se e solo se viene fecondato da uno spermatozoo, avremo il completamento del processo di meiosi. L'ovogenesi si caratterizza per la citodieresi ineguale che accompagna la prima e la seconda divisione meiotica. Lo scopo dell'ovogenesi è quello di produrre da ciascun oocita I una sola cellula uovo che contiene tutta la massa di citoplasma necessaria a sostenere lo sviluppo e il metabolismo dello zigote. Nella seconda divisione meiotica, l’ovocita di secondo ordine dà ancora origine a due cellule di differente grandezza: l’uovo e il secondo globulo polare. Il primo globulo polare in genere non si divide, o si divide in due globuli polari secondari. Se non viene fecondato, l'ovulo è espulso con la mestruazione.
Sezione III: Fattori che Determinano la Fertilità Femminile
Il Declino della Riserva Ovarica: Quantità e Qualità con l'Età
Il numero di ovociti nella donna non è costante ma subisce un calo significativo nel corso della vita. Una donna nasce con 1 o 2 milioni di ovociti. Al menarca, si raggiunge la riattivazione dell'oogenesi con circa 400.000 ovociti. Un totale di 400-500 di questi saranno ovulati fino alla menopausa. Studi effettuati da Wallace e Kelsey stimano che alla nascita si parta da un milione di ovociti, che si riducono a circa 10.000-100.000 a 30 anni, circa 1.000-10.000 a 40 anni, e meno di 1.000 verso la menopausa.
Nella nostra società, si tende a posticipare la programmazione della gravidanza dopo i 35 anni. Questo rende più difficoltoso realizzare il sogno di avere un bambino, perché si assiste, oltre al calo del numero degli ovociti, anche alla riduzione della qualità sia degli ovuli che degli spermatozoi per effetto dell’invecchiamento, con conseguente maggiore difficoltà ad ottenere la gravidanza.
Monitoraggio dell'Ovulazione e della Funzionalità Ovarica
È importante sapere che è possibile controllare l’ovulazione attraverso degli esami sia ormonali che ecografici. Attraverso l’ecografia si valuta la maturazione del follicolo, che è quella piccola struttura che contiene l’ovocita. Attraverso i dosaggi ormonali, invece, si valuta la sua funzionalità, misurando i livelli di ormoni come FSH, LH, estradiolo e progesterone che riflettono lo stato di attività ovarica e la progressione del ciclo mestruale. Questi strumenti diagnostici sono fondamentali per comprendere la salute riproduttiva femminile e per supportare le coppie nel percorso verso la genitorialità.
La stimolazione ormonale: quando indurre l'ovulazione?
Sezione IV: Il Processo di Formazione dei Gameti: Ovogenesi e Spermatogenesi a Confronto
Il processo di formazione dei gameti si distingue in spermatogenesi (maschile) e ovogenesi (femminile). Le primitive cellule germinali dell’embrione, protogoni, sono simili nei due sessi. Per un certo periodo (moltiplicazione), esse si moltiplicano ripetutamente e danno origine a spermatogoni e ovogoni destinati a dare origine agli spermi e alle uova. Gli spermatogoni e ovogoni si dividono varie volte per mitosi, aumentando notevolmente di numero, e infine si differenziano in spermatociti e ovociti di primo ordine (detti anche primari).
Differenze Chiave tra Ovogenesi e Spermatogenesi
Nonostante l'obiettivo comune di produrre gameti, ovogenesi e spermatogenesi presentano differenze sostanziali:
- Tempistiche: Nella serie femminile, la maturazione degli ovogoni a ovociti primari avviene solo durante la vita intrauterina. Gli ovociti primari s’arrestano ai primi stadi della 1a divisione meiotica e rimangono quiescenti fino alla pubertà, quando si ha la riattivazione della meiosi. Nel maschio, la maturazione dei gameti avviene per tutta la durata della vita.
- Numero di Gameti Prodotti: L'ovogenesi produce da ciascun oocita I una sola cellula uovo, mentre la spermatogenesi produce quattro spermatozoi funzionanti.
- Citodieresi Ineguale: L'ovogenesi si caratterizza per la citodieresi ineguale che accompagna la prima e la seconda divisione meiotica, creando un ovocita grande e globuli polari più piccoli che contengono materiale genetico ma poco citoplasma. Lo scopo è di concentrare tutta la massa di citoplasma necessaria a sostenere lo sviluppo e il metabolismo dello zigote in un'unica cellula uovo.
- Blocchi Meiotici: L'ovogenesi umana ha due blocchi meiotici: il primo in profase I (durante la vita intrauterina) e il secondo in metafase II (dopo l'ovulazione, sbloccato solo dalla fecondazione).
- Riserva di Gameti: Le femmine nascono con un numero definito di ovociti che diminuisce nel tempo. I maschi, invece, producono continuamente spermatozoi.
- Variazioni Inter-specie: L'ovogenesi differisce tra le varie specie animali più della spermatogenesi. Specie come le rane, i pesci e i ricci di mare producono migliaia di uova alla volta e gli oogoni permangono e si rinnovano per tutta la vita. In alcuni vermi e molluschi e nei cani e nelle volpi, la fecondazione avviene allo stadio di oocita primario.
Sezione V: La Determinazione e la Differenziazione Sessuale: Il Contesto dello Sviluppo Gonadico
Sviluppo Sessuale e il Primordio Gonadico Bipotente
Lo “sviluppo sessuale” definisce l’insieme degli eventi biologici che conducono all’acquisizione differenziale, morfologica e funzionale, dei caratteri sessuali negli individui di sesso femminile e maschile, prerogativa necessaria a garantire la riproduzione e, con questa, il mantenimento della specie. Le gonadi si formano, in entrambi i sessi, nell’ambito del sistema uro-genitale in via di sviluppo. Quest’ultimo, a sua volta, origina dal mesoderma intermedio. Il primordio gonadico, morfologicamente identico nei due sessi, è costituito da cellule celomatiche che formano uno strato superficiale (cortex) e da una regione interna, detta medulla. Quest’ultima contiene cellule provenienti dal mesonefro e cellule dell’epitelio celomatico, che, grazie alla frammentazione della membrana basale, invadono la medulla e si organizzano in cordoni compatti (cordoni sessuali primitivi). Questa prima fase dello sviluppo gonadico si realizza grazie all’azione di molteplici geni, alcuni dei quali partecipano alla formazione di più organi, derivati o meno dal mesoderma intermedio.
La Determinazione del Sesso Maschile: Il Ruolo di SRY
La determinazione sessuale si riferisce al processo per cui lo stesso organo primordiale viene indotto, a seconda dell’assetto dei cromosomi sessuali, a differenziarsi in testicolo o ovaio. Nei mammiferi lo sviluppo differenziale delle gonadi è controllato da numerosi geni, la cui espressione, “dose- e tempo-specifica”, promuove lo sviluppo di un sesso gonadico e/o antagonizza quello opposto. È noto da tempo che SRY, localizzato nel braccio corto del cromosoma Y, rappresenta il gene della determinazione del sesso maschile. Infatti, la sua attivazione, ristretta a un preciso spazio temporale e dose-dipendente, è in grado di avviare, nella cresta genitale di embrioni 46,XY, un peculiare pattern a cascata di espressione genica, che coinvolge molti fattori di trascrizione e che produce la progressiva differenziazione morfologica e funzionale del primordio gonadico in testicolo e, allo stesso tempo, inibisce lo sviluppo della gonade femminile.
A partire dalla VI settimana dalla fecondazione nell’embrione XY, poco dopo l’inizio dell’attivazione del gene SRY, si compie rapidamente la progressiva differenziazione della gonade primordiale bipotente in testicolo. Tale processo, a differenza di quanto avviene nella differenziazione ovarica, non viene alterato dall’eventuale assenza dei protogoni, che, quando fisiologicamente presenti, nella gonade determinata in senso maschile migrano dal cortex nei cordoni sessuali primari della medulla. Morfologicamente, la differenziazione del primordio gonadico in testicolo è innanzitutto caratterizzata da un significativo aumento di dimensioni dei cordoni sessuali primari, i quali si organizzano in strutture che costituiscono l’abbozzo dei tubuli seminiferi. Nel contesto di tali cordoni, le cellule epiteliali si differenziano progressivamente in cellule del Sertoli. L’interstizio tra i cordoni viene invece invaso da vari tipi cellulari provenienti dal mesonefro, quali cellule mioidi che circondano i cordoni sessuali, cellule endoteliali e cellule mio-epiteliali, che nell’insieme formano lo stroma testicolare.
Le cellule del Sertoli, individuabili prima delle cellule del Leydig, agiscono come centro organizzatore della gonade maschile, producono varie sostanze e, tra queste, l’ormone anti-Mülleriano (AMH) e l’inibina B. Altri eventi fondamentali nell’organogenesi testicolare sono la formazione della rete testis, a partire dalla porzione più interna dei cordoni sessuali, e la differenziazione dei duttuli efferenti, derivati dai tubuli mesonefrici (che connetteranno la rete testis ai derivati del dotto mesonefrico).
Nel maschio, SRY agisce da interruttore genetico e dà inizio al pathway differenziativo in direzione maschile, creando uno sbilanciamento fra segnali opposti, mediato dall’attivazione di SOX9. SOX9 upregola positivamente FGF9, il quale mantiene a sua volta l’espressione di SOX9, formando un circuito positivo nelle gonadi XY. In aggiunta, FGF9 inibisce WNT4, gene coinvolto nella formazione dell’ovaio. Diversi segnali molecolari, tra cui il prodotto di SRY, reprimono l’espressione di RSPO1, uno degli induttori dello sviluppo ovarico. CYP26B1 si oppone all’inizio della meiosi mediata dall’acido retinoico, determinandone la degradazione. Il principale bersaglio di SRY è oggi ritenuto essere SOX9 (17q24.3-q25.1), gene che gioca un ruolo chiave nello sviluppo testicolare e viene espresso con modalità distintamente dimorfica nel corso dell’intera gonadogenesi sesso-specifica. La sintesi della proteina SOX9, espressa a bassi livelli nel primordio gonadico bipotente, aumenta considerevolmente nella gonade XY poco dopo l’attivazione di SRY e si mantiene elevata anche dopo il breve periodo in cui agisce quest’ultimo gene. Il compimento della differenziazione testicolare viene reso possibile anche dal fatto che nella gonade specificata in senso maschile si stabiliscono circuiti a feed-back positivo.
La Determinazione del Sesso Femminile: Un Percorso Complesso
Nella gonade XX, al contrario, l’espressione di SOX9 si esaurisce con l’inizio della determinazione ovarica, giacché regolata negativamente da molteplici geni, compreso DAX1, che promuovono il differenziamento ovarico. L’inizio dello sviluppo delle ovaie dal primordio gonadico bipotente ha inizio una settimana più tardi rispetto ai testicoli. Gli eventi morfologici che segnano la determinazione in senso ovarico della gonade primordiale sono, innanzitutto, la netta diminuzione delle dimensioni della medulla, nell’ambito della quale i cordoni sessuali primari si disgregano e vengono sostituiti da stroma vascolare. Al contrario, a livello del cortex le cellule dell’epitelio celomatico continuano a proliferare e si organizzano in cordoni sessuali secondari (corticali) che in seguito circondano i protogoni. Questi ultimi, a differenza di quanto avviene nella testicolo-genesi, tendono a non migrare nella medulla e sono inizialmente raggruppati in aggregati. In aggiunta, nelle fasi precoci della morfogenesi ovarica, le cellule germinali mostrano una vivace attività mitotica (ovogoni). Verso la fine del III mese gli ovogoni vengono circondati da cellule epiteliali derivate dai cordoni sessuali secondari, che progressivamente si differenziano in cellule della granulosa (ritenute l’equivalente femminile delle cellule del Sertoli). A circa 24 settimane dopo la fertilizzazione, nelle cellule germinali ha inizio la prima divisione meiotica, che si blocca allo stadio di diplotene. Gli ovogoni si differenziano quindi in ovociti di prim’ordine, il cui destino è, nella maggior parte dei casi, la degenerazione apoptotica. I follicoli residui, all’interno dei quali tende man mano a essere presente un singolo oocita, entrano invece in uno stato di quiescenza, che perdura fino alla pubertà.
Anche la differenziazione ovarica viene attivamente regolata da molteplici segnali molecolari: l’espressione di alcuni geni favorisce lo sviluppo ovarico e allo stesso tempo inibisce la comparsa di componenti proprie della gonade maschile. Non sembrerebbe però esistere, come nel testicolo, un singolo gene in grado d’innescare una specifica cascata ovaio-specifica. Le più recenti acquisizioni suggeriscono che l’espressione dei geni coinvolti nella differenziazione ovarica si esplichi, invece, perlopiù parallelamente e attraverso circuiti indipendenti, che permettono ciascuno il realizzarsi di un diverso aspetto del suo sviluppo. Le conoscenze dei geni coinvolti nella determinazione e nella differenziazione della gonade femminile sono comunque ancora piuttosto limitate e frammentarie. È degno di nota il fatto che alcuni dei geni espressi a elevati livelli durante lo sviluppo ovarico non rimangono inattivi durante la testicolo-genesi. Il primo gene che risulta attivato all’inizio della gonadogenesi femminile è DAZL, il cui tradotto è verosimilmente coinvolto nell’induzione della meiosi negli ovogoni, quest’ultima principalmente mediata dall’acido retinoico. FOXL2 è uno dei geni maggiormente espressi nelle gonadi XX e sembra esercitare un ruolo fondamentale nel promuovere lo sviluppo dell’ovaio e nel reprimere la formazione di elementi propri del testicolo, grazie a un meccanismo di antagonismo reciproco, che viene mantenuto nel corso di tutta la vita. Nella determinazione ovarica, verosimilmente non indotta da un unico gene, l’assenza di un segnale positivo per il circuito fra SOX9 e FGF9 permette l’iper-espressione di WNT4 e del suo gene target CTNNB1. WNT4 reprime FGF9, permettendo quindi l’attivazione di pattern molecolari di tipo femminile. L’inibizione dello sviluppo testicolare è anche mediata dall’azione di FOXL2, che reprime SOX9 e SF1.
La Differenziazione dei Dotti Genitali e dei Genitali Esterni
Con il processo di differenziazione sessuale si realizza lo sviluppo delle caratteristiche fenotipiche che contraddistinguono il sesso maschile e quello femminile. La sostanziale differenza nei due sessi risiede nel fatto che la fase intra-uterina della differenziazione del fenotipo sessuale, ovvero la morfogenesi degli ovidotti e dei genitali esterni, può realizzarsi, per il sesso maschile, solo a seguito della corretta formazione di un testicolo funzionante. Infatti, durante lo sviluppo embrionale il testicolo produce molteplici fattori, che dall’VIII settimana dirigono il successivo sviluppo dell’apparato riproduttivo in senso maschile. In mancanza di un testicolo funzionante, indipendentemente da quale sia l’assetto dei cromosomi sessuali e finanche in assenza dell’ovaio, la differenziazione dell’apparato genitale avviene in senso femminile.
Al pari di quanto avviene nelle gonadi, il processo di differenziazione sesso-specifica dei dotti genitali è preceduto dallo sviluppo, in entrambi gli embrioni XX e XY, di primordi sessualmente indifferenziati. Nel testicolo in via di sviluppo, l’inizio della sintesi di AMH da parte delle cellule del Sertoli provoca la progressiva degenerazione e scomparsa dei dotti di Müller. Al contrario, il testosterone, che viene più tardi prodotto dalle cellule del Leydig, influenza positivamente lo sviluppo dei dotti di Wolff, che si differenziano in epididimi, vasi deferenti e vescichette seminali.
Durante lo sviluppo femminile non viene invece prodotto testosterone. Questo e probabilmente anche altri fattori provocano la regressione dei dotti di Wolff. Inoltre, in assenza di cellule del Sertoli produttrici di AMH, permangono i dotti di Müller, che si sviluppano per formare le tube di Falloppio, l'utero e i due terzi superiori della vagina.
I genitali esterni, anch’essi inizialmente identici in tutti i feti, indipendentemente da quale sia il sesso cromosomico o gonadico, si sviluppano dal tubercolo genitale, dalle pieghe uro-genitali e dai rigonfiamenti genitali (labio-scrotali). Nel feto di sesso maschile, sin dalla X-XIV settimana gestazionale e fino alla nascita, in presenza di adeguate quantità di diidro-testosterone (DHT), prodotto dalla conversione del testosterone ad opera dell’enzima 5 alfa-reduttasi, si viene a formare la prostata e si compie la progressiva mascolinizzazione dei genitali esterni: il tubercolo genitale dà origine al pene, le pieghe uro-genitali si fondono per formare l’uretra tubulare peniena e i rigonfiamenti genitali si uniscono medialmente per formare la sacca scrotale. In questa, durante l’ultimo trimestre di gestazione si posiziona il testicolo, dopo la sua discesa, in parte guidata da INLS3 prodotto dalle cellule del Leydig. Oltre a essere il maggior determinante della differenziazione dei genitali esterni maschili, DHT è il principale responsabile, dalla pubertà in poi, dello sviluppo dei caratteri secondari nel maschio normale.
Nella femmina, in assenza dell’effetto degli androgeni, il tubercolo genitale si trasforma nel clitoride, le pieghe uro-genitali si sviluppano nelle piccole labbra e i rigonfiamenti genitali danno origine alle grandi labbra. Il meato uretrale si colloca nel perineo e, infine, si formano i due terzi distali della vagina.
Sezione VI: Dalla Fecondazione allo Sviluppo Embrionale e Fetale
Il Momento della Fecondazione
Ora che sappiamo cosa accade prima della fecondazione, possiamo comprendere meglio il processo dello sviluppo embrionale. L’ovocita è pronto per essere fecondato da uno spermatozoo quando viene trasportato nelle tube di Falloppio, due organi cavi fissati con un’estremità all’utero e con un’altra estremità all’ovaio. La fecondazione può avvenire quando uno spermatozoo incontra l’ovulo nelle Tube di Falloppio. Nei testicoli maschili possono essere prodotti miliardi di spermatozoi, di questi però solo uno riuscirà, dopo l’eiaculazione, ad attraversare la corona radiata che circonda l’ovulo e a superare la membrana. È importante notare che, in alcune rare circostanze, può essere rilasciato più di un ovulo durante un ciclo mestruale. Quando ciò accade e più di uno di questi ovuli viene fecondato con successo da spermatozoi diversi, può verificarsi una gravidanza gemellare.
Nel momento in cui lo spermatozoo penetra con la testa, introducendo il suo nucleo aploide all'interno dell'ovocita, non abbiamo subito la fecondazione vera e propria perché il nucleo dell'ovocita deve ancora completare il processo di meiosi II. Una volta che uno spermatozoo ha attraversato la corona radiata e raggiunto la membrana cellulare esterna dell’ovulo, il processo di fecondazione è pronto per iniziare. La seconda divisione meiotica, che era bloccata in metafase II, viene completata solo dopo la penetrazione dello spermatozoo, portando alla formazione dell'ovotidio maturo (l'uovo) e del secondo globulo polare. L'unione dei pronuclei maschile e femminile completa la fecondazione, formando lo zigote, la prima cellula di un nuovo individuo.
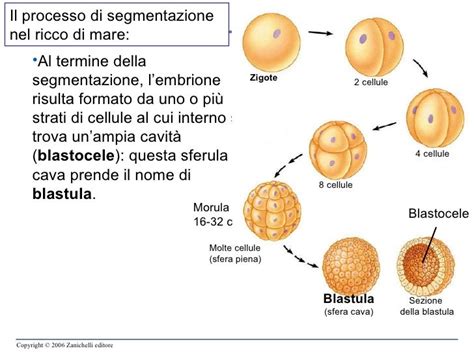
Le Prime Fasi dello Sviluppo Embrionale: Morula e Blastocisti
Dopo la formazione dello zigote, il processo di sviluppo embrionale procede attraverso diverse fasi embrionali prima dell’annidamento nell’endometrio (la mucosa che riveste internamente l’utero). Infatti, il primo stadio successivo è la “morula”, una palla compatta di cellule dall’aspetto simile a una mora, che si forma attraverso ripetute divisioni mitotiche dello zigote. Quando la morula continua a dividersi, si trasforma gradualmente in una “blastocisti” circa cinque-sei giorni dopo la fecondazione. Questa fase è caratterizzata dalla formazione di una cavità centrale chiamata “blastocele”. Nella blastocisti possiamo individuare due parti principali: il “trofoblasto” (o “trophectoderma”), che diventerà la placenta, e l’embrione stesso, derivante dalla massa cellulare interna (o embrioblasto).
L'Impianto nell'Utero: Fattori Ormonali e Molecolari
L'impianto della blastocisti nell'endometrio uterino è un passaggio cruciale per l'instaurarsi della gravidanza, regolato da un'interazione complessa di fattori ormonali e molecolari. L’ormone progesterone, prodotto dal corpo luteo nell’ovaio dopo l’ovulazione, aumenta lo spessore dell’endometrio e favorisce la produzione di sostanze chimiche che consentono all’embrione di aderire. La Gonadotropina Corionica Umana (hCG) è invece un ormone, prodotto dall’embrione dopo l’annidamento, che segnala al corpo luteo di continuare a produrre progesterone. Il mantenimento del progesterone infatti è essenziale per evitare il rifiuto dell’embrione da parte del sistema immunitario materno. A livello molecolare, le selectine e le molecole di adesione svolgono un ruolo cruciale nell’attaccamento dell’embrione all’endometrio, facilitando l'adesione iniziale e l'invasione della blastocisti nel tessuto materno.
Dalle Prime Settimane: La Formazione dell'Embrione (Settimane 1-9)
Molte evidenze e ricerche, anche recenti, hanno dimostrato come le prime 9 settimane di gravidanza rappresentino una fase delicatissima dello sviluppo embrionale. In particolare, l’ambiente uterino diventa responsabile del corretto differenziamento e sviluppo dei tessuti e degli organi e del loro funzionamento. Durante le prime 9 settimane di gravidanza, infatti, si verificano una serie di trasformazioni significative nell’embrione e nel corpo materno.
- Settimane 1-2: Durante questo periodo, la blastocisti si impianta nell’endometrio. Le cellule germinali primordiali iniziano a formare i precursori degli organi. Inizia a formarsi un disco embrionale composto da due strati, l’epiblasto e l’ipoblasto, che iniziano a definire i primi tessuti e organi dell’embrione.
- Settimane 3-4: L’embrione inizia a sviluppare il tubo neurale, che darà origine al sistema nervoso centrale. Si formano anche le prime cellule cardiache e il cuore inizia a battere. Iniziano a formarsi le prime strutture che diventeranno gli occhi e le orecchie. In questa fase si avvia anche la “gastrulazione”, il processo attraverso cui si formano i tre strati germinativi principali dell’embrione, ovvero l’ectoderma, il mesoderma e l’endoderma.
- Settimane 5-6: L’embrione mostra i primi abbozzi di arti superiori e inferiori e si sviluppano ulteriormente il cuore e il sistema circolatorio. Inizia a formarsi quello che sarà l’apparato digerente.
- Settimane 7-8: L’embrione sta diventando un feto. Si formano le dita delle mani e dei piedi, mentre i reni iniziano a funzionare e l’embrione inizia a urinare nell’ambiente amniotico circostante.
- Settimane 9-11: In questa fase, iniziamo a parlare di sviluppo fetale. È il momento in cui gli organi interni continuano a maturare.
In questo arco di tempo, alcuni nutrienti giocano un ruolo essenziale nel favorire il corretto sviluppo embrio-fetale, nell’attività della placenta e nella regolazione del flusso sanguigno. Uno studio della SUNY Downstate University di New York, pubblicato sullo speciale della rivista Nutrients, sottolinea l’importanza dei folati e delle vitamine del gruppo B nello sviluppo neurologico nel periodo fetale fino all’età adulta di un individuo.
La Transizione a Feto: Oltre le 11 Settimane
A 11 settimane di gravidanza, si parla ufficialmente di feto. In questa fase, le modifiche fisiologiche nel corpo materno sono ben avviate e lo sviluppo prosegue con rapidità e complessità crescenti.
- Aspetto: Il viso inizia a svilupparsi ulteriormente, con l’apertura degli occhi. Le orecchie si spostano verso la loro posizione definitiva e le narici cominciano a distinguersi. Le dita delle mani e dei piedi hanno le unghie in formazione. Rispetto alle prime settimane di gravidanza, il feto a 11 settimane ha una struttura fisica più definita. Le parti del corpo stanno assumendo una loro forma.
- Sistema Nervoso: Continua a svilupparsi rapidamente. Il cervello produce sempre più neuroni e inizia a formarsi il midollo spinale. Il feto può fare movimenti involontari, sebbene la madre non li percepisca ancora. Il sistema nervoso continua a evolversi, aprendo la strada ai futuri sviluppi cognitivi, e inizia a coordinare i movimenti.
- Organi Interni: Continuano a maturare. Il cuore del feto è completamente formato e batte regolarmente. Il fegato inizia a produrre bile e i reni cominciano a filtrare l’urina. L’apparato digerente è in fase di sviluppo.
- Sistema Circolatorio: Il sistema circolatorio del feto si sta sviluppando ancora meglio. Il cuore pompa il sangue attraverso i vasi sanguigni e il sangue inizia a trasportare ossigeno e nutrienti ai tessuti del feto.
Questo rappresenta un momento particolare non solo a livello biologico ma proprio emozionale per la coppia, soprattutto quando attraverso gli esami strumentali è possibile ascoltare il battito cardiaco, segno tangibile della vita che si sta formando.
tags: #differenziamento #oogoni #e #ovociti