Il diabete gestazionale, noto anche come diabete mellito gestazionale, è una condizione che si manifesta specificamente durante la gravidanza, caratterizzata da un aumento dei valori della glicemia. Questa forma di intolleranza agli zuccheri compare per la prima volta in gravidanza e, di norma, tende a scomparire dopo il parto. Tuttavia, è di fondamentale importanza riconoscerla e gestirla efficacemente, poiché rappresenta un fattore di rischio significativo per l'eventuale insorgenza di diabete di tipo 2 in futuro per la madre, oltre a comportare potenziali problematiche per il feto e il neonato. La sua elevata frequenza, l'opportunità di una diagnosi precoce e l'efficacia dell'intervento terapeutico nel ridurre la morbilità materno-fetale correlata, lo annoverano tra le patologie per cui è indicato un programma di screening.
Comprendere il Diabete Gestazionale: Cause e Prevalenza
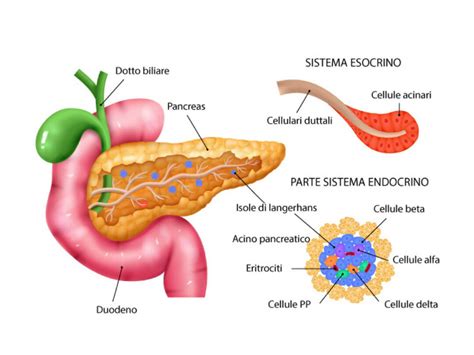
Il diabete gestazionale è definito come un'intolleranza ai carboidrati, di gravità variabile, che ha il suo esordio o il primo riscontro in gravidanza. Per diabete gestazionale si intende il riscontro di aumentati valori glicemici (zucchero nel sangue) durante la gravidanza, senza che la donna ne sia mai stata affetta prima. Questa condizione compare soprattutto durante il secondo o il terzo trimestre di gravidanza.
Cause Fisiologiche e OrmonaliDurante la gravidanza, avvengono importanti cambiamenti ormonali. La placenta produce ormoni che contrastano l'azione dell'insulina, un ormone prodotto dal pancreas essenziale per mantenere la glicemia nei limiti di norma. Questi ormoni di origine placentare determinano un’aumentata resistenza dei tessuti all’azione dell’insulina (insulino-resistenza), una condizione in sé ‘fisiologica’, finalizzata al migliore utilizzo dei nutrienti necessari alla crescita fetale, che si verifica soprattutto nella seconda metà della gestazione. Il pancreas della madre risponde a questa resistenza aumentando la produzione di insulina. Se l'organismo non riesce ad aumentare sufficientemente la produzione, i livelli di zucchero nel sangue (glicemia) aumentano, dando luogo all'iperglicemia, ossia al diabete. Come altri tipi di diabete, l’organismo non riesce più a utilizzare tutti gli zuccheri introdotti con il cibo (dolci, pane, pasta, riso, frutta), che in parte rimangono dunque in circolo nel sangue. Questo può provocare un aumento della glicemia nella donna e un conseguente aumento di quella del feto.
Dati sulla Prevalenza e Fattori di RischioLa frequenza del diabete gestazionale è aumentata sensibilmente negli ultimi decenni, con un raddoppio dei tassi di incidenza in tutti i gruppi etnici. In Italia, si stima che il diabete gestazionale possa riguardare una media di una donna su dieci. Negli ultimi anni, si è osservato un aumento delle gravidanze in cui compare diabete gestazionale: dal 5-6% al 18-20% dei casi. È poco frequente sotto i 25 anni, ma interessa il 10-20% delle donne con età maggiore di 35 anni e oltre il 30% delle donne con obesità gravidica. Il diabete gestazionale si verifica in circa il 4% delle gravidanze, ma il tasso è superiore alla media in alcune etnie, come gli isolani non ispanici asiatici/del Pacifico e gli ispanici/latinos. Alcune etnie sono maggiormente a rischio di altre, in particolare le donne di origine mediorientale, caraibica o dell’Asia Meridionale (soprattutto India, Bangladesh e Pakistan).
I principali fattori di rischio includono:
- Sovrappeso/obesità prima della gravidanza: si calcola l’indice di massa corporea (BMI), dividendo il peso (in kg) per l’altezza (in metri, elevata al quadrato).
- Età materna avanzata (maggiore di 35 anni).
- Precedente diabete in gravidanza (GDM in una gravidanza precedente).
- Glicemia a digiuno sopra 125 mg/dl all'inizio della gravidanza.
- Storia familiare di diabete di tipo 2.

Screening e Diagnosi del Diabete Gestazionale
L'importanza del diabete gestazionale è legata alle molteplici problematiche ad esso correlate, che determinano un aumento della morbilità nella madre, nel feto e nel bambino a distanza di anni dal parto. Per questo motivo, l'identificazione di donne con GDM consente anche di individuare una popolazione ad elevato rischio per lo sviluppo di un diabete tipo 2 negli anni successivi. La decisione di sottoporre tutte le donne in gravidanza a screening per il diabete gestazionale è oggetto di vivaci discussioni e le linee guida possono variare.
Criteri Diagnostici e Test di ScreeningNon esiste un consenso unico sui criteri per la diagnosi di diabete gestazionale a livello globale, e i test possono differire per quantità di glucosio utilizzata come carico, tempistica del prelievo, tipo di campione di sangue analizzato e valori soglia.Tuttavia, come riportato dagli Standard italiani di cura del diabete mellito, SID-AMD 2014, la valutazione iniziale di una donna in gravidanza deve prevedere lo screening per due possibili aspetti:
- Diabete manifesto (e fino ad allora misconosciuto): Lo screening e l’eventuale diagnosi devono essere effettuate alla prima visita con la valutazione della glicemia a digiuno e dell’emoglobina glicata. La diagnosi viene posta in presenza di:
- glicemia a digiuno ≥126 mg/dl
- glicemia random ≥200 mg/dl
- HbA1c ≥48 mmol/mol (≥6,5%)Questi valori devono essere riconfermati in un secondo prelievo ematico. Se la donna non sa già di essere diabetica e la glicemia a digiuno è compresa tra 92 e 126 mg/dL, si fa diagnosi di diabete gestazionale.
- Diabete gestazionale vero e proprio: Questo richiede test specifici, solitamente tra la 24° e la 28° settimana di gestazione. Nei casi in cui il rischio di diabete gestazionale sia elevato (ad esempio, grave obesità, precedente diabete in gravidanza o glicemia a digiuno sopra 125 mg/dl a inizio gravidanza), l’esame deve essere anticipato alla 16° settimana e, se negativo, va ripetuto all’epoca standard (tra la 24° e la 28° settimana).
L’esame per il diabete gestazionale più comunemente usato è quello con determinazione della glicemia dopo due ore da un carico orale con 75 grammi di glucosio (OGTT), secondo i criteri dell’Organizzazione Mondiale della Sanità, riportati nella linea guida Diabetes in pregnancy. L'American College of Obstetricians and Gynecologists (ACOG) raccomanda che tutte le donne in gravidanza siano sottoposte a screening per il diabete gestazionale, tipicamente a 24-28 settimane di gestazione.
Test di tolleranza al glucosio orale (OGTT) spiegato | OGTT semplificato
La Curva da Carico Orale di Glucosio (OGTT)Il test di tolleranza orale al glucosio, o curva da carico orale di glucosio, è il test più utilizzato nella maggior parte dei centri. Questo esame viene eseguito al mattino dopo un digiuno di circa 8 ore (in ogni caso non superiore a 12 ore). L'alimentazione, nei giorni che precedono il test, deve essere normale.
Esistono diverse varianti del test:
- Test di screening (Oral Glucose Challenge Test): La paziente beve in 5 minuti 50 g di glucosio anidro disciolto in 200 ml di acqua. Il prelievo viene effettuato dopo 60 minuti dall'ingestione della soluzione. Durante il test la paziente deve rimanere seduta o sdraiata senza fumare. Il test è positivo se dopo 60 minuti la glicemia è ≥ 140 mg/dl. Se questo test risulta positivo, si procede con l'OGTT di conferma.
- Curva classica (OGTT di conferma): Questa prevede l'ingestione di 100 g di glucosio anidro disciolti in 400 ml di acqua da bere in 5 minuti. Si effettuano prelievi a digiuno e ogni 60 minuti per 3 ore.
- OGTT con 75g di glucosio (secondo OMS): In questo esame viene inizialmente misurata la glicemia a digiuno con un prelievo, poi viene offerto di bere “velocemente” una soluzione a base di zucchero (75 g di glucosio anidro). I valori della glicemia vengono poi ricontrollati dopo 60 e dopo 120 minuti.
Per la diagnosi di diabete gestazionale, è sufficiente che sia alterato un solo valore di glicemia rispetto ai seguenti criteri (usando 75g di glucosio):
- ≥ 95 mg/dl a digiuno
- ≥ 180 mg/dl dopo un’ora
- ≥ 153 mg/dl dopo due ore
Una singola misurazione della glicemia, a digiuno o casuale, può anche indicare il diabete gestazionale se la glicemia plasmatica a digiuno (FPG) è > 126 mg/dL (> 6,9 mmol/L) o una glicemia casuale è > 200 mg/dL (> 11 mmol/L).
Valori Glicemici di Riferimento in Gravidanza e l'Importanza del Post-Prandiale
Durante la gravidanza, è di fondamentale importanza il monitoraggio costante dei livelli di glicemia, poiché i valori di riferimento sono tendenzialmente più contenuti rispetto alla popolazione generale.
Obiettivi del Controllo Glicemico in GravidanzaLa donna gravida deve mantenere valori di glicemia sotto quelli di riferimento per minimizzare i rischi per sé e per il feto. Gli obiettivi del trattamento sono:
- Glicemia a digiuno: inferiore/uguale a 95 mg/dL (< 5,3 mmol/L), idealmente fra 70 e 100 mg/dl.
- Glicemia 1 ora dopo il pasto: inferiore/uguale a 140 mg/dL (o ≤ 130 mg/dl secondo alcune linee guida).
- Glicemia 2 ore dopo il pasto: inferiore/uguale a 120 mg/dL (≤ 6,6 mmol/L) (o ≤ 155 mg/dl dopo 2 ore per l'OGTT).
- Livelli di emoglobina glicosilata (HbA1c): < 6,5%. L'obiettivo generale della gestione della glicemia nel periodo preconcepimento e durante il primo trimestre di gravidanza dovrebbe essere quello di ottenere il valore più basso possibile di HbA1c senza rischio di ipoglicemia per la madre. In particolare, sono auspicabili valori < 1% al di sopra del range normale.

Tabella dei Valori Glicemici di Riferimento durante OGTT con 75g di glucosio in Gravidanza
| Tempo | Valore di Riferimento (mg/dl) |
|---|---|
| A digiuno | < 95 |
| Dopo 1 ora | < 180 |
| Dopo 2 ore | < 153 |
L'Importanza Cruciale della Glicemia Post-PrandialeLa glicemia post prandiale, ovvero il livello di zuccheri nel sangue dopo i pasti, sembra essere il dato più importante ai fini della comparsa del ritardo di crescita (della microsomia). Picchi elevati di glicemia dopo i pasti possono avere un impatto diretto e significativo sul feto, poiché l'eccesso di zucchero materno attraversa la placenta. L'associazione fra iperglicemia materna, iperinsulinismo fetale e ipossia fetale giustifica il ricorso nel terzo trimestre a metodiche strumentali di stretta sorveglianza fetale. Un monitoraggio attento e un controllo rigoroso di questi valori sono quindi essenziali per prevenire le complicanze.
Gestione e Trattamento del Diabete Gestazionale
Le donne con diabete gestazionale devono essere sottoposte a un trattamento efficace allo scopo di evitare gli effetti negativi dell’iperglicemia sul feto e sulla madre. La gestione e il trattamento del diabete in gravidanza rappresenta un modello di assistenza integrata.
Terapia Non Farmacologica: Dieta ed Esercizio FisicoNella maggior parte dei casi (nove volte su dieci), per tenere controllata la glicemia si deve seguire una dieta bilanciata e svolgere una moderata e costante attività fisica, secondo le indicazioni del medico. È fondamentale evitare il “fai da te” e rivolgersi al proprio medico o alla propria ostetrica per ricevere i consigli più adatti. Sono assolutamente da evitare regimi alimentari “improvvisati” e particolarmente restrittivi, soprattutto quelli che propongono di evitare completamente alcuni alimenti.
Le raccomandazioni dietetiche includono:
- Evitare gli zuccheri semplici.
- Suddividere l'assunzione delle calorie calcolate in 6 pasti (3 principali e 3 spuntini).
- Preferire cibi ricchi di fibre e fare largo uso di verdure. La terapia nutrizionale concordata con il dietista prevede che circa il 50% delle calorie derivi da carboidrati (complessi, a basso indice glicemico), il 20% da proteine, il 30% da lipidi (mono-poliinsaturi), con una quantità adeguata di fibre giornaliere (almeno 28 grammi/die).
- La riduzione dell'apporto calorico (riduzione del 30-33%) nelle pazienti con GDM obese (BMI > 30) consente di ridurre l'iperglicemia senza indurre chetosi, ed è in grado di ridurre il peso del bambino alla nascita senza aumentare la morbilità perinatale.
- È sconsigliata l’assunzione di alcolici e di caffeina in quantità superiore a 300 mg al giorno (una tazzina di caffè espresso contiene fino a 50 mg di caffeina), che possono determinare ritardi della crescita del bambino.
Per quanto riguarda l'attività fisica, se non vi sono controindicazioni ostetriche, viene consigliata un'attività regolare. Camminare è l'esercizio più semplice da fare in gravidanza, almeno mezz'ora al giorno a passo svelto. Anche il nuoto è uno sport molto adatto alle gestanti. Sono sconsigliati tutti gli sport che comportino corsa, saltelli, rischio di cadute o sforzi eccessivi.
Terapia Farmacologica: Insulina e Ipoglicemizzanti OraliSe la terapia dietetica e l'attività fisica non dovessero essere sufficienti a mantenere i valori glicemici sotto controllo, il medico potrà prescrivere i farmaci necessari.
- Insulina: L'insulina è il farmaco di scelta tradizionale e di prima linea per il GDM, dal momento che non può attraversare la placenta e fornisce un controllo glicemico più prevedibile. Viene utilizzata per il diabete di tipo 1 e 2 e per alcune donne con diabete gestazionale. Il trattamento insulinico potrà prevedere anche schemi atipici, personalizzati in base ai valori glicemici, come solo insulina regolare ai pasti. L'eventuale aggiunta di insulina intermedia bed time sarà presa in considerazione in presenza di valori glicemici a digiuno non ottimali. Recenti lavori dimostrano che l'utilizzo degli analoghi dell'insulina a rapido inizio d'azione è particolarmente efficace nel GDM per la riduzione dei picchi glicemici postprandiali. Se i valori glicemici, nonostante la terapia educazionale, rimangono elevati, dovrà essere iniziata la terapia insulinica, con iniezioni sottocutanee da eseguire prima dei pasti ed eventualmente alla sera prima di dormire.
- Farmaci Ipoglicemizzanti Orali: Alcuni studi supportano l’utilizzo di metformina e glibenclamide per il trattamento del GDM, ma entrambi gli agenti attraversano la placenta. Gli studi hanno dimostrato che la glibenclamide è associata a un rischio maggiore di ipoglicemia neonatale e macrosomia rispetto all’insulina e alla metformina. I farmaci ipoglicemizzanti orali (p. es., metformina) sono sempre più utilizzati per il trattamento del diabete nelle gestanti per la facilità di somministrazione (pillole rispetto alle iniezioni), per il basso costo e per la dose singola giornaliera. Diversi studi hanno mostrato la sicurezza del metformina in gravidanza e il fatto che fornisce un controllo equivalente a quello dell'insulina nelle donne con diabete gestazionale. Per le donne con diabete di tipo 2 prima della gravidanza, i dati per l'uso di farmaci per via orale durante la gravidanza sono scarsi; l'insulina viene preferita il più delle volte.
Monitoraggio della Glicemia e del Benessere Fetale
Un monitoraggio costante e accurato è cruciale nella gestione del diabete gestazionale.Potrebbe essere richiesto un monitoraggio giornaliero della glicemia, denominato “profilo glicemico”, necessario per valutare i livelli di glicemia nell’arco delle 24 ore attraverso dei dispositivi di autocontrollo che prevedono un piccolo prelievo di sangue periferico da effettuarsi a orari stabiliti, pungendosi il polpastrello con un apposito pungidito indolore. Va intensificato l'autocontrollo domiciliare della glicemia, ogni mattina va controllata la chetonuria a digiuno. Talvolta viene richiesto anche il controllo dei chetoni nelle urine o, in caso di iperglicemia, dei chetoni nel sangue.
Monitoraggio del FetoL'associazione fra iperglicemia materna, iperinsulinismo fetale e ipossia fetale giustifica il ricorso nel terzo trimestre a metodiche strumentali di stretta sorveglianza fetale.
- Movimenti Fetali: Alla gestante si insegna la conta materna dei movimenti fetali (che dovrebbe essere considerata a partire da 30-32 settimane), spiegando anche i cicli comportamentali del feto. Le donne sono richieste di contare i movimenti fetali in un periodo di 60 minuti ogni giorno e di riferire immediatamente al ginecologo ogni loro improvvisa diminuzione.
- Ecografia: Poiché nel diabete gestazionale la macrosomia fetale è frequente (20%), è importante una previsione ecografica del peso quanto più adeguata possibile. L'errore diagnostico nei confronti della macrosomia è di circa il 10-15%. La circonferenza addominale consente di predire il peso fetale. La crescita della circonferenza addominale > 1,2 cm/settimana, la differenza fra diametro traverso addominale e diametro biparietale > 2,6 cm, o la differenza fra diametro toracico e diametro biparietale > 1,4 cm, sono tutti indici di macrosomia. L'esame si effettua applicando il sensore sull’addome materno fra la trentaduesima e la trentaseiesima settimana di gestazione.
- Esami Prenatali Aggiuntivi: Gli esami prenatali vanno effettuati alla 32a settimana; vengono effettuati precocemente se le donne mostrano una grave ipertensione o una patologia renale o se si sospetta un ritardo di crescita fetale. L'amniocentesi per valutare la maturità polmonare fetale può essere necessaria per le donne in determinate condizioni, quali complicanze ostetriche nelle gravidanze precedenti, assistenza prenatale inadeguata, data del parto incerta, scarso controllo glicemico o scarsa aderenza alla terapia.
Complicanze e Rischi Associati al Diabete Gestazionale
Le complicanze in caso di diabete gestazionale e i rischi per il feto e la mamma sono quasi tutti prevenibili con un buon controllo della glicemia della donna durante la gravidanza. Tuttavia, se non gestito adeguatamente, il diabete gestazionale può portare a serie conseguenze.

Rischi per il Feto e il Neonato
- Macrosomia fetale: Attraverso la placenta lo zucchero della madre passa al feto, provocandone una crescita eccessiva. È per questo che i figli di madri diabetiche possono nascere macrosomici, cioè di peso oltre i 4 kg (o 4.5 kg). Il feto produce in risposta una quantità maggiore di insulina che fa aumentare i depositi di grasso. Questa condizione può causare una difficoltà nel momento della nascita, soprattutto in presenza di un diabete gravidico non adeguatamente controllato. Il diabete gestazionale aumenta la morbilità e la mortalità materne e fetali. I neonati sono a rischio di distress respiratorio, ipoglicemia, ipocalcemia, iperbilirubinemia, policitemia e iperviscosità.
- Ipoglicemia neonatale: L’eccesso di insulina prodotta dal feto può inoltre determinare, dopo la nascita, una ipoglicemia neonatale, cioè presenza di livelli di zucchero troppo bassi nel sangue. Questi neonati possono avere bisogno di maggiori attenzioni o controlli medici più frequenti durante la degenza in ospedale.
- Nascita difficoltosa e necessità di reparto di patologia neonatale: Date le dimensioni del neonato, spesso è necessario il parto cesareo. Inoltre, alla nascita questi bambini possono avere necessità di una struttura attrezzata con reparto di patologia neonatale per superare alcuni problemi neonatali.
- Difficoltà respiratorie alla nascita.
- Malformazioni congenite e aborto spontaneo: Lo scarso controllo di un preesistente diabete (pregestazionale) o di un diabete gestazionale durante l'organogenesi (fino a circa 10 settimane di gestazione) aumenta il rischio di principali malformazioni congenite e di aborto spontaneo. Il rischio di sviluppare malformazioni fetali ed aborti spontanei è correlato ai livelli di HbA1c al momento del concepimento. Malformazioni congenite degli organi maggiori sono correlate alle alte concentrazioni di HbA1c al momento del concepimento e nelle prime 8 settimane di gravidanza. Se il livello plasmatico è ≥ 8,5% nel corso del primo trimestre, il rischio di malformazioni congenite è aumentato in modo significativo e vengono eseguite un'ecografia e un'ecocardiografia fetale nel secondo trimestre alla ricerca di malformazioni.
Rischi per la Madre
- Difficoltà al momento del parto: Per la madre, i rischi maggiori sono legati alle difficoltà che si possono riscontrare al momento del parto. Il feto di una donna affetto da diabete, infatti, può svilupparsi maggiormente ed essere quindi più grande della media alla nascita (macrosomia). Questo si traduce spesso nella necessità di ricorrere al parto cesareo. Il travaglio distocico, la sproporzione fetopelvica o il rischio di distocia delle spalle possono rendere necessario il parto cesareo.
- Preeclampsia: Lo scarso controllo del diabete più tardi in gravidanza aumenta il rischio di preeclampsia, una condizione caratterizzata da ipertensione e proteinuria.
- Diabete di tipo 2 futuro: Le donne con diabete gestazionale hanno più possibilità di sviluppare il diabete mellito nei 5 anni seguenti alla gravidanza. L’importanza del diabete gestazionale è legata alle molteplici problematiche ad esso correlate, che determinano un aumento della morbilità nella madre nel feto e nel bambino a distanza di anni dal parto. La donna, infatti, mantiene un rischio aumentato di sviluppare diabete di tipo 2, che è massimo nei primi 5 anni dopo il parto e rimane elevato anche a seguire.
- Mortalità perinatale: La mortalità perinatale, intra o extra uterina, aumenta progressivamente dopo la 36° settimana di gestazione specialmente in diabetiche in cattivo controllo metabolico, con macrosomia fetale, con complicanze vascolari, chetoacidosi e preeclampsia, tutte condizioni che comportano una riduzione del flusso placentare.
Test di tolleranza al glucosio orale (OGTT) spiegato | OGTT semplificato
Impatto del Diabete Pregestazionale sulla Gravidanza
La gravidanza e il diabete si influenzano reciprocamente, determinando ciascuno effetti importanti sull'altro. La gravidanza rende più difficile il controllo di un diabete di tipo 1 preesistente (insulino-dipendente) e di tipo 2 (non-insulino-dipendente) preesistenti. Tuttavia, essa non sembra aggravare la retinopatia diabetica, la nefropatia o la neuropatia se queste condizioni sono ben gestite.
Retinopatia DiabeticaLa gravidanza di per sé non induce la retinopatia diabetica quando questa non è presente prima del concepimento. Se una donna ha una retinopatia preesistente, questa necessita che venga effettuato un esame oftalmologico ogni trimestre. Se viene riscontrata una retinopatia proliferativa nel corso della prima visita prenatale, la paziente deve essere sottoposta a fotocoagulazione il prima possibile, per prevenire un progressivo deterioramento.
Nefropatia DiabeticaLa nefropatia diabetica conclamata, specie se associata ad ipertensione arteriosa, influenza negativamente l'evoluzione della gravidanza, aumentando ulteriormente il rischio di malformazioni congenite, ritardi di crescita intrauterina, morti perinatali e parti pretermine. Le pazienti con escrezione urinaria di proteine ≥190 mg/24h sono a rischio per disordini ipertensivi in gravidanza. Le pazienti con escrezione di proteine ≥400 mg/24 h richiedono un'attenzione particolare. La nefropatia, in particolare nelle donne con trapianto renale, predispone all'ipertensione gravidica. Il rischio di parto pretermine è più alto se la funzione renale materna è alterata o se il trapianto è recente. La prognosi è migliore se il parto si verifica ≥ 2 anni dopo il trapianto.
Counseling Pregravidanza e Controllo Metabolico Ottimale
Il counseling preconcepimento e un controllo ottimale del diabete prima, durante e dopo la gravidanza minimizzano i rischi materni e fetali, incluse le malformazioni congenite. Poiché le malformazioni possono svilupparsi prima della diagnosi di gravidanza, viene posto l'accento sulla necessità di un costante, stretto controllo dei livelli di glicemia nelle donne affette da diabete e che desiderano intraprendere una gravidanza (o che non usano metodi contraccettivi).
Il counseling pregravidanza andrebbe iniziato alla pubertà per le donne con diabete 1 ed al primo riscontro della malattia per quelle con diabete tipo 2. Questo include la valutazione di creatinina serica ed escrezione urinaria di proteine totali e/o albumina. L'obiettivo generale della gestione della glicemia nel periodo preconcepimento e durante il primo trimestre di gravidanza dovrebbe essere quello di ottenere il valore più basso possibile di HbA1c senza rischio di ipoglicemia per la madre. In particolare, sono auspicabili valori < 1% al di sopra del range normale. Una volta raggiunto il controllo glicemico stabile (valutato anche mediante il test HbA1c) migliore possibile, allora le pazienti possono ricevere la consulenza sul rischio di malformazioni e di aborti spontanei.
Travaglio e Parto in Presenza di Diabete Gestazionale
La pianificazione del parto in una donna con diabete gestazionale o pregestazionale dipende in gran parte dal benessere fetale e dal controllo glicemico. Il tipo di parto è solitamente un parto vaginale spontaneo a termine, ma alcune precauzioni sono necessarie per garantire un risultato ottimale.
Tempistiche e Modalità del PartoIl rischio di natimortalità e distocia delle spalle aumenta a breve termine nelle gravidanze complicate da diabete. Quindi, se il travaglio non inizia spontaneamente entro 39 settimane, l'induzione è spesso necessaria. Il travaglio distocico, la sproporzione fetopelvica o il rischio di distocia delle spalle possono rendere necessario il parto cesareo. Il ginecologo, accuratamente informato sulla presenza di diabete gestazionale, valuterà il metodo più opportuno a seconda delle condizioni della gravida e del neonato.
Gestione della Glicemia Durante il PartoI livelli di glicemia sono meglio controllati durante il travaglio e il parto da un'infusione continua di insulina a bassa dose.
- Per l'induzione programmata: Le donne si alimentano secondo la loro abituale dieta il giorno prima e assumono la loro abituale dose di insulina. La mattina dell'induzione del travaglio, la colazione e la dose di insulina vengono sospese. Viene misurata la glicemia plasmatica a digiuno (FPG) e viene iniziata un'infusione endovenosa di destrosio al 5% in soluzione fisiologica allo 0,45% alla velocità di 125 mL/h, usando una pompa infusionale. L'iniziale velocità di infusione dell'insulina è determinata dalla glicemia capillare. La dose di insulina viene determinata come segue: 0 unità per un livello capillare < 80 mg/dL (< 4,4 mmol/L) o 0,5 unità/h per un livello da 80 a 100 mg/dL (da 4,4 a 5,5 mmol/L). In seguito, si aumenta l'insulina di 0,5 unità/h per ogni aumento della glicemia di 40 mg/dL (2,2 mmol/L) oltre 100 mg/dL fino a 2,5 unità/h per livelli > 220 mg/dL (> 12,2 mmol/L). Ogni ora durante il travaglio, viene misurata la glicemia al letto e la dose viene regolata per mantenere il livello tra 70 e 120 mg/dL (3,8-6,6 mmol/L). Se la glicemia è significativamente elevata, possono essere necessarie eventuali dosi ulteriori in bolo.
- Per il travaglio spontaneo: La procedura è la stessa, tranne per il fatto che se è stata assunta insulina ad azione intermedia nelle precedenti 12 h, la dose di insulina viene ridotta.
- Considerazioni Aggiuntive: Nelle donne che accusano febbre, infezione o altre complicanze e nelle donne obese con diabete di tipo 2 che hanno necessitato di > 100 unità di insulina/die prima della gravidanza, la dose di insulina è aumentata.
Gli altri farmaci utilizzati per il diabete non possono essere impiegati abitualmente in gravidanza durante il travaglio e il parto.
Follow-up Post Partum e Rischio Futuro di Diabete
Dopo il parto, la gestione del diabete entra in una nuova fase, con un focus sul ritorno ai valori glicemici normali e sulla prevenzione del diabete di tipo 2.
Immediato Post PartumSubito dopo il parto, la perdita della placenta, che sintetizza grandi quantità di ormoni antagonisti dell'insulina durante tutta la gravidanza, riduce immediatamente le richieste di insulina. Pertanto, le donne affette da diabete gestazionale e molte di quelle con diabete di tipo 2, non hanno bisogno di insulina nel post-partum. Nelle donne con diabete di tipo 1, il fabbisogno di insulina diminuisce notevolmente, ma poi aumenta gradualmente dopo circa 72 ore.
Durante le prime 6 settimane dopo il parto, l'obiettivo è quello di ottenere uno stretto controllo della glicemia. I livelli di glicemia vengono controllati prima dei pasti e prima di andare a letto.
Allattamento al SenoL'allattamento al seno non è controindicato e, anzi, è incoraggiato. Tuttavia, può essere associato ad ipoglicemia neonatale se vengono assunti ipoglicemizzanti orali dalla madre. È importante che il neonato sia strettamente monitorato per possibili segni di ipoglicemia se la madre continua la terapia con farmaci orali.
Screening per il Diabete di Tipo 2Il diabete gestazionale va solitamente in remissione dopo la gravidanza. Tuttavia, è importante escludere con test, dopo il parto, l’iperglicemia persistente. Le donne che hanno avuto un diabete gestazionale devono sottoporsi a un test da carico orale di glucosio di 2 ore con 75 g di glucosio tra la 6a e la 12a settimana dopo il parto per verificare che il diabete si sia risolto. Sempre secondo le linee guida inglesi, le donne nel periodo postnatale tra la 6^ e la 13^ settimana eseguiranno il test glicemico a digiuno o la misurazione dell’emoglobina glicosata. La donna, però, mantiene un rischio aumentato di sviluppare diabete di tipo 2, che è massimo nei primi 5 anni dopo il parto e rimane elevato anche a seguire. L'identificazione di donne con GDM consente inoltre di individuare una popolazione ad elevato rischio per lo sviluppo di un diabete tipo 2 negli anni successivi.
Il Ruolo del Team Multidisciplinare nell'Assistenza Integrata
La gestione e il trattamento del diabete in gravidanza rappresenta un modello di assistenza integrata in cui diverse figure professionali concorrono alla formazione del team che si prende cura della donna diabetica ambulatorialmente, già prima del concepimento e per tutta la gravidanza e il puerperio. Per raggiungere gli obiettivi prefissati, è importante una integrazione tra le varie figure e l'uniformità del linguaggio usato.
Componenti Chiave del Team:I risultati migliori si ottengono quando esiste una stretta collaborazione tra specialisti. Un'équipe di esperti dovrebbe includere:
- Diabetologo: Medico specialista nella diagnosi e trattamento del diabete, fondamentale per la gestione del controllo glicemico e della terapia farmacologica.
- Ostetrico/Ginecologo: Medico responsabile del monitoraggio della salute materna e fetale durante tutta la gravidanza, del parto e del puerperio.
- Neonatologo/Pediatra: Specialista che si occupa della salute del neonato, in particolare in caso di complicanze legate al diabete gestazionale, assicurando che sia disponibile la terapia intensiva neonatale se necessario.
- Infermiere Professionale di Diabetologia: Figura chiave per l'educazione della paziente sull'automonitoraggio della glicemia, sulle tecniche di iniezione di insulina e sulla gestione quotidiana della condizione.
- Ostetrica: Supporta la donna in tutti gli aspetti della gravidanza, del parto e del post-partum, fornendo consigli pratici e sostegno emotivo.
- Dietista/Dietologo: Specialista che elabora piani alimentari personalizzati e fornisce consulenza nutrizionale, insegnando alla donna come gestire la dieta per controllare la glicemia.
- Assistenti Sociali: Possono fornire supporto aggiuntivo in caso di necessità.

I medici devono anche diagnosticare rapidamente e trattare le complicanze della gravidanza, anche quelle più banali, e pianificare il parto. Nei centri regionali perinatali sono disponibili specialisti nella terapia delle complicanze diabetiche, garantendo una rete di supporto completa.
Linee Guida e Consenso Internazionale
L'approccio alla gestione del diabete gestazionale è in continua evoluzione, supportato da linee guida internazionali che mirano a standardizzare la cura e migliorare gli esiti materno-fetali. L'obiettivo di questo articolo è anche quello di affrontare la gestione del diabete gestazionale, dalla diagnosi in gravidanza al follow-up post partum, secondo le linee guida internazionali NICE (National Institute for Health and Care Excellence) Diabetes in pregnancy (2015) e quelle dell’American Diabetes Association (2017), oltre agli Standard italiani di cura del diabete mellito, SID-AMD 2014, e all'iniziativa FIGO (The International Federation of Gynecology and Obstetrics) sul diabete gestazionale.
Nel 1997, l'ADA ha pubblicato nuovi criteri per la classificazione e la diagnosi del diabete mellito, sostituendo quelli in vigore dal 1979, segnando un importante passo avanti nella comprensione e nella gestione di queste patologie. Linee guida per la gestione del diabete mellito durante la gravidanza sono disponibili presso l'American College of Obstetricians and Gynecologists (ACOG). Il loro ACOG Practice Bulletin No. 201 fornisce linee guida cliniche per la gestione del diabete pregestazionale, mentre il Practice Bulletin No. 190 si concentra sul diabete gestazionale. Queste linee guida sottolineano l'importanza del controllo glicemico stretto, della consulenza preconcepimento e di un'assistenza integrata per minimizzare i rischi materni e fetali.
La continua ricerca e l'aggiornamento delle raccomandazioni cliniche sono essenziali per garantire la migliore assistenza possibile alle donne con diabete gestazionale, consentendo loro di affrontare la gravidanza con maggiore serenità e riducendo al minimo le complicanze per la madre e il bambino.
tags: #diabete #gestazionale #valori #post #prandiali