L'Epidermolisi Bollosa (EB) è un gruppo di malattie genetiche rare che causano la fragilità della pelle e delle mucose, rendendole suscettibili alla formazione di vesciche in risposta anche a lievi traumi come sfregamenti o graffi. Questa patologia, nota anche come “sindrome dei bambini farfalla”, fa riferimento alla fragilità dei pazienti, accomunata a quella proverbiale delle ali di una farfalla. L'EB è una rara e grave malattia genetica della pelle e delle mucose che colpisce gli strati cutanei e mucosi, causando una notevole fragilità cutanea. La malattia è una genodermatosi che esordisce generalmente durante la prima infanzia ma che può restare asintomatica sino alla comparsa dei primi segni e sintomi evidenti nell'adolescenza e nella prima età adulta. Questa condizione porta alla formazione di vesciche in risposta a piccoli attriti o traumi, rendendo difficili le attività quotidiane per le persone colpite. Comprendere l'EB è fondamentale non solo per i pazienti e le loro famiglie, ma anche per gli operatori sanitari, poiché può avere un impatto significativo sulla qualità della vita.

Che cos'è l'Epidermolisi Bollosa: Una Panoramica Generale
L'epidermolisi bollosa è un gruppo di malattie genetiche molto rare e i loro sottotipi, caratterizzate da una estrema fragilità della cute e delle mucose, con formazione di bolle in seguito anche a traumi di modestissima entità (microtraumi). Il termine "bollosa" si riferisce alle vesciche che si formano sulla pelle, mentre "epidermolisi" indica la separazione dell'epidermide (lo strato esterno della pelle) dagli strati sottostanti. Quest'ultima è una malattia genetica ereditaria, rara e invalidante, che provoca bolle e lesioni in corrispondenza della pelle e delle mucose interne, sintomi che possono verificarsi a causa della più lieve frizione o persino spontaneamente. La presentazione clinica dell'epidermolisi bollosa è variabile e, in genere, il disturbo provoca fragilità della pelle e delle mucose, con la formazione di bolle, in modo spontaneo (su cute apparentemente normale) o in seguito a microtraumi.
L'Epidermolisi Bollosa non è un'unica patologia ma rappresenterebbe la manifestazione clinica di un insieme di fattori, geneticamente trasmessi, accomunati dalla localizzazione dell’alterazione strutturale a livello della zona di passaggio fra epidermide e derma. Sebbene l'Epidermolisi Bollosa sia principalmente una condizione genetica, alcuni fattori ambientali possono esacerbarne i sintomi. Ad esempio, l'esposizione a sostanze chimiche aggressive, temperature estreme o l'attrito con gli indumenti possono causare la formazione di vesciche. La gravità della malattia può variare notevolmente a seconda del tipo di EB e delle specifiche mutazioni ereditate. I fenotipi della malattia variano da lievi a potenzialmente letali. La prognosi è grave in alcune varietà della malattia, mentre è migliore nella varietà localizzata, in cui le bolle presenti fin dalla nascita tendono a risolversi senza lasciare cicatrici. È importante sottolineare che l’epidermolisi bollosa non è contagiosa.
Le Cause Profonde dell'Epidermolisi Bollosa: Tra Genetica e Autoimmunità
L’epidermolisi bollosa è un gruppo di malattie genetiche rare caratterizzate da estrema fragilità della pelle, che porta alla formazione di bolle e lesioni dolorose a seguito di traumi minimi o persino senza alcun trauma apparente. Le cause dell’epidermolisi bollosa variano a seconda del tipo specifico di EB, ma in generale, l’EB è causata da mutazioni genetiche che influenzano le proteine strutturali della pelle. Queste mutazioni impediscono la corretta adesione tra i diversi strati della pelle, rendendo la pelle estremamente vulnerabile a danni. La malattia è causata da mutazioni genetiche che interessano proteine cruciali per la salute della pelle e delle mucose, e viene ereditata dai genitori, sebbene in alcuni casi possa comparire spontaneamente.
Le principali cause dell’epidermolisi bollosa sono le mutazioni genetiche che colpiscono la produzione di specifiche proteine necessarie per la coesione tra gli strati epidermici o tra l’epidermide e il derma. La causa primaria dell’epidermolisi bollosa è costituita da mutazioni nei geni che codificano per le proteine strutturali della pelle, essenziali per mantenere la coesione tra lo strato superiore (epidermide) e lo strato inferiore (derma). A seconda del gene specifico coinvolto, si sviluppano forme diverse della malattia. Le proteine più frequentemente colpite dalle mutazioni sono le Cheratine (K5 e K14), responsabili della stabilità cellulare dell’epidermide, il cui difetto porta a una pelle estremamente fragile e incline alla formazione di vesciche in seguito a traumi lievi. Il Collagene di tipo VII, fondamentale per il legame tra epidermide e derma, la cui assenza o disfunzione porta a distacchi cutanei estesi e cicatrici permanenti, è un'altra proteina cruciale. Le Laminine, proteine chiave nella coesione tra la membrana basale e l’epidermide, la cui alterazione provoca fragilità cutanea estrema, e le Integrine e altre proteine di adesione, che giocano un ruolo essenziale nel mantenere la pelle resistente agli stress meccanici quotidiani, sono anch'esse spesso implicate. La presenza di mutazioni genetiche impedisce a queste proteine di funzionare correttamente, causando il distacco degli strati della pelle e la formazione di vesciche dolorose.
Le mutazioni possono essere ereditate o verificarsi spontaneamente durante lo sviluppo embrionale. L’EB è una condizione ereditaria, il che significa che viene trasmessa dai genitori ai figli. In alcuni casi, tuttavia, l’EB può manifestarsi come risultato di mutazioni genetiche spontanee, che non sono state ereditate dai genitori e si sono verificate durante la formazione delle cellule riproduttive. La trasmissione delle mutazioni può essere autosomica dominante o recessiva, a seconda del tipo di EB. L'epidermolisi bollosa è una malattia genetica ereditaria, il che significa che la mutazione viene trasmessa dai genitori ai figli secondo specifici modelli di ereditarietà. Esistono due principali modalità di trasmissione genetica della malattia: l’ereditarietà autosomica dominante, dove basta una singola copia mutata del gene ereditata da uno dei genitori per causare la malattia, ed è tipica delle forme più lievi di EB, come l’epidermolisi bollosa semplice. In questi casi, i pazienti affetti hanno una probabilità del 50% di trasmettere la mutazione ai figli. La seconda modalità è l'ereditarietà autosomica recessiva, dove entrambi i genitori devono trasmettere una copia mutata del gene affinché il figlio manifesti la malattia, ed è più comune nelle forme gravi di EB, come l’epidermolisi bollosa distrofica recessiva o giunzionale. I portatori sani non sviluppano la malattia, ma possono trasmetterla alla prole se entrambi i genitori sono portatori della stessa mutazione genetica. Nei casi di ereditarietà recessiva, la gravità della malattia può essere molto elevata, con manifestazioni che vanno dalla formazione di bolle diffuse fino a complicazioni sistemiche potenzialmente letali. L'epidermolisi bollosa può essere ereditaria per varie mutazioni genetiche, con difetti mediati nelle proteine responsabili dell'aderenza tra epidermide (strato esterno della pelle) e derma (strato interno della pelle), oppure acquisita autoimmune. L'epidermolisi bollosa acquisita si ritiene essere una malattia autoimmune ma non ereditaria. La natura di questa dermatosi è autoimmune, ossia caratterizzata dalla presenza di autoanticorpi rivolti contro alcune componenti del collagene presenti nella membrana basale, a livello della giunzione fra il derma e l'epidermide. Quest'interazione è evidente per la comparsa di lesioni bollose. La forma acquisita compare generalmente in soggetti adulti; si può associare ad alcune patologie reumatiche o neoplastiche, come l'artrite reumatoide ed il linfoma di Hodgkin.
Epidermolisi Bollosa Ereditaria (EBE) - Come si curano le lesioni locali e sistemiche
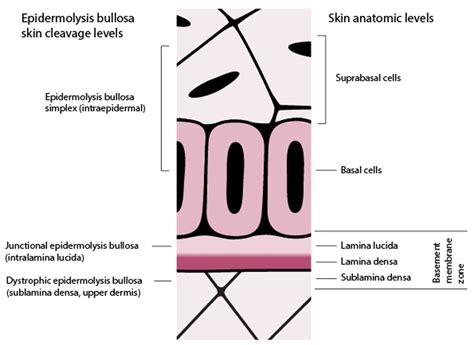
Tipi di Epidermolisi Bollosa: Una Classificazione Basata sulla Profondità delle Lesioni
L'epidermolisi bollosa è un gruppo di disturbi ereditari che comporta varie mutazioni genetiche. L'epidermolisi bollosa si manifesta in genere nel periodo neonatale o nella prima infanzia, e si presenta in forme di diverse severità. Questo complesso spettro di mutazioni genetiche diversificato da vari aspetti e tipologie differenziate della malattia, spiega la diversità di sintomi e la variazione nella gravità dell’EB tra i pazienti. I difetti geneticamente mediati nelle proteine di adesione epiteliale causano fragilità della pelle e delle mucose, che predispone l'epitelio alla facile formazione di bolle dopo traumi minori o, talvolta, spontaneamente. Si definiscono quattro tipi principali di epidermolisi bollosa, in base al livello o ai livelli di scollatura tissutale e di formazione delle bolle in relazione alla zona della membrana basale della cute (giunzione dermo-epidermica). Tipi differenti hanno differenti pattern ereditari e si definiscono più sottotipi, sulla base di caratteristiche come la distribuzione delle lesioni (localizzata vs generalizzata), la gravità relativa cutanea vs extracutanea, altri reperti cutanei (ad esempio, tessuto di granulazione esuberante, pigmentazione a chiazze, pseudosindattilia [fusione della pelle tra le dita]) e la modalità di ereditarietà (autosomica dominante vs autosomica recessiva), e i geni specifici coinvolti.
Epidermolisi Bollosa Semplice (EBS)
L'epidermolisi bollosa semplice è il tipo più comune e più lieve, che si verifica in circa l'80% dei casi. Questa forma colpisce l’epidermide, lo strato più superficiale della cute, e più raramente le mucose. Le vescicole da epidermolisi bollosa semplice si formano nei livelli dell'epidermide. Spesso è la variante meno grave, perché la formazione di bolle è spesso ristretta a mani e piedi. Esiste un sottotipo lieve localizzato che causa formazione di vescicole sui palmi delle mani e sulle piante dei piedi. Un sottotipo lieve provoca la formazione di vescicole locali solo sui palmi delle mani e sulle piante dei piedi. Un sottotipo grave e generalizzato causa la formazione di vescicole su tronco, braccia, collo, palmi delle mani, piante dei piedi, e può essere coinvolta la mucosa orale. Le bolle di solito guariscono senza cicatrici, perché sono localizzate superficialmente nell'epidermide. Nel corso del tempo, l'ipercheratosi si sviluppa sui palmi delle mani e sulle piante dei piedi, o come calli focali o come ispessimento diffuso nei casi gravi.
Epidermolisi Bollosa Giunzionale (JEB)
Nelle forme giunzionali, le lesioni si formano in uno strato cutaneo più profondo, tra l’epidermide e il derma, sono più estese e spesso coinvolgono anche le mucose. Le vescicole da epidermolisi bollosa giunzionale si formano nella lamina lucida della zona della membrana basale. Il tipo meno severo si manifesta con lesioni a livello di mani, gomiti, ginocchia e piedi, che sono tipici siti di attrito, e si attenua dopo l’infanzia. Un sottotipo lieve colpisce solo i gomiti, le mani, le ginocchia e i piedi (tipici siti di attrito), e spesso si riduce dopo l'infanzia. Si verificano anche ipoplasia dello smalto, malformazioni ungueali e alopecia. La guarigione non comporta cicatrici estese. L'apparizione generalizzata di vescicole mucocutanee gravi può coinvolgere vaste aree della pelle e anche la congiuntiva, la bocca e i tratti gastrointestinale, respiratorio e genitourinario. Le caratteristiche placche cutanee rosse e umide (cicatrizzate mediante la formazione di tessuto di granulazione) intorno alla bocca e al centro del viso sono patognomoniche. L'esordio avviene di solito alla nascita e le varianti possono essere fatali entro i 2 anni di età. Le bolle gravi guariscono con cicatrici in quanto si verificano a livelli giunzionali e dermici più profondi. La cicatrizzazione delle lesioni luminali può causare stenosi sintomatiche. Per esempio, la stenosi laringotracheale può causare stridore o un pianto debole o rauco, che implica un coinvolgimento interno e una prognosi infausta. La cicatrizzazione delle lesioni cutanee può causare retrazioni articolari e pseudosindattilia.
Epidermolisi Bollosa Distrofica (DEB)
Nelle forme distrofiche, le lesioni sono molto profonde e compaiono a livello del derma. Le vescicole da epidermolisi bollosa distrofica si formano nella sublamina densa (derma superiore, appena sotto la lamina densa della zona della membrana basale). In questa forma, le mutazioni si verificano nel gene del collagene di tipo VII. La forma distrofica è dovuta al danneggiamento o all'assenza delle fibrille di ancoraggio, sorta di 'uncini' di collagene presenti nelle giunzioni dermo-epidermiche. I sottotipi lievi e moderati colpiscono principalmente solo i gomiti, le mani, le ginocchia e i piedi. Spesso si verificano malformazioni ungueali, che possono essere l'unico sintomo nei casi lievi. Un sottotipo grave si manifesta alla nascita con vescicole mucocutanee diffuse. In questo caso, la formazione di bolle è generalizzata e costante e lascia cicatrici. L'intera superficie cutanea, la mucosa orale e gastrointestinale possono essere colpite. Spesso sono assenti ampie aree cutanee, che si sfaldano durante la nascita. Le cicatrici causano una varietà di complicanze esterne e interne. La pseudosindattilia si verifica quasi sempre. Le bolle lievi guariscono con cicatrici non gravi (peggiori nella forma moderata) e milia (cisti da inclusione epidermica superficiali). Le bolle gravi guariscono con cicatrici perché si verificano in livelli più profondi.
Sindrome di Kindler
La sindrome di Kindler non ha sottotipi. Le vescicole della sindrome di Kindler possono formarsi a livello intraepidermico o subepidermico. Le vesciche colpiscono in particolare il dorso delle mani e dei piedi. Gli episodi ripetuti portano a progressiva atrofia cutanea (pelle sottile e rugosa), che può diffondersi ad altre aree. La fotosensibilità, che può essere lieve, distingue la sindrome di Kindler dagli altri 3 tipi principali di epidermolisi bollosa. La poichilodermia (costellazione di atrofia cutanea, alterazioni del pigmento e telangectasie) è frequente. Le cicatrici mucocutanee portano a stenosi esofagee e genitourinarie, ectropion e pseudosindattilia. Le bolle da sindrome di Kindler guariscono con cicatrici perché si verificano a livelli più profondi.
Manifestazioni Cliniche dell'Epidermolisi Bollosa: Un Quadro Sintomatologico Vario e Debilitante
La presentazione clinica dell'epidermolisi bollosa è variabile. In genere, il disturbo provoca fragilità della pelle e delle mucose, con la formazione di bolle, in modo spontaneo (su cute apparentemente normale) o in seguito a microtraumi. Clinicamente si presenta con la comparsa (spontanea o conseguente a traumi anche minimi) di lesioni bollose di varie dimensioni a contenuto sieroso o ematico. Le aree più comunemente colpite sono le superfici di gomiti, ginocchia, caviglie e glutei. Il contenuto delle bolle è sieroso o ematico. L'epidermolisi bollosa può provocare dolore e lesioni cicatriziali; il grado di invalidità può essere significativo, considerando che spesso sono interessate le mani ed i piedi. In qualche caso, è coinvolta la mucosa oculare, orale o genitale. Tutte le forme di epidermolisi bollosa si manifestano con lesioni a forma di vescicole che provocano dolore e sono incongrue rispetto al trauma subito. Le lesioni possono manifestarsi con diverso grado di severità, variando da lieve a grave. I sintomi principali dell’Epidermolisi Bollosa variano da persona a persona, a seconda del tipo e della gravità della malattia. Le persone affette da EB possono sperimentare i seguenti sintomi:
Vesciche Cutanee
Una delle manifestazioni più caratteristiche dell’EB è la comparsa di vesciche o bolle sulla pelle o sulle mucose. Queste vesciche possono insorgere in seguito a traumi minimi, come lo sfregamento con i vestiti o una leggera pressione, ma in alcuni casi possono formarsi anche spontaneamente, senza alcun fattore scatenante apparente. Le dimensioni delle vesciche variano da pochi millimetri a diversi centimetri e la loro struttura è estremamente fragile, rendendole soggette a rottura con conseguente esposizione della pelle sottostante. Quando le vesciche si rompono, lasciano aree della pelle dolorosamente esposte, aumentando il rischio di infezioni. Le lesioni cutanee, se diffuse, causano squilibri di liquidi e perdita di proteine. Le vescicole, inoltre, possono andare incontro a infezione, con conseguenze sistemiche. La gestione delle vesciche è una delle sfide principali per le persone affette da EB, poiché è necessario un trattamento costante per evitare infezioni secondarie e favorire la guarigione delle lesioni.
Pelle Altamente Delicata
Le persone con EB hanno una pelle estremamente fragile, che può subire lesioni anche in seguito a contatti banali o a sfregamenti lievi. L’epidermide, la parte più superficiale della pelle, non è adeguatamente ancorata agli strati sottostanti a causa di difetti genetici nei geni responsabili della produzione di proteine strutturali come la cheratina, il collagene e la laminina. Questa fragilità cutanea provoca una continua formazione di ferite, che possono essere dolorose e richiedono medicazioni quotidiane. Anche le attività quotidiane più semplici, come vestirsi, camminare o stringere un oggetto, possono causare la formazione di nuove lesioni, rendendo la vita quotidiana estremamente difficile e dolorosa.
Cicatrici Permanenti
A causa delle continue lesioni e rotture delle vesciche, nel tempo la pelle delle persone con EB può sviluppare cicatrici permanenti e ispessimenti cutanei. Queste cicatrici possono avere un impatto significativo sia dal punto di vista estetico sia dal punto di vista funzionale. In alcune forme più gravi della malattia, la guarigione ripetuta delle lesioni può causare pelle ispessita e contratture cicatriziali, limitando i movimenti e causando disabilità progressive. Alcuni pazienti sviluppano anche alterazioni della pigmentazione della pelle nelle aree soggette a lesioni frequenti, creando una colorazione irregolare e macchie scure o chiare permanenti. In fase di guarigione, esse cicatrizzano lasciando cicatrici evidenti e così complesse da comportare la retrazione della pelle circostante.
Dolore e Prurito
Le lesioni cutanee provocate dall’EB non solo sono esteticamente debilitanti, ma causano anche dolore intenso e prurito costante. Il dolore può essere acuto e bruciante, soprattutto nelle aree in cui le vesciche si sono aperte, lasciando la pelle esposta. Anche il semplice contatto con l’acqua o l’aria può intensificare la sensazione di bruciore. Il prurito, invece, è spesso insopportabile e può portare a un circolo vizioso di graffi e nuove ferite. Alcuni pazienti riferiscono che il prurito è talmente grave da interferire con il sonno, causando ulteriore stress e affaticamento. La gestione del dolore e del prurito rappresenta una sfida costante per i pazienti e spesso richiede farmaci analgesici e antistaminici specifici. Se l'epidermolisi mucocutanea è estesa il dolore è intenso.
Difficoltà nell'Alimentazione
Nelle forme più gravi di EB, le vesciche possono formarsi anche all’interno della bocca, sulla lingua, sulle gengive e nell’esofago, rendendo estremamente dolorosa l’assunzione di cibo. Questo può portare a difficoltà di deglutizione (disfagia) e a una ridotta assunzione di nutrienti, con conseguenti problemi di crescita nei bambini e rischio di malnutrizione negli adulti. Alcuni pazienti sviluppano anche stenosi esofagee (restringimenti dell’esofago dovuti alla formazione di cicatrici interne), che rendono ancora più difficile la deglutizione. Nei casi più gravi, può essere necessario ricorrere a nutrizione enterale, mediante sondini nasogastrici o gastrostomie, per garantire un adeguato apporto nutrizionale. Quando, ad esempio, interessa la bocca e la gola, mangiare e deglutire diventa difficile e doloroso.
Deformità e Retrazioni
Le continue lesioni e cicatrizzazioni possono portare a deformità articolari e contratture. Un esempio tipico è la retrazione delle dita delle mani e dei piedi, che può causare difficoltà motorie e problemi di mobilità. Nel tempo, la pelle e i tessuti cicatriziali possono “attaccarsi” tra loro, causando la fusione delle dita (sindattilia) o la riduzione della mobilità articolare. Queste deformità possono compromettere l’uso delle mani, rendendo difficile compiere attività quotidiane come scrivere, vestirsi o afferrare oggetti. Il processo di cicatrizzazione delle lesioni può provocare accorciamento patologico delle articolazioni e fusione di una o più dita delle mani e dei piedi (pseudosindattilia).
Problemi Dentali
Le persone con EB possono sviluppare gravi problemi dentali, come la perdita precoce dei denti, carie frequenti e deterioramento dello smalto dentale. La formazione di vesciche e lesioni sulle gengive può rendere dolorosa l’igiene orale, aumentando il rischio di infezioni dentali. Inoltre, la ridotta produzione di saliva in alcuni pazienti può favorire l’accumulo di batteri nella bocca, peggiorando ulteriormente la salute dentale. La cura odontoiatrica regolare è essenziale per prevenire complicazioni.
Problemi con le Mucose
L’EB non colpisce solo la pelle, ma anche le mucose interne, causando la formazione di bolle in aree delicate come la bocca, l’esofago, gli occhi, l’ano e i genitali. Le vescice, nelle forme più lievi della malattia, sono solitamente localizzate sulle mani, sui piedi, sulle ginocchia, sui gomiti, sul tronco. Possono colpire anche bocca, occhi, naso, ano. Questo può portare a dolore intenso, difficoltà nella deglutizione, irritazioni croniche e problemi urinari o intestinali. Nei pazienti con coinvolgimento oculare, la formazione di lesioni sulla congiuntiva può provocare cicatrici corneali e perdita della vista. Le lesioni cicatriziali possono interessare anche organi interni, come lo stomaco e l'esofago, compromettendone la funzionalità e causando malnutrizione, difficoltà di accrescimento, problemi respiratori e genitourinari.
Complicazioni Sistemiche
Nelle forme più severe, l’EB può avere un impatto sull’intero organismo, portando a una serie di complicazioni sistemiche. Numerose sono, inoltre, le complicanze che coinvolgono altri apparati e organi, ad esempio, malnutrizione, anemie gravi, infezioni locali e generalizzate, carie dentarie e parodontopatie, fusione delle dita causata da retrazioni cicatriziali a carico di mani e piedi con perdita o riduzione della capacità funzionale, contratture articolari, osteoporosi. Tra le complicanze si annoverano anemia cronica, causata dalla perdita continua di sangue dovuta alle lesioni aperte, problemi renali, dovuti alla difficoltà nell’eliminazione delle tossine e alla disidratazione cronica. Inoltre, possono verificarsi infezioni gravi, causate dall’ingresso di batteri nelle ferite aperte, che possono portare a sepsi (un’infezione potenzialmente letale). Non meno importanti sono i tumori cutanei, come il carcinoma squamoso, che tende a svilupparsi nelle aree di pelle soggette a continue lesioni e infiammazioni croniche.
Diagnosi dell'Epidermolisi Bollosa: Percorsi e Strumenti per un Riconoscimento Accurato
La diagnosi di Epidermolisi Bollosa inizia in genere con una valutazione clinica approfondita. L'epidermolisi bollosa è sospettata sulla base delle manifestazioni cliniche. L'anamnesi familiare può indicare la modalità di ereditarietà e, quindi, il possibile tipo; ereditarietà autosomica dominante (epidermolisi bollosa semplice, epidermolisi bollosa distrofica) o ereditarietà autosomica recessiva (epidermolisi bollosa giunzionale, epidermolisi bollosa distrofica, sindrome di Kindler, raramente epidermolisi bollosa semplice).
La diagnosi si basa sull’osservazione clinica dei segni. A questa seguono, generalmente, l’esame istologico effettuato su biopsia cutanea e i test genetici di conferma. La diagnosi di tipi e sottotipi specifici si basa sull'anamnesi familiare, sulla biopsia e sul test di immunofluorescenza o sulla microscopia elettronica a trasmissione di una vescicola recente (non dal palmo delle mani o dalla pianta dei piedi), e sull'analisi delle mutazioni geniche di un campione di sangue. Il test di immunofluorescenza o la microscopia elettronica a trasmissione determinano il livello di clivaggio e di formazione di bolle. Di solito, i test genetici si eseguono per confermare il tipo specifico di malattia e guidare la consulenza genetica. Possibili test prenatali si devono discutere con le famiglie che hanno un'anamnesi positiva per epidermolisi bollosa.
Strategie Terapeutiche e Gestione dell'Epidermolisi Bollosa: Un Approccio Multidisciplinare
Attualmente non esiste una cura per l'epidermolisi bollosa. Non esiste una terapia risolutiva. La ricerca continua mira a sviluppare trattamenti specifici per combattere questa rara patologia genetica. Il trattamento dell'epidermolisi bollosa è sintomatico e si concentra sul gestire i sintomi e prevenire complicanze; la specializzazione multidisciplinare può essere probabilmente necessaria sia per la malattia grave sia per quella cronica. Un approccio multidisciplinare è essenziale per la gestione complessiva della condizione.
Prevenzione del Danno Cutaneo
Il primo passo nel trattamento è quello di evitare, con qualsiasi mezzo, l’attrito cutaneo, per prevenire traumi, graffi e ferite alla pelle e alle mucose. Si utilizza qualsiasi mezzo per ridurre l'attrito cutaneo. È importante toccare i bambini e i neonati con estrema delicatezza, monitorando attentamente la zona del pannolino, e usando indumenti morbidi e imbottiti. I neonati e i bambini sono trattati con estrema delicatezza. Indumenti morbidi, mobili imbottiti e temperature ambientali fredde aiutano a ridurre la formazione di vescicole. La prevenzione è cruciale, poiché non esiste un modo per prevenire l’epidermolisi bollosa in quanto è una condizione geneticamente determinata.
Cura delle Bolle e delle Ferite
Le bolle devono essere adeguatamente incise e medicate, come indicato da uno specialista nella cura delle ferite, per prevenire ulteriori danni alla pelle e infezioni. Questo può includere l’uso di bende speciali per proteggere la pelle e prevenire ulteriori danni, l’applicazione di creme e unguenti per ridurre il rischio di infezioni. Si possono utilizzare medicazioni e cerotti minimamente aderenti; spesso, le bende ricoperte di vaselina sono tenute in posizione con una garza leggera. La presa in carico del paziente consiste nell'evitare la comparsa delle bolle, tramite una meticolosa protezione della cute e l'adozione di stili di vita appropriati, che limitino i traumi, e nel prevenire le infezioni secondarie mediante un'attenta cura delle ferite.
Gestione del Dolore e del Prurito
I farmaci vengono somministrati quando necessario per dolore, prurito e infezione. Possono essere prescritti farmaci per lenire dolore e prurito e risolvere l'infezione.
Supporto Nutrizionale
Una dieta morbida e gli emollienti delle feci possono essere utili se è interessato il tratto gastrointestinale. Nei casi più gravi, la nutrizione enterale, mediante sondini nasogastrici o gastrostomie, può essere necessaria per garantire un adeguato apporto nutrizionale.
Interventi Chirurgici
Il trattamento chirurgico può comprendere il posizionamento di un tubo gastrostomico, la dilatazione esofagea e la correzione della pseudosindattilia e delle retrazioni. Nei casi gravi, possono essere necessarie procedure chirurgiche per correggere le deformità o le complicanze dovute alle cicatrici.
Terapie Avanzate e Ricerca
La Commissione Europea (CE) ha concesso l'autorizzazione all'immissione in commercio della terapia genica beremagene geperpavec-svdt (nome commerciale Vyjuvek) per il trattamento, fin dalla nascita, delle ferite associate a epidermolisi bollosa distrofica causata da mutazioni nel gene COL7A1. Un trapianto di pelle geneticamente modificata che può guarire l’epidermolisi bollosa distrofica recessiva, la forma più invalidante di questa malattia rara, è un'altra promettente via. Nel 2022 la Food and Drug Administration ha approvato un farmaco sotto forma di gel che ha dimostrato di migliorare la guarigione delle ferite cutanee e di prevenire la formazione di nuove vesciche. Attualmente sono in corso alcuni studi clinici sulla terapia genica.
I pazienti a rischio elevato di complicazioni extracutanee devono essere monitorati attentamente, per impedire che i tessuti vengano gravemente compromessi. Se le manifestazioni della malattia sono extracutanee è necessario un attento monitoraggio per rilevare precocemente le complicazioni ed impedire che i tessuti colpiti siano gravemente compromessi.
Prognosi dell'Epidermolisi Bollosa: Variabilità e Impatto sulla Vita dei Pazienti
La prognosi per le persone affette da Epidermolisi Bollosa varia notevolmente a seconda del tipo e della gravità della condizione. Nelle forme gravi, le vescicole sono estese, e colpiscono le mucose, come: congiuntiva, bocca, i tratti respiratorio, gastrointestinale e genitourinario. La forma giunzionale grave e quella distrofica sono responsabili di una mortalità significativa entro i 2 anni di vita. Anche una grave epidermolisi generalizzata può avere una prognosi infausta. Sebbene vescicole e sintomi gravi tendano a diminuire con l'età, la mortalità, nelle forme più gravi con prognosi infausta soprattutto se la forma è generalizzata e profonda, è ancora significativa al di sotto dei 2 anni di età. Il decesso avviene per gli esiti di complicanze come infezioni, malnutrizione e disidratazione. Nelle forme meno gravi, le lesioni tendono a ridursi con l’età. Sebbene lo stile di vita e i fattori dietetici non causino direttamente l'epidermolisi bollosa, mantenere uno stile di vita sano può aiutare a gestirne i sintomi. Grazie ai progressi della medicina, i pazienti con EB possono oggi vivere una vita lunga e soddisfacente.
