La placenta è un organo temporaneo essenziale che si forma all'interno dell'utero durante la gravidanza. Essa funge da interfaccia tra la madre e il feto, garantendo il trasferimento di ossigeno, nutrienti e anticorpi al nascituro, oltre a rimuovere le scorie metaboliche. In una gravidanza fisiologica, la placenta rimane saldamente attaccata alla parete uterina fino al momento del parto, separandosi naturalmente solo dopo la nascita del bambino. Tuttavia, in alcune circostanze, questo delicato equilibrio può essere compromesso, portando a una delle più serie emergenze ostetriche: il distacco prematuro della placenta, noto anche come abruptio placentae.
Definizione e Meccanismo del Distacco Placentare
Il distacco della placenta si verifica quando la placenta, prima che il parto sia iniziato, si stacca prematuramente dalla parete interna dell'utero. Questo evento può manifestarsi dopo la 20esima settimana di gestazione. La placenta trasporta l'ossigeno e le sostanze nutritive dalla madre al feto; nel distacco della placenta (abruptio placentae), la placenta si stacca prima del previsto dalla parete uterina, facendo sanguinare l'utero e riducendo l'apporto di ossigeno e di sostanze nutritive al feto. La placenta, infatti, è un organo di scambio fondamentale per la gravidanza perché fa da tramite tra la circolazione sanguigna della donna e quella del bambino, dà nutrimento al feto e garantisce il suo benessere nei mesi di gestazione. La funzione primaria della placenta è quella di garantire lo scambio metabolico e gassoso (ossigeno e anidride carbonica) tra il sangue del feto e quello della mamma attraverso il cordone ombelicale. Il distacco della placenta viene definito non a caso “distacco intempestivo di placenta normalmente inserita”. È infatti una patologia ostetrica che si verifica quando la placenta si distacca prematuramente dalla sua sede d’impianto (l’utero) durante la gravidanza, prima della nascita del bambino.
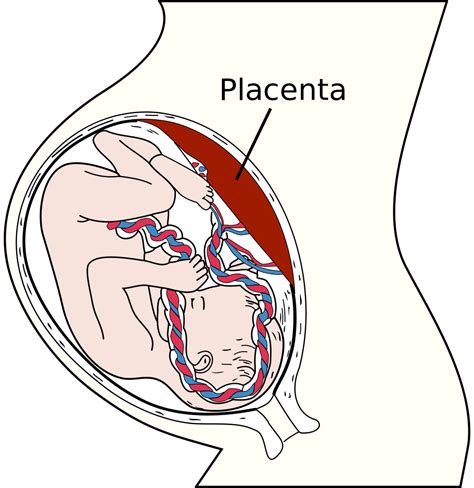
La separazione può avvenire in maniera incompleta, interessando solo una piccola porzione (a volte appena il 10-20%), o completa. Questo distacco comporta un sanguinamento nella decidua basale, ovvero nello strato uterino a cui la placenta è ancorata. Il sangue può rimanere intrappolato dietro la placenta, creando un ematoma retroplacentare (emorragia nascosta), oppure fuoriuscire attraverso la cervice, manifestandosi come un sanguinamento vaginale esterno. Quest'ultima modalità è solitamente più evidente, mentre l'emorragia nascosta può essere più insidiosa e pericolosa, poiché il sanguinamento interno può non essere immediatamente percepito.
Incidenza e Classificazione
Il distacco prematuro della placenta si riscontra nello 0,4-1,5% di tutte le gravidanze. La sua incidenza varia tra lo 0,49 e l’1,8% secondo dati della Società Italiana di Ginecologia e Ostetricia (SIGO). Il picco di incidenza si registra tra la 24esima e la 26esima settimana di gestazione, ma episodi possono verificarsi anche prima, sebbene più raramente.
In base all'estensione della separazione della placenta dall'utero, il distacco può essere classificato come:
- Lieve: la superficie di placenta staccata è inferiore a 1/4.
- Moderato: la superficie di placenta staccata varia da 1/4 a 2/3.
- Grave: la superficie di placenta staccata è superiore a 2/3.
Chiaramente, maggiore è la superficie distaccata, maggiore è la gravità della situazione clinica. Inoltre, l'età gestazionale in cui avviene l'episodio influisce significativamente sulla gravità delle conseguenze: più la gravidanza è avanzata, più gravi possono essere gli esiti.
Cause e Fattori di Rischio
Nella maggior parte dei casi (65-80%), la causa esatta del distacco della placenta rimane sconosciuta. Tuttavia, la ricerca ha identificato diversi fattori di rischio che possono aumentare la probabilità che questo evento si verifichi:
- Ipertensione materna: Condizioni come la preeclampsia o l'ipertensione cronica sono tra i fattori predisponenti più significativi. La pressione sanguigna elevata può danneggiare i vasi sanguigni dell'utero e della placenta.
- Traumi addominali: Incidenti d'auto, cadute o traumi diretti all'addome possono causare un distacco.
- Precedenti distacchi di placenta: Le donne che hanno già sperimentato questa complicanza in una gravidanza precedente hanno un rischio significativamente maggiore di recidiva (dall'8,3% al 16,3% secondo la SIGO).
- Fumo e uso di droghe: Il fumo di sigaretta e l'uso di sostanze stupefacenti, in particolare la cocaina, sono associati a un aumento del rischio.
- Gravidanza multipla: La presenza di più feti può aumentare lo stress sull'utero e sulla placenta.
- Età materna avanzata: Il rischio aumenta nelle donne che concepiscono dopo i 35 anni.
- Disturbi della coagulazione del sangue: Condizioni mediche che alterano la capacità del sangue di coagulare (trombofilie) possono predisporre al distacco.
- Rottura prematura delle membrane (rottura delle acque): La rottura della sacca amniotica prima del travaglio può portare a un distacco.
- Infezioni intrauterine: Infezioni che interessano l'utero o le membrane fetali possono scatenare un processo infiammatorio che porta a contrazioni uterine e, potenzialmente, al distacco.
- Sforzo fisico eccessivo o prolungato: Sebbene meno comune, uno sforzo fisico intenso non adeguatamente monitorato può contribuire.
- Oligoidramnios: Una quantità insufficiente di liquido amniotico può ridurre lo spazio a disposizione del feto e aumentare la pressione sulla placenta.
Un altro fattore da considerare è il distacco amniocoriale, che si verifica nelle prime settimane di gravidanza. Questo evento, caratterizzato dallo scollamento tra il sacco amniotico e il sacco coriale (che forma la placenta), è distinto dal distacco di placenta vera e propria che avviene più tardivamente. Sebbene possa comportare perdite di sangue, nella maggior parte dei casi si riassorbe spontaneamente. Tuttavia, un distacco amniocoriale di dimensioni considerevoli può compromettere l'apporto di nutrienti al feto, aumentare il rischio di aborto spontaneo, ritardo della crescita fetale e parto prematuro.
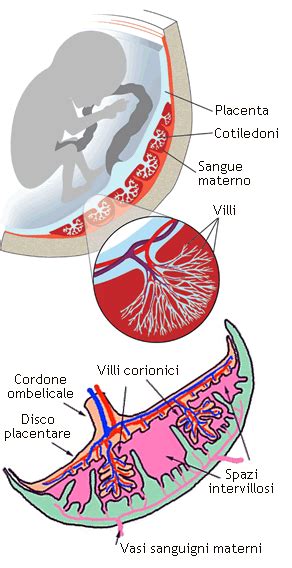
Sintomatologia del Distacco di Placenta
I sintomi del distacco della placenta dipendono strettamente dal grado di distacco e dalla quantità di sangue perso. Non tutte le donne presentano contemporaneamente tutti i sintomi, e in alcuni casi, i sintomi possono essere lievi o addirittura assenti.
I sintomi più comuni includono:
- Dolore addominale improvviso e intenso: Spesso descritto come crampiforme, continuo o intermittente. La dolorabilità quando l'addome viene palpato può essere marcata.
- Sanguinamento vaginale: Può variare da perdite lievi a emorragie profuse. Il sangue può essere rosso brillante o scuro, continuo o intermittente. Come accennato, una perdita minima di sangue vaginale non deve mai essere sottovalutata, poiché potrebbe mascherare un distacco grave con emorragia interna.
- Contrazioni uterine frequenti o irregolari: L'utero può diventare teso, irritabile e presentare contrazioni più frequenti del normale, anche al di fuori di un travaglio attivo.
- Dolore lombare: Una sensazione di dolore nella parte bassa della schiena può accompagnare il distacco.
- Sensazione di tensione costante all'addome: L'utero può apparire insolitamente duro e teso.
- Riduzione o assenza dei movimenti fetali: La diminuzione dell'apporto di ossigeno e nutrienti può portare a una minore attività fetale.
- Segni di sofferenza fetale: Il monitoraggio della frequenza cardiaca del feto può rivelare anomalie, come bradicardia (battiti lenti) o decelerazioni.
- Segni di shock emorragico: Nelle forme più gravi, la madre può presentare pressione sanguigna pericolosamente bassa (collasso), tachicardia, pallore e sudorazione fredda.
La gravità della sintomatologia può essere sproporzionata rispetto alla quantità di sangue visibile esternamente, soprattutto in caso di emorragia nascosta.
Diagnosi del Distacco di Placenta
La diagnosi di distacco di placenta si basa principalmente sull'anamnesi (la raccolta della storia clinica e dei sintomi riferiti dalla paziente) e sull'esame obiettivo. Tuttavia, alcuni strumenti diagnostici possono aiutare a confermare il sospetto clinico e a escludere altre patologie.
Gli elementi fondamentali per la diagnosi includono:
- Sintomatologia clinica: La presenza di dolore addominale improvviso, sanguinamento vaginale e contrazioni uterine è altamente suggestiva di distacco.
- Monitoraggio della frequenza cardiaca fetale: Un tracciato cardiotocografico anormale, che indica sofferenza fetale, supporta fortemente la diagnosi.
- Esami del sangue: Vengono eseguiti per valutare lo stato di coagulazione del sangue (tempo di protrombina, tempo di tromboplastina parziale, fibrinogeno, prodotti della scissione della fibrina - questi ultimi sono gli indicatori più sensibili di coagulazione intravascolare disseminata, una grave complicanza), la tipizzazione del sangue e il fattore Rh, e per verificare la presenza di preeclampsia.
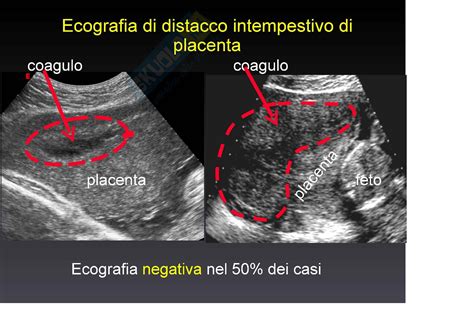
- Ecografia: L'ecografia addominale e/o transvaginale può essere utile per visualizzare un ematoma retroplacentare o per confermare l'assenza di placenta previa (una condizione in cui la placenta si impianta vicino o sopra la cervice uterina, che può causare sanguinamento simile). Tuttavia, è importante notare che i risultati dell'ecografia possono essere normali anche in presenza di un distacco di placenta, poiché non sempre l'ematoma è visibile o l'area di distacco è chiaramente identificabile. Pertanto, un'ecografia negativa non esclude la diagnosi.
- Test di Kleihauer-Betke: Questo test viene utilizzato per identificare globuli rossi fetali nel sangue materno, indicando se c'è stata una trasfusione di sangue dal feto alla madre, che può verificarsi in caso di distacco. È particolarmente importante nelle donne Rh-negative per determinare la dose necessaria di immunoglobuline anti-Rho(D).
È cruciale distinguere il distacco di placenta dalla placenta previa. Mentre la placenta previa causa solitamente sanguinamento non doloroso, il distacco è tipicamente associato a dolore. Prima di procedere a un esame pelvico in caso di sanguinamento nella seconda metà della gravidanza, è fondamentale escludere la placenta previa, poiché l'esame potrebbe peggiorare il sanguinamento.
Conseguenze e Complicanze
Le conseguenze del distacco prematuro della placenta possono essere gravi sia per la madre che per il feto, rendendolo un'emergenza ostetrica che richiede un intervento rapido.
Per la Madre:
- Emorragia materna: La perdita di sangue può essere massiccia, portando a instabilità emodinamica.
- Shock emorragico: Una grave carenza di volume ematico può condurre a shock ipovolemico, mettendo a rischio la vita della madre.
- Coagulazione Intravascolare Disseminata (CID): Il distacco placentare può innescare una reazione trombotica sistemica in cui i fattori di coagulazione vengono consumati rapidamente, portando a sanguinamento incontrollabile.
- Insufficienza renale: La ridotta perfusione renale dovuta allo shock può portare a danno renale acuto.
- Emorragia all'interno delle pareti dell'utero (ematometra): In casi gravi, il sangue può accumularsi all'interno della parete uterina, specialmente nelle donne con preeclampsia.
- Isterectomia: Nei casi più severi, per controllare l'emorragia incontrollabile e salvare la vita della madre, potrebbe essere necessario rimuovere l'utero.
Per il Feto:
- Ipossia e sofferenza fetale: La riduzione dell'apporto di ossigeno e nutrienti può causare ipossia (mancanza di ossigeno) e sofferenza fetale acuta. Se la riduzione dell'apporto di ossigeno è improvvisa e considerevole, il feto può morire.
- Ritardo di crescita intrauterina (IUGR): Se il distacco avviene gradualmente e in modo meno esteso, il feto può non svilupparsi come previsto, risultando in un basso peso alla nascita.
- Oligoidramnios: Una scarsità di liquido amniotico può essere associata a distacco placentare cronico.
- Nascita prematura: Il distacco può indurre il travaglio prematuro (prima delle 37 settimane di gestazione), con tutte le complicazioni associate alla prematurità (problemi respiratori, infezioni, ritardi nello sviluppo neurologico e fisico).
- Danni neurologici permanenti: L'ipossia severa può danneggiare il sistema nervoso centrale del feto, portando a condizioni come la paralisi cerebrale o ritardi nello sviluppo cognitivo.
- Morte fetale intrauterina: Nei casi più drammatici, il distacco placentare può portare alla morte del feto all'interno dell'utero. La morte fetale intrauterina (MFIU) è definita come la perdita del feto dopo la 22esima settimana di gestazione o con un peso alla nascita di 500 grammi o più se l'epoca gestazionale non è nota. Le cause note includono malattie congenite, infezioni, isoimmunizzazione materno-fetale e asfissia (mancato apporto di ossigeno), che rappresenta la causa principale nell'80% dei casi. Tuttavia, nel 25-60% delle MFIU, la causa rimane sconosciuta.
Parto della placenta (animazione 3D)
Gestione e Trattamento
La gestione del distacco di placenta è orientata a stabilizzare la madre, garantire il benessere fetale e, se necessario, far nascere il bambino il prima possibile.
Trattamento Materno:
- Stabilizzazione emodinamica: Se la madre presenta segni di shock, il trattamento immediato include la somministrazione di liquidi per via endovenosa e, se necessario, trasfusioni di sangue per ripristinare il volume ematico perso.
- Gestione della CID: Se si sviluppa coagulazione intravascolare disseminata, è necessario un trattamento aggressivo con trasfusioni di emocomponenti (plasma fresco congelato, crioprecipitato, piastrine).
- Monitoraggio: La paziente viene ricoverata e monitorata attentamente per rilevare eventuali peggioramenti delle condizioni materne o fetali.
Trattamento Fetale e Parto:
L'età gestazionale e le condizioni materne e fetali determinano la strategia di gestione:
- Gravidanza a termine (≥ 37 settimane) o instabilità materna/fetale: In queste condizioni, il parto è solitamente indicato con la massima urgenza, spesso tramite taglio cesareo d'emergenza, per salvare la vita del feto e della madre.
- Gravidanza pretermine (< 37 settimane) con madre e feto stabili: Se il sanguinamento non è minaccioso per la vita e il feto è in buone condizioni, si può adottare una condotta d'attesa con stretto monitoraggio in ospedale. Questo approccio consente di monitorare la donna e il feto e di intervenire tempestivamente se necessario.
- Parto Vaginale: Se la madre è emodinamicamente stabile, il tracciato fetale è rassicurante e non vi sono controindicazioni, il parto vaginale può essere tentato, eventualmente con induzione o potenziamento del travaglio.
- Parto Cesarioo: È l'opzione preferita in caso di instabilità emodinamica materna, tracciato fetale poco rassicurante, o quando il parto vaginale non è sicuro.
In caso di gravidanza pretermine (< 34 settimane) e se le condizioni lo permettono, si possono somministrare corticosteroidi per accelerare la maturazione dei polmoni fetali, qualora vi sia un rischio elevato di parto imminente.
La Gestione del Lutto in Caso di Morte Fetale Intrauterina
La perdita di un bambino durante la gravidanza, in particolare attraverso la morte fetale intrauterina, rappresenta un evento devastante per i genitori. Questo lutto, spesso vissuto in solitudine e come un tabù sociale, può causare un profondo senso di vuoto, sbigottimento e disperazione. I genitori possono sperimentare sensi di colpa, agitazione, difficoltà nel sonno e nell'appetito, e un'altalena di emozioni contrastanti. È fondamentale che medici, ostetriche e il personale sanitario siano preparati a sostenere le coppie in questo momento di dolore estremo, offrendo ascolto, rispetto e consulenza senza imposizioni, riconoscendo la legittimità del loro lutto. Frasi minimizzanti come "siete ancora giovani, ne arriveranno altri" sono estremamente dannose. Un attento studio dei casi di morte intrauterina è importante per identificare cause e fattori di rischio, al fine di offrire supporto diagnostico e preventivo per future gravidanze.
Prevenzione e Prospettive Future
Sebbene non sia sempre possibile prevenire il distacco della placenta, la gestione dei fattori di rischio modificabili gioca un ruolo cruciale. Adottare uno stile di vita sano durante la gravidanza, che includa una dieta equilibrata, l'astensione dal fumo e dall'uso di droghe, il controllo della pressione sanguigna e la gestione di eventuali patologie preesistenti, può contribuire a ridurre il rischio. Un'attenta sorveglianza prenatale, con screening regolari e valutazione dei segnali di allarme, è essenziale per individuare precocemente eventuali complicazioni.
Per le donne che hanno avuto un distacco di placenta, il consiglio di rivolgersi al proprio ginecologo per una valutazione approfondita prima di pianificare future gravidanze è fondamentale. La comprensione dei meccanismi, la diagnosi tempestiva e la gestione appropriata sono pilastri per minimizzare le conseguenze di questa grave complicanza ostetrica, preservando la salute materna e fetale.
tags: #dettagli #sulla #separazione #fetale #intrauterina