L’esperienza dell’interruzione spontanea di gravidanza rappresenta uno dei momenti più delicati e complessi nel percorso di una donna. Spesso, ciò che inizia come un test positivo carico di aspettative si trasforma in un labirinto di incertezze mediche ed emotive. Quando si parla di aborto interno (o missed abortion), la sfida è duplice: da una parte l’elaborazione del lutto, dall’altra la corretta interpretazione di un quadro clinico che, talvolta, può presentare ambiguità diagnostiche.
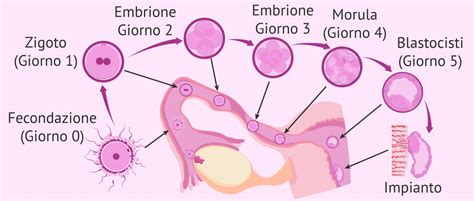
Definizione e inquadramento clinico dell'aborto interno
L’aborto spontaneo è definito come l’interruzione della gravidanza prima della 25° settimana di gestazione. La maggior parte degli aborti (circa l’80%) avviene nei primi tre mesi. Quando si parla di "aborto interno" o "aborto ritenuto", ci si riferisce a una condizione clinica in cui la morte dell'embrione o del feto si è verificata prima della ventesima settimana, senza che però avvenga l'espulsione spontanea dei prodotti del concepimento.
È fondamentale chiarire alcuni termini che spesso generano confusione:
- Aborto interno: Il sacco gestazionale è presente, ma l'embrione non mostra attività cardiaca. La cervice uterina rimane chiusa e spesso non ci sono segni premonitori.
- Minaccia d’aborto: Condizione in cui sono presenti sintomi come dolore pelvico, lombare o perdite ematiche, ma il collo uterino rimane chiuso e l’embrione presenta attività cardiaca vitale.
- Aborto completo: Il materiale abortivo è stato interamente espulso dall’utero.
- Aborto incompleto: Residui di tessuto placentare o embrionale rimangono adesi alle pareti uterine.
Molto spesso, la gravidanza si è interrotta ma possono passare anche settimane prima che compaiano i classici sintomi di aborto. La donna può notare la regressione di alcuni sintomi gravidici, come la nausea o la tensione mammaria, che scompaiono improvvisamente.
La complessità della diagnosi: tra ecografia e test biochimici
La diagnosi può essere semplice nei casi evidenti, ma a volte è complicata e richiede l’esecuzione di più controlli ravvicinati per chiarire se la gravidanza si sia realmente interrotta. È importante sottolineare che non bisogna basarsi solo sui livelli di Beta-HCG (gonadotropina corionica umana), poiché forniscono informazioni non sempre affidabili in senso assoluto. L’esame d’elezione rimane l’ecografia transvaginale.
I criteri ecografici per la diagnosi certa includono:
- Assenza di battito cardiaco in un embrione con lunghezza vertice-sacro (CRL) superiore a 7 mm.
- Presenza di una camera gestazionale vuota (uovo chiaro) con un diametro medio superiore a 25 mm.
Nella pratica clinica, si impara che le previsioni relative all'ecografia della gravidanza iniziale possono essere spesso disattese. Esistono casi che in un primo momento non sembrano "brillanti" ma che poi procedono regolarmente, e viceversa. Per questo motivo, in tutti i casi dubbi, è utile aspettare il successivo controllo ecografico, da eseguire non prima di 7 giorni dal precedente. Se il quadro ecografico è invariato dopo una settimana, la diagnosi di aborto è considerata certa.
Procedure di intervento: dall'attesa alla revisione chirurgica
Una volta posta una diagnosi certa, la gestione può variare in base all'epoca gestazionale e alle preferenze della paziente:
- Condotta d'attesa: Si attende che l'organismo espella naturalmente i tessuti. È possibile se non vi è rischio immediato di infezione o emorragia profusa.
- Terapia farmacologica: Somministrazione di prostaglandine (come il misoprostolo) per stimolare le contrazioni uterine e favorire l'espulsione del materiale. Questa pratica è utile per evitare procedure invasive nelle prime settimane.
- Intervento chirurgico (Raschiamento o Isterosuzione): Si procede allo svuotamento della cavità uterina. La tecnica di isterosuzione (o metodo Karman) ha in gran parte sostituito il raschiamento meccanico tradizionale, poiché risulta meno traumatica per le pareti uterine. La procedura viene solitamente eseguita in day-surgery sotto sedazione profonda.
Non è necessario procedere con l'induzione farmacologica o il raschiamento finché esiste il minimo dubbio sull’andamento della gestazione. Aspettare e monitorare non è pericoloso per la gestante, a meno che non insorgano segnali di allarme come febbre, emorragie profuse o dolore addominale severo.
Possibili complicanze e aspetti legali
Le complicanze di un trattamento chirurgico (come la perforazione uterina o infezioni) sono eventi rari ma possibili. Quando si verificano, la responsabilità della struttura o del medico può essere messa in discussione se si ravvisa una gestione scorretta, tardiva o una diagnosi posta con superficialità.
ECOGRAFIA MORFOLOGICA: quando farla e cosa ci mostra?
Tuttavia, è essenziale distinguere tra la fatalità biologica - che rappresenta la maggior parte dei casi - e l'errore medico. La medicina non è una scienza esatta e, in fasi gestazionali molto precoci, la variabilità individuale (come l'ovulazione tardiva) può trarre in inganno anche l'occhio esperto. Se si ritiene di essere state vittime di malasanità, è opportuno consultare professionisti specializzati in responsabilità medica per valutare se l'esito negativo sia derivato da una negligenza professionale o dalla naturale evoluzione di un processo biologico complesso.
Fattori di rischio e cause dell'aborto
Nella maggior parte dei casi non è possibile identificare la causa originaria del singolo aborto. Circa il 50-60% degli aborti precoci è dovuto ad anomalie cromosomiche casuali, errori nella divisione cellulare che rendono l'embrione incompatibile con la vita. Altri fattori includono:
- Fattori anatomici: Anomalie strutturali dell'utero.
- Fattori endocrini: Diabete, disordini tiroidei o sindrome dell'ovaio policistico.
- Fattori infettivi o immunitari: Infezioni virali o patologie autoimmuni.
Avere avuto un solo aborto non aumenta il rischio di abortività futura e, soprattutto, non significa avere problemi di fertilità. Oltre l'85% delle donne che hanno subito un aborto spontaneo avrà in seguito una gravidanza a termine con un bambino sano.
Il percorso emotivo e il recupero
L'impatto psicologico è profondo. La perdita di una gravidanza, indipendentemente dall'epoca gestazionale, è un lutto. Gli sbalzi ormonali, uniti alla frustrazione di chi ha cercato la gravidanza per lungo tempo, possono generare sentimenti di colpa, rabbia e smarrimento.
È fondamentale prendersi cura di sé: il corpo della donna richiede tempo per riprendersi, generalmente uno o due mesi per tornare al completo equilibrio ormonale. Cercare sostegno nel partner, nella famiglia o in professionisti (psicologi specializzati in perinatologia) è un passo importante per elaborare la perdita. Non bisogna rimproverarsi nulla: il comportamento materno quotidiano raramente è la causa di un aborto spontaneo.
In conclusione, la diagnosi di aborto interno è un momento di crisi che richiede tempo, prudenza clinica e, dove necessario, una seconda opinione medica per fugare ogni dubbio. La pazienza e la corretta informazione rimangono gli strumenti più efficaci per affrontare questa difficile transizione.