La placenta, un organo prodigioso e temporaneo che si forma nell'utero durante la gravidanza, è deputata a nutrire, proteggere e sostenere la crescita fetale. Essa collega il sistema circolatorio del concepito e della donna gravida e funge da "barriera" di separazione tra l'ambiente amniotico del feto e l'ambiente della cavità uterina. L'importanza a livello tassonomico, evolutivo e di conseguenza funzionale di questo importante organo, attraverso il quale avvengono gli scambi tra il corpo materno e l'embrione, è fondamentale. La placenta è comune alla gestante ed al feto; una sua parte, infatti, ha origini materne, costituita dall'endometrio uterino modificato o decidua, mentre la rimanente ha origini fetali, formata dai villi coriali. A mano a mano che l’organismo fetale si accresce, anche la placenta si estende, fino a costituire, al termine della gestazione, un disco di circa 20 cm di diametro, con un peso che può raggiungere i 500 - 600 grammi e uno spessore, decisamente più consistente al centro, di circa 4 centimetri. Va da sé che la placenta svolge un ruolo a dir poco cruciale nella fisiologia materno-fetale.
Formazione e Sviluppo della Placenta: Un Processo Complesso
La formazione della placenta è un processo intricato che ha inizio con l'impianto dell'embrione nella parete uterina. Dopo il concepimento, che avviene solitamente nelle Tube di Falloppio, l'ovulo fecondato, chiamato zigote, inizia la sua marcia di avvicinamento all'utero. Durante questo viaggio, subisce una serie di divisioni mitotiche, definite "segmentazioni", acquisendo diversi fenotipi e passando per lo stadio di morula e blastocisti. Cinque o sei giorni dopo la fecondazione, lo zigote, ora costituito da una sfera cava formata da circa 100 cellule, raggiunge la cavità uterina. La blastocisti attraverso la "seconda grande scelta differenziativa" darà origine a due tessuti extraembrionali: sinciziotrofoblasto e citotrofoblasto.
Intorno al settimo giorno, inizia l'impianto, o annidamento, della blastocisti nell'endometrio, la “moquette” cellulare che riveste la superficie interna dell’utero. Questo processo è facilitato dal rilascio di particolari enzimi proteolitici da parte della blastocisti stessa. Questa, dopo esservi penetrata, viene completamente avvolta dall'endometrio, generalmente entro il dodicesimo giorno, e continua il suo sviluppo. Il trofoblasto si moltiplica in modo esplosivo e si espande come una colonia di soldati all’interno della parete uterina. Il comportamento delle cellule del trofoblasto è molto aggressivo: spingono via le altre cellule e le distruggono con enzimi digestivi o secernono sostanze che inducono le cellule a distruggersi da sole. Il trofoblasto è solitamente così invasivo da essere capace di impiantarsi anche su tessuti diversi da quello uterino.
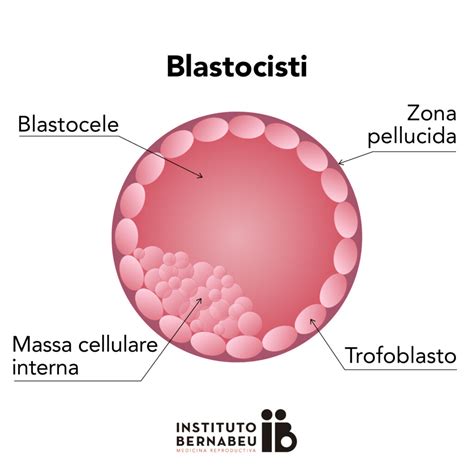
Il sinciziotrofoblasto continua ad accrescersi, diffondendosi nell’endometrio circostante e creando soluzioni di continuità, dette lacune trofoblastiche, sempre più ampie. Adesso le cellule del citotrofoblasto penetrano, si approfondiscono nel sinciziotrofoblasto, a mo’ di travate cellulari allungate, e circa cinque giorni dopo anche quel tessuto embrionale primordiale che si chiama mesoderma prolifera e si incunea nell’asse citotrofoblastico, producendo un’impalcatura vascolare, con capillari generati ex novo. Il risultato finale sono i villi coriali, emanazioni longilinee che si proiettano esternamente, simili a tante dita, e che, come radici, gradualmente affondano nella compagine dell’utero, creando una fitta, intricata rete all’interno dell’endometrio. Questi villi coriali sono strutture vascolarizzate internamente e immerse in lacune sanguigne colmate dal sangue materno. La porzione fetale della placenta deriva dal corion dell'embrione, mentre la porzione materna è costituita dalla corrispondente regione di parete uterina profondamente modificata in seguito all’interazione intima con i villi del corion, denominata anche "pars basalis", composta dalla tonaca mucosa (endometrio) dell'utero.
Inizialmente, i villi sono distribuiti sull'intera superficie del corion ma, con il procedere della gravidanza (intorno al terzo mese), si sviluppano soltanto quelli adiacenti alla decidua basale, formando il corion frondoso, mentre quelli rivolti verso la decidua capsulare degenerano, formando il corion liscio. La placenta si forma con la penetrazione dei villi coriali nell'endometrio e, attorno alle dodici settimane di gravidanza, è in grado di sovrintendere pienamente ai suoi compiti di nutrimento e protezione di quello che, dal punto di vista medico, è ormai un feto. Le funzioni di nutrimento spettavano prima al sacco vitellino, membrana extraembrionale visibile già dalle prime settimane di gestazione e fondamentale per la formazione delle cellule ematiche e germinali. Il sacco vitellino, che smette di crescere più o meno verso la dodicesima settimana, scompare attorno alla dodicesima. Continua nel frattempo la crescita della placenta che, in prossimità del parto, può raggiungere un peso di 500 - 600 grammi. Il diametro alla fine della gravidanza, invece, va dai 20 ai 30 centimetri. Per quel che concerne lo spessore, decisamente più consistente al centro, si parla di circa 4.
Le Funzioni Vitali della Placenta: Scambi, Ormoni e Protezione
La funzione primaria della placenta è quella di ossigenare, nutrire, difendere e disintossicare l'organismo durante lo sviluppo prenatale, regolando il passaggio dei gas respiratori, dei nutrienti, degli anticorpi e delle sostanze di rifiuto tra madre ed embrione. La principale riguarda la gestione degli scambi gassosi e metabolici tra il sangue materno e quello del feto in crescita. La comunicazione tra quest’ultimo e la placenta avviene grazie al cordone ombelicale. Doveroso è ricordare che pure l’organismo materno, a modo suo, “comunica” con il meraviglioso organo oggetto di queste righe, attraverso sacche piene di sangue, le cosiddette lacune, a loro volta in contatto con i villi coriali.

Tra le altre funzioni è possibile citare la cessione di ossigeno al feto e l’allontanamento da esso dell’anidride carbonica. Per la diffusione di entrambi questi gas, è fondamentale il sottile strato di cellule che permette la separazione tra i villi coriali e il sangue della mamma. Permeabile da parte di tantissimi nutrienti presenti nel sangue materno, dalle proteine ai trigliceridi, senza dimenticare il glucosio e alcune vitamine, la placenta è in grado di passarli al cucciolo. Durante la vita intrauterina, le funzioni depurative che spettano ai reni vengono portate avanti dalla placenta. Lo stesso vale per l’omeostasi, termine tecnico che indica la capacità che gli organismi hanno di regolare l’ambiente interno anche a fronte di variazioni di quello esterno.
Questo organo fantastico è anche in grado di impedire il passaggio ad alcuni organismi patogeni, fungendo da barriera protettiva contro sostanze dannose. Attraverso l’endocitosi, processo in cui le cellule, tramite la membrana plasmatica, inglobano molecole e altri corpi che si trovano nello spazio extracellulare, consente il passaggio degli anticorpi al cucciolo, sostenendo le difese immunitarie del bambino. Tuttavia, è importante notare che non a tutti gli organismi patogeni o sostanze dannose viene impedito il passaggio. Esistono diverse eccezioni, tra cui il protozoo che causa la toxoplasmosi. Pure in questo caso, ci sono delle eccezioni. Tra queste spiccano la nicotina e altre sostanze cancerogene che si trovano nelle sigarette, le droghe e l’alcol, che possono attraversare la barriera placentare e raggiungere il feto.
La placenta ha anche un’importantissima funzione endocrina. Già dall’inizio del suo sviluppo, la placenta secerne l’ormone gonadotropina corionica umana (hCG), la cui frazione beta viene rilevata nel momento in cui si effettua il test di gravidanza. L’hCG ha un compito molto importante: sostenere i processi di sintesi del progesterone, che partono dal corpo luteo (la struttura che permane nell’ovaio dopo l’ovulazione). Tanto per capirsi, la produzione di hCG nel primo trimestre risulta necessaria per sostenere la gravidanza. L’hCG può essere rintracciato nel sangue durante la prima settimana dopo la fecondazione, mentre i comuni test di gravidanza sulle urine, per uso casalingo, possono rilevare l’ormone un paio di settimane dopo. Da un punto di vista istologico il corpo luteo altri non è che un follicolo di Graaf trasformato. Grazie al progesterone l'ovaio regola l'attività proliferativa delle cellule endometriali, inizializzando la fase proliferativa del ciclo mestruale.
A livello molecolare questo ormone si lega alle cellule stromali endometriali, inizializzando la reazione pre-deciduale: questi fibroblasti accumulano glicogeno e nutrienti; ne consegue che il connettivo endometriale diventa edematoso; inoltre modifica la composizione del muco cervicale: da acido e denso diventa basico e meno viscoso (ciò per consentire allo spermatozoo di risalire dall’utero verso la tuba uterina). Attorno alla settima settimana di gravidanza, la placenta è in grado di gestire in maniera autonoma la sintesi di tutto il progesterone che serve all’embrione. Il corpo luteo inizia quindi a degenerare e i livelli di hCG a ridursi. Oltre all'hCG, la placenta secerne altri ormoni, come il lattogeno placentale umano, gli estrogeni (che inibiscono la maturazione di altri follicoli), il progesterone (che impedisce le contrazioni uterine e sostiene l'endometrio) ed altri ancora (tra cui inibina, prolattina e pronenina). È interessante notare come la placenta sia priva di alcuni degli enzimi necessari per completare la sintesi degli ormoni steroidei; tali enzimi sono tuttavia presenti nel feto, a sottolineare l'intricata interdipendenza tra madre, feto e placenta.
Localizzazione e Dimensioni della Placenta: Aspetti Normali e Variazioni
Quando si parla della placenta, è necessario soffermarsi anche sulle sue diverse localizzazioni, che dipendono da dove avviene l’impianto dell’embrione. Le localizzazioni principali includono: posteriore, situazione in cui la placenta è rivolta verso la schiena della mamma; fundica, dove la placenta si trova a livello della parete superiore dell’utero; anteriore, caso in cui la placenta “guarda” verso la pancia; e localizzazione laterale destra o sinistra. Ricordo anche l’esistenza di svariate posizioni intermedie e soprattutto il fatto che l’importante è che la placenta si trovi al di sopra del feto. In una gravidanza normale, la placenta è attaccata alla parete dell'utero fino alla nascita. Una volta che il bambino nasce, la placenta si separa naturalmente dalla parete uterina e viene espulsa attraverso il canale del parto nel processo chiamato secondamento. Questo avviene grazie a delle vere e proprie contrazioni che, però, sono meno intense in confronto a quelle del travaglio. Tramite queste ultime, avviene il distacco dei cotiledoni, ossia i vasi ematici che mantengono la placenta ancorata all’utero, dalle pareti del suddetto organo.
La placenta - Prof.ssa Chiara Mandò - UPsalute Channel
Può capitare, come ben si sa, che l’embrione si impianti nella parte inferiore dell’utero. In questi frangenti, si parla di placenta bassa e di placenta previa. La placenta anteriore è una condizione in cui la placenta si sviluppa nella parte anteriore dell'utero per poi spostarsi durante la gravidanza collocandosi posteriormente. Una placenta anteriore può rendere difficile per la madre il sentire i calci del bambino e più complesso per i sanitari monitorare i battiti cardiaci fetali. A volte la placenta anteriore diventa previa, con tutti i rischi per la madre e per il bambino.
Complicazioni Placentari: Quando l'Equilibrio è Compromesso
A volte possono sorgere problemi con la placenta in termini di crescita, funzione o attaccamento all'utero. Questi problemi possono avere implicazioni significative per la salute della madre e del feto.
Placenta Bassa e Placenta Previa
La placenta bassa si trova vicina all’orifizio inferiore dell’utero. Si tratta di un quadro preoccupante? Non per forza. Può succedere, infatti, che il bambino, assumendo la posizione cefalica, sposti la placenta in posizione laterale. La placenta previa, invece, si verifica quando la placenta si impianta in prossimità della cervice, nella parte inferiore dell’utero, ricoprendo in maniera parziale o totale il suddetto orifizio. La placenta previa può causare sanguinamento non doloroso che inizia improvvisamente dopo 20 settimane di gravidanza. L’emorragia può diventare profusa.
La placenta previa è favorita da fattori di rischio come la medesima diagnosi nelle gravidanze precedenti, il parto cesareo, il tabagismo, l’età superiore ai 35 anni e, giusto per citarne un altro tra i numerosi, la gestazione insorta a seguito di una PMA (Procreazione Medicalmente Assistita). È una condizione che merita immediata attenzione medica. Il rischio principale è che, con il travaglio e la conseguente dilatazione del collo dell’utero, la placenta si stacchi e il cucciolo, che non ha più la sua fonte di nutrimento, non sopravviva. Questo è il motivo per cui, accertata, cosa che si può fare in maniera definitiva dopo le 32 settimane, la diagnosi di placenta previa, si opta per la nascita con taglio cesareo. Si procede prima delle 40 settimane, così da evitare che la placenta raggiunga il periodo in cui non è più in grado di gestire al meglio le sue funzioni o che parta naturalmente il travaglio.
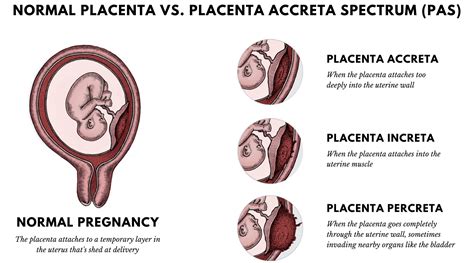
Placenta Accreta, Increta e Percreta
Normalmente, la placenta dovrebbe attaccarsi solamente allo strato interno dell’utero, in modo temporaneo, rimanendo distinta dalla superficie uterina materna, e distaccandosi spontaneamente al momento del parto. Può succedere che parti di essa rimangano attaccate all’utero, aumentando il rischio di infezione postnatale e di emorragia per la madre. Quando l’intera placenta non si stacca, si verifica quella che viene chiamata “placenta accreta”. La placenta accreta si verifica quando i vasi sanguigni e altre parti della placenta sono cresciuti troppo profondamente nella parete uterina rendendo difficile il corretto distacco della placenta dopo il parto. Questa condizione complica la separazione naturale della placenta dalla parete dell’utero così che alcune parti della placenta vengono lasciate attaccate alla parete stessa.
Nei casi più gravi, essa è talmente ancorata alla parete uterina da raggiungere profondamente il muscolo sottostante (placenta increta), o addirittura crescendo completamente al suo interno (placenta percreta), arrivando ad attaccarsi a un altro organo del corpo. La placenta increta, invece, è una patologia placentare simile ma più rara, che si verifica quando la placenta è attaccata ancora più in profondità nella parete uterina fino al muscolo uterino. Ancora più rara è la placenta percreta, in cui la placenta penetra completamente nell'utero e si attacca a un altro organo del corpo. Circa 1 gravidanza su 2.500 comporta uno di questi tipi di posizionamenti anomali della placenta: accreta, increta o percreta. Il sintomo principale della placenta accreta è il sanguinamento vaginale, che può variare per durata e per quantità di sangue perso.
I ricercatori non sono ancora certi se la causa di queste rischiose situazioni sia una placenta troppo aggressiva, o un utero non in grado di fermarne lo sviluppo, e questa è una domanda a cui si sta cercando di dare risposta. I primi risultati delle ricerche indicano che vi è senza dubbio una iper-produzione di fattori di crescita e di molecole-segnale associate alla formazione di vasi sanguigni, oltre che una produzione troppo scarsa di proteine che in altri contesti servono a frenare lo sviluppo tumorale. Ciò suggerirebbe che è la placenta ad essere responsabile della patologia. Ma i dati epidemiologici indicano che anche l’utero ha una sua parte di responsabilità: il rischio di placenta accreta aumenta infatti se sono presenti sulla sua superficie cicatrici derivate da precedenti parti cesari, aborti o procedure di raschiamento, o chirurgie per rimuovere fibromi. La posizione di impianto dell’embrione è un altro fattore importante: se si impianta a livello della parte bassa dell’utero, dove la parete è più sottile, è più probabile che la placenta si attacchi. Se si impianta a livello dello sbocco dell’utero (condizione chiamata placenta previa), la probabilità di placenta accreta cresce parecchio (5%). Se poi le condizioni di rischio si sommano, è ancora più verosimile: una donna che ha avuto due parti cesarei (con relative cicatrici) e ha una placenta previa, ha un rischio di sviluppare placenta accreta pari al 40%. Ma aldilà di questi dati, anche donne che non presentano alcun fattore di rischio possono incappare in una gravidanza con placenta accreta. Le ragioni per cui ciò accade sono tutt’ora poco chiare e in fase di studio.
Distacco di Placenta (Abruptio Placentae)
Il distacco di placenta è un’emergenza ostetrica che si verifica quando, prima del tempo, la placenta si stacca dalle pareti dell’utero. Evenienza che si concretizza raramente e in gestazioni già problematiche, a favorirla, per esempio, sono l’età elevata della madre e l’ipertensione. Il distacco della placenta si verifica nello 0,4-1,5% di tutte le gravidanze, ed è il disturbo placentare più comune, che si verifica in 1 gravidanza su 100. Il distacco della placenta avviene se la placenta si stacca prematuramente dalla parete dell'utero, dopo 20 o più settimane di gestazione.
In acuto, ha come sintomo un dolore improvviso, costante e localizzato. Per descriverlo meglio, ricordo che è totalmente diverso da quello delle contrazioni, che aumenta e si arresta e che coinvolge tutto l’utero. Sempre nei quadri acuti di distacco di placenta, possono insorgere perdite di sangue. I sintomi possono comprendere dolori improvvisi e continui o dolori crampiformi, dolorabilità quando viene palpato l’addome e pressione sanguigna pericolosamente bassa (collasso). Alcune donne lamentano problemi lievi o nessun sintomo. L’utero sanguina dalla sede di distacco della placenta. Il sangue può passare attraverso la cervice e fuoriuscire dalla vagina sotto forma di emorragia esterna, oppure può rimanere intrappolato dietro la placenta e diventare un’emorragia nascosta. Pertanto, il dolore addominale può sembrare peggiore di quanto previsto in base alla quantità di sangue persa. In caso di sanguinamento, il sangue può essere rosso brillante o scuro, e continuo o intermittente.
Il distacco prematuro della placenta può causare talvolta grave perdita di sangue con coagulazione diffusa all’interno dei vasi sanguigni (coagulazione intravascolare disseminata), insufficienza renale e sanguinamento all’interno delle pareti dell’utero, specialmente nelle donne affette da preeclampsia. Se la placenta si stacca troppo presto, il feto potrebbe non crescere quanto previsto o persino morire. Il distacco della placenta riduce l’apporto di ossigeno e di sostanze nutritive per il feto e se si verifica improvvisamente e riduce in modo considerevole l’apporto di ossigeno, il feto può morire. Se si verifica gradualmente e in modo meno esteso, il feto può non svilupparsi come previsto (restrizione della crescita intrauterina) oppure potrebbe essere presente liquido amniotico insufficiente (oligoidramnios). Il distacco graduale può provocare meno dolore addominale e presentare un minore rischio di collasso della madre rispetto al distacco improvviso, tuttavia aumenta il rischio di successiva rottura delle membrane prima del travaglio.
Patologie Placentari Funzionali: Preeclampsia e Insufficienza Utero-Placentare
Oltre ai problemi strutturali e di attaccamento, la placenta può presentare anche malfunzionamenti a livello della sua capacità di svolgere le funzioni vitali, portando a condizioni patologiche significative.
Preeclampsia (Gestosi, Gestosi Gravidica)
Si può anche verificare quella che viene chiamata pre-eclampsia, o anche gestosi e gestosi gravidica, una condizione che accresce la pressione sanguigna della madre, fino a poter causare la morte sua e del bambino. Si sa ben poco anche sulla condizione di pre-eclampsia: la sua diffusione negli Stati Uniti varia dal 2 al 5% dei casi, ma è molto più frequente in zone povere, dove ci sono condizioni di malnutrizione. Considerata una patologia della placenta (e non dell’utero), presenta un quadro opposto a quelli precedenti: il tessuto placentare in formazione in questo caso non riesce a ricevere un apporto di sangue sufficiente. Ciò determina, nella maggior parte dei casi, una placenta di dimensioni drasticamente inferiori alla norma. Analizzandone il tessuto dopo il parto, sono stati spesso trovati coaguli sanguigni, aree decolorate e una rete sanguigna scarsa.
Come e quando il problema si verifichi, non è stato del tutto compreso. Per qualche ragione sconosciuta, la placenta non si forma come dovrebbe e non è in grado di tenere il passo delle esigenze del feto in crescita. Il trofoblasto, non riuscendo completamente a trasformarsi in cellule arteriose, inizia a produrre una serie di molecole anomale che determinano un aumento della pressione sanguigna materna, rischiando di danneggiare i suoi vasi sanguigni. Questo aumento della pressione può essere visto come un tentativo da parte della placenta di far pervenire una maggiore quantità di sangue al il feto, ma è controproducente.
Insufficienza Utero-Placentare
L'insufficienza utero-placentare è una condizione che si verifica quando la placenta non è in grado di trasferire i nutrienti necessari al bambino. Questa condizione può derivare da una varietà di cause, inclusi i problemi di formazione dei vasi sanguigni all'interno della placenta o un'alterata capacità della placenta di scambiare sostanze, portando a una crescita fetale rallentata o ad altri esiti negativi per il bambino.
Il "Dente della Placenta": Sfatiamo un Mito sulla Salute Orale in Gravidanza
Spesso abbiamo ascoltato affermazioni come “per ogni gravidanza la mamma perde un dente”: sfatiamo questi luoghi comuni che si tramandano da generazione in generazione, facendo un po’ di chiarezza su un argomento di grande interesse. La gravidanza è una condizione fisiologica, durante la quale il corpo ed anche la bocca della donna si modificano a seguito di cambiamenti ormonali e sistemici.
Durante la gravidanza, avviene un altro cambiamento nel distretto orale: la saliva diventa più viscosa e se da un lato migliorano i meccanismi di difesa della bocca, dall’altro questo mutamento fa sì che le gengive si infiammino più facilmente. Si attiva così, un circolo vizioso in cui dolore e sanguinamento, causati dall’irritazione gengivale, impediscono le corrette manovre di igiene orale da parte della gestante: possono così divenire più frequenti carie profonde, gengivite, parodontite ed epulide gravidica e di conseguenza maggiore probabilità di perdita di denti nel medio termine.

Alle donne in gravidanza il dentista deve fornire consigli sulla salute orale e generale. Deve fornire istruzioni su come prevenire le malattie parodontali e orali, che possono interessare la donna non solo durante la gravidanza, ma durante tutta la vita. Le terapie odontoiatriche sembra sia opportuno collocarle nel secondo trimestre di gravidanza, il periodo considerato assolutamente il più sicuro: nel primo trimestre può aumentare il rischio di aborto e nel terzo trimestre di parto prematuro. E il post parto? I trattamenti odontoiatrici in questo periodo sono sicuri: la mamma deve essere attenta all’assunzione di alcuni farmaci che attraverso l’allattamento potrebbero dare effetti indesiderati al bambino: è consigliato l’allattamento solo dopo 4 ore dall’assunzione di farmaci, se considerati sicuri.
Nuove Frontiere della Ricerca sulla Placenta: Dal Microbioma al Potenziale Terapeutico
A quanto alcuni ricercatori sostengono, una migliore conoscenza di questo misterioso organo umano potrebbe regalarci alcune delle prossime più eclatanti scoperte in campo medico-scientifico. La placenta è un organo prodigioso. Ma rimane anche un organo misterioso. Spesso bambini nati deboli o malati hanno placente che sembrano del tutto normali, mentre bambini sani presentano placente troppo piccole o grandi. I problemi risiedono quindi nel dettaglio. Possono volerci anni perché i danni arrecati da una placenta mal funzionante si manifestino nella vita del bambino.
La Flora Batterica della Placenta e le Implicazioni per la Nascita Prematura
In cosa consiste la flora batterica della placenta? Quanto influisce sul normale decorso della gravidanza? Un'alterata flora batterica può essere la causa di parti prematuri? Gli autori di una ricerca che ha come scopo lo studio dell’intera fauna microbica del corpo umano, hanno indicato che una composizione batterica non corretta durante la gravidanza potrebbe essere in parte la causa di alcuni parti prematuri. Sembrerebbe, secondo questo studio, che il bambino acquisisca una parte importante della proprio fauna microbiologica intestinale dalla placenta. La dottoressa Aagard, professore associato di ostetricia e ginecologia presso il Baylor college of Medicine, è stata la prima a mettere in dubbio questo dato. Aagard afferma: “Siamo incuriositi dal ruolo che gioca la placenta. Stiamo soltanto iniziando ora ad avere un barlume di comprensione di questo organo incredibile e della sua biologia”.
Il team della dottoressa ha evidenziato come non ci fosse corrispondenza, nei parti vaginali, tra flora batterica materna e flora batterica intestinale del bambino. Inoltre, sostiene Aagard, “Non è che il bambino rimanga nel canale a lungo. Dopo aver condotto lo studio microbico sulla placenta, si è visto che la sua composizione batterica presenta circa 300 specie diverse, la maggior parte della quali innocue, e che la fauna microbica che più le somiglia è quella della bocca. Si è visto inoltre, come i batteri presenti nel cavo orale materno viaggino attraverso i vasi sanguigni fino a raggiungere la placenta, vi si stabiliscano, e raggiungano così il feto. Per questo motivo donne con malattia parodontale durante la gravidanza, anche se trattate durante la gravidanza, sono a rischio di parti prematuri e nascita di bambini sottopeso. Un’altra scoperta è stata che la composizione batterica della placenta di bambini nati a fine gravidanza è diversa da quella di bambini nati prematuri. Le nascite pretermine e, quindi, i parti prematuri sono da sempre oggetto di studio. Molte sono le questioni aperte. Come abbiamo detto, le infezioni intrauterine e la conseguente risposta infiammatoria che ne segue, giocano un ruolo importante nel causare problemi nel portare a termine la gravidanza. Jeffrey Kelaan, professore della University of Western Australia, ha parlato di una novità “senza precedenti”, affermando che la solitromicina, in seguito a uno studio condotto sulla placenta delle pecore e quella dell’uomo, si è mostrata dalle 10 alle 100 volte più efficace degli più comunemente usati macrolidi. Man mano che il feto cresce, aumentano le esigenze di nutrienti, ma aumentano anche eventuali citochine infiammatorie nel liquido amniotico. Queste molecole possono raggiungere un livello soglia critico che induce la rottura delle membrane del sacco amniotico, causando contrazione e dilatazione dell’utero, dando inizio al parto. Pertanto, il parto normale è controllato dalla segnalazione infiammatoria.

Placenta e Disturbi del Neurosviluppo: Autismo e Schizofrenia
Autismo, schizofrenia e placenta. Cosa c'entrano? Studi recenti stanno esplorando il legame tra la funzione placentare e lo sviluppo neurologico del feto. Lo studio ha mostrato che le placente di topi-cucciolo maschi, nati da madri sottoposte a stress nelle fasi iniziali di gravidanza, avevano minori livelli di testosterone rispetto ai topi normali: un minore livello di mascolinizzazione, quindi. Inoltre, la prole di madri stressate e con livelli di OGN alterati nella placenta, anche se normopeso alla nascita, presentava ritardo nella crescita durante la successiva fase di svezzamento. Il loro peso da adulti era dal 10 al 20% inferiore rispetto alla norma. Queste scoperte suggeriscono che la placenta potrebbe avere un ruolo finora sottovalutato nell'influenzare la suscettibilità a disturbi neuropsichiatrici e dello sviluppo in età adulta.
Il Potenziale Terapeutico della Placenta e il Suo Legame con il Cancro
La placenta ha potenzialità terapeutiche. Questa è cosa dimostrata da recenti studi sull'argomento. Ma quali sono le indagini ancora in corso? Chiarire i meccanismi sottili dei danni arrecati da una placenta mal funzionante, che possono volerci anni per manifestarsi nella vita del bambino, sarebbe di enorme aiuto per la chirurgia dei trapianti. E potrebbe anche aiutare nella lotta contro il cancro. Molti tumori contengono proteine create a partire da un gene, solitamente inattivo, chiamato PLAC1. Questo gene è risultato attivo solo in cellule prelevate da tessuti tumorali di ovaie, seno, prostata, e recentemente anche da tumori causati dall’Epstein Barr. Esso è fisiologicamente attivo anche nella placenta umana. La ricerca in questo campo mira a comprendere meglio le connessioni tra l'attivazione di questo gene nella placenta e in contesti patologici come il cancro, aprendo nuove vie per lo sviluppo di terapie.
Placentofagia: Tra Tradizione e Scetticismo Scientifico
La maggior parte dei genitori non desidererebbe certamente avere nulla a che fare con questo tessuto bluastro e sanguinolento che segue la nascita del proprio pargolo. Tuttavia, un numero sempre maggiore di donne, facendo storcere il naso a molti, richiede espressamente di conservarla, per poterla successivamente consumare in forma di frullato o di pillole. L’uomo è in effetti l’unico mammifero di terra a non nutrirsi di routine della placenta dopo il parto. Ma sono in molti a sostenere che per l’uomo non vi sia in realtà alcun beneficio in questa pratica. Ma sembrerebbe non essere solo una questione di benessere fisico. Le informazioni riportate non sono consigli medici e potrebbero non essere accurate.
La placenta - Prof.ssa Chiara Mandò - UPsalute Channel
Diagnosi e Gestione delle Complicanze Placentari
In caso di anomalia placentare verrà eseguita una ecografia che, insieme alla storia clinica e ai sintomi riportati, sarà importante per effettuare una eventuale diagnosi. Tutte le possibili anomalie placentari possono essere diagnosticate durante le ecografie di routine. Per questo motivo, è imperativo che i medici sottopongano regolarmente ad ecografia le donne in gravidanze e interpretino con attenzione le ecografie stesse. Se una donna in gravidanza dovesse notare segni o avere sintomi compatibili con anomalie placentari, è necessario eseguire, in qualsiasi momento della gravidanza, ecografie aggiuntive.
Il sospetto e la diagnosi del distacco prematuro di placenta si basano di norma sui sintomi, come sanguinamento vaginale e dolore e sensibilità addominale. L’ecografia può aiutare a confermare la diagnosi di distacco prematuro e distinguerlo dalla placenta previa, che può avere sintomi simili. L’ecografia può essere effettuata posizionando un dispositivo manuale sull’addome (la cosiddetta ecografia addominale) o all’interno della vagina (la cosiddetta ecografia transvaginale). Tuttavia, i risultati dell’ecografia possono essere normali quando la placenta si stacca prematuramente.
I medici possono misurare la pressione arteriosa ed eseguire esami del sangue e delle urine per verificare la presenza di preeclampsia, perché può aumentare il rischio di problemi. Per individuare i problemi che possono scaturire dal distacco prematuro della placenta, si eseguono esami del sangue e il monitoraggio della frequenza cardiaca del feto.
La donna con distacco prematuro della placenta può essere ricoverata a seconda della gravità dei sintomi e dello stadio della gravidanza. Può anche essere raccomandato di evitare i rapporti sessuali. Il ricovero e il monitoraggio sono appropriati se sono presenti tutte le seguenti condizioni: il sanguinamento non mette a rischio la vita della madre o del feto, ma continua; la frequenza cardiaca del feto è normale; la gravidanza è pretermine (meno di 37 settimane). Questo approccio consente ai medici di tenere sotto osservazione la donna e il feto e di intervenire tempestivamente se necessario. Se il rischio di parto prematuro è alto, si raccomandano di solito corticosteroidi per favorire la maturazione dei polmoni del feto. Inoltre, è essenziale preparare correttamente al parto le pazienti con questa condizione medica. La condizione dovrà essere monitorata e determinato il momento giusto per la nascita.