L'impianto embrionale rappresenta uno degli eventi più delicati e determinanti del processo riproduttivo umano. Si tratta del processo attraverso il quale l'embrione aderisce all'endometrio e vi penetra per iniziare la gestazione. L'impianto è un momento cruciale che dà il via alla gravidanza, un fenomeno di grande complessità che coinvolge una sincronizzazione precisa tra la qualità dell’embrione, la recettività endometriale e il microambiente uterino. Nonostante la sua fondamentale importanza, l'impianto di embrioni non si ottiene in tutti i cicli mestruali, anche se il sesso non protetto viene effettuato durante i giorni fertili. È necessario creare il giusto ambiente uterino, dove l'endometrio e l'embrione possano interagire in un dialogo molecolare stretto e ben orchestrato.
Pertanto, l'impianto non è sicuro al 100% nemmeno nei cicli di riproduzione assistita, anche se la fecondazione ha avuto luogo in laboratorio e gli embrioni di buona qualità vengono trasferiti. La riuscita di questo processo dipende da una serie intricata di fattori legati sia all'embrione stesso che all'ambiente uterino materno. Questi fattori, che spaziano dalla morfologia e genetica dell'embrione alla ricettività dell'endometrio e alle condizioni sistemiche della donna, sono oggetto di continui studi e approfondimenti nell'ambito della medicina riproduttiva.
Il Ruolo Cruciale dell'Embrione nella Nidificazione
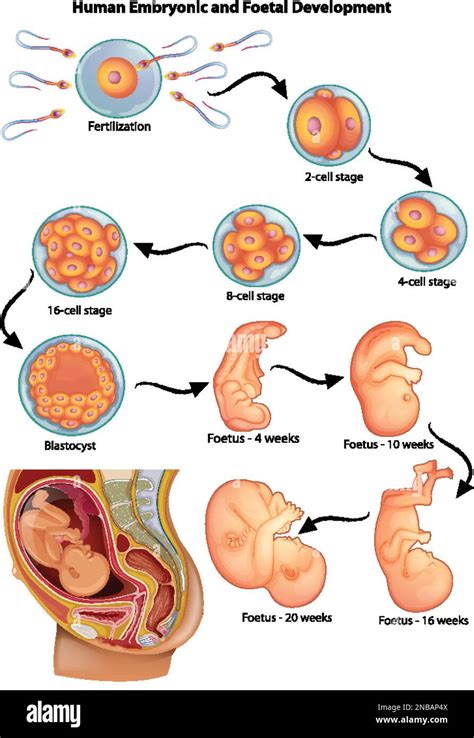
Affinché un embrione possa attaccarsi all'endometrio, deve raggiungere uno stadio di sviluppo specifico e possedere determinate caratteristiche. L'embrione umano si impianta allo stadio di blastocisti, quando ha 6-7 giorni e ha assunto già la forma di una sfera di circa 200 cellule. Questo stadio è fondamentale per la sua capacità di interagire con l'ambiente uterino.
Lo Stadio di Blastocisti e la sua Morfologia
In questa fase del suo sviluppo, la blastocisti ha circa 200-400 cellule e si compone di due parti ben differenziate. La prima è la massa interna della cellula, che è ciò che alla fine darà origine all'embrione. La seconda componente è il trofoectoderma, ovvero le cellule più esterne che formeranno la placenta e altri annessi embrionali. La corretta differenziazione e funzionalità di queste due parti sono essenziali per un impianto di successo.
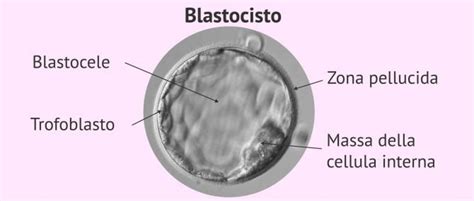
Inoltre, prima dell'impianto la blastocisti deve anche essersi staccata dalla sua zona pellucida, lo strato esterno che la circonda, e aver raggiunto il suo massimo grado di espansione, diventando così una "blastocisti nata". Questo processo di "schiusa" è un prerequisito meccanico per l'adesione all'endometrio.
La Qualità Genetica e la Selezione Embrionale in PMA
Un altro fattore molto importante che determinerà se l'impianto si verifica è la qualità dell'embrione. Questa qualità può essere valutata in modo più approfondito in pazienti sottoposti a trattamento di fecondazione in vitro (FIVET). È necessario uno stretto "dialogo" molecolare tra l'embrione e l'endometrio per raggiungere il successo dell'impianto embrionale e della gestazione. Per poter comunicare, l'embrione deve essere di buona qualità. Gli embriologi selezioneranno l'embrione con la migliore prognosi di impianto per il trasferimento embrionale.
Quando si valuta la qualità embrionale, l'aspetto morfologico al microscopio viene comunemente utilizzato per dare una valutazione qualitativa delle blastocisti. Tuttavia, come si è visto con la diagnosi genetica preimpianto (PGS o PGT-A), spesso l'aspetto non corrisponde alla normalità genetica. Il fallimento dell’impianto è infatti più prominente nelle donne in età avanzata a causa dell’aumento delle alterazioni cromosomiche negli ovuli. Attualmente, è possibile selezionare embrioni sani in laboratorio utilizzando la Diagnosi Genetica Preimpiantato (DGP), noto anche come Test Genetico Preimpiantatorio (PGT). Questa tecnica complementare valuta il profilo genetico dell’embrione tramite una biopsia, senza influenzarne lo sviluppo.
Diagnosi Genetica Pre-Impianto (DGP)
L'Impatto dell'Età Materna e dei Mitocondri
L'età materna, così come condizioni come l'obesità o il diabete, hanno un impatto sull'epigenetica degli ovociti. Gli ovociti subiscono un reset e una riprogrammazione epigenetica durante il loro sviluppo e maturazione. Questo modificherà le sequenze di DNA e l’espressione dei cromosomi, influenzando la qualità dell'embrione risultante. Anche i mitocondri, strutture che forniscono energia alle cellule, possono essere danneggiati dai processi di invecchiamento cellulare. Quando l’energia necessaria alla maturazione cellulare è carente, aumentano le difficoltà a portare a compimento i processi di sviluppo embrionale. Anche una stimolazione ormonale ben modulata, che unisca sia gonadotropine ricombinanti che di origine urinaria, permette probabilmente di avere ovociti della migliore qualità possibile. È chiaro che anche lo spermatozoo gioca una buona parte del risultato. Una selezione accurata degli spermatozoi, come mediante la tecnica MACS, può permettere di ottenere spermatozoi migliori, ovvero quelli nei quali non sia già cominciata la frammentazione del DNA. Questo dovrebbe permetterci di ottenere un embrione migliore.
Il Trasporto Naturale dell'Embrione
D'altra parte, nei cicli in cui la fecondazione avviene naturalmente nelle tube di Falloppio, deve avvenire anche il corretto trasporto dell'embrione dalla tuba all'utero. Questo trasporto è essenziale per la sincronia temporale tra l'arrivo dell'embrione e la recettività dell'endometrio.
La Recettività Endometriale: Il Terreno Fertile per la Vita
L'endometrio è lo strato più interno dell'utero, che si rinnova ad ogni ciclo mestruale per accogliere l'embrione durante la gravidanza. Per questo motivo, se l'impianto non viene effettuato, l'endometrio si sviluppa e viene rimosso ogni mese sotto forma di mestruazione. La sua capacità di accogliere l'embrione è definita "recettività".
L'Endometrio: Struttura e Rinnovamento
Durante tutto il ciclo mestruale, l'endometrio si ispessisce e cambia gradualmente grazie all'azione degli ormoni sessuali femminili: estrogeni e progesterone. Affinché l'impianto embrionale possa avvenire, l'endometrio deve essere ricettivo. Questo si ottiene quando il suo spessore endometriale è compreso tra 7-10 mm e sembra trilaminato all'ecografia. L'elemento più importante che viene valutato è lo spessore endometriale. Questo viene misurato nel corso di una ecografia effettuata circa alla decima giornata di preparazione farmacologica, deve avere uno spessore minimo di 7 mm.
La Finestra di Impianto e la Sincronia
Come abbiamo già detto, la nidificazione dell'embrione avverrà solo quando l'endometrio sarà ricettivo. L'endometrio è ricettivo durante la fase nota come finestra di impianto, che dura circa 4 giorni. Per la maggior parte delle donne, la finestra di impianto va dal 20° giorno al 24° giorno del ciclo mestruale. A questo punto, se la fecondazione è avvenuta, la blastocisti avrà circa 6 o 7 giorni e sarà pronta per l'impianto.Tuttavia, ci sono donne con una finestra di impianto spostata, che può portare al fallimento dell'impianto e alla sterilità. In breve, l'impianto avviene in un momento specifico del ciclo mestruale, quando l'endometrio passa da uno stato non ricettivo a uno ricettivo sotto l'influenza degli ormoni e c'è sincronia tra l'embrione e l'endometrio.
Il Dialogo Molecolare tra Embrione e Endometrio
Oltre a una struttura e spessore adeguati, alcune molecole devono essere espresse anche nell'utero, come citochine, integrine, molecole di adesione e fattori di crescita. Queste sono responsabili di mediare un dialogo stretto con l'embrione. Le citochine sono proteine che regolano le interazioni tra le diverse cellule del corpo e quindi contribuiscono al "dialogo" tra di esse. È logico pensare che questa interazione o dialogo tra l'endometrio e l'embrione sia modulato, tra l'altro, da questo insieme di proteine chiamate citochine. La loro funzione è fondamentale, e ogni giorno si capisce un po' meglio quale sia il loro ruolo e quale sia la loro reale rilevanza.
Fattori Aggiuntivi per un Endometrio Ottimale
Per ottenere il miglior endometrio possibile, esistono diverse strategie. Un esempio è il controllo che non vi sia un aumento del progesterone nella fase immediatamente precedente al pick-up ovocitario. In caso si verifichi questa evenienza, vi sono varie possibilità terapeutiche, ma la più semplice probabilmente è quella di congelare e non trasferire gli embrioni stessi, per poi procedere al trasferimento in un ciclo successivo con un endometrio ottimizzato. Nella preparazione dell'endometrio, si possono usare estrogeni transdermici, in modo che non vi sia una interferenza con altri farmaci assunti per via orale, come gli antibiotici che potrebbero ridurre l'assorbimento degli estrogeni.
Lo studio della cavità uterina è un altro aspetto opportuno da effettuare. Anche se le linee guida non consigliano l’esecuzione routinaria di una isteroscopia o di una sonoisterosalpingografia prima di una fecondazione in vitro, la si consiglia spesso in caso di mancati impianti di embrioni di ottima qualità. Questo studio dell’endometrio ha lo scopo di individuare la presenza o meno di una endometrite, cioè di una infiammazione dell’endometrio, la mucosa dove si impianterà l’embrione. La presenza di una endometrite può essere rilevata con una isteroscopia, un esame visivo che ricerca alterazioni come arrossamenti o micropolipi, e studiando l’ambiente uterino per individuare la presenza di batteri patogeni ed eventualmente eliminarli.
Fino a qualche anno fa si riteneva che l’utero fosse sterile, ma con l'avanzamento delle tecniche di analisi del DNA batterico, si è scoperto che l'utero presenta una flora batterica specifica. Un’alterazione di questo ambiente è probabilmente una causa di mancato impianto degli embrioni. Un’analisi in tre fasi dell’endometrio (analisi istologica, analisi coltura dei batteri, ricerca diretta del DNA batterico) permette di trovare con precisione la presenza batterica all’interno dell’utero ed eventualmente di poterla correggere. Rinforzare la flora batterica normale uterina potrebbe quindi aiutare l’impianto degli embrioni in un ambiente normale.
Nelle donne con ripetuti fallimenti d’impianto, si è sperimentato con successo l’instillazione in cavità uterina di Plasma Ricco di Piastrine (PRP) a ridosso del transfer. Questa è una soluzione molto utilizzata in ortopedia e dermatologia per stimolare la crescita e la rigenerazione di tessuti, e sembra promettente anche per migliorare la recettività endometriale. Inoltre, il Test di Ricettività Endometriale (ERA) è un approccio diagnostico molecolare che analizza l’espressione di un gruppo di geni legati allo stato dell’endometrio. Questo fornisce informazioni sulla ricettività dell’endometrio al momento della biopsia e, in base ai risultati, si valuta se la finestra di impianto è spostata, permettendo di individuare il momento ideale per il trasferimento embrionale.
Le Fasi Dettagliate dell'Impianto Embrionale
Una volta stabilito il dialogo tra l'embrione e l'endometrio materno, avviene l'impianto embrionale o la nidificazione, di solito nel terzo medio della parte posteriore dell'utero. Questo processo è suddiviso in diverse fasi sequenziali e coordinate.
Schiusa: La Liberazione dell'Embrione
Intorno ai 5 e 6 giorni di sviluppo, l'embrione inizia a schiudersi fino a quando non perde la sua zona pellucida, la membrana proteica esterna che lo protegge nei primi giorni dopo la fecondazione. Con l'aumento delle dimensioni dell'embrione, la zona pellucida si assottiglia fino a rompersi. Infine, l'embrione riesce a lasciarlo attraverso una serie di contrazioni e comincia ad interagire con l'endometrio.
Nei pazienti sottoposti a trattamento di FIVET, è possibile trasferire nell'utero blastocisti già covate, sia perché la cova è avvenuta in coltura, sia perché è stata effettuata l'eclosione assistita. L'eclosion assistita può promuovere l'impianto di embrioni, creando una piccola apertura nella zona pellucida dell'embrione per facilitarne la liberazione durante la sua espansione. Questo è vantaggioso per favorire l’impianto negli embrioni con zona pellucida ispessita o allungata.
Apposizione: Il Posizionamento Strategico
Durante questa fase, l'embrione cerca la sua posizione sul tessuto endometriale e rimane immobile mentre si orienta, in modo che la sua massa cellulare interna punti verso l'endometrio per consentire la corretta formazione della placenta in seguito. I cosiddetti pinopodi svolgono qui un ruolo molto importante: proiezioni citoplasmatiche delle cellule epiteliali endometriali che aiutano la blastocisti ad entrare in contatto. È stato dimostrato che questi pinopodi sono chiari marcatori morfologici della ricettività endometriale e compaiono solo durante la finestra di impianto, scomparendo intorno al 24° giorno del ciclo. L'apposizione è la fase in cui l’embrione si avvicina all’endometrio e dipende da cambiamenti strutturali del trofoblasto e dell’endometrio stesso. A questo punto, l’endometrio si trova nella cosiddetta finestra di recettività.
Adesione: Il Contatto Stretto
Il trofoectoderma della blastocisti aderisce all'epitelio endometriale ed è legato dall'azione delle molecole di adesione: integrine β1, β3 e β4, L-selectine, proteoglicani, fibronectine, ecc. Ciò avviene circa 7 giorni dopo la fecondazione, quando la blastocisti ha già un diametro di 300-400 µm. Durante questa fase di adesione, il trofoblasto inizia a secernere fattori di crescita, come il fattore di crescita epidermico (EGF), che promuove ulteriori cambiamenti nell'endometrio, aumentando la sua capacità di accogliere l'embrione.
Invasione: La Penetrazione nell'Endometrio
La blastocisti, più precisamente il trofoblasto o trofoectoderma embrionale, prolifera nell'endometrio, sposta le cellule epiteliali e infine invade lo stroma endometriale, entrando in contatto con il sangue della madre. L'intero meccanismo di invasione è controllato da citochine, molecole che fungono da mediatori dell'impianto e permettono un dialogo tra l'embrione e l'endometrio.
In risposta a questo dialogo, si attiva la blastocisti e si avvia la differenziazione del trofoblasto in citotrofoblasto e sintrofoblasto. In particolare, è il sintrofoblasto che acquisisce la capacità invasiva. Sintetizza enzimi proteolitici come serinproteasi, metalloproteasi e collagenasi che rompono la membrana basale dell'epitelio endometriale e permettono l'ingresso completo della blastocisti. Questa distruzione dell'endometrio durante la penetrazione del sintrofoblasto è la causa della leggera emorragia vaginale di cui soffrono alcune donne e che può essere confusa con una mestruazione anomala. È la ben nota emorragia da impianto. Un aspetto importante di questa fase è il controllo dell’invasione, poiché un’invasione troppo profonda o troppo superficiale può portare a complicazioni della gravidanza, come la preeclampsia o l’aborto spontaneo.
Decidualizzazione e Tolleranza Immunologica
Dopo le prime fasi dell'attecchimento dell’embrione, si sviluppa un’interfaccia funzionale tra la madre e il feto. Questo passaggio è essenziale per il mantenimento della gravidanza e l’inizio dello scambio di nutrienti e ossigeno tra il sistema circolatorio materno e quello embrionale. Un altro fenomeno che avviene durante questa fase è la decidualizzazione, che è la trasformazione dello stroma endometriale in cellule deciduali. Queste cellule deciduali secernono fattori immunosoppressori, come il fattore di crescita trasformante-beta (TGF-β) e il fattore di necrosi tumorale-alfa (TNF-α), che proteggono l’embrione dall’attacco del sistema immunitario materno.
Il successo di questa fase dipende dalla tolleranza immunologica, poiché l’embrione, che contiene materiale genetico paterno, può essere percepito come “estraneo” dal sistema immunitario materno. Le cellule NK uterine (Natural Killer), ad esempio, svolgono un ruolo fondamentale nella mediazione della tolleranza immunitaria e nell’assicurare che l’invasione del trofoblasto avvenga in modo controllato. Queste cellule immunitarie, se in eccesso, come accade nell'endometrite, possono causare il fallimento dell’impianto embrionale. Una volta che le fasi dell'attecchimento dell’embrione sono terminate e l’embrione è completamente integrato nell’endometrio e la placenta è in grado di funzionare, la gravidanza può essere sostenuta attraverso lo scambio continuo di nutrienti, ossigeno e rifiuti.
Sintomi e Tempistiche dell'Impianto Embrionale
La coppia che ha deciso di sottoporsi a un processo di PMA vive un momento molto delicato dopo aver completato il transfer embrionale. È normale avere un po’ d’ansia per l’esito, e bisogna creare un ambiente sereno nell’attesa delle due settimane per poter effettuare il primo test di gravidanza. Sono giorni molto emotivi per la coppia e in particolare per la donna, che sarà inevitabilmente attenta ad ascoltare ogni segnale che le manda il corpo.
Quando Avviene l'Impianto e Quanto Dura
L'impianto dell'embrione dura circa 4-5 giorni, dal momento in cui la blastocisti si schiuderà fino a quando il trofoectoderma invaderà completamente l'endometrio. Questo avviene tra i 5 e gli 8 giorni di sviluppo embrionale, cioè il tempo necessario all'embrione per impiantarsi dopo la fecondazione tra l'ovulo e lo sperma. Per quanto riguarda le tempistiche in un ciclo di FIV, l'embrione si annida entro 48-72 ore dopo il trasferimento. Da quel momento inizia a crescere in dimensioni ed attività metabolica sviluppando sempre maggiori quantità di hCG. Nel corso di una gestazione, l'impianto embrionale avviene nella quarta settimana di gravidanza, prima dell'inizio del secondo mese.
I Segnali del Corpo: Sintomi Comuni e Calo da Impianto
La verità è che non esiste una sintomatologia precisa da tenere in conto, e diverse sensazioni potrebbero non avere un significato preciso. Si può notare un leggero disagio come con le mestruazioni, ma non ci sono dolori significativi. Normalmente la donna non si accorge di nulla e non si rende conto che l'impianto è avvenuto fino a quando non fa un test di gravidanza e risulta positiva.
Tuttavia, alcuni dei sintomi più comuni sono:
- Piccole perdite e lievi sanguinamenti possono essere normali nei primissimi giorni dopo il trasferimento embrionale. Potrebbero dipendere dalla canalizzazione attraverso il collo dell’utero.
- Disturbi di vertigini, fitte, oppure dolori addominali e lombari, ma anche coliche possono essere normali in questa fase. Potrebbero essere effetto della stimolazione ovarica, particolarmente nel caso di una fecondazione in vitro con ovociti propri. Un’altra causa di questi disturbi potrebbe essere il ricorso all’iniezione follicolare. Fermo restando, che la stessa ansia e agitazione potrebbe essere la responsabile di tali sintomi.
- L’indurimento del seno o il gonfiore è abbastanza regolare come sintomo in seguito alla somministrazione degli ormoni per il trasferimento embrionale. Spesso si tratta di estrogeni e progesterone.
- Un calo di impianto è un calo della temperatura di un giorno che si evidenzia sul grafico della temperatura corporea basale. Ciò avviene solitamente quando la donna è incinta, ma non è un segno certo e affidabile di gravidanza. Per questo motivo è sempre opportuno fare un test di gravidanza. In genere il calo da impianto corrisponde ad una diminuzione della temperatura di 0.2-0-5°C per 1 o 2 giorni.
Il Sanguinamento da Impianto
Uno dei possibili sintomi è il sanguinamento da impianto. Questo può accadere quando l'embrione invade l'endometrio. Durante questo processo, i piccoli vasi sanguigni nell'endometrio si rimodellano per connettersi con il tessuto embrionale e formare la placenta in futuro. Circa il 30% delle donne sperimenta questo sanguinamento, che non sarebbe altro che leggere perdite di sangue causate dalla rottura di piccoli vasi sanguigni uterini.
La Rilevabilità dell'Ormone hCG
Per scoprire se si è verificato un impianto, è necessario effettuare un test di gravidanza. È necessario attendere, a circa 15 giorni dall'ovulazione, o fino a un ritardo nelle mestruazioni, affinché il risultato di questo test sia affidabile. Dopo una procedura di trasferimento dell’embrione, occorre attendere 10/14 giorni per eseguire il test di gravidanza. Questa è la tempistica fisiologica di un attecchimento embrionale che è correlato anche ad un intenso innalzamento dei livelli di HCG. L'ormone beta-hCG comincerà ad essere sintetizzato non appena l'impianto ha inizio. Dopo 9-10 giorni dal transfer, i livelli di questo dell’ormone hCG sono rilevabili in modo affidabile ed è per questo che il test di gravidanza si esegue dopo circa 10 giorni. In genere il test si esegue il 10° giorno e si ripete il 12° ed eventualmente anche il 14° sia in caso di negatività che di positività, per confermare il buon proseguo caratterizzato dal raddoppio dell’ormone della gravidanza, ogni 48 ore.
Comprendere il Fallimento dell'Impianto Embrionale
Le ragioni del mancato attecchimento embrionale sono complesse. Le tecniche di procreazione medicalmente assistita, purtroppo, ottengono, anche nei centri di PMA migliori, dei risultati positivi intorno al 30-50%, a seconda dell’età e di molti altri fattori. Allo stato attuale delle conoscenze sembra che il 70% delle cause di mancato attecchimento siano di origine embrionale mentre il 30% siano di causa uterina.
Definizione di Fallimento di Impianto Ripetuto
Nel contesto della riproduzione assistita, possiamo riferirci al fallimento di impianto quando una paziente non riesce a rimanere incinta dopo aver completato 3 cicli di FIV utilizzando i propri ovuli, o dopo 2 cicli di ovodonazione. Questo si applica in situazioni in cui sono stati trasferiti embrioni di alta qualità, non sono sorti problemi tecnici durante i trasferimenti embrionali e non ci sono problemi evidenti nell’utero.
Cause Embrionali: Dalle Alterazioni Genetiche alla Zona Pelucida
Tra le cause del fallimento dell’impianto embrionale vi sono le alterazioni genetiche nell’embrione, cioè nell’ovulo o nello spermatozoo. Queste anomalie possono impedire lo sviluppo e l'integrazione corretta dell'embrione. Inoltre, alcuni embrioni possono presentare disordini nella zona pellucida (ZP), lo strato esterno composto da glicoproteine che riveste l’ovulo e l’embrione dopo la fecondazione. Se la ZP è ispessita o troppo resistente, ne compromette la capacità di schiudersi e separarsi, processo essenziale per l’impianto.
Cause Uterine: Infezioni, Anomalie Strutturali e la Finestra di Impianto Spostata
Esistono certi elementi che riducono la recettività dell’endometrio, contribuendo al fallimento dell'impianto. Tra questi si annoverano infezioni endometriali croniche asintomatiche, anomalie endocavitarie come polipi, setti o aderenze, e variazioni e irregolarità nella finestra di impianto, come il suo anticipo o il suo ritardo rispetto ai 6-7 giorni successivi alla fecondazione. Alcune di queste alterazioni possono essere affrontate con farmaci o procedure come l’isteroscopia.
Cause Sistemiche: Trombofilie e Disturbi Immunologici
A volte i problemi derivano da alterazioni in sistemi non correlati direttamente alla riproduzione. Le trombofilie, alterazioni nei processi di coagulazione, sono una causa dell’insuccesso dell’impianto e possono anche causare aborti ripetuti. I disturbi del sistema immunitario, come la sindrome antifosfolipidica, possono portare a un rifiuto dell’embrione in quanto identificato come estraneo, impedendo il suo impianto nell’utero della donna. Il meccanismo con cui queste cause influenzano l’impianto embrionale è ancora oggetto di studio, ma si stanno investigando nuovi test diagnostici che permettano l’applicazione appropriata di un trattamento.
Il Ruolo dello Stress e dello Stress Ossidativo
Sì, lo stress può influenzare il processo di impianto dell’embrione, anche se il suo impatto preciso è ancora oggetto di studio. Da una prospettiva biologica e clinica, lo stress fisico o psicologico può alterare diversi meccanismi coinvolti nell’impianto. Alcune ricerche indicano che uno squilibrio tra le specie reattive dell’ossigeno e gli antiossidanti, noto come stress ossidativo, può influenzare negativamente l’attecchimento. Questo può incidere sul benessere fisico ed emotivo della paziente.
L'Impianto Anomalo: Gravidanze Ectopiche e Biochimiche
Sì, l'impianto embrionale può avvenire in modo anomalo, impiantandosi nel posto sbagliato al di fuori dell'utero. Si tratta di una gravidanza ectopica e può verificarsi, ad esempio, nelle tube di Falloppio. È anche possibile che l'embrione si impianti correttamente nell'endometrio ma non possa continuare il suo sviluppo, cioè che porti ad una gestazione non evolutiva. Questo può accadere perché c'è una certa alterazione nell'embrione, sia nel suo sviluppo che nei suoi geni. Un esempio di gestazione non evolutiva è la gravidanza biochimica, in cui si forma il sacco gestazionale, ma non c'è il feto al suo interno. In questo tipo di gravidanza si verifica un aborto spontaneo, di solito molto precoce.
Strategie per Migliorare l'Attecchimento e le Soluzioni in PMA
Aumentare le chance di impianto non è assolutamente facile, ma è solo stando attenti ai particolari che probabilmente si possono recuperare percentuali di gravidanza. Queste percentuali sommate l’una all’altra ci portano ad avere i migliori risultati possibili.
Stile di Vita e Benessere Psicofisico
C'è un modo per incoraggiare l'impianto attraverso lo stile di vita. Avere un umore positivo, ridurre lo stress e ricreare un’atmosfera serena e positiva, senza sbalzi d’umore fa bene allo stato psicofisico della donna e quindi rilassa l’organismo e non gli impedisce di svolgere il suo lavoro. È consigliata un’attività fisica moderata, laddove si intende passeggiate tranquille e viaggi con qualsiasi mezzo di trasporto. Di contro, un’attività fisica moderata aumenta il flusso sanguigno, riduce lo stress, l’infiammazione e tiene sotto controllo il peso, fattori importanti sia per la salute del bambino che della gestante.
L'Alimentazione: Una Dieta Equilibrata per Favorire l'Impianto
In base alla fase del processo di PMA è consigliabile adattare l’alimentazione. In linea di massima però ci sono delle abitudini alimentari valide in tutto il percorso. Si consiglia di mangiare cibi biologici, se possibile, e aumentare la quantità di crucifere. Ottimo l’aumento delle fibre, sia cereali integrali che verdure, nella dieta alimentare e va bene anche l’inserimento di qualche spuntino proteico. I grassi buoni, come avocado o frutta secca, sono i benvenuti, ma non quelli “cattivi”, i carboidrati raffinati e i grassi saturi. Bisogna fare attenzione anche alle quantità di latticini e ai dolcificanti.
Evitare Sostanze Nocive e Attività Sconsigliate
È molto importante evitare attività faticosa e prolungate, fare sport pesanti e sollevare pesi. Lo sforzo può causare contrazioni uterine che è meglio evitare. Si sconsigliano chiaramente i lavori pesanti e sforzi fisici intensi. Sottoporsi a temperature estreme in acque molto calde (come spa, bagni turchi, esposizione al sole) oppure a pratiche immersive, può portare ad un aumento interno della temperatura e quindi a danneggiare l’embrione. Si consiglia di evitare l'uso di fumo, alcol, caffeina e droghe, poiché sono tutte sostanze nocive per l’embrione. Gli studi dimostrano che il fumo, infatti, porta alla restrizione dei vasi sanguigni, compresi quelli dell’utero. Infine è buona abitudine ridurre al minimo anche l’uso dei farmaci, se non quelli somministrati dal ginecologo specialista durante il trattamento.
La Selezione Embrionale Avanzata in PMA
Le strategie per ottenere un attecchimento migliore sono molto ampie e comprendono tutta la procedura fin dall’inizio di un ciclo di fecondazione in provetta per giungere alla fase post transfer. La coltura prolungata fino allo stadio di blastocisti in un processo di fecondazione in vitro permette agli specialisti di osservare lo sviluppo degli embrioni in laboratorio mediante la tecnologia time lapse. È possibile seguire lo sviluppo fino a quando l’embrione raggiunge lo stadio di blastocisti (giorno 5) o rilevare se lo sviluppo si arresta in una fase precedente. Questo permette una selezione embrionale più precisa.
Conservando gli embrioni fino al 5º giorno siamo certi di quali possiedono la capacità di sviluppo adeguata ed evitiamo trasferimenti futili al 3º giorno di embrioni destinati a morire. L’abbinamento dei mezzi di coltura utilizzati e le condizioni in cui avviene offre un elevato tasso di formazione di blastocisti. Oltre alla selezione dell’embrione, il trasferimento al 5º giorno presenta un altro vantaggio: la sincronizzazione endometrio-embrione. La realizzazione di biopsie embrionali al 5º giorno presenta numerosi vantaggi rispetto a quella effettuata al 3º giorno, in quanto verranno sottoposti a biopsia solo gli embrioni che realmente raggiungeranno la fase di blastocisto. La coltura fino al 5º giorno di sviluppo embrionale è un processo complesso che ci permette di migliorare la selezione dell’embrione da trasferire evitando gravidanze gemellari e con buoni risultati di gravidanze sane.
Ottimizzazione dell'Endometrio in PMA
Per quanto riguarda l'endometrio, se non si incontra nelle condizioni migliori per realizzare il trasferimento, l’ideale è crioconservare gli embrioni fino al momento adatto per trasferirli. Dovremo quindi preparare l’endometrio e, individuate le condizioni ideali, trasferire l’embrione criopreservato che abbiamo a disposizione. Numerosi lavori scientifici e l’esperienza personale hanno confermato l’incremento netto dei tassi di attecchimento con congelamento embrionario e transfer in utero su un ciclo successivo a quello di stimolazione.
Approcci Specifici: Eparina e Eclosione Assistita
Per le donne con trombofilia, l’eparina può essere raccomandata come trattamento. Questo viene somministrato dalla fase precedente alla gravidanza fino al parto. L’eparina è un anticoagulante naturale presente nei tessuti del corpo umano. L’ecclosione assistita, o assisted hatching, consiste nella creazione di una piccola apertura nella zona pellucida dell’embrione per facilitarne la liberazione durante la sua espansione. Questo è vantaggioso per favorire l’impianto negli embrioni con zona pellucida ispessita o allungata.
L'Ovodonazione e la Doppiodonazione come Soluzioni Efficaci
Il trattamento ideale per l'impianto è quello che porta alla creazione di embrioni di buona qualità. I nostri specialisti raccomandano l’ovodonazione quando non si riesce a ottenere una gravidanza a causa di problemi di impianto. La donazione di ovuli si configura come una soluzione valida in caso di fallimenti ripetuti di impianto, quando gli embrioni vengono trasferiti in un utero e un endometrio in buone condizioni. Si è dimostrato un aumento delle percentuali di impianto in questi casi, dove l’ovodonazione consente di ottenere embrioni di qualità superiore. Secondo il Dott. John Peay, nella FIV con ovuli propri e embrioni euploidi si è vicini all’80% di tassi di gravidanza e al 60% di nati vivi. Per quanto riguarda l’ovodonazione, queste percentuali sono vicine al 90% di nati vivi accumulati dopo 3 trasferimenti embrionari. Pertanto, la FIV con ovuli donati presenta elevate percentuali di successo. Tuttavia, è essenziale considerare le particolarità dell’endometrio della ricevente al momento del trasferimento embrionario.
Nel caso di una diagnosi di fattore maschile grave durante un test di fertilità maschile, questo può influenzare anche l’impianto dell’embrione. Per questa ragione, in queste situazioni, è consigliabile considerare una FIV con donazione di sperma e ovuli, ciò che chiamiamo “doppiodonazione”.
Embrioni Congelati: Sicurezza ed Efficacia
Gli embrioni congelati non provocano di per sé un fallimento di impianto. Oggi la vitrificazione è considerata una tecnica sicura ed efficace nella procreazione medicalmente assistita. Se un transfer di embrione congelato non funziona, è più importante valutare altri fattori, come la qualità embrionale, lo stato dell’endometrio o la sincronizzazione tra i due. Anche se l’ovodonazione o il cambio di gameti può migliorare molto la prognosi in alcuni casi, l’impianto non dipende solo dall’embrione. Anche l’utero, la recettività endometriale e il momento esatto del transfer hanno un ruolo importante. Per questo, in un approccio clinico completo, si valuta sempre ogni caso in modo globale e personalizzato.