La gravidanza e il parto rappresentano un viaggio incredibile, intriso di aspettative ed emozioni profonde, per ogni donna e per la sua famiglia. Una volta che il bambino è nato e le emozioni della nascita si sono stabilizzate, l'unico desiderio della neomamma è quello di tornare nella sua stanza con il bebè tra le braccia e di stare finalmente in tranquillità con la sua nuova famiglia. Tuttavia, il parto non si conclude con l'uscita del bambino; dopo la nascita, infatti, è necessaria l'espulsione della placenta dall'utero. Questo organo straordinario, che ha svolto un ruolo insostituibile durante tutti i mesi di gestazione, deve anch'esso lasciare il corpo materno. Sebbene nella stragrande maggioranza dei casi questo processo avvenga in modo naturale e senza intoppi, esistono situazioni in cui possono verificarsi complicanze, richiedendo attenzione e interventi medici specifici. Comprendere cosa sia la placenta, le sue funzioni vitali e le diverse eventualità che possono presentarsi dopo il parto è fondamentale per le future e neo-mamme, per affrontare con maggiore consapevolezza ogni fase di questa esperienza trasformativa.
La Placenta: Un Organo Vitale per la Gravidanza e il Benessere Fetale
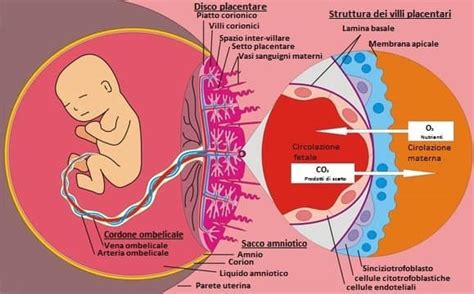
La placenta è un organo di scambio fondamentale per la gravidanza, che si sviluppa nella parte più alta della parete uterina della madre e qui si sviluppa fino al momento della nascita. La sua funzione primaria è quella di collegare il feto alla parete uterina della madre e fare da tramite tra la circolazione sanguigna della donna e quella del bambino. Attraverso il cordone ombelicale, la placenta fornisce ossigeno e sostanze nutritive essenziali al feto grazie al continuo apporto di sangue materno ossigenato, garantendo il suo benessere e un adeguato sviluppo nei mesi di gestazione. L'efficienza di questo scambio è vitale: la placenta funge da vero e proprio "polmone" e "nutrice" per il bambino, permettendogli di crescere e prosperare nell'ambiente uterino.
Nel contempo, depura il sangue fetale dalle tossine e dalle sostanze di scarto che il feto produce, svolgendo un ruolo cruciale nello scambio metabolico e gassoso (ossigeno e anidride carbonica). Ma le sue funzioni non finiscono qui; la placenta ha tantissimi compiti, tra cui la produzione di ormoni che supportano il buon andamento della gravidanza. Questi ormoni, come la gonadotropina corionica umana (hCG), il progesterone e gli estrogeni, sono fondamentali per mantenere la gravidanza, sostenere lo sviluppo dell'utero e preparare il corpo della madre al parto e all'allattamento, assicurando un ambiente ottimale per la crescita e lo sviluppo del bambino. Il cordone ombelicale, che connette il feto alla placenta, è il canale attraverso cui tutti questi scambi vitali avvengono, essendo un'estensione diretta della vita del bambino all'interno dell'utero.
Il Secondamento: L'Ultima Fase Naturale del Parto e l'Espulsione Placentare
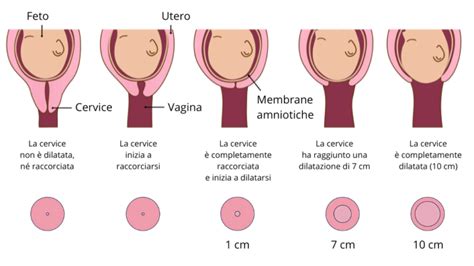
Il secondamento è l’ultima fase del parto e consiste nell’espulsione della placenta e degli altri annessi fetali, come il cordone ombelicale e le membrane amniocoriali. Prima di questa fase finale, il corpo della donna ha attraversato le fasi prodromica e di travaglio attivo. La fase prodromica è caratterizzata dalla presenza di contrazioni di preparazione, passive, che comportano una dilatazione cervicale fino ad un massimo di 3 cm. Segue la fase di travaglio attivo o dilatativa, dove iniziano contrazioni valide e chiaramente percepite dalla donna perché ormai dolorose, che permettono di raggiungere una dilatazione cervicale di circa 10 cm, culminando con la nascita del bambino.
Dopo la nascita del bambino, la placenta viene autonomamente espulsa dalla donna attraverso poche e non dolorose spinte, oppure viene staccata manualmente durante il taglio cesareo. Nella stragrande maggioranza dei casi, l’espulsione della placenta e degli annessi fetali avviene spontaneamente entro mezz’ora dal parto, grazie a leggere e fisiologiche contrazioni uterine che si distinguono da quelle del travaglio per intensità e percezione. Queste contrazioni, benché meno potenti, sono sufficienti per fare facilmente ‘scivolare via’ tutto ciò che è rimasto in utero, come spiega Monica Vitali, ostetrica specialista in disfunzioni e riabilitazione del pavimento pelvico. La fase del secondamento avviene, in circostanze normali, nell'arco dei 30-40 minuti successivi alla nascita del bambino.
Monica Vitali chiarisce ulteriormente che questo processo non è doloroso, in quanto non sono presenti contrazioni intense come quelle della fase del travaglio e del parto. Al contrario, la placenta che viene espulsa è come una focaccia morbida che fuoriesce con facilità. La sua consistenza e la dilatazione già avvenuta della cervice rendono il passaggio agevole. E poi, aggiunge l'ostetrica, a fine parto si è talmente adrenaliniche che non si sente più alcun dolore. L'adrenalina, rilasciata in abbondanza durante il travaglio e il parto, agisce come un analgesico naturale, elevando la soglia del dolore e permettendo alla neomamma di concentrarsi sul suo neonato. Questa fase finale, sebbene cruciale per il completo svolgimento del parto, è spesso vissuta con minore apprensione e fastidio rispetto alle precedenti, proprio per la naturalezza con cui di solito si completa.
L'Importanza del Controllo della Placenta e degli Annessi Dopo il Parto
Il controllo della placenta dopo un parto fisiologico o cesareo è di responsabilità dell’ostetrica ed è un momento di fondamentale importanza, che va ben oltre la semplice verifica dell'espulsione. Infatti, valutando le caratteristiche peculiari della placenta in maniera completa ed esaustiva, potremo determinare importanti informazioni sia sulla salute della donna dopo il parto, ma anche sulla salute del neonato non solo dopo la nascita, ma anche durante la vita intrauterina. La placenta, infatti, può fornire indizi su eventuali infezioni contratte in gravidanza, problemi di crescita fetale o altre complicanze che possono aver avuto un impatto sulla gestazione. L’ostetrica, dopo averla presa a piene mani, deve eseguire l’esame macroscopico, cioè semplicemente ad occhio nudo, circa l’integrità e le caratteristiche peculiari della placenta e degli annessi, ovvero il cordone ombelicale e le membrane. Questo esame visivo è la prima linea di difesa per individuare anomalie.
In particolare, l'ostetrica deve controllare vari aspetti per assicurarsi che l'espulsione sia stata completa e che la placenta non presenti anomalie significative, il cui riconoscimento può avere implicazioni cliniche immediate o a lungo termine. Questi controlli includono l'analisi della morfologia placentare, ovvero la forma, il diametro e lo spessore della placenta sulla faccia fetale, che è la parte dell’organo rivolta verso il feto in utero. Anomalie nella forma o dimensione possono indicare potenziali problemi di funzionalità durante la gravidanza. Si controlla inoltre il colore, che è tipicamente madreperlaceo, la consistenza e che non abbia un odore sgradevole; un colore anomalo, una consistenza alterata o un odore sgradevole possono essere segnali di infezione.
Per quanto riguarda il cordone ombelicale, l'ostetrica valuta la dimensione, che è di circa 2 cm di diametro per 50 cm di lunghezza, la sede di inserzione sulla placenta e non sulle membrane, la consistenza, la presenza di tre vasi sanguigni (due arterie e una vena) e l’eventuale presenza di nodi. Un'inserzione anomala o la mancanza di uno dei vasi sanguigni, per esempio, possono essere associate a malformazioni fetali o a problemi di crescita.
Infine, le membrane amniocoriali devono essere ricomposte per valutarne la completezza. Questo si fa appoggiando la faccia materna su un piano e inserendo la mano aperta, spostandola verso l’alto, per individuare meglio il punto di rottura. Nel caso di membrane “incomplete” all’ispezione della placenta, ovvero se mancano pezzi, è necessario eseguire un’accurata pulizia della cavità uterina prima di procedere all’eventuale sutura di lacerazioni spontanee o chirurgiche del piano perineale. La ritenzione anche solo di un piccolo frammento di membrana o di placenta può infatti favorire infezioni o emorragie post-partum. Il ginecologo avrà cura di dilatare l’accesso alla cavità uterina (la cervice e l’orifizio uterino interno), nonostante dopo un parto spontaneo questo non sia già particolarmente resistente alla dilatazione poiché ancora in fase di ricostituzione, facilitando così la rimozione di eventuali residui e prevenendo complicanze gravi.
Placenta previa: cos'è e cosa comporta | Ostetrica risponde
Quando la Placenta Non Collabora: La Ritenzione Placentare e il Secondamento Incompleto
A volte, il processo naturale di espulsione della placenta può incontrare delle difficoltà, portando a una condizione nota come "ritenzione placentare". La ritenzione della placenta è una complicanza rara del parto, riguardante l'1-3% dei parti con bambini nati vivi, che si verifica quando la placenta non esce ma rimane all'interno dell'utero dopo la nascita del bambino. Questa situazione può capitare o che le contrazioni uterine si interrompano dopo il parto, condizione definita atonia uterina, o che la placenta abbia delle anomalie ‘di attacco’ in utero e per questo non si stacchi. Questi "difetti di attacco" possono essere di natura strutturale o legati a processi infiammatori o cicatriziali precedenti, creando quella che viene definita ‘ritenzione placentare’.
Si parla inoltre di "secondamento incompleto" quando la placenta non è riuscita a staccarsi dall’utero in maniera uniforme e completa; tale fenomeno riguarda quindi la “prima parte” del secondamento, ovvero il distacco della placenta dalla cavità uterina. Ciò significa che una parte della placenta rimane aderente alla parete uterina, ostacolando la completa espulsione e la naturale contrazione dell'utero, necessaria per chiudere i vasi sanguigni che irroravano la placenta.
Esistono diverse forme di ritenzione placentare, con differenti implicazioni cliniche. Una di queste è la placenta "incarcerata" o "intrappolata", che si verifica quando la placenta si stacca completamente dalla parete uterina ma non viene espulsa, rimanendo intrappolata nell’utero a causa di una chiusura prematura della cervice o di una contrazione irregolare del segmento uterino inferiore. Questa distinzione è importante per la gestione clinica, poiché il trattamento può variare a seconda che la placenta sia ancora attaccata o semplicemente non riesca a uscire.
Le complicanze in caso di placenta ritenuta possono essere significative e potenzialmente pericolose. Questa condizione, infatti, può provocare un'emorragia postpartum particolarmente intensa e pericolosa. L'emorragia è dovuta al fatto che i vasi sanguigni uterini, che normalmente si comprimono dopo il distacco placentare, rimangono aperti in presenza di tessuto ritenuto, causando una perdita di sangue continua che può portare a shock ipovolemico e richiedere trasfusioni ematiche urgenti. Inoltre, la placenta ritenuta crea un ambiente favorevole per la proliferazione batterica, aumentando significativamente il rischio di infezioni uterine, come l'endometrite post-partum. Un'infezione non trattata può portare a complicanze sistemiche gravi, inclusa la sepsi. L’utilizzo di anestetici in caso di rimozione chirurgica della placenta, anche se necessario, può comportare ulteriori rischi, soprattutto se si prevede di allattare immediatamente dopo la nascita, a causa del possibile passaggio di farmaci nel latte materno.
Fattori di Rischio e Gestione della Ritenzione Placentare
Anche se la placenta ritenuta può essere un rischio per qualsiasi donna, alcuni fattori aumentano la probabilità che questa condizione si verifichi, rendendo la sua conoscenza cruciale per la prevenzione e la gestione. La ritenzione della placenta, infatti, è più comune nelle donne con più di 30 anni, dove l'utero potrebbe avere una minore efficacia contrattile, o che partoriscono prematuramente prima della 34a settimana di gestazione, momento in cui il segmento uterino inferiore potrebbe non essere ancora completamente sviluppato per una distacco ottimale. Altri fattori di rischio includono l'aver avuto un parto cesareo in una gravidanza pregressa, poiché il tessuto cicatriziale può interferire con il distacco naturale della placenta, oppure avere la placenta previa (una condizione in cui la placenta si impianta nella parte inferiore dell'utero, coprendo parzialmente o totalmente la cervice) nella gravidanza in corso o entrambe le situazioni. Anche gravidanze multiple precedenti (gemellari o trigemine), fibromi sotto la mucosa uterina (endometrio) che alterano la superficie di impianto, pregressi interventi chirurgici uterini diversi dal parto cesareo, compresa l’asportazione di fibromi (miomectomie), e disturbi della mucosa uterina, come la sindrome di Asherman (caratterizzata da cicatrizzazione dell’epitelio uterino dovuta a infezione o intervento chirurgico), possono aumentare il rischio di ritenzione.
Ci sono anche alcune azioni che possono aiutare a favorire l'espulsione della placenta e a ridurre il rischio di ritenzione. Ad esempio, l'allattamento al seno può aiutare poiché, provocando contrazioni uterine attraverso il rilascio di ossitocina (l'ormone responsabile anche delle contrazioni del parto), consente l’espulsione della placenta dall’utero. Questo fenomeno è una chiara dimostrazione del legame fisiologico tra la suzione del bambino e la risposta uterina. In alcuni casi, anche la minzione può essere d’aiuto poiché una vescica piena può essere d’ostacolo all’espulsione della placenta, impedendo all'utero di contrarsi e scivolare liberamente verso il basso nella pelvi.
Se il secondamento non si completa nemmeno con l’aiuto manuale, che consiste nel tentare di rimuovere la placenta attraverso una delicata trazione controllata sul cordone o una revisione manuale dell'utero, occorre spostare la donna in sala operatoria. Qui, in anestesia generale, si effettuerà un secondamento operativo, strumentale, della durata di pochi minuti. L'anestesia assicura che questo intervento non sia doloroso. La ritenzione di materiale placentare rappresenta una complicanza possibile a seguito del parto. Generalmente causa disturbi, come le perdite di sangue, che possono persistere per settimane e, in alcuni casi, si risolvono spontaneamente con l'espulsione naturale dei residui o con la rimozione chirurgica (in genere isteroscopica) dei residui placentari. L'isteroscopia operativa permette di visualizzare direttamente la cavità uterina e rimuovere con precisione i frammenti. Più raramente può causare infezioni, che vanno ben curate con terapia antibiotica.
Un'esperienza comune, come raccontato da una paziente, illustra la complessità di questa situazione: "A febbraio ho partorito con taglio cesareo. Dopo cinquanta giorni il ginecologo mi dice che ho un residuo di placenta increta e mi manda in un altro ospedale, dove con l’isteroscopia mi prelevano un pezzetto di placenta. Dopo tre settimane, una verifica rivela che c'è ancora placenta. Fra tre settimane avrò un ulteriore controllo: se dovesse esserci ancora quel residuo a che cosa andrei incontro? Ho 30 anni e questa è stata la mia prima gravidanza."
In questi casi complessi, la decisione terapeutica attuale dipende da una valutazione multifattoriale che considera le dimensioni del materiale placentare ritenuto, dal suo grado di vascolarizzazione (che indica la probabilità di sanguinamento), e dalla sintomatologia riportata dalla paziente. Questa sintomatologia può includere scarse e continue perdite ematiche, febbre (suggerendo infezione) o dolore pelvico. Valutando i diversi aspetti presenti nel singolo caso, il ginecologo valuterà se si può semplicemente monitorare il progressivo riassorbimento del residuo, mediante controllo ecografico transvaginale periodico, oppure ricorrere all’asportazione completa in sede di isteroscopia operativa, se il residuo è significativo o sintomatico. O, ancora, optare per una terapia con metotrexato, un farmaco chemioterapico usato anche per facilitare il riassorbimento del materiale placentare residuo, agendo sulle cellule trofoblastiche rimanenti. Alcuni studi suggeriscono una maggiore vulnerabilità a emorragie del post parto in gravidanze successive per le pazienti che hanno sperimentato questa complicanza. Pertanto, un monitoraggio accurato eviterà i problemi legati a questa rara complicanza tardiva, assicurando la salute materna a lungo termine.

Placenta Accreta: Un'Adesione Anomala e le Sue Gravi Conseguenze
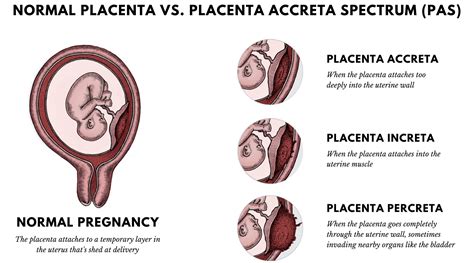
Si definisce Placenta Accreta (PA) quella condizione patologica in cui la placenta aderisce all’utero saldamente e con buon esito funzionale durante la gravidanza, ma non nel modo corretto, penetrando più profondamente nella parete uterina del normale. Questa condizione è nota agli anglosassoni come MAP (Morbidly Adherent Placenta) e rappresenta una grave complicanza ostetrica. Di norma, durante la gravidanza la placenta aderisce alla parete dell’utero, nella parte più alta (fondo uterino), e qui si sviluppa fino al momento della nascita, fornendo l’ossigeno e l’alimento al bambino tramite il cordone ombelicale. Questa adesione normale è mediata da uno strato specializzato dell'endometrio chiamato decidua basale, che funge da barriera tra la placenta e il muscolo uterino (miometrio).
La placenta accreta si ha quando, per un difetto o una mancanza della decidua basale, essa si estende oltre il limite superficiale dell’endometrio (chiamato strato di Nitabuch), fino a invadere il miometrio (lo strato muscolare dell’utero) con i villi coriali, le strutture che assorbono i nutrienti. In casi più gravi, la placenta può persino estendersi attraverso l'utero e invadere organi adiacenti come la vescica (placenta percreta) o il retto. Questo significa che la placenta è attaccata troppo saldamente all’utero, rendendo il suo distacco dopo il parto estremamente difficile o impossibile.
Il disturbo non compromette la gravidanza in quanto la funzione placentare è normale durante la gestazione; il bambino riceve regolarmente ossigeno e nutrienti e la crescita fetale è di solito adeguata. Tuttavia, la condizione predispone a una massiva emorragia post-partum, che è una delle principali cause di morbilità e mortalità materna. Questo avviene dato che la membrana non viene subito espulsa e si stacca dalla cavità uterina con molta difficoltà o solo in parte, lasciando i vasi sanguigni materni aperti e causando un sanguinamento ininterrotto. Questa grave emorragia aumenta i rischi di shock emorragico, coagulopatie e la necessità di trasfusioni massive di sangue. Inoltre, aumenta il rischio di infezioni post-partum, che possono essere potenzialmente letali. L’accretismo placentare è responsabile del 50-65% delle isterectomie post-partum, ovvero la rimozione chirurgica dell'utero, una misura salvavita in questi casi. È allarmante notare che nel 66% di questi casi, in anamnesi vi è almeno un pregresso taglio cesareo, evidenziando una forte correlazione. Negli Stati Uniti, dove i tassi di parto cesareo sono aumentati costantemente, sono aumentati anche i tassi di placenta accreta, suggerendo un legame diretto tra le due condizioni.
Fattori di Rischio e Diagnosi della Placenta Accreta
Aver avuto un parto cesareo in una gravidanza pregressa o avere la placenta previa (una condizione in cui la placenta si impianta sulla cervice) nella gravidanza in corso aumentano fortemente il rischio di placenta accreta. La cicatrice uterina di un precedente taglio cesareo può, infatti, indebolire la parete uterina e alterare la decidua basale, favorendo l'invasione placentare. Se sono presenti entrambi questi fattori, cioè una placenta previa su una cicatrice da cesareo, il rischio aumenta notevolmente, trasformandosi in una condizione di elevatissima allerta.
Altri fattori di rischio includono l'età materna avanzata, specificamente l'età di almeno 35 anni, che può essere associata a cambiamenti nella parete uterina. Anche gravidanze multiple precedenti possono aumentare il rischio, a causa di potenziali alterazioni della parete uterina accumulate nel tempo. La presenza di fibromi sotto la mucosa uterina (endometrio) può alterare la superficie di impianto della placenta. Un pregresso intervento chirurgico uterino diverso dal parto cesareo, compresa l’asportazione di fibromi (miomectomia), può lasciare cicatrici che predispongono all'accretismo. Infine, disturbi della mucosa uterina, come la sindrome di Asherman (caratterizzata da cicatrizzazione dell’epitelio uterino dovuta a infezione o intervento chirurgico), possono creare condizioni sfavorevoli per l'impianto placentare normale.
La diagnosi precoce è di vitale importanza per poter pianificare le strategie di intervento più adeguate e migliorare l'esito materno-fetale. Se una donna presenta fattori di rischio di placenta accreta, i medici eseguono periodicamente un’ecografia durante la gravidanza per verificare l’eventuale presenza di questa complicanza. L’ecografia, mediante un dispositivo manuale posizionato sull’addome (ecografia addominale) o all’interno della vagina (ecografia transvaginale), può essere eseguita periodicamente a partire da 20-24 settimane di gravidanza, osservando segni specifici di invasione placentare. Se l’ecografia non è chiara o non fornisce tutte le informazioni necessarie per una diagnosi definitiva, potrebbe essere eseguita una risonanza magnetica per immagini (RMI), che offre una migliore risoluzione dei tessuti molli e può delineare con maggiore precisione l'estensione dell'invasione placentare.
Durante il parto, si sospetta placenta accreta nei seguenti casi, che richiedono un'immediata risposta clinica: se la placenta non viene espulsa entro 30 minuti dalla nascita del bambino, se i medici non riescono a separare la placenta dall’utero con le mani durante la revisione della cavità uterina, o se i tentativi di rimozione della placenta provocano un’emorragia profusa e incontrollabile. Questi segnali clinici indicano una forte adesione placentare e richiedono un intervento tempestivo per gestire la situazione critica.
Trattamento della Placenta Accreta: Strategie e Considerazioni
Se i medici identificano una placenta accreta prima del parto, di solito si procede con un parto cesareo seguito dall’asportazione dell’utero, una procedura nota come isterectomia cesarea. Questa pianificazione è cruciale per la sicurezza materna e fetale. Nel periodo di gestazione in presenza di una placenta accreta, di solito attorno alle 34 settimane si programma un parto cesareo seguito dall’asportazione dell’utero (isterectomia cesarea) per prevenire complicanze potenzialmente letali, bilanciando la maturità fetale con il rischio materno di emorragia massiva. Per questa procedura, il bambino viene dapprima partorito mediante taglio cesareo, quindi si procede all’asportazione dell’utero con tutta la placenta, lasciandola attaccata per evitare di stimolare il sanguinamento. In genere, questa procedura contribuisce a prevenire una perdita di sangue potenzialmente letale che si potrebbe verificare se la placenta rimanesse in sede dopo il parto, o se si tentasse di rimuoverla con la forza.
Tuttavia, si tratta di una procedura chirurgica maggiore che può causare complicanze significative. Una delle principali è l'emorragia profusa, che può verificarsi anche con un intervento pianificato, richiedendo trasfusioni di sangue e prodotti ematici. Inoltre, se l’intervento dura molto a lungo e/o richiede un lungo riposo a letto successivamente, possono formarsi dei coaguli di sangue nelle gambe o nella pelvi (trombosi venosa profonda). Questi coaguli possono spostarsi nel torrente ematico e bloccare un’arteria nei polmoni, una condizione estremamente grave e potenzialmente fatale chiamata embolia polmonare. L’isterectomia cesarea deve essere eseguita da un chirurgo esperto, idealmente un ginecologo-oncologo o un chirurgo pelvico specializzato, e presso un ospedale dotato delle apparecchiature adatte per gestire le complicanze, inclusa una banca del sangue ben fornita e un'unità di terapia intensiva, assicurando la massima sicurezza per la paziente.
Per le donne per le quali è importante mantenere la possibilità di avere figli, i medici possono tentare di preservare l’utero con varie tecniche. Queste alternative, tuttavia, comportano rischi maggiori di emorragia post-operatoria e richiedono un monitoraggio molto attento, talvolta con l'uso di farmaci come il metotrexato per favorire il riassorbimento del tessuto placentare residuo, o procedure di embolizzazione dei vasi uterini. Tali decisioni devono essere valutate attentamente caso per caso, tenendo conto della gravità dell'accretismo, dell'estensione dell'invasione e delle condizioni generali della paziente, con un'accurata discussione sui rischi e benefici. La decisione terapeutica è sempre individualizzata e monitorata in ciascuna paziente dal medico specialista esperto nel campo.
Placenta previa: cos'è e cosa comporta | Ostetrica risponde
Il Distacco Intempestivo di Placenta Normalmente Inserita: Un'Emergenza Ante Partum
Il distacco della placenta, definito non a caso “distacco intempestivo di placenta normalmente inserita”, rappresenta una grave complicazione della gravidanza che riguarda circa una donna su 100 e fa parte delle emorragie ante partum. Queste ultime sono patologie che causano perdite di sangue dai genitali nel corso della seconda metà della gravidanza, tipicamente dopo la 20ª settimana di gestazione. È infatti una patologia ostetrica che si verifica quando la placenta si distacca prematuramente dalla sua sede d’impianto (la parete uterina) durante la gravidanza, prima della nascita del bambino. Questo distacco può essere parziale o completo e causa la formazione di un ematoma tra la placenta e la parete uterina.
Le complicanze più gravi sono legate alla perdita di sangue causata dal distacco, che può essere interna (occulta) o esterna (con perdite vaginali). L'emorragia può portare a uno shock ipovolemico per la madre, con possibile sviluppo di problemi alla coagulazione (coagulopatia da consumo) e renali, a causa della ridotta perfusione sanguigna agli organi vitali. Per il feto, il distacco placentare compromette l'apporto di ossigeno e nutrienti, portando a sofferenza fetale acuta o, nei casi più gravi, a morte intrauterina o nascita prematura con i rischi correlati all'immaturità. La gravità del distacco di placenta dipende, in modo principale, dalla sua classificazione, che rispecchia a sua volta l’entità del distacco (parziale o completo) e la sua localizzazione (marginale o centrale). Un distacco centrale e più esteso, per esempio, è generalmente più grave.
Non sempre è possibile individuare in modo specifico la causa di un distacco di placenta, ma esistono dei fattori di rischio e delle condizioni particolari predisponenti. Questi includono ipertensione materna (cronica o gestazionale), pre-eclampsia, traumi addominali (incidenti stradali, cadute), consumo di cocaina o fumo di sigaretta, età materna avanzata, rottura prematura delle membrane, e pregressi episodi di distacco placentare. L’inizio del distacco di placenta è spesso inaspettato, improvviso e intenso e richiede un trattamento immediato. Una volta avvenuto, il processo di distacco non può purtroppo essere risolto definitivamente tornando alla condizione precedente; la placenta, una volta distaccata, non può riattaccarsi efficacemente alla parete uterina.
Come Riconoscere e Gestire il Distacco di Placenta
I sintomi nella maggior parte dei casi sono abbastanza caratteristici, ma è importante notare che non sempre avvengono contemporaneamente e non sono sempre evidenti o specifici fin dall’esordio, rendendo talvolta la diagnosi difficile. Le perdite di sangue sono il primo campanello d’allarme, anche se non sempre indicano un distacco di placenta o hanno un significato patologico. Il sanguinamento può variare da una piccola macchia a un'emorragia profusa, e il colore può essere rosso vivo o scuro, a seconda del tempo trascorso e della localizzazione dell'ematoma. Tuttavia, le perdite di sangue in gravidanza, di qualsiasi entità o colore, non vanno comunque mai sottovalutate. Nel caso si verificassero, una visita e un’ecografia tempestive saranno indispensabili per fare una diagnosi e prevenire situazioni di emergenza più gravi, consentendo un intervento rapido e appropriato.
Oltre alle perdite ematiche, altri sintomi possono includere dolore e contrazioni uterine. Il dolore può essere acuto o ingravescente, continuo o intermittente, a livello dell’addome (spesso descritto come un dolore lancinante o un forte crampo) o in regione lombare. L'utero può apparire teso e dolorabile alla palpazione, con contrazioni frequenti e talvolta tetaniche, che non si risolvono. Possono manifestarsi anche sintomi secondari come nausea e vomito, dovuti al dolore intenso o allo stato di shock. La condizione fetale, monitorata attraverso il cardiotocografo, può mostrare segni di sofferenza come alterazioni del battito cardiaco.
La paziente che ha avuto un distacco di placenta grave deve essere sempre stabilizzata, e ciò può richiedere un’eventuale trasfusione di sangue e la somministrazione di liquidi endovena per ripristinare il volume di sangue a seguito delle perdite e contrastare lo shock. L'approccio terapeutico dipende dalla gravità del distacco, dall'età gestazionale e dalla condizione materna e fetale. Può prevedere un trattamento immediato, spesso con parto cesareo d'urgenza per salvare madre e bambino, o, in casi molto lievi e con feto immaturo, una condotta di attesa con monitoraggio intensivo.
C’è qualcosa che si può fare per prevenire il distacco di placenta? Sebbene non sempre sia prevenibile, l’unica risposta è quella di adottare il più possibile uno stile di vita sano, limitando quelli che sono alcuni dei fattori predisponenti e ottimizzando la salute generale materna. Questo include non abusare di farmaci, non fare uso di droghe ed evitare il fumo di sigaretta per tutta la gravidanza, poiché queste sostanze possono danneggiare i vasi sanguigni placentari e uterini. È inoltre fondamentale monitorare attentamente la pressione sanguigna secondo le indicazioni della propria ostetrica o del proprio ginecologo, gestendo l'ipertensione, e informarsi per saper riconoscere i segnali di eventuali infezioni vaginali o urinarie, trattandole tempestivamente, poiché le infezioni possono contribuire all'infiammazione e al distacco.
Distinzione tra Distacco di Placenta e Distacco Amniocoriale
È importante chiarire se si può parlare di vero e proprio distacco di placenta nel primo trimestre. In letteratura medica, il distacco intempestivo di placenta normalmente inserita, con le sue gravi complicanze, caratterizza la seconda metà della gravidanza, in genere dopo la 20^ settimana di gestazione. A questa epoca, la placenta è pienamente formata e la sua separazione prematura ha implicazioni critiche. Tuttavia, ciò non significa che la placenta non possa subire modificazioni e presentare aree di distacco anche prima di quell’epoca gestazionale.
In questi casi precoci, si parla piuttosto di “distacco amniocoriale”, lo scollamento dei due tessuti che formano la placenta (ovvero il sacco amniotico e il sacco coriale) dalla parete uterina. Questa condizione si manifesta come un lieve distacco della placenta che può dare origine a un piccolo ematoma visibile ecograficamente o causare piccole perdite di sangue e piccole contrazioni nelle prime settimane della gravidanza. Sebbene possa essere fonte di ansia per la futura mamma, il distacco amniocoriale è spesso meno grave del distacco intempestivo tardivo e, nella maggior parte dei casi, si risolve spontaneamente con un adeguato riposo e monitoraggio, senza compromettere l'esito della gravidanza. Questa distinzione è cruciale per la diagnosi e la gestione, poiché le implicazioni e i trattamenti possono variare significativamente tra le condizioni del primo trimestre e il distacco intempestivo che si verifica più avanti nella gravidanza, con la necessità di rassicurare le pazienti e fornire un'assistenza mirata.