L'esperienza di desiderare un figlio e affrontare le difficoltà nel concepire può catapultare chiunque in un vortice di emozioni intense. L'infertilità ti mette sulle montagne russe delle emozioni, generando sentimenti di colpa, vergogna, rabbia, impotenza o incertezza. Queste sensazioni, se prolungate, non fanno altro che aumentare i livelli di stress durante un trattamento di fertilità. Molti pazienti cercano semplicemente di capire perché qualcosa che per altri sembra così semplice, per loro comporti un tale dispendio emotivo e una così profonda medicalizzazione di un processo intimo come la gravidanza. In questo contesto, la relazione tra stress, in particolare i livelli elevati dell'ormone cortisolo, e gli esiti della gravidanza, inclusa la possibilità di un aborto spontaneo, è diventata un'area di crescente interesse scientifico e clinico.
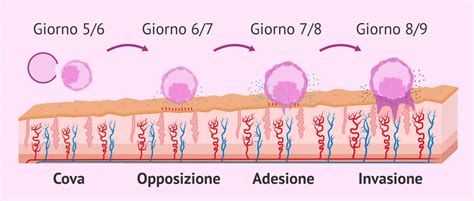
Il cortisolo, spesso etichettato come "ormone dello stress", svolge un ruolo cruciale in numerose funzioni fisiologiche. Tuttavia, quando la sua concentrazione rimane alta in modo persistente, può avere implicazioni significative non solo per il benessere generale ma anche per i delicati processi riproduttivi e gestazionali. Comprendere questa interconnessione è fondamentale per offrire un supporto adeguato e mirato a coloro che intraprendono il percorso della fertilità e della gravidanza, riconoscendo la complessità che lega la mente e il corpo in uno degli eventi più trasformativi della vita umana.
Lo Stress e l'Infertilità: Un Percorso Emotivo Complesso e l'Importanza del Supporto
Il cammino verso la genitorialità, soprattutto quando si incontrano ostacoli come l'infertilità, è intrinsecamente carico di stress. I pazienti conoscono bene il bagaglio di emozioni con cui viaggiano, dovendo fare i conti con un processo intimo che, in molti casi, si trasforma in un percorso altamente medicalizzato. Questa pressione emotiva, combinata con le incertezze e le speranze legate ai trattamenti di riproduzione assistita, può innescare un aumento significativo dei livelli di stress e, di conseguenza, dell'ormone cortisolo.
Un'alta concentrazione di cortisolo, infatti, potrebbe ridurre la probabilità di rimanere incinta. Riconoscendo questa dinamica, centri come IVF-Life hanno progettato una medicina riproduttiva che pone il paziente al centro di tutto il processo, con l'obiettivo esplicito di ridurre lo stress durante un trattamento di fertilità. La figura dell'assistente personale, ad esempio, è fondamentale. Il suo ruolo è consigliare, informare e accompagnare il paziente dal primo contatto con la clinica, passando per le varie tappe, fino alla nascita del bambino. Questo approccio garantisce che ogni caso venga studiato in maniera unica e personalizzata, individuando il trattamento adatto e offrendo tassi di gravidanza realistici.
Il medico specialista, in modo vicino ma senza creare false speranze, parla delle probabilità di successo tenendo conto anche dello stress durante il trattamento. L'approccio per affrontare lo stress viene spesso suddiviso in tre fasi. La prima fase mira a ridurre l'incertezza, fornendo informazioni trasparenti su trattamenti e test, nonché su ciascun passaggio. La seconda fase si concentra sulla massima personalizzazione del trattamento, spiegando tassi e aspettative realistiche. È riconosciuto che gran parte del successo del trattamento dipende dalle competenze degli embriologi; per questo, le informazioni offerte devono essere chiare, trasparenti ed empatiche. Il team di embriologia, infatti, si occupa della fecondazione, del monitoraggio e della selezione dell’embrione migliore per il transfer.
Per avvicinare il paziente al complesso processo dello sviluppo embrionale fino allo stadio di blastocisti (5° o 6° giorno), vengono spesso mostrati video esplicativi. Non è raro che i pazienti affermino di non aver mai visto l’evoluzione dell’embrione così da vicino. Dalla puntura, ogni giorno vengono informati sugli ovociti ottenuti, sia propri che da donatrice, spiegando senza limiti di tempo la maturità, la qualità del seme e la fecondazione ottenuta. Quotidianamente, vengono fornite informazioni sulla divisione embrionaria e sulla qualità degli embrioni. Il trasferimento embrionale è un giorno chiave per i pazienti, e in questo momento, gli embriologi entrano per spiegare i risultati del ciclo, lo sviluppo degli embrioni e i motivi della scelta dell’embrione da trasferire.
Raquel Pascual, psicologa e direttrice di IVF-Life Madrid, sottolinea l'importanza di considerare il benessere emotivo prima e durante un trattamento di fertilità, suggerendo che non bisogna escludere le terapie alternative, poiché il benessere emotivo si raggiunge grazie alla somma di diversi fattori.
Il Cortisolo Elevato: Un Fattore di Rischio Significativo per l'Aborto Spontaneo Precoce
Numerose evidenze suggeriscono che la maggior parte degli aborti spontanei avvenga precocemente, in particolare nelle prime tre settimane che seguono il concepimento. In questo contesto, lo stress materno è stato proposto come una possibile causa per molti aborti spontanei senza apparenti altre motivazioni. Un'indagine pionieristica, pubblicata sulla rivista dell'Accademia Americana delle Scienze PNAS da Pablo Nepomnaschy del National Institute of Environmental Health Sciences, National Institutes of Health, Research Triangle Park, ha offerto la prima dimostrazione concreta di questa correlazione.
Lo studio ha coinvolto 61 donne di una comunità rurale del Guatemala, monitorando i campioni di urine per tre settimane dal concepimento per accertare lo stato di gravidanza e il livello di cortisolo, l'ormone dello stress. Delle 22 gravidanze rilevate, solo 9 sono giunte a termine, mentre 13 si sono risolte in un aborto entro le prime tre settimane dal concepimento. I risultati sono stati particolarmente significativi: l'aborto si è verificato nel 90% delle gravidanze di donne che avevano livelli alti di cortisolo nelle urine, contro solo il 33% delle gravidanze che mostravano livelli normali di cortisolo. Ciò equivale a un rischio di aborto spontaneo di 2,7 volte superiore se il livello di cortisolo è elevato.
Gli esperti ipotizzano che il livello di cortisolo in aumento possa indicare una condizione generale precaria della salute della donna, agendo come una sorta di allarme endogeno che mette il suo organismo al corrente del rischio di portare avanti la gravidanza in quelle circostanze. Questo meccanismo, sebbene potenzialmente protettivo in termini evolutivi, si traduce in un esito indesiderato per la donna che desidera ardentemente portare a termine la gravidanza.
Questa ricerca non solo rafforza l'idea che lo stress psicosociale sia un fattore da considerare attentamente nelle prime fasi della gravidanza, ma fornisce anche una base biologica, individuando il cortisolo come mediatore chiave. La comprensione di questi meccanismi è fondamentale per sviluppare strategie preventive e di supporto più efficaci.
L'Impatto Fisiologico dello Stress sull'Impianto Embrionale e la Gravidanza
L'impianto embrionale rappresenta uno degli eventi più delicati e determinanti del processo riproduttivo umano, richiedendo una complessa sincronizzazione tra la qualità dell’embrione, la recettività endometriale e il microambiente uterino. Lo stress, sia fisico che psicologico, può alterare significativamente questi meccanismi, riducendo indirettamente le probabilità di successo dell'impianto, soprattutto nei contesti di procreazione medicalmente assistita (PMA). Sebbene non vi sia un consenso assoluto sul suo impatto diretto come unica causa di fallimento, le evidenze scientifiche attuali suggeriscono che lo stress prolungato possa compromettere diversi sistemi fisiologici coinvolti.
Stress, salute e malattia: la fisiologia dello stress
L'Asse HPA e l'Influenza Ormonale sul Progesterone
Lo stress attiva l’asse ipotalamo-ipofisi-surrene (HPA), che a sua volta provoca un rilascio prolungato di cortisolo, l'ormone principale dello stress. Questa attivazione può interferire con la produzione di gonadotropine (LH e FSH), ormoni cruciali per l'ovulazione, la luteinizzazione e la produzione di progesterone da parte del corpo luteo. Il progesterone è indispensabile per preparare l’endometrio all’impianto, promuoverne la decidualizzazione e mantenere un ambiente immunologicamente tollerante. Una diminuzione dei suoi livelli o un’alterazione della sua segnalazione possono compromettere la finestra d’impianto, riducendo la recettività endometriale nel momento cruciale.
Alterazioni del Sistema Immunitario Endometriale
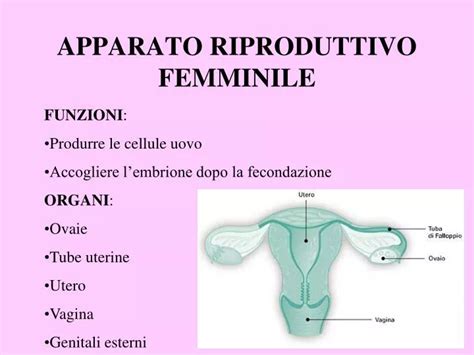
Il processo di impianto richiede un equilibrio immunitario finemente regolato, caratterizzato da una transizione da un ambiente inizialmente pro-infiammatorio a uno immunotollerante, che consenta l’invasione trofoblastica. Lo stress emotivo o fisico può alterare questa dinamica, promuovendo una risposta infiammatoria sistemica con un aumento di citochine come IL-6, TNF-α e IL-1β. Queste citochine possono modificare il profilo immunologico dell’endometrio, ostacolando la decidualizzazione, riducendo la tolleranza materna verso l’embrione e impedendo un’invasione trofoblastica corretta. Inoltre, lo stress materno influenza i livelli circolanti di marker infiammatori aumentando le citochine proinfiammatorie interleuchina IL-1β, IL-6 e il Tnf α e diminuendo la citochina antinfiammatoria IL-10. Livelli elevati di cortisolo, riducendo la sensibilità dei linfociti ai glucocorticoidi, portano a un aumento del rilascio di citochine, contribuendo a questo squilibrio.
Vasocostrizione e Riduzione del Flusso Sanguigno Uterino
Un altro meccanismo proposto è la riduzione del flusso sanguigno uterino associata allo stress, conseguente al rilascio di catecolamine (adrenalina e noradrenalina). Queste sostanze provocano vasocostrizione periferica, compromettendo la perfusione dell’endometrio. Un endometrio con vascolarizzazione insufficiente può non essere in grado di sostenere il processo d’impianto, poiché una corretta irrorazione è fondamentale per l’ancoraggio embrionale e lo sviluppo iniziale del trofoblasto.
Fattori Comportamentali Associati allo Stress
Lo stress non agisce solo attraverso meccanismi fisiologici diretti, ma è anche spesso associato a comportamenti che possono compromettere la fertilità e l’impianto. Tra questi, i disturbi del sonno, una dieta squilibrata, il consumo di alcol o tabacco, e una minore aderenza al trattamento. Questi fattori comportamentali, sebbene secondari ai meccanismi biochimici, contribuiscono alla creazione di un ambiente subottimale per l’impianto embrionale, soprattutto quando coesistono con cause mediche o strutturali di infertilità.
È importante notare che la credenza popolare spesso tende a colpevolizzare la donna, suggerendo che "Non puoi rimanere incinta perché sei ossessionata" o "Il giorno in cui ti rilasserai, vedrai come rimarrai facilmente incinta". Queste affermazioni, basate su aneddoti, sono terribili per le donne infertili, infondendo un senso di colpa per un aspetto che non possono controllare. Recenti analisi, come quella del dottor Jacky Boivin, hanno dimostrato che questa "ansia" o "ossessione" non è responsabile del mancato raggiungimento della gravidanza, fornendo un importante sollievo psicologico ai pazienti.
Lo Stress Cronico in Gravidanza e le sue Ripercussioni sullo Sviluppo Materno e Fetale
Durante la gravidanza, ogni futura mamma affronta una tempesta di emozioni e preoccupazioni. Lo stress è comune tra le donne in gravidanza; un sistema di monitoraggio della valutazione del rischio di gravidanza negli Stati Uniti ha rilevato che quasi il 75% delle madri dopo il parto ha riportato almeno un evento stressante importante nell’anno precedente al parto. I fattori di stress più comunemente citati includevano il trasferimento in un nuovo indirizzo, problemi con il partner, una malattia grave e il ricovero in ospedale di un membro della famiglia e l’incapacità di far fronte ad ulteriori spese.
Ma quando lo stress diventa cronico, non si tratta più solo di un disagio psicologico: il cortisolo, l’ormone dello stress, può attraversare la placenta e influenzare direttamente lo sviluppo del bambino. Il cortisolo non è intrinsecamente "cattivo"; anzi, questo ormone prodotto dalle ghiandole surrenali svolge funzioni essenziali durante la gravidanza: aiuta lo sviluppo polmonare del feto, regola il sistema immunitario materno e prepara il corpo al parto. Il problema sorge quando i livelli rimangono costantemente elevati a causa dello stress cronico.
Contrariamente a quanto molti credono, non è lo stress occasionale a creare problemi. Una giornata difficile al lavoro o una discussione in famiglia non compromettono la salute del bambino. È lo stress prolungato e intenso - quello che dura settimane o mesi - a rappresentare un rischio concreto. Quando il cortisolo materno raggiunge il feto attraverso la placenta, può interferire con alcuni processi di sviluppo cruciali. Tuttavia, è importante sottolineare che stiamo parlando di correlazioni, non di certezze matematiche. Il corpo umano ha meccanismi di protezione sofisticati, e la placenta filtra in parte il cortisolo materno, proteggendo il feto in misura variabile.
Lo stress cronico non colpisce solo il bambino. Le madri possono sperimentare sintomi fisici come mal di testa, problemi digestivi, insonnia e un sistema immunitario indebolito, che le rende più suscettibili alle infezioni. Dal punto di vista emotivo, lo stress cronico può sfociare in ansia, irritabilità, difficoltà di concentrazione e, nei casi più gravi, depressione. Il problema è che molte donne normalizzano questi sintomi considerandoli "tipici della gravidanza". In realtà, quando sono intensi e persistenti, potrebbero segnalare un sovraccarico di cortisolo che merita attenzione.
L'Interazione Neuroendocrina Materno-Placentare-Fetale
Lo stress materno può influenzare significativamente l'interazione neuroendocrina materno-placentare-fetale e le risposte immunitarie, portando a esiti negativi della nascita. È stato dimostrato che le influenze prenatali sul feto, definite come "programmazione fetale" (ipotesi di Barker), possono determinare la programmazione di singoli sistemi di organi o processi metabolici, con effetti che durano per tutta la vita del bambino. L’esempio più importante è l’associazione tra il basso peso alla nascita nel ritardo di crescita intrauterino e il rischio successivo di malattie cardiovascolari.
Oggi ci sono anche prove che l’esposizione prenatale può avere conseguenze sulla salute mentale. In uno studio, ad esempio, è stato riscontrato un aumento del rischio di suicidio nell’adolescenza e nell’età adulta nelle persone con basso peso alla nascita. Ulteriori studi mostrano un rischio significativamente maggiore di depressione in età adulta nei neonati pretermine e di basso peso alla nascita. Si ritiene che la chiave del legame fisiopatologico tra l’esposizione intrauterina a determinate condizioni e la successiva malattia psichiatrica sia mediata dall’asse dello stress del cortisolo. Questo è già evidente nell’esposizione allo stress intrauterino a breve termine, come dimostrato in studi recenti sulla relazione tra diversi fattori di stress legati alla modalità di nascita, i livelli di cortisolo e la percezione del dolore post-partum.
Inoltre, i figli di madri con una malattia psichiatrica hanno un rischio maggiore di ammalarsi in seguito. Questa complessità sottolinea come, nell'assistenza alla donna incinta con malattia mentale, si debbano prendere in considerazione i possibili effetti reciproci che includono: 1) la malattia mentale della donna, 2) l’unità utero-placentare e 3) il feto come secondo paziente.
Un gruppo interuniversitario israeliano, pubblicato su Psychosomatic Medicine, ha confermato questa relazione, concludendo che lo stress emozionale nella fase preconcezionale e gestazionale è associato a un aumentato rischio di aborto spontaneo. Questo studio ha paragonato gli aborti spontanei in due gruppi di donne provenienti da aree diverse: uno da una cittadina a 4 km dalla striscia di Gaza, una zona di guerra sottoposta a bombardamenti e allarmi continui, e l'altro da una zona meno stressante. I risultati hanno dimostrato un chiaro legame, riconducibile al ruolo dell'ormone ipotalamico CRH (corticotropin releasing hormone) che governa la cascata di eventi legati a un evento stressante. Sotto stress, aumenta la produzione di CRH che stimola la secrezione di cortisolo dalle ghiandole surrenali e interferisce anche con la produzione di ormoni sessuali, alterando la fertilità anche in fase preconcezionale. Questo studio, sebbene condotto in un contesto estremo, ha confermato una relazione universale: situazioni analoghe si verificano anche in contesti non bellici, come in caso di grave lutto familiare o di situazioni croniche stressanti in famiglia o sul lavoro.
Malattie Mentali e Abuso di Sostanze in Gravidanza: Complessità e Interazioni
Le malattie mentali hanno un impatto significativo sulla madre e sul feto, così come sullo sviluppo successivo del bambino. Al contrario, anche la gravidanza può influenzare la malattia stessa. La depressione durante la gravidanza non è rara; la sua prevalenza è stimata fino al 10% di tutte le gravidanze e tende ad aumentare. Le cause sono molteplici e vengono modellate in anticipo dal cambiamento ormonale, dai cambiamenti imminenti nelle circostanze di vita e dalla costellazione psicologica, oltre che dalla disposizione genetica.
Esistono molteplici interazioni tra la malattia mentale, l’organismo materno e il feto o il suo ambiente intrauterino. Queste sono in parte dovute a un effetto diretto, in parte mediate indirettamente dalla terapia farmacologica o da un principio attivo nel contesto dell’abuso di sostanze. Tali interazioni strutturate a matrice spesso non sono chiaramente separabili nella pratica clinica quotidiana. Tuttavia, è essenziale considerare i fattori individuali che influenzano sia la donna incinta che il bambino durante l’assistenza prenatale, al fine di ottenere il miglior risultato possibile per la madre e il bambino.
Deterioramento Diretto Dovuto alla Malattia
Le malattie mentali possono causare un deterioramento diretto della salute della madre e del feto attraverso disturbi del sonno, fattori di stress psicologico e/o sociale, disturbi alimentari (anoressia o mancato aumento di peso), o mancata osservanza delle cure prenatali. Il legame tra stress psicologico e complicazioni della gravidanza è ormai ben studiato. Il mediatore principale è l’ormone di rilascio della corticotropina (CRH), che in questo contesto è chiamato anche “coordinatore della risposta allo stress”. Il CRH svolge un ruolo importante non solo come mediatore del travaglio pretermine e possibilmente della nascita pretermine, ma anche nella riduzione della perfusione placentare, che può portare all’insufficienza placentare con ritardo di crescita intrauterino. Il ritardo di crescita spesso non si manifesta fino al terzo trimestre e a volte è difficile da riconoscere.
Compromissione Indiretta Attraverso i Farmaci
Le malattie mentali influenzano la gravidanza anche attraverso un meccanismo indiretto, mediato dalla terapia farmacologica. È possibile che l'uso diffuso di psicofarmaci, come l'aumento dell'uso di antidepressivi in gravidanza (soprattutto SSRI) dal 2% a circa l’8% negli ultimi dieci anni negli Stati Uniti, non rifletta un aumento generale della depressione, ma piuttosto la consapevolezza che i benefici degli psicofarmaci in gravidanza sono in molti casi superiori ai loro rischi. È ormai assodato che l’interruzione degli antidepressivi durante la gravidanza o addirittura prima del concepimento porta a un alto tasso di recidiva, fino al 75%. Inoltre, studi hanno dimostrato che la depressione di per sé porta a un esito peggiore della gravidanza, perché causa un frequente ritardo di crescita intrauterino e un aumento della prematurità, aggiungendosi a questo l’aumento del rischio di suicidio.
In vista di una gravidanza o all’inizio di una gravidanza, quindi, non si dovrebbe forzare in primo luogo l’interruzione del farmaco antidepressivo, ma si dovrebbe esaminare la possibilità di passare a un antidepressivo che sia meglio compatibile con la gravidanza. La teratogenicità, caratterizzata dall’induzione esogena di malformazioni degli organi, è un rischio maggiore durante la fase embrionale (fino alla fine dell’ottava settimana dopo il concepimento). La fase importante della teratogenicità si estende dalla seconda all’ottava settimana dopo il concepimento. Nella fase fetale successiva, la maggior parte degli organi ha completato le fasi più importanti della differenziazione, ma organi come il cervello continuano a svilupparsi. Le interazioni tra l’uso di droghe e lo sviluppo embrionale sono complesse e richiedono una valutazione individuale del rischio e un adeguamento della psicofarmacoterapia.
Influenza di una Malattia da Dipendenza
L’abuso di sostanze durante la gravidanza comporta rischi specifici, che variano a seconda della classe di sostanze e dei loro effetti diretti o indiretti sul feto e sulla placenta.
Abuso di nicotina: Ancora molto diffuso, l’abuso di nicotina porta in genere a due importanti patologie della gravidanza: prematurità e ritardo di crescita intrauterino. I meccanismi fisiopatologici sono principalmente legati alle sostanze vasoattive presenti nel fumo di sigaretta e agli effetti del monossido di carbonio sull’alimentazione transplacentare del feto. I programmi di disassuefazione dal fumo sono tra i metodi più efficaci per ridurre l’alto tasso di nascite pretermine.
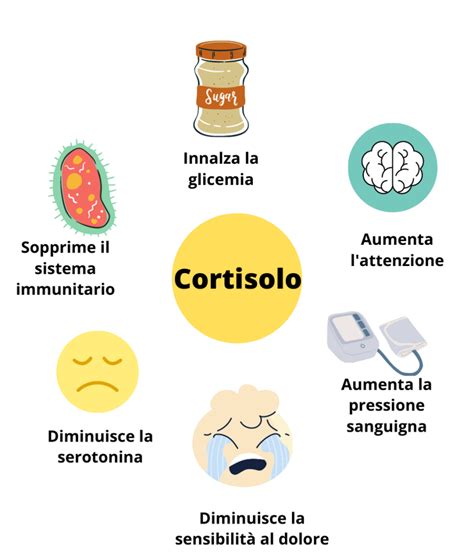
Abuso di etile (alcol): L’abuso di alcol in quantità significative ha gravi effetti sul feto, causando la sindrome alcolica embriofetale (FAS). Questa include microcefalia, malformazioni cardiache, disturbi dello sviluppo psicomotorio e psicosociale, oltre a dismorfia facciale tipica. Poiché l’alcol etilico attraversa facilmente la barriera placentare e ha un effetto tossico diretto sul cervello fetale in via di sviluppo, si raccomanda di ridurre al minimo il consumo di alcol.
Consumo di oppiacei: Il consumo di oppiacei (morfina, eroina, metadone, buprenorfina) durante la gravidanza porta alla sindrome di astinenza neonatale da oppiacei (NOWS) nel neonato, che si manifesta con tremori, pianto stridulo e crampi. La sostituzione orale con metadone o buprenorfina, sebbene non priva di rischi, presenta vantaggi rispetto all'abuso parenterale.
Cocaina, anfetamine: Questa classe di sostanze, con effetto vasoattivo dose-dipendente, è associata a ritardo di crescita intrauterino, pre-eclampsia, parto prematuro e un’alta incidenza di malformazioni fetali (es. gastroschisi). Il distacco prematuro della placenta è una complicanza acuta grave.
Tetraidrocannabinolo (cannabis): L’abuso di cannabis è molto diffuso e le possibili conseguenze includono ritardo di crescita intrauterino e prematurità. Il tetraidrocannabinolo attraversa la barriera placentare e può avere un impatto negativo sullo sviluppo neuropsicologico, influenzando il sistema endocannabinoide del feto.
Infezioni nei tossicodipendenti: I tossicodipendenti spesso soffrono di infezioni (epatite B e C, HIV, sifilide, clamidia, herpes genitale, vaginosi batterica, HPV) che possono avere conseguenze gravi sulla gravidanza e sul feto, come un aumento del rischio di parto prematuro o la trasmissione verticale al feto.
Gestione dello Stress e Strategie di Supporto per la Fertilità e la Gravidanza
La buona notizia è che esistono interventi efficaci e sicuri per ridurre i livelli di cortisolo durante la gravidanza e migliorare gli esiti riproduttivi. Prendersi cura del proprio benessere psicologico durante la gravidanza non è un lusso, ma una necessità sia per la mamma che per il bambino. La maggior parte dei bambini nati da mamme che hanno vissuto stress durante la gravidanza cresce sana e senza problemi, poiché il corpo femminile è straordinariamente adattivo e i meccanismi di protezione funzionano nella maggior parte dei casi. L’importante è riconoscere quando lo stress supera la soglia di normalità e non esitare a chiedere aiuto.
Stress, salute e malattia: la fisiologia dello stress
Riconoscere e Affrontare lo Stress
Lo stress genera sempre un malessere evidente, e diversi test psicologici validati sono utili al medico e allo psicologo per "misurarlo". È fondamentale distinguere lo stress acuto, occasionale e gestibile, dallo stress cronico, che dura settimane o mesi e rappresenta un rischio concreto. Questo stress cronico contribuisce al carico cumulativo dato dalla somma dell’esposizione allo stress per la maggior parte della vita, aumentando le risposte neurali o neuroendocrine. Quando i mediatori primari dello stress, come il cortisolo, le catecolamine (adrenalina) e le citochine, vanno oltre i limiti dei meccanismi omeostatici, si crea uno squilibrio prolungato che può sovraccaricare l’organismo e accelerare processi patologici.
Tecniche di Gestione dello Stress
È possibile imparare a gestire lo stress con opportune tecniche, che hanno anche l'innegabile vantaggio di essere prive di qualsiasi effetto collaterale.
Meditazione e Mindfulness: La meditazione è un esercizio mentale che migliora l’attenzione e l’autoregolazione emotiva. Alcuni tipi includono consapevolezza, respirazione, recitazione di mantra e visualizzazioni. Si tratta di una forma di elaborazione esperienziale che permette di osservare le istanze da una prospettiva più ampia. La mindfulness e la meditazione mostrano risultati misurabili nella riduzione del cortisolo, anche con solo 10-15 minuti al giorno.
Esercizio Fisico: È una forma di attività fisica pianificata, strutturata e ripetitiva, prodotta dalla contrazione dei muscoli scheletrici, che porta a un aumento del dispendio energetico. È noto che l’esercizio aiuta a prevenire e curare le malattie metaboliche o cardiovascolari ed è stato dimostrato che riduce i sintomi depressivi. I benefici dell’esercizio moderato durante la gravidanza abbracciano sia le capacità fisiche che quelle mentali.

Scrittura Espressiva: Questa pratica implica una riflessione personale e spesso emotiva di pensieri o ricordi, concentrandosi sui dettagli dei propri sentimenti mentre si scrive. L'obiettivo è alleviare potenzialmente il trauma emotivo. Scrivere per 15 minuti al giorno per almeno 3 giorni consecutivi ha dimostrato di aiutare a razionalizzare i pensieri, liberare il disagio emotivo e migliorare lo stato psicologico generale, specialmente dopo eventi traumatici come un aborto spontaneo.
Supporto Sociale: Le donne con una rete di sostegno solida mostrano livelli di cortisolo significativamente più bassi. Questo include non solo partner e famiglia, ma anche gruppi di supporto per future mamme, che possono fornire un ambiente di condivisione e comprensione.
Intervento Specializzato e Pianificazione Preventiva
Non tutti i tipi di stress sono gestibili con tecniche di autoaiuto. Situazioni come violenza domestica, problemi economici gravi, lutti o disturbi d’ansia preesistenti richiedono un intervento specialistico. La psicoterapia cognitivo-comportamentale si è dimostrata sicura ed efficace durante la gravidanza. In casi selezionati, anche alcuni farmaci possono essere utilizzati sotto stretto controllo medico, valutando sempre il rapporto rischio-beneficio.
In particolare, l’assistenza alle donne in gravidanza con dipendenza richiede un concetto di assistenza globale che includa sempre più l’ambiente sociale della paziente e le risorse esistenti. L’assistenza medica ostetrica o prenatale specifica si concentra sulla prevenzione, sulla diagnosi precoce e sulla terapia dei possibili effetti, basandosi su pilastri fondamentali:
Pilastro I: La Consulenza Preconcezionale: Deve essere effettuata dal ginecologo/ostetrica insieme o in consultazione con lo psichiatra responsabile. Idealmente, prima di sospendere la contraccezione, si dovrebbe elaborare un piano appropriato per la gravidanza, cercando di pianificare la gravidanza nel momento più favorevole rispetto alla malattia mentale. Inoltre, devono essere considerati aspetti terapeutici (scelta dei farmaci) e preventivi (profilassi multivitaminica/acido folico, riduzione o interruzione dell’abuso di sostanze).
Pilastro II: L’Esame Ecografico Prenatale Specializzato: È l’elemento più importante nella diagnosi di sviluppi intrauterini patologici. Le malformazioni fetali possono talvolta essere rilevate precocemente (12ª settimana di gravidanza). Questo esame è di particolare importanza perché molte malformazioni (ad esempio quelle cardiache) sono difficili da diagnosticare e la diagnosi precoce può migliorare significativamente l’esito successivo del bambino. Una consulenza dettagliata e non direttiva sulle possibilità di diagnosi prenatale deve avvenire in anticipo, compreso il “diritto di non sapere”. In alcuni casi, malformazioni gravi possono essere trattate intrauterine, mentre la terapia postnatale non sarebbe più possibile. In una costellazione corrispondente con grave compromissione psicologica della paziente, può essere necessario prendere in considerazione un aborto. Altri punti focali della diagnostica sono gli esami ecografici longitudinali e ravvicinati della lunghezza del collo dell’utero, della crescita intrauterina e dell’emodinamica fetale e uteroplacentare (esami Doppler). Oggi è possibile prevedere il ritardo di crescita intrauterino o la pre-eclampsia nelle prime fasi della gravidanza, grazie alle misurazioni del flusso sanguigno e a ulteriori test biochimici.
- Pilastro III: Interventi Terapeutici: In caso di malformazioni fetali, consistono nella prevenzione della prematurità con misure mediche (ad esempio, terapia con progesterone) o chirurgiche (ad esempio, cerchiaggio) appropriate. Soprattutto in caso di aumento del rischio di prematurità, la terapia fetale mediante l’applicazione di glucocorticoidi transplacentari correttamente dosati (“induzione della maturazione polmonare”) è spesso centrale, in quanto può ridurre la morbilità e la mortalità fetale del 50%.
La ricerca sugli effetti del cortisolo in gravidanza serve a informare, non a terrorizzare. Promuovere il benessere emotivo non solo migliora l’esperienza della paziente, ma può anche contribuire a risultati clinici migliori.