Il concepimento è un processo complesso che, talvolta, può presentare delle sfide. Quando una coppia desidera attivamente una gravidanza e questa tarda ad arrivare, è fondamentale esplorare tutte le possibili cause che potrebbero ostacolare la fertilità. In questo contesto, lo spermiogramma emerge come un esame di laboratorio di primaria importanza, offrendo una finestra dettagliata sulla salute riproduttiva maschile. Attraverso un'analisi approfondita del liquido seminale, questo test permette di valutare una serie di parametri cruciali, identificando eventuali anomalie che potrebbero influenzare la capacità di concepimento.
Cos'è lo Spermiogramma e Cosa Indaga
Lo spermiogramma, noto anche come esame del liquido seminale, è un'indagine diagnostica essenziale per valutare la qualità degli spermatozoi e, di conseguenza, la fertilità maschile. Questo esame non si limita a contare gli spermatozoi, ma ne analizza in modo completo la forma (morfologia), la capacità di movimento (motilità) e il numero (concentrazione). Oltre a questi parametri microscopici, lo spermiogramma esamina anche le caratteristiche chimico-fisiche del liquido seminale, fornendo un quadro ancora più completo.
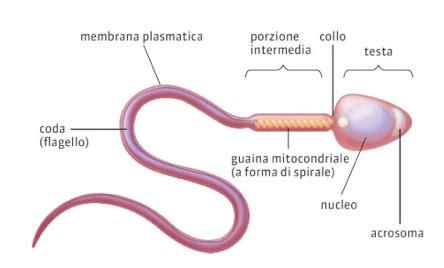
Le caratteristiche chimico-fisiche valutate includono il colore e l'aspetto del liquido, il suo volume, il pH (un indicatore di acidità o alcalinità), il tempo necessario per la fluidificazione (il passaggio da uno stato gelatinoso a uno più liquido) e la viscosità. Vengono inoltre ricercate specifiche sostanze chimiche, come il fruttosio, la cui presenza o assenza può fornire indicazioni sullo stato delle ghiandole accessorie dell'apparato riproduttivo maschile.
Sul piano microscopico, l'analisi si concentra sulla concentrazione degli spermatozoi, ovvero il numero di cellule mobili presenti in un'unità di volume (solitamente un millilitro), e sulla motilità, che valuta la capacità degli spermatozoi di muoversi in modo efficace. La morfologia degli spermatozoi, che studia la loro forma e struttura, è altrettanto cruciale, poiché spermatozoi con forme anomale potrebbero avere difficoltà a fecondare un ovocita. Infine, vengono ricercate altre cellule presenti nel liquido seminale, come precursori degli spermatozoi, globuli rossi o globuli bianchi (leucociti). La presenza di un numero elevato di leucociti, ad esempio, può essere indicativa di un'infezione in corso.
La Spermiocoltura: Alla Ricerca di Infezioni
In aggiunta allo spermiogramma, può essere eseguito un esame colturale del liquido seminale, noto come spermiocoltura. Questo test ha lo scopo di identificare la presenza di eventuali infezioni batteriche o micotiche, ricercando microorganismi specifici che potrebbero compromettere la fertilità o causare altre problematiche. Tra i patogeni ricercati figurano batteri comuni come Haemophilus spp., Neisseria gonorrhoeae, Chlamydia trachomatis, Mycoplasma hominis, Ureaplasma urealyticum, oltre a germi opportunisti (come Stafilococchi e Streptococchi) e miceti (come la Candida spp.). La presenza di queste infezioni può influenzare negativamente la motilità e la vitalità degli spermatozoi, rendendo più difficile il concepimento.
Quando Eseguire lo Spermiogramma: Indicazioni Cliniche
Lo spermiogramma è uno strumento diagnostico fondamentale nella valutazione della fertilità maschile. Viene generalmente raccomandato in diverse situazioni cliniche:
- Difficoltà nel concepimento: È la prima indagine da effettuare dopo un anno di tentativi di gravidanza naturale infruttuosi, soprattutto se la partner ha più di 35 anni.
- Valutazione post-vasectomia: Dopo una vasectomia, l'esame è necessario per confermare l'efficacia della procedura, verificando l'assenza di spermatozoi nel liquido seminale.
- Presenza di patologie o interventi: L'esame è indicato in uomini che hanno sofferto di malattie o sono stati sottoposti a interventi che potrebbero aver compromesso la fertilità, come tumori testicolari, varicocele o infezioni del tratto genitale.
- Indagini pre-concezionali: Può essere richiesto come parte di un controllo generale prima di intraprendere una gravidanza, specialmente se vi sono fattori di rischio noti.
- Monitoraggio di terapie: In alcuni casi, può essere utilizzato per monitorare l'efficacia di trattamenti volti a migliorare la fertilità maschile.
È importante notare che uno spermiogramma con parametri considerati "normali" non garantisce automaticamente la fertilità, così come valori alterati non implicano necessariamente infertilità assoluta. La valutazione del risultato deve sempre essere contestualizzata da un'approfondita anamnesi clinica e da un parere specialistico.
Norme di Preparazione e Istruzioni per la Raccolta del Campione
Una corretta preparazione e una raccolta scrupolosa del campione seminale sono essenziali per garantire l'accuratezza dei risultati dello spermiogramma. Le indicazioni generali includono:
- Astinenza eiaculatoria: È richiesto un periodo di astinenza sessuale che va da un minimo di 2 a un massimo di 7 giorni prima della raccolta. Molti specialisti consigliano un intervallo di 48-72 ore, poiché periodi di astinenza troppo prolungati potrebbero ridurre la motilità degli spermatozoi, mentre un'astinenza troppo breve potrebbe limitare il volume del campione.
- Benessere fisico: La raccolta dovrebbe avvenire in un periodo di sostanziale benessere fisico. Episodi febbrili (temperatura corporea >= 37.5°C) e l'assunzione di antibiotici nei 60 giorni precedenti la raccolta possono alterare temporaneamente la qualità del liquido seminale. In caso di infezioni virali o episodi febbrili, è consigliabile posticipare l'esame.
- Igiene: Prima della raccolta, è fondamentale provvedere a un'accurata igiene delle mani e dei genitali.
- Contenitore sterile: Il liquido seminale deve essere raccolto direttamente in un contenitore sterile (barattolo), fornito dal laboratorio, da aprire immediatamente prima dell'uso. Sul contenitore vanno indicate le informazioni del paziente (Cognome, Nome, Data di nascita) e l'ora della raccolta.
- Raccolta completa: È cruciale raccogliere l'intero campione seminale. La composizione del liquido varia nelle diverse parti dell'eiaculato, pertanto anche una piccola perdita può pregiudicare l'esito dell'analisi.
- Segnalazione di eventuali problemi: Al momento della consegna del campione, è importante segnalare al personale di laboratorio eventuali difficoltà incontrate durante la raccolta, l'eventuale perdita, anche minima, di una parte del liquido, o la richiesta specifica di un esame colturale (spermiocoltura).
La raccolta può essere effettuata sia presso la struttura sanitaria sia a domicilio. In caso di raccolta a domicilio, il campione deve essere consegnato entro un massimo di 60 minuti dalla raccolta. Durante il trasporto, è fondamentale mantenere il contenitore in posizione verticale, evitare di capovolgerlo per prevenire fuoriuscite e minimizzare il traumatismo cellulare. È altresì importante evitare brusche variazioni di temperatura; il campione dovrebbe essere mantenuto a una temperatura corporea (vicino al corpo) durante il trasporto e non lasciato a temperatura ambiente per un periodo prolungato.
Preparazione allo Spermiogramma - Regole da seguire perché un esame seminale sia attendibile
Parametri Chiave Analizzati nello Spermiogramma
Lo spermiogramma analizza una vasta gamma di parametri, sia macroscopici che microscopici, per fornire una valutazione completa della fertilità maschile.
Parametri Macroscopici
- Volume: Misura la quantità totale di sperma emesso durante l'eiaculazione. Secondo le linee guida dell'Organizzazione Mondiale della Sanità (OMS), un volume normale è considerato pari o superiore a 1.5 ml. Un volume insufficiente può indicare problemi alle vescichette seminali o una loro assenza congenita.
- Colore e Aspetto: Il liquido seminale normale presenta un colore grigio opalescente. Un aspetto lattescente o giallognolo può indicare la presenza di leucociti, contaminazione urinaria o alterazioni delle vescichette seminali. Un colorito rosso (ematico) suggerisce la presenza di sangue. Un liquido troppo trasparente può indicare un basso numero di spermatozoi.
- pH: Il pH del liquido seminale è normalmente basico, con valori compresi tra 7.2 e 7.8. Un pH acido (inferiore) può suggerire un blocco delle vescichette seminali, mentre un pH alcalino (superiore) può essere indice di infezione.
- Fluidificazione: Poco dopo l'eiaculazione, lo sperma coagula per poi fluidificarsi nell'arco di 10-30 minuti grazie all'azione di enzimi prostatici. Le linee guida OMS considerano normale un tempo di liquefazione entro 60 minuti. Una mancata fluidificazione può indicare un'ostruzione del dotto eiaculatorio.
- Viscosità: Indica la densità del liquido seminale. Un aumento della viscosità può influire negativamente sulla motilità degli spermatozoi.
Parametri Microscopici
- Concentrazione degli spermatozoi (Conta Spermatica): Misura il numero di spermatozoi per millilitro di liquido seminale. Dal 2010, l'OMS definisce normale un valore superiore a 15 milioni di spermatozoi/ml (la definizione precedente era 20 milioni/ml). Una conta inferiore a questo valore è definita oligospermia. È importante distinguere la concentrazione dal conteggio totale di spermatozoi nell'eiaculato (concentrazione per volume).
- Motilità degli spermatozoi: Valuta la capacità degli spermatozoi di muoversi. Si distingue tra:
- Motilità progressiva (Grado A/IV): Spermatozoi che si muovono velocemente e in linea retta. Sono le cellule più "forti" e vitali per la fecondazione.
- Motilità non lineare (Grado B/III): Spermatozoi che si muovono in avanti ma con traiettoria sinuosa o irregolare.
- Motilità non progressiva (Grado C/II): Spermatozoi che si muovono ma senza avanzare, a causa del movimento della coda.
- Immobilità (Grado D/I): Spermatozoi privi di qualsiasi movimento.Le linee guida NICE indicano che almeno il 75% degli spermatozoi dovrebbe essere vivo, e di questi, una percentuale significativa dovrebbe avere motilità progressiva. Un parametro importante è il MOT20+, che indica la presenza di più di 20 milioni di spermatozoi con motilità progressiva per millilitro. Il Totale degli Spermatozoi Mobili (TMS) considera la concentrazione, la motilità e il volume per calcolare il numero totale di spermatozoi mobili in un'eiaculazione.
- Morfologia degli spermatozoi: Valuta la forma e la struttura degli spermatozoi. Secondo i criteri OMS, un campione è considerato normale se almeno il 4% degli spermatozoi osservati presenta una morfologia normale (testa, collo e coda integri). La morfologia è un fattore predittivo importante per il successo della fecondazione in vitro (FIVET, ICSI). Spermatozoi con difetti strutturali sono meno efficienti nel fecondare un ovocita.
- Vitalità: Valuta la percentuale di spermatozoi vivi nel campione. Viene solitamente determinata tramite colorazione con eosina. Un valore di riferimento inferiore è pari al 60% di spermatozoi vivi.
- Presenza di altre cellule: Si ricercano la presenza di globuli bianchi (leucociti), la cui elevata concentrazione (leucospermia, >1 milione/ml) può indicare un'infezione, e di precursori degli spermatozoi.
Parametri Chimici e Altri Test
- Fruttosio: La presenza di fruttosio nello sperma (normalmente tra 2-5 mg/ml o 13 μmol/campione) è indice del corretto funzionamento delle vescichette seminali. La sua assenza può indicare un problema in queste ghiandole.
- Presenza di anticorpi anti-spermatozoi: Si valuta se il sistema immunitario del paziente attacca gli spermatozoi presenti nel liquido seminale.
- Frammentazione del DNA spermatico: Un elevato grado di frammentazione del DNA negli spermatozoi può influire negativamente sui risultati delle tecniche di riproduzione assistita, aumentando il rischio di aborti e problemi di annidamento. Tecniche come l'ibridazione in situ fluorescente (FISH) possono analizzare la dotazione cromosomica degli spermatozoi.
Interpretazione dei Risultati e Considerazioni Importanti
L'interpretazione dello spermiogramma richiede una profonda conoscenza dei valori di riferimento stabiliti dall'OMS e delle variabili che possono influenzare l'esito dell'esame. Fattori come l'esaminatore, la conservazione del campione e il tempo trascorso dalla raccolta all'analisi possono introdurre elementi di soggettività e potenziali errori.
È fondamentale comprendere che i parametri dello spermiogramma possono variare da uomo a uomo e anche nello stesso individuo in momenti diversi. Per questo motivo, se il primo esame mostra reperti anomali, è prassi comune ripetere l'analisi a distanza di 7-20 giorni o dopo un intervallo stabilito dal medico curante (solitamente tra 2-3 mesi per valutare la fertilità in modo più attendibile).
Inoltre, la valutazione del risultato non può prescindere da un'approfondita anamnesi e, soprattutto, da un parere specialistico. Un urologo esperto sarà in grado di interpretare correttamente i risultati, contestualizzarli con la storia clinica del paziente e fornire indicazioni precise sul percorso diagnostico e terapeutico da intraprendere, qualora necessario. L'infertilità maschile può avere diverse cause, alcune delle quali trattabili, e lo spermiogramma è il primo passo per identificarle e affrontarle.
tags: #concepimento #biologa #analisi #sperma