La comprensione dei meccanismi di compenso emodinamico fetale in risposta all’ipossia rappresenta uno dei pilastri fondamentali della medicina perinatale moderna. I feti in cui si ha una vera restrizione della crescita in utero vengono definiti Feti FGR - Fetal Growth Restriction o IUGR - Intra Uterine Growth Restriction. I due termini sono utilizzati come sinonimi in letteratura ma, seguendo le indicazioni di autori come Blencowe et al. (2019), Biks et al. (2021) e S.J. Gordijn et al. (2016), utilizzeremo la definizione di FGR.
Si intende per FGR un feto che ha manifestato in utero, in seguito ad osservazioni seriate della crescita in rapporto a curve di accrescimento di riferimento, un rallentamento o un arresto del potenziale di crescita con valori della circonferenza addominale e del peso stimato al di sotto del 10° percentile associato ad alterazioni del liquido amniotico e delle flussimetrie. Il termine FGR definisce quindi l'incapacità del feto di raggiungere il proprio potenziale di crescita a causa di un fattore patologico, più comunemente la disfunzione placentare. In questi feti piccoli si verifica una riduzione degli scambi ossigenativi-metabolici con conseguente rischio di esito potenzialmente sfavorevole. L'importanza di questa patologia è infatti legata più che al basso peso del feto alla elevata morbilità e mortalità fetale e perinatale che ne consegue.
Classificazione e diagnosi differenziale
Per affrontare correttamente la gestione clinica, è essenziale distinguere tra diverse forme di restrizione e tra i feti definiti SGA (feti piccoli ma costituzionalmente sani) e i Feti FGR.
- FGR ad esordio precoce (in assenza di anomalie congenite): Si riferisce a Feti-FGR identificati prima della 32a settimana di gestazione (Consensus Delphi, 2016). Anche questa è considerata una forma grave in quanto comunemente associata a una funzione placentare anormale e a un precoce deterioramento delle funzioni fetali con conseguente parto pretermine. Le gravidanze con FGR ad esordio precoce sono a più alto rischio di preeclampsia e morbilità e mortalità perinatali.
Le cause della restrizione della crescita fetale possono essere materne, placentari e fetali. Circa il 10% di Feti FGR presenta anomalie congenite e dal 20 al 60% di bambini malformati sono SGA. In presenza di un feto con restrizione della crescita bisogna eseguire un esame ecografico dettagliato comprendente anche una ecocardiografia fetale in caso di dubbi sulla normalità del cuore e, considerato il rischio di aneuploidie, è indicato anche un esame citogenetico prenatale, in particolare Array-CGH.
Infezioni e impatto virale
Varie infezioni possono essere associate a FGR: citomegalovirus, toxoplasmosi, rosolia, varicella, herpes simplex, sifilide, virus zika, malaria (nelle zone endemiche). Il Covid 19 non sembra essere associato a una maggiore prevalenza di FGR, tuttavia una revisione sistematica e una meta-analisi di studi di qualità relativamente alta con gruppi di confronto appropriati hanno rilevato un aumento del rischio di preeclampsia, parto pretermine e natimortalità tra le persone in gravidanza con infezione da SARS-CoV-2 rispetto a quelle senza. Tra le persone in gravidanza con COVID-19 la malattia grave è stata associata a preeclampsia, parto pretermine, diabete gestazionale e basso peso alla nascita rispetto a quelle con malattia lieve.
Percorso diagnostico: dalla biometria alla flussimetria
Nel primo trimestre (tra 7 e 13 sett. + 6 gg.) il parametro biometrico più attendibile per la stima dell'epoca gestazionale è la misurazione della lunghezza vertice-sacro (CRL). Se vi è una discrepanza di 7 giorni o più tra età gestazionale anamnestica e età gestazionale ecografica bisogna ridatare l'epoca gestazionale. La ridatazione si effettua se viene confermata la normale crescita dell'embrione su due esami ecografici a distanza di due settimane.
Nel II trimestre, in genere a > 24 settimane di gestazione, l'epoca gestazionale e nello specifico il peso fetale stimato (EFW) viene calcolato col nomogramma della formula di Hadlock. Il range di normalità è quello compreso tra il 10° e il 90° percentile per una data epoca gestazionale. Allo stato attuale è ritenuto dai vari Autori che una circonferenza addominale inferiore al 10° percentile per l'epoca gestazionale è il parametro più sensibile per la individuazione dei feti SGA/FGR.
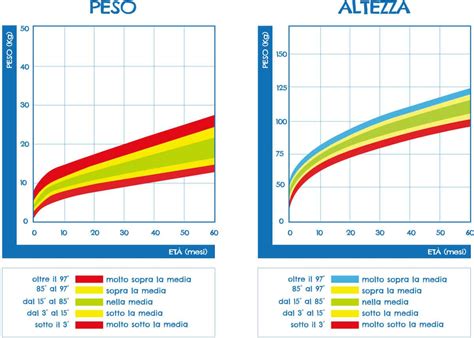
La valutazione della crescita fetale mediante l'uso di grafici consente di individuare quei feti che, deviando dalla curva, non raggiungono il loro potenziale di crescita. Normalmente si considera come ridotta velocità di crescita una deflessione di > 50° percentili della circonferenza addominale o del Peso Fetale Stimato (EFW) in esami ecografici consecutivi.
La valutazione del benessere fetale e il liquido amniotico
La valutazione della quantità di liquido amniotico è di aiuto nella diagnosi di FGR. L'oligoidramnios è presumibilmente dovuto alla diminuzione della minzione fetale come conseguenza della ridistribuzione del flusso sanguigno dai reni verso organi più sensibili alla ipossiemia fetale come encefalo e cuore. L'oligoidramnios è uno dei segni distintivi nella diagnosi di FGR ed è associato a un esito negativo quando l'EFW è <3 ° percentile per l'età gestazionale. Al contrario, il polidramnios aumenta il rischio di aneuploidia e di sindromi genetiche; in questi casi è consigliabile una consulenza genetica e l'Array-CGH.
Como medir liquido amniótico Con El ECO (PARA ESTUDIANTES)
Emodinamica: il ruolo centrale della velocimetria Doppler
La velocimetria Doppler consente di valutare la funzione utero-placentare attraverso lo studio dei flussi nelle arterie uterine e ombelicali. La flussimetria delle arterie uterine ha validità prevalente tra la 20a e la 24a settimana di gestazione. Nel primo trimestre, le arterie uterine passano da vasi ad alta resistenza a vasi a bassa resistenza con conseguente aumento del flusso sanguigno. Se questo processo non si verifica normalmente, la mancata trasformazione condiziona una inadeguata invasione trofoblastica delle arterie spirali con conseguente circolazione ad alta resistenza ed aumento del PI nelle arterie uterine.
La cascata emodinamica nell'ipossia
In presenza di un difetto di crescita, la persistenza di un PI medio delle arterie uterine elevato è associata a insufficienza placentare. L'aumento del PI nelle arterie uterine provoca un aumento delle resistenze nella vascolarizzazione placentare con conseguente riduzione della superficie placentare disponibile per lo scambio di ossigeno e nutrienti cui segue un progressivo aumento del PI nelle arterie ombelicali (UAPI).
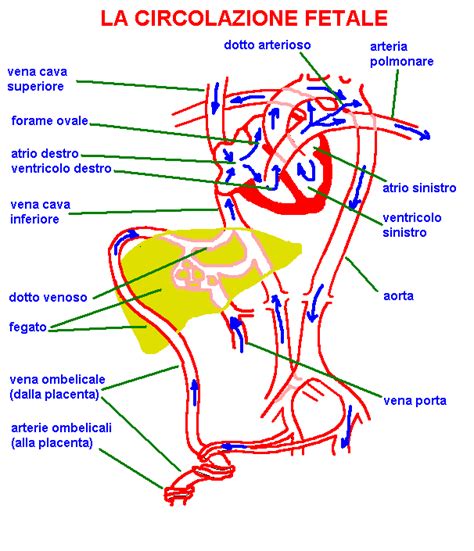
Nel feto il primo cambiamento emodinamico è una riduzione del flusso venoso ombelicale con conseguente ridistribuzione del flusso venoso dal fegato al cuore fetale; le dimensioni del fegato diminuiscono causando un ritardo di crescita della circonferenza addominale fetale che è il primo segno biometrico di Feto FGR. L’insufficienza vascolare placentare può peggiorare passando, nella fase terminale, da un flusso diastolico ridotto in arteria ombelicale (PED) ad un flusso assente (AED) o invertito (RED).
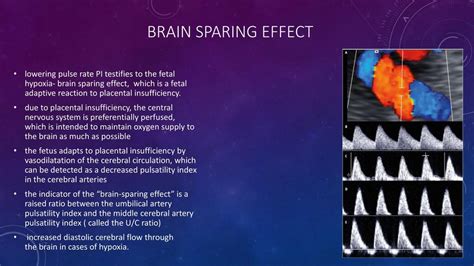
Meccanismi di compenso: il Brain Sparing Effect
Nelle fasi avanzate dell'insufficienza vascolare placentare, il feto attua dei meccanismi di compenso all'ipossia con modifiche emodinamiche che interessano le arterie cerebrali, il dotto venoso e altri distretti vascolari. Il flusso nelle arterie cerebrali medie è un flusso ad alta resistenza con valori medi del PI di 1,5-1,6 ± 0,2 DS durante il terzo trimestre. Le arterie cerebrali, come risposta emodinamica all'ipossia, vanno incontro a vasodilatazione (Brain Sparing Effect) che alla velocimetria Doppler si evidenzia come diminuzione dell'indice di pulsatilità nell'arteria cerebrale media (MCA-PI).
Questo meccanismo si innesca anche in altri letti vascolari come le arterie coronarie e le ghiandole surrenali. In risposta all'ipossia, il surrene fetale produce catecolamine che agiscono sulle arteriole precapillari provocando vasodilatazione dei distretti coronarico e cerebrale e vasocostrizione nei distretti cutaneo, splancnico e polmonare.
Il Dotto Venoso e la funzione cardiaca
Il dotto venoso porta il sangue proveniente dalla placenta ricco di ossigeno verso l'atrio destro. In caso di ipossia, la stimolazione dei chemocettori provoca la progressiva dilatazione del dotto venoso per aumentare il flusso verso il cuore. Col perdurare dell'ipossia il cuore va incontro allo scompenso, aumenta la pressione in atrio destro per l'elevato postcarico cardiaco conseguente all’aumento della resistenza vascolare placentare e di conseguenza rallenta il passaggio di sangue nel dotto venoso con progressivo aumento della pulsatilità fino alla assenza ed inversione dell'onda "a".
Aorta fetale e rapporto Cerebro-Placentare (CPR)
Anche l'indice di pulsatilità (PI) in aorta è correlato alla prognosi. Il flusso aortico viene studiato valutando la fase telediastolica EDF: in condizioni patologiche la EDF può scomparire (EDF 0) o essere negativa (EDF -). Nella diagnostica dei feti FGR ad esordio tardivo può essere utilizzato il rapporto cerebro/placentare (CPR). Un CPR basso indica una ridistribuzione del flusso sanguigno fetale. Tuttavia, studi recenti dimostrano che il CPR potrebbe non aggiungere valore predittivo superiore rispetto ai soli flussi in arteria ombelicale.
Gestione del travaglio: Cardiotocografia e Rianimazione Intrauterina
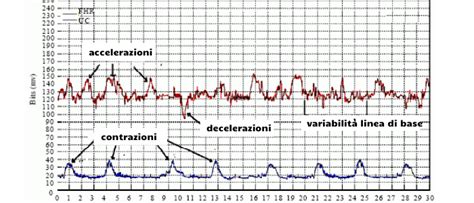
Lo staff di medici che assiste al parto non può rendersi conto se il feto sia in sofferenza se il suo battito non viene monitorato o se i dati dei tracciati risultanti dal monitoraggio non vengono correttamente interpretati. Il monitoraggio esterno (cardiotocografia) registra le contrazioni e il battito cardiaco. Il monitoraggio interno, tramite elettrodo sul cranio, è spesso più accurato di quello esterno.
La frequenza cardiaca normale del feto corrisponde a 120-160 battiti al minuto. Se la frequenza cardiaca rimane non rassicurante nonostante gli interventi, il feto deve essere partorito tramite un parto cesareo d’urgenza. Nel caso di anomalie cardiotocografiche di categoria II o III, è previsto un atteggiamento conservativo volto all’individuazione e alla rimozione dei possibili stimoli ipossici sul feto (rianimazione intrauterina).
Gli interventi rianimatori comprendono:
- Cambio frequente della postura materna per migliorare l'outcome.
- Idratazione frequente della madre.
- Infusione rapida di 1000cc di soluzione fisiologica per correggere l'ipovolemia materna.
- Riduzione o interruzione dell'ossitocina in caso di tachisistolia o ipertono uterino.
- Infusione di liquido endocavitario (amnioinfusione) in caso di oligo/anidramnios associato a decelerazioni variabili ripetitive.
Questi interventi mirano a rendere reversibile l’insulto ipossico di entità lieve-media, migliorando l’ossigenazione fetale sia nella prospettiva di poter concludere il parto per via vaginale, sia per favorire il benessere feto-neonatale qualora si renda necessario il parto addominale.
tags: #compenso #emodinamico #fetale