Il ciclo mestruale è un processo biologico complesso e affascinante che si ripete ogni mese nel corpo femminile, preparando l'organismo a una potenziale gravidanza. Comprendere le diverse fasi di questo ciclo è fondamentale per molte donne, sia per la gestione della propria salute riproduttiva che per chi desidera pianificare una gravidanza. Sebbene molte donne abbiano familiarità con alcuni aspetti del proprio ciclo, come la frequenza e l'intensità delle mestruazioni, un'analisi più approfondita rivela una sequenza di eventi ormonali e fisici finemente orchestrati.
La Durata e la Regolarità del Ciclo Mestruale
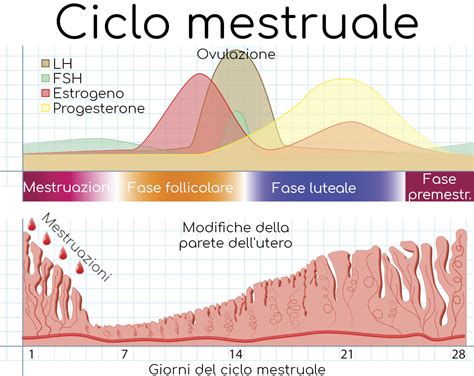
La durata del ciclo mestruale, definita come l'intervallo di tempo che intercorre tra il primo giorno di sanguinamento mestruale e il primo giorno del sanguinamento mestruale successivo, varia considerevolmente da donna a donna e anche da un ciclo all'altro. In generale, la maggior parte dei cicli rientra in un intervallo compreso tra 23 e 35 giorni. Un ciclo considerato "regolare" può presentare leggere variazioni mensili, ma tende a mantenersi all'interno di un periodo di tempo simile. Le fluttuazioni nella durata del ciclo sono spesso attribuibili alle variazioni nel tempo necessario per la crescita e l'ovulazione dell'ovulo, un periodo noto come fase follicolare.
Le Fasi del Ciclo Mestruale: Un Processo Orquestrato
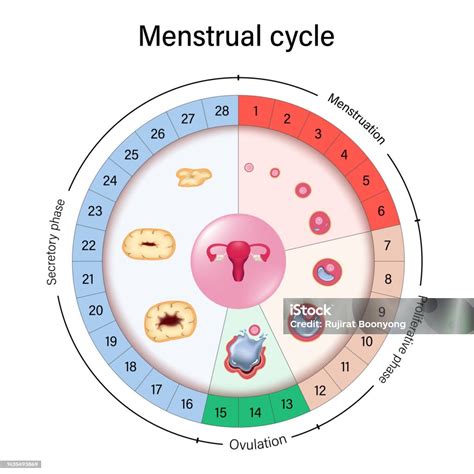
Il ciclo mestruale può essere suddiviso in diverse fasi interconnesse, ciascuna caratterizzata da specifici cambiamenti ormonali e fisici.
La Fase Mestruale: L'Inizio del Ciclo
Il primo giorno del ciclo mestruale è segnato dall'inizio delle mestruazioni, comunemente indicato come giorno 1. Questa fase, che solitamente dura dai 3 ai 7 giorni, è caratterizzata dal sanguinamento vaginale causato dalla perdita dei tessuti interni che rivestono l'utero, l'endometrio. Durante questo periodo, i livelli di estrogeni e progesterone sono bassi. La mestruazione è un segnale che il corpo non ha iniziato una gravidanza e si sta preparando per un nuovo ciclo.
La Fase Follicolare: La Crescita dell'Ovulo
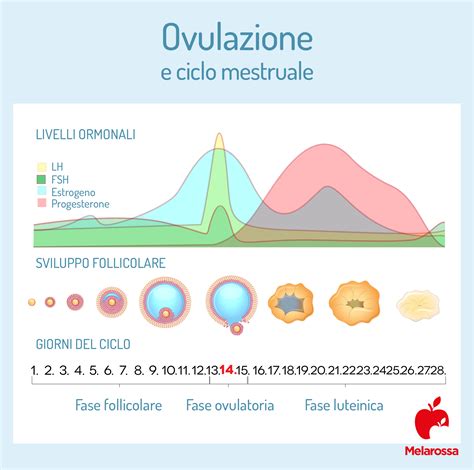
Subito dopo la fine del flusso mestruale, intorno al sesto giorno del ciclo, inizia la fase follicolare. In questa fase pre-ovulatoria, l'ipofisi, una ghiandola situata alla base del cervello, avvia la secrezione dell'ormone follicolo-stimolante (FSH). L'FSH è il principale responsabile della stimolazione dello sviluppo dei follicoli all'interno delle ovaie. I follicoli sono piccole cavità piene di liquido che contengono ciascuna una cellula uovo immatura.
L'FSH stimola la crescita di diversi follicoli, e questi, a loro volta, iniziano a produrre estrogeni. Generalmente, solo uno di questi follicoli diventerà "dominante", portando alla maturazione dell'ovulo al suo interno man mano che il follicolo aumenta di dimensioni. Gli altri follicoli smettono di crescere e vengono gradualmente riassorbiti dall'organismo. Parallelamente, i livelli crescenti di estrogeni nel corpo inducono un ispessimento della parete uterina, l'endometrio, attraverso l'accumulo di sangue e sostanze nutritive. Questo processo crea un ambiente ottimale per un'eventuale fecondazione e per il supporto e il nutrimento dell'ovulo fecondato.
I livelli di estrogeno continuano a crescere durante questa fase, che si conclude tra il 12° e il 15° giorno del ciclo, con la preparazione del corpo per l'ovulazione.
L'Ovulazione: Il Momento di Massima Fertilità
L'ovulazione è il momento cruciale del ciclo mestruale in cui la donna raggiunge l'apice della sua fertilità e ha la possibilità di concepire. Questa fase è strettamente correlata alla fase follicolare e si verifica circa 14 giorni prima dell'inizio del ciclo mestruale successivo. Sebbene molte donne credano che l'ovulazione avvenga sempre il 14° giorno del ciclo, questa è solo una media; nella maggior parte dei casi, l'ovulazione si verifica in un giorno diverso, variabile da ciclo a ciclo.
I livelli elevati di estrogeni raggiunti durante la fase follicolare innescano un rapido aumento dell'ormone luteinizzante (LH), noto come "picco di LH". Questo picco è il segnale che porta alla rottura del follicolo dominante e al conseguente rilascio dell'ovocita maturo dall'ovaio nella tuba di Falloppio. L'ovulazione è un evento relativamente rapido: il follicolo si rompe e l'ovulo viene espulso verso la tuba.
Una volta rilasciata, la cellula uovo (ovulo) inizia il suo viaggio lungo la tuba di Falloppio in direzione dell'utero. L'ovulo ha una vita limitata, generalmente tra le 12 e le 24 ore. Tuttavia, gli spermatozoi possono sopravvivere all'interno del tratto riproduttivo femminile per 3-5 giorni, e in alcuni casi fino a quattro giorni. Di conseguenza, i giorni di massima fertilità, ovvero quelli in cui la probabilità di concepire è più elevata, includono i giorni che precedono l'ovulazione e il giorno dell'ovulazione stessa. Questo periodo fertile complessivo, considerando la sopravvivenza di ovulo e spermatozoi, dura circa sei giorni.
Alcune donne possono sperimentare sintomi che segnalano l'avvicinarsi dell'ovulazione. Tra questi, un cambiamento nel muco cervicale è un indicatore significativo. Subito dopo la fine del flusso mestruale, il muco cervicale aumenta di quantità e la sua consistenza cambia, diventando più fluido, trasparente e filante, simile alla "chiara d'uovo". Questo muco ha la funzione di facilitare il passaggio e la sopravvivenza degli spermatozoi. Altri segnali possono includere una leggera sensazione di indolenzimento nel basso ventre, sebbene l'intensità di questo sintomo possa variare notevolmente da donna a donna e non sia quindi un indicatore sufficientemente preciso. Per una maggiore precisione nel determinare il periodo fertile, è possibile utilizzare stick che rilevano il picco dell'ormone LH nelle urine, simili ai test di gravidanza.
Come riconoscere i giorni fertili in maniera facile
La Fase Luteale: Preparazione per la Gravidanza o il Ciclo Successivo
Subito dopo l'ovulazione, il follicolo che ha rilasciato l'ovulo collassa e si trasforma in una struttura chiamata corpo luteo. Questa nuova ghiandola inizia a produrre un altro ormone fondamentale: il progesterone. Il progesterone agisce in sinergia con gli estrogeni per promuovere un ulteriore ispessimento della parete uterina (endometrio), rendendola più spugnosa e ricca di vasi sanguigni, preparandola ad accogliere un eventuale ovulo fecondato.
Se l'ovulo non viene fecondato entro poche ore dal suo rilascio, esso invecchia e non può più essere fecondato. Di conseguenza, il corpo luteo inizia a ridursi e la produzione di progesterone e estrogeni diminuisce gradualmente. Questa diminuzione ormonale segna l'inizio della fase ischemica.
Se, invece, l'ovulo viene fecondato, le cellule che si sviluppano intorno all'embrione iniziano a produrre un ormone chiamato gonadotropina corionica umana (hCG). Questo ormone è essenziale per mantenere attivo il corpo luteo, che continuerà a produrre progesterone per sostenere la gravidanza nelle sue fasi iniziali, fino a quando il feto non sarà in grado di produrre i propri ormoni.
La fase luteale dura generalmente tra i 12 e i 14 giorni, con una durata relativamente fissa, fino alla ripresa del sanguinamento mestruale. Durante questa fase, alcune donne possono sperimentare i sintomi della sindrome premestruale (PMS), come tensione al seno o sbalzi d'umore, che tendono a diminuire con l'inizio delle mestruazioni.
La Fase Ischemica e il Ritorno alle Mestruazioni
Quando le dimensioni del corpo luteo diminuiscono e l'ovulo non è stato fecondato, i livelli di estrogeno e progesterone scendono drasticamente. Senza questi ormoni che ne supportano il mantenimento, lo spesso rivestimento dell'endometrio inizia a sfaldarsi e viene espulso dal corpo attraverso il sanguinamento mestruale. L'utero, non avendo più bisogno di mantenere un ambiente favorevole all'embrione, si "resetta" per prepararsi al ciclo successivo.
Il Ruolo degli Ormoni nel Controllo del Ciclo
L'intero processo del ciclo mestruale è finemente regolato da un complesso sistema di ormoni prodotti principalmente dall'ipofisi e dall'ipotalamo, una regione del cervello. L'ipotalamo produce l'ormone di rilascio delle gonadotropine (GnRH), che a sua volta stimola l'ipofisi a produrre FSH e LH.
- FSH (Ormone Follicolo-Stimolante): Stimola la crescita dei follicoli ovarici e la produzione di estrogeni.
- Estrogeni: Promuovono l'ispessimento dell'endometrio e la produzione di muco cervicale fertile. Alti livelli di estrogeni innescano il picco di LH.
- LH (Ormone Luteinizzante): Il suo picco innesca l'ovulazione e la formazione del corpo luteo.
- Progesterone: Prodotto dal corpo luteo, prepara ulteriormente l'endometrio per l'impianto e mantiene la gravidanza nelle fasi iniziali.
Ciclo Mestruale e Procreazione Assistita
La comprensione approfondita del ciclo mestruale è di vitale importanza anche nel campo della procreazione assistita. Tecniche come l'inseminazione artificiale (IA) e la fecondazione in vitro (FIV) sono strettamente correlate alle fasi del ciclo mestruale, e il successo di questi trattamenti dipende dalla sincronizzazione dei processi con il ciclo naturale della donna.
Gli specialisti in procreazione assistita studiano attentamente il ciclo di ogni paziente per personalizzare i trattamenti. La fase follicolare, ad esempio, è monitorata tramite ecografie e, talvolta, farmaci, per determinare il momento ottimale per la stimolazione ovarica e il prelievo degli ovociti. La programmazione della "puntura follicolare" per il prelievo degli ovociti, ad esempio, avviene tipicamente 36 ore dopo l'iniezione di hCG, un ormone utilizzato per completare la maturazione degli ovociti.
Il trasferimento degli embrioni, un processo semplice e indolore, deve essere eseguito quando l'endometrio è ricettivo. Questo può avvenire in un ciclo naturale o in un ciclo sostituito e meglio controllato, spesso con l'ausilio di progesterone esogeno per favorire lo sviluppo endometriale. La clinica Tambre, ad esempio, si avvale di tecniche avanzate per diagnosticare e trattare problemi di fertilità, inclusi cicli mestruali irregolari e alterazioni ormonali, analizzando l'evoluzione di ogni fase del ciclo per ottimizzare le possibilità di gravidanza.
La Vita di una Cellula Uovo e degli Spermatozoi
Comprendere la durata di vita delle cellule riproduttive è cruciale per determinare il periodo fertile. L'ovulo, una volta rilasciato dall'ovaio, rimane vitale per circa 12-24 ore. Gli spermatozoi, invece, sono più longevi e possono sopravvivere nel tratto riproduttivo femminile per 3-5 giorni, a volte anche fino a quattro giorni. Questa differenza nella longevità spiega perché i giorni che precedono l'ovulazione sono considerati giorni di alta fertilità: se un rapporto sessuale avviene prima dell'ovulazione, gli spermatozoi possono attendere il rilascio dell'ovulo per poterlo fecondare.
Punti di Riferimento nel Ciclo di Vita Riproduttivo
Il ciclo mestruale è un processo che ha inizio con il menarca, la comparsa delle prime mestruazioni, che avviene in media tra i nove e i tredici anni. Continua per tutta la vita riproduttiva della donna, concludendosi con la menopausa, un evento la cui età varia in base a fattori genetici e ambientali. In ogni fase della vita riproduttiva, la comprensione del ciclo mestruale e dell'ovulazione rimane uno strumento fondamentale per la salute e la pianificazione familiare.