La gestione del ciclo mestruale è un aspetto cruciale nei percorsi di fecondazione assistita, in particolare nell'ovodonazione. Comprendere il funzionamento del ciclo naturale e come esso viene influenzato dalla stimolazione ormonale è fondamentale per ottimizzare le possibilità di successo. Questo articolo esplorerà in dettaglio come il ciclo mestruale si interseca con i protocolli di ovodonazione, focalizzandosi sul ruolo della soppressione ormonale e sulla preparazione endometriale.
Il Ciclo Mestruale: Fondamenti di Fertilità
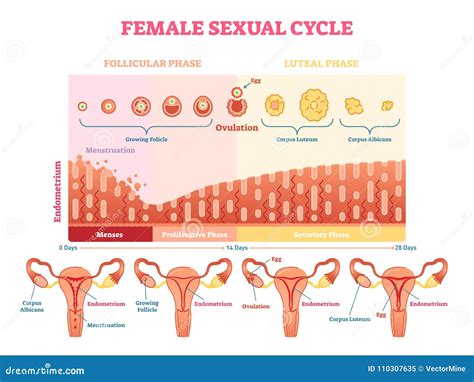
Il ciclo mestruale è un processo biologico complesso che riveste un ruolo centrale nella fertilità femminile. La sua regolarità e il suo corretto andamento sono indicatori chiave della capacità riproduttiva di una donna. Un ciclo mestruale tipico dura circa 28 giorni, con una finestra di variabilità accettabile di circa tre giorni in più o in meno.
La fase follicolare dà inizio al ciclo, partendo dal primo giorno delle mestruazioni e proseguendo fino al momento dell'ovulazione. Durante questa fase, i follicoli ovarici, che contengono gli ovuli immaturi, iniziano a svilupparsi sotto l'influenza dell'ormone follicolo-stimolante (FSH).
L'ovulazione, che solitamente si verifica intorno al quattordicesimo giorno del ciclo, segna il rilascio di un ovulo maturo dall'ovaio. Questo ovulo intraprende quindi il suo viaggio attraverso la tuba di Falloppio, diretto verso l'utero.
La fase successiva è la fase luteale, che si estende dall'ovulazione fino all'inizio del successivo sanguinamento mestruale. In questa fase, l'endometrio, il rivestimento interno dell'utero, si ispessisce e si prepara ad accogliere un eventuale ovulo fecondato. I livelli di progesterone ed estrogeni aumentano significativamente per sostenere questa preparazione.
Infine, la mestruazione rappresenta la fase conclusiva del ciclo. Se la fecondazione non avviene, il rivestimento endometriale viene espulso dall'utero, dando inizio a un nuovo ciclo mestruale.
La FIVET e l'Influenza del Ciclo Mestruale
Come è evidente, il ciclo mestruale ha un impatto profondo sulla fertilità naturale. La sua regolarità e il suo andamento sono fattori determinanti per la capacità di concepire. Nel contesto della fecondazione in vitro (FIVET), la comprensione e la sincronizzazione con il ciclo mestruale della donna sono essenziali per il successo del trattamento.
La preparazione per un ciclo di FIVET solitamente prevede diverse fasi attentamente sincronizzate con il ciclo mestruale della paziente. Tuttavia, in alcune cliniche, come Repromeda, vengono utilizzati anche protocolli di "avvio casuale" o "accidentale". Questi protocolli permettono di iniziare la stimolazione ormonale indipendentemente dalla fase del ciclo mestruale, una strategia particolarmente utile in situazioni di urgenza, come nel caso di trattamenti oncologici.
La FIVET inizia tipicamente con la stimolazione ormonale, che di solito ha inizio nei primi giorni del ciclo mestruale (spesso il secondo giorno) e si protrae per circa 10-12 giorni. L'obiettivo di questa fase è indurre la maturazione di un numero ottimale di ovociti. Farmaci come il Gonal F, somministrati tramite penna, sono comunemente utilizzati per questo scopo. Durante la stimolazione, vengono effettuati monitoraggi ecografici regolari per valutare la crescita dei follicoli e assicurarsi che tutto proceda come previsto. Una volta che i follicoli raggiungono le dimensioni desiderate, si procede al prelievo degli ovociti.
È importante notare che la stimolazione ormonale può influenzare la durata e l'intensità dei cicli mestruali successivi. Questi potrebbero risultare più lunghi o più brevi del solito, e il sanguinamento mestruale potrebbe essere più abbondante o più scarso. L'embriotrasferimento, invece, viene generalmente eseguito in cicli successivi, non gravati da stimolazione ormonale. Questa scelta strategica mira a migliorare la recettività endometriale, aumentando così le probabilità di successo, e consente anche l'utilizzo di test genetici preimpianto sugli embrioni.
Se la gravidanza non si verifica, le mestruazioni solitamente iniziano 10-14 giorni dopo il trasferimento dell'embrione. Un leggero sanguinamento prima dell'inizio del ciclo mestruale può verificarsi ed è considerato una normale reazione del corpo ai cambiamenti ormonali, ma può anche essere un segno precoce di impianto riuscito.
Ovodonazione: Preparazione del Ciclo e Ruolo della Soppressione
Nel caso dell'ovodonazione, la preparazione del ciclo per una donna che non è in menopausa richiede una strategia specifica per sincronizzare il suo utero con gli ovociti donati. Questo processo spesso include una fase di soppressione per "azzerare" l'attività ovarica naturale, seguita dalla somministrazione di estrogeni per preparare l'endometrio.
La Soppressione Ormonale
La soppressione ormonale ha lo scopo di impedire l'ovulazione spontanea della ricevente e di creare un ambiente uterino controllato e ottimale per l'impianto dell'embrione. Farmaci come il Decapeptyl (triptorelina) sono comunemente impiegati a questo scopo. Esistono diverse modalità di somministrazione e dosaggi del Decapeptyl, che possono influenzare la durata e l'efficacia della soppressione.
Decapeptyl 3,75 mg: Questa è una formulazione a rilascio prolungato, somministrata in un'unica iniezione intramuscolare. La sua azione soppressiva dura generalmente per circa 30-40 giorni, consentendo di programmare il trasferimento embrionale nel ciclo successivo a quello della somministrazione. La tempistica di somministrazione può variare: alcune cliniche la prescrivono al 21° giorno del ciclo precedente al ciclo di stimolazione, altre al 3° giorno del ciclo mestruale stesso.
Decapeptyl 0,1 mg (o dosaggi giornalieri simili): Questa formulazione prevede iniezioni sottocutanee giornaliere. La durata e l'inizio della terapia dipendono dal protocollo specifico della clinica. Alcuni protocolli prevedono l'inizio della soppressione leggera in contemporanea con l'assunzione di estrogeni per la preparazione endometriale, altri suggeriscono un dosaggio giornaliero per un numero prefissato di giorni.
La scelta tra i diversi protocolli di soppressione (con o senza soppressione, dosaggio e tempistica) dipende da vari fattori, tra cui la storia clinica della paziente, la risposta ai trattamenti precedenti e le indicazioni specifiche del centro di fecondazione assistita. Alcune pazienti hanno riportato che la soppressione, anche con dosaggi elevati, non ha impedito la crescita dell'endometrio, mentre altre hanno riscontrato una crescita insufficiente anche con preparazioni prolungate.
Preparazione Endometriale e Monitoraggio
Una volta che la soppressione è stata raggiunta, inizia la fase di preparazione endometriale. Questa avviene tramite la somministrazione di estrogeni, spesso sotto forma di Progynova o Sandrena (estradiolo), assunti per via orale, transcutanea o vaginale. L'obiettivo è indurre una crescita adeguata dell'endometrio, che viene costantemente monitorata tramite ecografie.
Il monitoraggio ecografico è fondamentale per valutare lo spessore e la qualità dell'endometrio. Generalmente, si cerca uno spessore di almeno 6-7 mm, ma idealmente tra 8 e 13 mm, con una struttura trilaminare che indica una buona ricettività. Se l'endometrio non raggiunge lo spessore desiderato entro i tempi previsti, la terapia con estrogeni può essere prolungata.
Una volta che l'endometrio è considerato pronto, si procede alla sincronizzazione con il ciclo della donatrice. Quando gli ovociti della donatrice vengono prelevati, le pazienti iniziano la terapia con progesterone (ad esempio, Progeffik), che supporta ulteriormente la fase luteale e la preparazione dell'utero all'impianto.
Considerazioni sulla Soppressione e la Crescita Endometriale
Alcune esperienze riportate suggeriscono che la soppressione ormonale, in particolare con il Decapeptyl 3,75 mg, potrebbe non essere sempre ottimale per la crescita endometriale in tutte le pazienti. In casi di mancata crescita, alcuni centri potrebbero optare per cicli senza soppressione, affidandosi alla terapia ormonale sostitutiva con estrogeni per preparare l'endometrio.
È anche importante considerare che la durata della preparazione non è sempre sinonimo di successo nella crescita endometriale. La risposta individuale ai farmaci gioca un ruolo predominante.
La Scelta del Protocollo: Ovodonazione vs. Crioconservazione
Un punto di discussione frequente riguarda la differenza di protocolli tra ovodonazione da fresco e trasferimento di embrioni crioconservati (criotransfer). In alcuni centri, la soppressione con Decapeptyl è standard per l'ovodonazione da fresco, mentre per i criotransfer viene talvolta omessa, privilegiando cicli naturali modificati o cicli medicati senza soppressione iniziale. Le ragioni dietro queste differenze possono essere economiche, legate alla gestione dei costi, o cliniche, basate sull'esperienza che in alcuni casi la stimolazione non sia strettamente necessaria per la preparazione endometriale in un criotransfer. Tuttavia, in caso di fallimenti ripetuti nel criotransfer, alcuni medici possono raccomandare l'uso del Decapeptyl per garantire una migliore sincronizzazione e soppressione ovarica.
Cos'è e come funziona la stimolazione ormonale
Aspetti Pratici e Gestione degli Effetti Collaterali
La gestione dei farmaci utilizzati nei protocolli di ovodonazione richiede attenzione. L'iniezione intramuscolare di Decapeptyl 3,75 mg, sebbene efficace, può causare alcuni effetti collaterali. Tra questi, i più comuni includono mal di testa, vampate di calore e, in alcuni casi, un sanguinamento mestruale più abbondante e doloroso, che viene interpretato da alcuni come un segno di buona soppressione e "pulizia" dell'endometrio.
L'uso contemporaneo di altri farmaci, come l'eparina, richiede una pianificazione attenta per la somministrazione delle iniezioni, che spesso avvengono nella stessa area addominale.
Gestione delle Iniezioni
L'esecuzione delle iniezioni, sia intramuscolari che sottocutanee, richiede una tecnica specifica. In assenza di personale sanitario, è fondamentale seguire scrupolosamente le istruzioni mediche o consultare risorse affidabili per apprendere la corretta modalità di somministrazione.
Sintomi e Reazioni
È normale che i farmaci ormonali inducano cambiamenti nel corpo. Sintomi come lievi disturbi addominali, stanchezza o sonnolenza possono essere legati all'assunzione di estrogeni e progesterone. Sanguinamenti vaginali atipici, come perdite o flussi mestruali più intensi e prolungati del solito, sono stati riportati in seguito all'uso di farmaci soppressori come il Decapeptyl o lo Zoladex. Sebbene spesso considerati normali dal personale medico, è sempre consigliabile comunicare qualsiasi dubbio o sintomo anomalo al proprio centro di riferimento.
Il Percorso Post-Transfer: Test di Gravidanza e Considerazioni
Dopo il trasferimento embrionale, il momento clou è rappresentato dal test di gravidanza (beta-hCG), solitamente eseguito 13 giorni dopo il transfer. Questo esame ematico è l'unico metodo affidabile per determinare il successo del trattamento.
Interpretazione dei Sintomi Post-Transfer
È importante non interpretare i sintomi fisici che si manifestano dopo il transfer come indicatori definitivi di successo o fallimento. Molti di questi sintomi, come disagio addominale, nausea o stanchezza, possono essere correlati agli effetti dei farmaci utilizzati nel trattamento e possono presentarsi anche in assenza di gravidanza.
Sanguinamento Vaginale e Impianto
Il sanguinamento vaginale dopo il transfer può generare ansia. Se avviene in un ciclo naturale, il ciclo tende a regolarizzarsi nei tempi consueti dopo la sospensione dei farmaci. In cicli medicati, il ciclo può ripresentarsi con un leggero ritardo. Un lieve sanguinamento può essere un segno di impianto embrionale, ma anche una normale reazione ormonale. Pertanto, è consigliabile non attribuirgli un significato assoluto senza una valutazione medica.
Fallimenti Ripetuti e Strategie Future
In caso di fallimento della FIVET, è fondamentale analizzare i fattori che potrebbero aver contribuito all'esito negativo. Questi possono includere:
- Età materna: L'avanzare dell'età influisce sulla quantità e qualità degli ovociti.
- Fattore maschile: Alterazioni nella qualità del liquido seminale.
- Indice di Massa Corporea (IMC): Un IMC elevato o troppo basso può influenzare la fertilità.
- Causa dell'infertilità: La natura e la complessità della causa sottostante.
- Endometriosi: Una condizione che può compromettere la fertilità.
- Conteggio follicoli antrali (AFC) e AMH: Indicatori della riserva ovarica.
- Fattori tossici: Esposizione a sostanze nocive.
- Fattore ovarico: La risposta delle ovaie alla stimolazione.
- Fattore endometriale: Anomalie uterine, scarsa proliferazione endometriale, endometrite.
- Qualità del liquido seminale e qualità embrionaria: Fattori critici per la fecondazione e lo sviluppo embrionale.
- Controllo di qualità in laboratorio: L'ambiente e le tecniche utilizzate nel laboratorio di embriologia.
In caso di fallimenti ripetuti, la strategia terapeutica può essere modificata. Se si opta per una nuova stimolazione ovarica, si consiglia generalmente un intervallo di 2-3 mesi. Tuttavia, per i criotransfer, non è necessario attendere, poiché le ovaie non sono stimolate e l'endometrio si rigenera con le mestruazioni.
Supporto Emotivo
Affrontare un esito negativo di un trattamento di fecondazione assistita è emotivamente difficile. È importante concedersi il tempo di elaborare le emozioni, concentrarsi sul presente, prendersi cura di sé e, una volta ricevute le spiegazioni mediche, prendere decisioni informate sul percorso futuro.
Il "Freeze-All" e la Preparazione Endometriale
La procedura "freeze-all", o ciclo segmentato, prevede il prelievo e la fecondazione degli ovociti, la coltura degli embrioni fino allo stadio di blastocisti e il loro successivo congelamento. Il trasferimento dell'embrione avviene in un ciclo successivo, previa preparazione endometriale.
Esistono diverse strategie per preparare l'endometrio in un ciclo "freeze-all":
- Ciclo spontaneo modificato: Si monitora l'ovulazione spontanea della paziente. Quando il follicolo raggiunge una dimensione idonea (solitamente >16-17 mm), si induce l'ovulazione con hCG e si inizia la supplementazione con progesterone. Il trasferimento avviene 5-7 giorni dopo, a seconda dello stadio della blastocisti congelata.
- Ciclo medicato: Si inizia con la somministrazione di estrogeni per via orale, transcutanea o vaginale. L'endometrio viene monitorato ecograficamente fino al raggiungimento dello spessore ideale. Successivamente, si inizia la somministrazione di progesterone. Anche in questo caso, il trasferimento avviene dopo 5-7 giorni dalla preparazione.
La supplementazione con progesterone può avvenire per via vaginale, iniettiva (sottocutanea o intramuscolare) o orale. La scelta del protocollo più adatto è sempre individualizzata, basata sulle specifiche esigenze e sulla storia clinica di ciascuna paziente.
tags: #ciclo #dopo #soppressore #per #ovodonazione