La gravidanza, un processo biologico straordinario, non sempre si finalizza con un parto e può interrompersi spontaneamente a vari stadi del suo sviluppo, a causa di diversi fattori eziologici. Nel contesto della Procreazione Medicalmente Assistita (PMA), l'ottenimento di un test di gravidanza positivo (beta-hCG +) rappresenta il primo passo che conferma l'inizio di questo percorso. Tuttavia, uno dei possibili esiti, particolarmente rilevato in chi si sottopone a trattamenti di PMA, è la gravidanza biochimica. Questa condizione, sebbene possa generare sconforto e timori, non altera in alcun modo la fertilità della donna e, anzi, è spesso considerata un segnale positivo di avvenuto impianto embrionale.
Definizione e Riconoscimento di una Gravidanza Biochimica
Una gravidanza biochimica è una gravidanza precoce che termina in un aborto spontaneo nelle prime fasi. Si tratta di un tipo specifico di aborto precoce che avviene prima che la gravidanza possa essere confermata tramite ecografia, di solito entro le prime cinque settimane. La gravidanza biochimica è dunque una situazione in cui, sebbene il test delle β-hCG sia positivo, la gravidanza non progredisce fino al punto di conferma ecografica. Ecco perché una gravidanza biochimica è una perdita di gravidanza molto precoce. Inoltre, una tale gravidanza non raggiunge mai lo stadio in cui si rende visibile una camera gestazionale all’esame ecografico. Pertanto, il termine gravidanza "biochimica" si riferisce al fatto che la gestazione viene diagnosticata solo per via biochimica, cioè dal test delle β-hCG.
È stato stimato che, in media, il 25 per cento delle gravidanze si interrompa prima ancora che la donna si accorga effettivamente di essere rimasta incinta. Nel caso però in cui, entro il periodo definito precedentemente, la donna in questione effettuasse un test di gravidanza, risulterebbe positivo. Nella popolazione generale, la maggior parte delle gravidanze biochimiche non vengono rilevate; quelle riconoscibili sono giusto la punta dell’iceberg. Le gravidanze biochimiche sono molto più comuni di quello che si pensa: infatti, si ritiene che tra il 50% e il 60% di tutte le prime gravidanze finiscano in aborto, una grande maggioranza di cui può essere attribuito a gravidanze biochimiche. La gravidanza biochimica può avvenire sia in caso di concepimento naturale, sia in seguito a fecondazione assistita. Le pazienti che si sottopongono alla FIV conoscono meglio le gravidanze biochimiche, in quanto eseguono un test di gravidanza, 8-10 giorni dopo il trasferimento dell'embrione, che risulta positivo per la quantità di beta-hCG rilevata.
L'avvento dei test di gravidanza ad alta sensibilità ha reso possibile una diagnosi precoce della gravidanza. Un test di gravidanza può essere positivo fin dai primi giorni della fase di impianto dell’embrione o quando le tracce di β-hCG sono rilevabili nel siero materno.
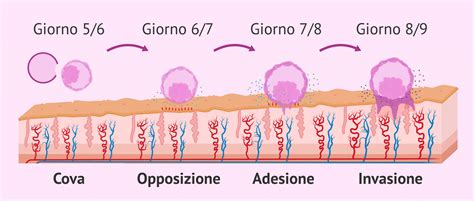
Come Si Manifesta e si Diagnostica una Gravidanza Biochimica dopo Trattamenti PMA
Dopo il trasferimento embrionario, la coppia deve attendere il risultato del test di gravidanza basato sui livelli della beta gonadotropina corionica umana sierica (β-hCG). Circa 12 giorni dopo il prelievo ovocitario, ossia 9 giorni dopo un trasferimento di un embrione in terza giornata o 7 giorni dopo il trasferimento di una blastocisti, la donna dovrebbe sottoporsi a un test di gravidanza basato sul dosaggio delle β-hCG sanguigne. Infatti, dopo questo periodo indicato, quasi tutta la β-hCG iniettata per preparare gli ovociti in via di sviluppo per il prelievo dovrebbe essere scomparsa dal flusso sanguigno della donna. Quindi il rilevamento di più di 5 UI di β-hCG per ml di sangue testato è un'indicazione che l’embrione ha tentato o iniziato l’impianto.
L'aumento transitorio dei livelli di β-hCG che caratterizza una gravidanza biochimica è distinto da quello di una gravidanza clinica, che include aborti spontanei e indotti, gravidanze ectopiche e parti. I sintomi di una gravidanza biochimica possono essere lievi o inesistenti, rendendola difficile da identificare senza un test. Come detto in precedenza, è difficile accorgersi di una gravidanza biochimica, a causa della rapidità con cui essa giunge alla sua conclusione. Spesso, il processo si interrompe e la donna nota un sanguinamento, simile ad una mestruazione, ma in molti casi l’evento passa addirittura inosservato. I sintomi più comuni, qualora presenti, includono dolore addominale, espulsione di coaguli con il mestruo, piccole contrazioni e mal di schiena. Laddove le mestruazioni tardassero a comparire, è consigliabile eseguire esami specifici volti alla valutazione dei livelli circolanti di beta-HCG. Se essi non dovessero diminuire nel giro di qualche settimana, ci potrebbe essere il sospetto della presenza di una gravidanza extra-uterina.
In una esperienza specifica, una paziente ha riportato: "Ho avuto diverse biochimiche, ultima meno di un anno fa, ora ho le beta positive e spero andra' come dici tu." In un altro caso, dopo un transfer di blastocisti, una paziente ha registrato beta hcg il 13PT con valore pari a 278, ma dopo 4 giorni le beta erano scese a 254. Questo è un esempio concreto di come i valori delle beta-hCG possano segnalare l'inizio e la successiva interruzione di una gravidanza biochimica. Il dottor Szalay, in risposta a un caso simile con beta a 12 in 11°PT e poi 6 in 14°PT, ha affermato: "adesso non si puo dire come svillupa la gravidanza. È troppo presto. Ma speriamo che tutto va bene." Tuttavia, in seguito al calo definitivo delle beta, ha confermato che si trattava di "appena un iniziale attecchimento e poi nulla più… questa seconda gravidanza biochimica."
Mini-guida alle Beta-hCG
Le Cause Sottostanti alla Gravidanza Biochimica: Fattori Embrionali, Uterini e Sistemici
I motivi legati all’avvenimento di una gravidanza biochimica sono molteplici, e non si differenziano poi molto da quelli che provocano ogni altro tipo di aborto spontaneo. L'esatta eziologia della gravidanza biochimica in seguito a trattamenti di PMA è sconosciuta, tuttavia sono stati segnalati diversi fattori associati ad essa in letteratura.
In primo luogo, l’aneuploidia dell’embrione (termine con cui si intende un’alterazione del numero dei cromosomi) è una causa principale. L’interruzione della gravidanza può essere dovuta tanto all’inadeguatezza della placenta a mantenere il contatto materno-fetale che garantisce la crescita, quanto ad anomalie cromosomiche o genetiche a carico dell’embrione che ne impediscono lo sviluppo. Il rischio di aborto spontaneo nel caso di gravidanza ottenuta con una tecnica di PMA è sovrapponibile a quello di una gravidanza naturale e aumenta in base all’età delle pazienti che si sottopongono alla procedura. Tale rischio può essere contenuto, nel caso della fecondazione in vitro, attraverso l’applicazione agli embrioni della diagnosi genetica preimpianto (PGT-A), che consente l’individuazione di eventuali anomalie del corredo cromosomico (aneuploidie), una delle principali cause di aborto spontaneo.
Anche le anomalie che riguardano la struttura uterina materna possono contribuire. La situazione è effettivamente quella di un concepimento, ma che si esaurisce in un aborto spontaneo molto precoce.Al fine di valutare l’influenza dello stato dell’endometrio sulle gravidanze biochimiche, è stata studiata la relazione tra spessore endometriale pre-ovulatorio e gravidanza biochimica. In particolare, le gravidanze biochimiche si sono verificate in 7 gravidanze su 32 totali (21,9%), quando lo spessore dell’endometrio era <9 mm, rispetto a 0 su 49 quando lo spessore dell’endometrio era ≥ 9 mm il giorno della somministrazione dell’hCG o del picco dell’ormone luteinizzante (LH). Una paziente ha riferito che il suo "endometrio non è mai stato ottimo sempre intorno a 7." Il ginecologo, in questo caso, ha suggerito che un endometrio assottigliato dopo una biochimica o un aborto può essere un utero "provato", e ha consigliato terapie di prontogest per rafforzarlo.
Il danno al DNA degli spermatozoi è stato implicato come causa di aumentato rischio di perdita precoce della gravidanza dopo fecondazione in vitro. Sta diventando sempre più chiaro che non solo l’assetto genetico dell’ovocita ma anche l'integrità del fuso meiotico (struttura cellulare la cui funzione è quella di separare i cromosomi e tutto il materiale della cellula madre durante la divisione cellulare per dar origine alle cellule figlie) è fondamentale per l’embriogenesi precoce. Recenti ipotesi indicano la presenza di due meccanismi distinti coinvolti nella degenerazione degli embrioni durante lo sviluppo embrionale precoce.
Più raramente, una gravidanza biochimica può essere legata a traumi o patologie metaboliche della mamma. Tra queste, la funzionalità tiroidea è determinante per l’ottenimento di una gravidanza. Le donne con stati di ipotiroidismo clinico (alterazione degli ormoni tiroidei associato a manifestazione sintomatica della patologia) e ipotiroidismo subclinico hanno risultati riproduttivi peggiori rispetto alla popolazione eutiroidea (con funzione tiroidea normale). È stato dimostrato che valori di TSH superiori ai 2,5 mUI/ml possono associarsi a un aumento della probabilità di aborto (questa relazione è più evidente per valori di TSH maggiori a 4,0 mUI/ml). Alle coppie infertili che si rivolgono a un centro di PMA è sempre richiesta la funzionalità tiroidea.Anche il corretto metabolismo degli zuccheri è fondamentale per la fertilità.I miomi o fibromi uterini interessano il 20-50% delle donne in età riproduttiva e sono i tumori uterini benigni più comuni in questa fascia d’età, e possono potenzialmente influire sull'impianto.L’endometriosi è una condizione ginecologica in cui il tessuto endometriale cresce in organi diversi dall’utero. La ricerca sostiene che tra il 30% e il 50% delle donne con diagnosi di endometriosi lottano anche con l’infertilità. L’impatto dell’endometriosi sulle percentuali di successo delle tecniche di PMA è controverso. In termini di neonati vivi, non ci sono state differenze significative fra donne con e senza endometriosi, eccezion fatta per quelle con stadi avanzati ed endometriomi ovarici, in cui le percentuali di successo erano significativamente più basse.
Una paziente con ovaie micropolicistiche e una leggera teratospermia del marito, con un percorso di 6 IUI (una gravidanza biochimica e un aborto spontaneo all'ottava settimana) e 2 ICSI negative, ha chiesto al Prof. Szalay se fosse giusto continuare con una terza ICSI o se fossero necessarie analisi più approfondite, come analisi del globulo polare dell'ovocita o analisi genetica embrionale. Il Prof. Szalay ha risposto: "se la mappa cromosomica da te e del marito è aposto fare un esame del globulo polare è una buona idea."

Gravidanza Biochimica: Un Segnale Positivo per il Futuro? Le Prospettive dopo l'ICSI
La diagnosi di una gravidanza biochimica può rappresentare una grave delusione. Tuttavia, tale evento fornisce una chiara evidenza che almeno un embrione ha raggiunto la fase avanzata di sviluppo pre-impianto (lo stadio di blastocisti), ha continuato a “schiudersi” e ha tentato l’impianto. I dottori continuano a dire che una biochimica è un segnale super positivo. In molte situazioni, "si è vero, un aborto, nonostante tutto, è un fattore prognostico positivo perche' hai la prova che tutto funziona come dovrebbe."
La domanda più comune che le pazienti pongono dopo una gravidanza biochimica è “Perché è successo? Ho fatto qualcosa per danneggiare l’embrione? Questo significa che non sono mai destinata ad avere un bambino? Significa che il mio utero è difettoso e sta rifiutando il bambino?” Niente di tutto questo è vero! Il fatto che il test delle β-hCG era positivo significa che il processo di impianto embrionario era iniziato, e questo significa che la prognosi per una futura gravidanza a termine è in realtà migliore rispetto a un test delle β -hCG negativo e tutto ciò è ampiamente supportato dalla letteratura. Numerosi studi confermano infatti che chi ha sperimentato una gravidanza biochimica fisiologica ha più possibilità di avere un bambino di coloro che invece, pur provandoci, non sono mai rimaste incinta.
Questo significa che le donne che hanno avuto una gravidanza biochimica in un primo tentativo hanno maggiori probabilità di portare a termine una gravidanza nei tentativi successivi rispetto a coloro che non hanno proprio avuto una gravidanza. Una ginecologa ha detto a una paziente che "di solito dopo una bio le possibilità di rimanere incinta aumentavano… infondo vuol dire che per poco non è andata!!!! Mi disse anche che è una selezione naturale e che il nostro corpo risponde e comincia ad abituarsi alle stimolazione ed è pronto ad una gravidanza!!!" Una donna di 33 anni, dopo una biochimica al primo tentativo naturale, si chiede: "Avere avuto una biochimica potrebbe essere un segno che tutto funziona bene?". La risposta generale da parte degli esperti è affermativa: una gravidanza biochimica, pur dolorosa, indica che il corpo è capace di concepire e che l'embrione è stato in grado di impiantarsi, almeno inizialmente.
Impatto Emotivo e Gestione Clinica: Percorsi e Approcci dopo una Perdita Biochimica
Fisicamente, l’impatto è solitamente minimo, ma può essere emotivamente stressante. Le reazioni emotive variano da donna a donna. Alcune possono sentirsi tristi o deluse, mentre altre potrebbero non essere emotivamente influenzate, specialmente se non erano consapevoli della gravidanza. Nei casi in cui la gravidanza biochimica avesse generato sconforto e timori nella donna, sarebbe però opportuno attendere il sopraggiungere di un miglior stato emotivo prima di tentare una gravidanza: le alterazioni psicologiche e lo stress che ne consegue sono infatti una delle cause principali del mancato concepimento. Anche una paziente che ha vissuto due biochimiche e un aborto spontaneo ha espresso il suo stato d'animo: "sinceramente ne esco con le ossa rotte e la psiche a terra tanto da non sapere come interpretare questa seconda gravidanza biochimica".
L’aborto causato da una gravidanza biochimica non richiede comunque alcun tipo di intervento e/o trattamento: non è infatti necessario assumere farmaci o procedere con il raschiamento per “ripulire” la cavità uterina, pratiche che generalmente sono la prassi in caso di aborti che insorgono in stadi più avanzati della gravidanza. Dopo un aborto biochimico non sono necessari né raschiamento né farmaci. Il ciclo mestruale della donna rincomincia normalmente dopo 1-2 settimane. Tutto dipende dal livello di beta-hCG e progesterone nel sangue.
In generale, una gravidanza biochimica non ha impatti negativi sulle future gravidanze. La risposta è in questo caso estremamente ottimistica e confortante: la gravidanza biochimica non altera in alcun modo la fertilità della donna. Così il ciclo mestruale riprende in modo normale, si può cercare una nuova gravidanza una volta avute due mestruazioni. Alcuni medici consigliano di "battere il ferro finché è caldo e che devo riprovarci entro 6 mesi" dopo un raschiamento, mentre per una biochimica, il recupero fisico è molto più rapido.
Mini-guida alle Beta-hCG
Indagini Approfondite e Terapie Aggiuntive: Quando la Biochimica si Ripete
Se la gravidanza biochimica si ripete o se si verificano aborti precoci, è opportuno considerare indagini più approfondite. Una paziente che ha avuto un aborto alla nona settimana per cromosomopatia dell'embrione, seguito da una gravidanza, ha consigliato: "T consiglio alcuni esami su d te (trombofilia attraverso una semplice analisi del sangue, flussimetria ddlle arterie uterine, che è un eco approfondita e un eco 3D da un bravo ginecologo. Ah fai fare la frammentazione del dna spermatico al tuo compagno)".
Gli "esami del listone" per la poliabortività, come li chiamano alcune pazienti, includono:
- Anticorpi antinucleo
- Anticorpi Lupus eritematodes
- Anticorpi antifosfolipidi
- Fattore V Leiden
- Omocisteina
- Trombofilia
Il Prof. Dott. Szalay ha spesso raccomandato questi esami. Ad esempio, a una paziente con 3 biochimiche dopo 3 transfer e tutti gli esami di poliabortività nella norma, ha suggerito: "l´ultima possibilita per fare altri esami é una diagnosi preimpianto al livello del globulo polare. Se si veda aberrazioni genetici la sola possibilita da vero é una ovodonazione."A un'altra paziente con beta positive scese dopo icsi, il Prof. Szalay ha consigliato: "per favore fai un esame di anticorpi. Se tutto aposto raccomando fare una diagnosi preimpianto."
Per quanto riguarda le terapie, in alcuni casi vengono presi in considerazione farmaci come il Prometrium 200 (progesterone), il Cardioaspirina e l'eparina. Una paziente ha raccontato: "Io ho preso il prometrium 200 tre volte il giorno dal transfert. Purtroppo adesso sono a riposo assoluto perchè ho avuto delle perdite di sangue e dal controllo è emerso che la placenta non è ancora ben attaccata". Un'altra paziente con mutazione MTHFR eterozigote assumeva magnesio, acido folico, deltacortene 5gr, cardioaspirina, seleparina e prontogest intramuscolo. Il Prof. Szalay ha anche affermato che "Cardioaspirina puo essere solo di vantaggio e non di svantaggio."
È importante notare che, per chi ha effettuato tutti gli esami cromosomici ed è risultato tutto ok, ma presenta oligoteratozoospermia del marito, il Prof. Szalay ha suggerito: "Raccomando continuare con un altro tentativo, forse con diagnosi preimpianto per sapere se esiste una alterazione genetica al livello degli ovuli o embrione. Questa situazione non si puo vedere alla mappa cromosomica di te o del tuo marito."

Il Processo della Fecondazione In Vitro (FIVET) e ICSI: Passaggi Chiave e Rilevanza per la Diagnosi
Un percorso di procreazione medicalmente assistita (PMA) inizia sempre con una prima visita realizzata da un ginecologo specialista in medicina della riproduzione. Esistono poi una serie di esami di secondo livello che vanno richiesti in presenza di condizioni specifiche (isteroscopia, laparoscopia, test frammentazione del DNA spermatico, ecc). Appartiene al II livello di PMA la Fecondazione In Vitro (FIV); questo tipo di procedura si caratterizza per il trasferimento in utero di un embrione/i prodotti in laboratorio.
Il fine della FIVET e ICSI è quello di ottenere embrioni al di fuori del corpo della donna, laddove vari fattori impediscano il naturale processo di fecondazione nelle vie genitali femminili; successivamente gli embrioni saranno poi trasferiti all’interno della cavità uterina.
I passaggi principali includono:
- Stimolazione ovarica e monitoraggio: In questa prima fase la donna viene sottoposta a trattamento farmacologico. Lo scopo sarà ottenere una crescita follicolare multipla, aumentando il numero di ovociti disponibili per la fecondazione. Lo sviluppo dei follicoli viene monitorato con esami ecografici e ormonali periodici.
- Prelievo degli ovociti (Pick-up): Al fine di recuperare gli ovociti maturati, dopo 34-36 ore dalla somministrazione dell’hCG viene eseguita l’aspirazione follicolare per via transvaginale mediante un ago sottile e sotto controllo ecografico. Questa operazione avviene sotto sedazione e dura 15-30 minuti.
- Coltura degli ovociti e preparazione del liquido seminale: Il liquido follicolare proveniente dal pick-up viene esaminato al microscopio per la ricerca degli ovociti. Gli ovociti poi vengono opportunamente trasferiti in terreni di coltura ottimali alla preparazione per la fecondazione in vitro. La FIVET consiste nel mettere in contatto gli ovociti recuperati mediante pick-up, ancora circondati dalle cellule del rivestimento esterno, con gli spermatozoi selezionati. L'ICSI (Iniezione Intracitoplasmatica di Spermatozoi), invece, prevede la selezione degli spermatozoi migliori per morfologia e motilità e la loro microiniezione diretta all'interno di ciascun ovocita maturo, bypassando eventuali problematiche di fertilizzazione naturale.
- Coltura e trasferimento embrionale: Gli ovociti fecondati vengono mantenuti in laboratorio in condizioni ottimali allo sviluppo degli embrioni e vengono continuamente monitorati. Dopo 17-20 ore dalla fecondazione in vitro è possibile verificare l’avvenuta fertilizzazione attraverso l’osservazione di due pronuclei all’interno dell’ovocita fecondato. Nei giorni successivi gli embrioni vengono osservati per seguirne lo sviluppo e valutarne la qualità. In base a ciò, viene stabilito se il trasferimento degli embrioni debba avvenire dopo 3 o 5 giorni dalla fecondazione in vitro. Gli embrioni migliori vengono così selezionati e, attraverso un catetere, vengono trasferiti nella cavità uterina della paziente. Il test di gravidanza con una beta HCG in sangue viene realizzato dopo 11 giorni dal trasferimento embrionario per le tecniche di PMA di II livello (FIVET e ICSI).
- Crioconservazione degli embrioni: Gli embrioni vitali che non vengono trasferiti possono essere congelati “vitrificati” al fine di renderli disponibili alla coppia qualora ce ne fosse bisogno.
Fattori Influenzanti il Successo delle Tecniche di PMA
L’aumento dell’età della donna è stato l’unico parametro correlato all’incremento del tasso di gravidanze biochimiche. Se la fecondabilità mensile è del 25-30% in donne con età 34 anni, tale possibilità cade al 8-15% fra i 35-39 anni, per poi essere inferiore al 5% superati i 44 anni.In uno studio condotto su un totale di 370 trasferimenti di singoli embrioni di alta qualità in pazienti di età inferiore a 38 anni, si sono ottenute 192 gravidanze totali (51,9%), di cui trenta cicli (8,1%) si sono conclusi con una gravidanza biochimica, quattro (1,1%) con una gravidanza ectopica, 23 (6,2%) in un aborto clinico e 135 (36,5%) hanno portato a gravidanze in corso. In un altro studio su cicli di trasferimento di embrioni congelati, sono stati esaminati i risultati di 1.242 trasferimenti tenendo in considerazione l’età della donna, il metodo di fertilizzazione, la qualità dell’embrione prima e dopo il congelamento e il numero di embrioni trasferiti. I tassi di gravidanza (β-hCG positive) e di gravidanza clinica erano rispettivamente il 25,8% e il 21,1%. Un totale di 107 (33,3%) delle 321 gravidanze identificate da un test delle β-hCG positivo hanno portato ad aborto prima (18,4%) o dopo (15%) il riconoscimento clinico della camera gestazionale.
Nell'esperienza clinica, il tasso di aborto nelle procedure di tipo omologo è del 19,9%. L'applicazione della diagnosi genetica preimpianto (PGT-A) può contribuire a ridurre il rischio di aborto spontaneo, identificando anomalie cromosomiche. Il Prof. Szalay ha suggerito una IMSI per una selezione più esatta degli spermatozoi, come possibile vantaggio in presenza di problemi maschili che rendono necessaria l'ICSI.
Esperienze e Testimonianze Reali: Il Percorso delle Donne dopo Gravidanze Biochimiche in PMA
Le esperienze personali delle donne che affrontano percorsi di PMA sono varie e spesso segnate da grande tenacia. Molte riportano che, nonostante le difficoltà, "non mi arrendo" e la speranza rimane viva.Una donna, dopo un aborto spontaneo a quasi 8 settimane e altre biochimiche, ha notato che "è capitato che SEMPRE ad ogni biochimica o aborto è seguita poi la gravidanza. Non conosco nessuna che non ce l' abbia fatta." Questa affermazione riflette il punto di vista di molti medici che considerano la biochimica un segnale positivo.Un'altra paziente, con 38 anni e endometriosi di I grado e tube chiuse, alla sua seconda ICSI con due embrioni, ha avuto beta positive (125) crollate alla 6° settimana. Ha commentato: "I ginecologi considerano le gravidanze biochimiche e gli AS come eventi positivi in termini di possibile attecchimento da parte dell'embrione sull'utero".Dopo due ICSI senza successo, una donna ha riportato: "È molto positivo….al 4 tentativo ho avuto una biochimica ed ero distrutta ma la gine mi dette molta fiducia dicendomi che di solito dopo una bio le possibilità di rimanere incinta aumentavano…..Infatti io dopo alcuni mesi riprovai ma con tanta fiducia e positività e ora sono di 7 mesi e aspetto Salvatore Manuele!!!!!".Ci sono storie di successo dopo numerosi tentativi:
- "È andata bene alla sesta ICSI: le prime due fatte in Italia, la terza e la quarta a Krumpendorf, la quinta a Bruxelles, sempre beta negative. La sesta di nuovo in Italia, stesso centro delle prime due: gravidanza gemellare."
- "Alla prima Icsi dopo due anni e mezzo di tentativi mirati…Sono a 26+2, seconda icsi. Nessun altro tipo di PMA prima delle icsi. E speriamo vada tutto bene…"
- "Dopo 4 anni di tentativi, 1 iui saltata…1 iui andata male, una icsi senza transfer per mancanza di ovociti e, finalmente, con la seconda icsi sono nati Irene e Luca…"
- "A noi è andata bene al 5° tentativo…grazie ad una IUI fortunata."
- "6 icsi omologhe sempre arrivate a transfer con beta zero, 2 embriodonazioni. Alla seconda embriodonazione beta positive. gravidanza iniziata gemellare, proseguita singola. Oggi sono alla 19+1."
- "Al nono transfer (prima volta di blasto, prima volta all'estero) a quasi 41 anni ho visto le prime beta positive, che mi hanno portato i miei due cuccioletti…"
Queste testimonianze evidenziano la resilienza e la speranza che accompagnano il percorso della PMA, anche dopo l'esperienza di una gravidanza biochimica.
Mini-guida alle Beta-hCG
tags: #chi #ha #avuto #gravidanza #biochimica #dopo