La gravidanza è un percorso straordinario e delicato, costellato di aspettative e, talvolta, di preoccupazioni. Tra le diverse condizioni che possono destare allarme nelle future mamme, la minaccia di aborto rappresenta una delle più frequenti. La comparsa di perdite ematiche o dolori al ventre durante la gestazione è naturale che faccia preoccupare, con il pensiero che corre subito alla possibilità di un aborto in atto. In realtà non è detto che sia davvero così, poiché le cause del sanguinamento e dei dolori possono essere numerose. È importante, quindi, comprendere esattamente cosa sia una minaccia di aborto, come si manifesta, quali sono le opzioni diagnostiche e di gestione, e quali implicazioni può avere, anche a livello lavorativo, il rilascio di un certificato medico correlato.

Cos'è la Minaccia di Aborto?
La minaccia di aborto si verifica quando si presenta il rischio aumentato che la gravidanza possa interrompersi spontaneamente entro i 180 giorni di gestazione. È uno stato di allerta che fa pensare ad un aborto spontaneo prima della 20a settimana di gravidanza. La diagnosi di minaccia d’aborto è clinica e strumentale, e si basa sull’osservazione delle perdite di sangue in una donna incinta in presenza di collo dell’utero chiuso e in assenza di segni di morte del feto (o dell’embrione). Questo significa che, nonostante la presenza di sintomi preoccupanti, la gravidanza è ancora in corso e il feto è vitale.
Vale la pena notare che circa una gravidanza su 4 presenta una qualche forma di sanguinamento vaginale durante i primi due trimestri, ma solo circa metà di questi casi potrebbe poi evolvere verso un’effettiva interruzione della gravidanza. Il sanguinamento vaginale è piuttosto diffuso: gli studi hanno dimostrato che circa il 20% delle donne lo sperimenta prima della ventesima settimana di gravidanza. È importante sottolineare che la minaccia di aborto non porta necessariamente a un aborto effettivo. Nella maggioranza dei casi, in assenza di fattori di rischio, la gravidanza decorre in modo regolare senza complicazioni né per la mamma né per il bambino.
Come si Manifesta: Sintomi e Segni
La minaccia di aborto si presenta con sintomi che possono variare in intensità e manifestazione. I sintomi più comuni della minaccia di aborto sono la perdita ematica, spesso di colore rosso vivo, e il dolore in zona sovrapubica o lombare. L'emorragia vaginale nelle prime settimane di gravidanza è un sintomo comune di questa situazione. Le perdite di sangue possono essere più o meno abbondanti, da sole o accompagnate da dolori al basso ventre e nella zona renale, come da mestruazione in arrivo. Il sanguinamento vaginale è in genere il primo sintomo, seguito dai crampi addominali alcune ore o addirittura giorni dopo. Una delle cause più comuni di queste emorragie è rappresentata dagli ematomi intrauterini (piccoli accumuli di sangue nella cavità uterina), che nei casi più gravi possono sfociare in un distacco della placenta.
Oltre al sanguinamento, le donne possono sperimentare crampi addominali, ovvero dolori o forte pressione nella pancia simile al dolore delle mestruazioni. Questi possono verificarsi con o senza emorragia vaginale. Un altro sintomo è il dolore lombare, che si manifesta come forti punture nella parte bassa della schiena, nella zona lombare. Oppure dolori insistenti, anche in assenza di sanguinamento.A volte, si potrebbe notare un aumento del sanguinamento dopo essere rimasti sdraiati a lungo, ad esempio al mattino, ma che potrebbe essere dovuto semplicemente all’accumulo durante la notte. È altresì possibile che i sintomi della gravidanza, come il disagio generale, possano ridursi o addirittura scomparire in presenza di una minaccia di aborto.
Quando Preoccuparsi e Quando no: Altri Segnali da Considerare
Di sicuro la comparsa di perdite e dolori al ventre in gravidanza fa preoccupare, ma non è detto che la causa sia per forza una minaccia di aborto. “Magari è stato solo un falso allarme, per esempio perché ci si è stancate un po’ troppo” sottolinea Maria Antonietta Totta. I dolori al basso ventre, inoltre, potrebbero essere dovuti a piccoli disturbi intestinali, soprattutto in chi soffre di colite e stitichezza. Quanto alle perdite, se sono limitate, potrebbero essere causate da emorroidi o ragadi, soprattutto se nelle ore precedenti c’è stata un’evacuazione difficoltosa, o da una visita ginecologica. “L’ispezione interna del medico può provocare la rottura di qualche capillare” spiega l’ostetrica.
In presenza di questi sintomi è naturale allarmarsi, ma se il sanguinamento è lieve o moderato si può ricorrere a un controllo ambulatoriale nell’arco di 24/48 ore. Tuttavia, se si presentano sanguinamenti e crampi di grado lieve-moderato o un sanguinamento vaginale importante, ciò impone una valutazione clinica immediata per il rischio di emorragia grave.
Le Cause della Minaccia di Aborto e dell'Aborto Spontaneo
L'aborto spontaneo, inteso come quello che avviene naturalmente senza intervento medico o chirurgico, è comune. Infatti, si verifica fino al 40% delle gravidanze ed è più comune nelle donne anziane. Le sue cause possono essere sia fetali che materne, anche se in molti casi l'origine esatta dell'aborto non è nota e può essere dovuta ad una combinazione di diversi fattori (multifattoriali). È purtroppo poco noto al di fuori del mondo specialistico il fatto che gli aborti spontanei siano un’eventualità relativamente comune, che può interessare più di una donna su 10 (probabilmente anche di più, considerando anche le gravidanze biochimiche). Esserne consapevoli fornisce un abbozzo di risposta alle legittime domande che ogni donna si pone: perché è successo? Cosa ho sbagliato?
Si pensa che nella maggior parte dei casi un aborto spontaneo sia conseguenza di errori genetici casuali (non ereditati) e nemmeno legati a comportamenti dei genitori, seppure si possano individuare dei fattori di rischio legati allo stile di vita, come il fumo, gli alcolici, il sovrappeso. La stragrande maggioranza degli aborti spontanei non può essere prevenuta, probabilmente perché dovuta ad anomalie cromosomiche in circa la metà dei casi. Le cause di una minaccia di aborto o di un aborto spontaneo non sono sempre note. Nei casi di aborto in cui il corredo cromosomico risulti essere normale, definiti aborti euploidi, i fattori materni e paterni svolgono un ruolo più significativo. Tra i fattori non legati a comportamenti dei genitori, si annovera l'età materna.
Un fattore che può influenzare il rischio di aborto è la qualità seminale. Certamente, le alterazioni del DNA seminale o altre caratteristiche intrinseche dello sperma possono influenzare direttamente il rischio di aborto. Queste alterazioni sono più frequenti con i seminogrammi alterati, anche se possono esistere nel seme normale. Così, in pazienti con aborti ripetuti sarebbe consigliabile studiare la frammentazione del DNA, la percentuale di spermatozoi apoptotici e forse un'analisi cromosomica dell'ibridazione in situ fluorescente (FISH) nel seme. Contrariamente a quanto a volte si pensa, il rischio di aborto dopo i trattamenti di riproduzione assistita non è maggiore rispetto al rischio nella popolazione generale.
Infertilità e aborti spontanei: importanza della vitamina D, anche nelle patologie autoimmuni
Il Percorso Diagnostico: Identificare la Minaccia
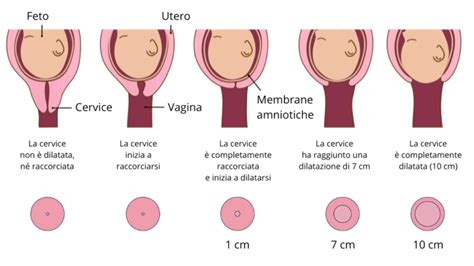
La diagnosi di minaccia d’aborto è clinica e strumentale. Nelle fasi iniziali della gravidanza e in presenza di questi sintomi, è importante considerare anche l’ecografia transvaginale per definire sede ed evoluzione della gravidanza. Il medico eseguirà prima un'ecografia vaginale o addominale per controllare la quantità di sanguinamento, lo sviluppo del bambino e il suo battito cardiaco. Inoltre, verrà effettuato un esame pelvico per testare il collo dell'utero. L'ecografia serve soprattutto per escludere un impianto anomalo extrauterino, aborto interno o incompleto o, più raramente, la gravidanza molare. Quest’ultima situazione è caratterizzata da una gravidanza anomala in cui l'ovulo viene fecondato, ma, non essendo vitale, il successivo impianto non può garantire la formazione di una placenta sana a causa di errori genetici presenti nell'embrione. In particolare, il ginecologo che esegue l’ecografia deve andare a ricercare le possibili aree di distacco placentare, ovvero zone della placenta in cui è avvenuta una separazione dalla parete uterina e da cui presumibilmente ha avuto origine la perdita ematica.
È possibile che nelle fasi precocissime della gestazione non si sia in grado di definire la sede della gravidanza con ecografia transvaginale. Il sacco gestazionale, infatti, è visualizzabile a circa cinque settimane e l’embrione a sei settimane dalla data dell’ultima mestruazione. In tal caso verrà programmato un follow up ecografico e laboratoristico per rilevare e quantificare i valori dell’ormone della gravidanza, ovvero la beta gonadotropina corionica umana (hCG), utile per fornire informazioni sull’evoluzione e sede della gravidanza.
Gli esami del sangue possono anche essere eseguiti per determinare il livello di beta-hCG per alcuni giorni o settimane per confermare che la gestazione sta continuando, l'emocromo completo (emocromo) per scoprire quanto sangue è andato perso, il livello di progesterone, e la misurazione dei globuli bianchi per scoprire se c'è un'infezione. La ripetizione dell’ecografia e la valutazione seriata dei livelli di beta-hCG aiuterà a determinare la progressione verso una gravidanza vitale o verso un aborto inevitabile o completo.
Approcci Terapeutici e Gestione della Minaccia di Aborto
In presenza di minaccia di aborto spesso ci si limita a una vigile attesa, dopo aver escluso altre possibili cause di sanguinamento o di dolore addominale. Molte pazienti con minaccia di aborto che presentino sanguinamento lieve-moderato non necessitano di ricovero. Le donne in questo caso possono tornare al proprio domicilio ed essere osservate con gestione ambulatoriale con follow-up ravvicinato. In alcuni casi potrebbe essere necessario un ricovero di alcuni giorni, per controllare che tutto proceda per il giusto verso. In molti casi, questi rimedi aiutano e la gravidanza prosegue senza ulteriori difficoltà.
Gli operatori sanitari, che dovrebbero essere debitamente formati per gestire il disagio psicologico delle donne che stanno affrontando una minaccia di aborto, hanno il compito di spiegare alle pazienti, tramite un’informativa verbale e documentata, quali sono i rischi correlati a questa condizione.
Il Ruolo del Riposo e delle Restrizioni
Il riposo a letto e altre restrizioni delle attività non si sono rivelate utili e hanno anzi dimostrato di aumentare il rischio di altre complicazioni, tra cui trombosi venosa profonda e/o embolia polmonare. Il riposo a letto, e altre restrizioni delle attività quotidiane, non si sono rivelate efficaci nella prevenzione di una minaccia di aborto che progredisca in aborto spontaneo. Inoltre, tale raccomandazione potrebbe comportare un rischio aumentato di altre complicazioni tra cui la trombosi venosa profonda ed embolia polmonare correlate allo stato gravidico e all’immobilità. In effetti, i dati a disposizione non confermano con certezza che questi comportamenti siano davvero utili a ridurre il rischio di aborto e in effetti è sempre meno consigliato il riposo assoluto a letto.
Mentre alcuni ginecologi ritengono utile semplicemente consigliare l’astensione da attività faticose fino alla cessazione del sanguinamento vaginale. Spesso si consiglia di non avere rapporti sessuali fino alla scomparsa dei segni/sintomi. Si raccomanda inoltre alle donne di condurre uno stile di vita sano, con una dieta variata che fornisca tutti i nutrienti necessari, oltre ad evitare l'uso di droghe, alcol e tabacco.

Integrazioni e Farmaci Specifici
In caso di dolore moderato o severo si possono valutare antidolorifici, ma in genere si preferisce evitare la somministrazione di antinfiammatori. Nel caso in cui siano presenti dolori pelvici si può ricorrere al paracetamolo, evitando l’utilizzo di farmaci FANS quali l'ibuprofene. È invece necessario intraprendere l’assunzione di acido folico, se non fosse già in corso.
Il ricorso alla somministrazione di progesterone è dibattuto, ma non essendo associato a rischi significativi può essere valutato come tentativo empirico. Spesso in questi casi è prescritto il progesterone, che promuove il mantenimento della gravidanza rilassando l’utero e favorendo un impianto corretto. In alcuni casi, il progesterone viene somministrato come trattamento farmacologico per prevenire l'aborto, anche se negli ultimi anni il suo uso è stato messo in discussione. La controversia nasce dal fatto che non si è dimostrata utile negli aborti spontanei, anche se è raccomandata in caso di aborti ricorrenti o ripetuti (cioè in situazioni di tre o più perdite gestazionali continue). Per quanto riguarda la terapia supplementare con progesterone vaginale, invece, il National Institute for Health Care and Excellence (NICE) consiglia di offrire progesterone micronizzato vaginale, somministrato in forma di crema vaginale, alle donne che hanno avuto una o più perdite di gravidanze precedenti e hanno un sanguinamento vaginale nelle fasi precoci della gravidanza in corso. Utilizzati anche gli antispastici o i decontratturanti, che hanno il compito di bloccare le contrazioni uterine.
A giudizio del ginecologo è possibile ricorrere a periodiche ecografie per monitorare l’evoluzione della gravidanza (e/o un dosaggio delle betaHCG, soprattutto se la minaccia di aborto si verifica nelle prime settimane di gravidanza). In caso di gruppo sanguigno della madre Rh negativo si può valutare la somministrazione di immunoglobuline.
Quando la Minaccia di Aborto si Considera Risolta?
Una donna in gravidanza con minaccia di aborto si considera fuori pericolo quando le perdite vaginali si arrestino definitivamente e non persistano altri segni, sintomi o esiti strumentali che suggeriscano ulteriore prudenza. Quanto dura la minaccia di aborto dipende da ogni paziente e spetta all'ostetrico valutare il rischio in ogni caso particolare. In generale, è più probabile che si verifichi nel primo trimestre di gravidanza, ma per definizione, la minaccia di aborto si estende di solito fino alla 20a settimana di gravidanza. Quanto dura l'emorragia? L'emorragia può variare da paziente a paziente: non è prevista una durata specifica per essere considerata una minaccia di aborto. A seconda delle caratteristiche e della durata, il rischio di aborto sarà maggiore o minore. Ad esempio, più è abbondante, più è probabile che si verifichi l'aborto.
Vale la pena di sottolineare che se la gravidanza dovesse continuare regolarmente, l’emorragia subita non è in genere causa di alcun danno al bambino, anche in caso di sanguinamento abbondante (andrebbe solo eventualmente valutata la necessità di correzione di anemia).
Prevenzione del Rischio di Aborto Spontaneo
È raro riuscire a risalire alla causa scatenante e, proprio per questa ragione, non è in genere possibile fare nulla in termini di prevenzione specifica. Tuttavia, per ridurre il rischio di andare incontro ad aborto spontaneo è fondamentale ottimizzare la salute materna prima della gravidanza con una valutazione pre-concezionale, ponendo l’attenzione sui fattori modificabili e pianificando la gravidanza dopo la stabilizzazione delle condizioni mediche preesistenti. In termini di prevenzione è dimostrato che l'integrazione di acido folico immediatamente prima e durante le prime fasi della gravidanza può ridurre il rischio di aborto spontaneo.
È essenziale essere calmi e rilassati. Il supporto emotivo in questo momento è molto importante, oltre a seguire le indicazioni del medico. Va tenuto presente che una minaccia di aborto non significa che si verificherà un aborto.
Infertilità e aborti spontanei: importanza della vitamina D, anche nelle patologie autoimmuni
Il Certificato di Minaccia di Aborto e le Implicazioni Lavorative
Quando si presenta una minaccia di aborto, il medico curante può rilasciare un certificato medico che attesta la condizione e può prevedere un periodo di riposo. Questo certificato è fondamentale per la tutela della lavoratrice in gravidanza. Il certificato di minaccia d'aborto, che prevede un periodo di riposo, deve essere consegnato al datore di lavoro. Questa comunicazione è necessaria per giustificare l'assenza dal lavoro e per attivare le protezioni previste per le lavoratrici madri.
È importante chiarire che questo certificato, rilasciato per una "minaccia di aborto", è un documento medico che attesta una condizione di rischio per la prosecuzione della gravidanza e la necessità di riposo, e non va confuso con il "certificato per l’interruzione volontaria di gravidanza". La lavoratrice ha il diritto di astenersi dal lavoro per il periodo indicato nel certificato. Le normative previdenziali italiane, come quelle gestite dall'INPS, prevedono la tutela economica e previdenziale per le lavoratrici in stato di gravidanza a rischio. Se la ginecologa ha parlato solo del datore di lavoro, è comprensibile sentirsi in paranoia e non sapere come comportarsi. In genere, il datore di lavoro, una volta ricevuta la comunicazione del certificato di minaccia di aborto, è responsabile di inoltrare le informazioni necessarie agli enti previdenziali (come l'INPS) per la gestione della maternità a rischio e della relativa indennità. Tuttavia, è sempre consigliabile, per maggiore tranquillità e completezza, verificare con gli uffici del personale della propria azienda o direttamente con un patronato o l'INPS se siano richieste ulteriori azioni dirette da parte della lavoratrice per la specifica situazione di minaccia di aborto e il periodo di riposo prescritto. L’obiettivo è garantire che tutti i passaggi amministrativi siano correttamente espletati per il riconoscimento del periodo di assenza come congedo per gravidanza a rischio.

Minaccia di Aborto e Interruzione Volontaria di Gravidanza (IVG): Una Distinzione Fondamentale
È cruciale distinguere la minaccia di aborto, che è una condizione medica che indica un rischio per la prosecuzione naturale della gravidanza, dall'interruzione volontaria di gravidanza (IVG), che è una procedura medica scelta dalla donna per terminare la gestazione. I termini e i certificati associati a queste due situazioni sono completamente differenti.
L'interruzione volontaria di gravidanza (IVG) è una procedura medica che permette di terminare una gravidanza durante i suoi primi stadi. Si tratta di una scelta che riguarda la gestante e che può essere motivata da una varietà di ragioni diverse e strettamente personali. In Italia, l’interruzione volontaria di gravidanza è legale e può essere effettuata in strutture ospedaliere o cliniche private autorizzate, garantendo alle donne l'accesso a un servizio sicuro e controllato. La procedura per ottenere il certificato necessario per interrompere la gravidanza si svolge seguendo il percorso stabilito dalla legge 194/78. Durante la prima visita medica, il ginecologo conferma lo stato di gravidanza e la settimana gestazionale attraverso un esame clinico e/o ecografico. Al termine della visita, il medico rilascia il certificato per l’interruzione volontaria di gravidanza, che attesta lo stato di gravidanza e consente di avviare il percorso. È necessario eseguire la prestazione entro la 11^ settimana. In Italia, il certificato di interruzione volontaria di gravidanza viene rilasciato dal medico che assiste la donna durante il processo.
Dalla data di rilascio del certificato decorre un periodo di riflessione di almeno 7 giorni, previsto dalla legge, prima che la procedura di IVG possa essere effettuata in ospedale o in altra struttura autorizzata. L'interruzione volontaria di gravidanza in Italia segue la normativa stabilita dalla Legge 194/78. Può essere richiesta, come detto, dalla donna entro i primi 90 giorni di gestazione, per vari motivi di carattere sanitario, economico, sociale o familiare. In base al periodo gestazionale, l'IVG può essere praticata con metodi farmacologici o chirurgici. Nello specifico, se l'interruzione avviene entro le prime 9 settimane, è possibile optare per un aborto farmacologico utilizzando specifici medicinali. Questo metodo evita l'intervento chirurgico e permette alla donna di sottoporsi al trattamento in modo meno invasivo. Se la gravidanza è oltre la 9ª settimana, ma entro i 90 giorni, l'interruzione sarà praticata con una procedura chirurgica, generalmente una aspirazione uterina, che richiede un breve ricovero ospedaliero. Dopo l'IVG è consigliato un periodo di riposo e un controllo medico di follow-up per verificare il completo recupero fisico della paziente.
È fondamentale comprendere che il "certificato di minaccia di aborto" mira a proteggere una gravidanza a rischio, mentre il "certificato per l’interruzione volontaria di gravidanza" abilita una scelta consapevole di interrompere la gestazione. Sono due documenti con finalità e implicazioni legali e mediche radicalmente diverse.
tags: #certificato #minaccia #di #aborto