La fecondazione in vitro (FIVET) rappresenta una speranza concreta per molte coppie che affrontano difficoltà nel concepimento. Tuttavia, uno degli aspetti più dibattuti e delicati di questo percorso è la decisione sul numero di embrioni da trasferire nell'utero materno. Questa scelta, apparentemente semplice, racchiude in sé una complessa valutazione di probabilità, rischi, etica e desideri individuali, con implicazioni profonde per la salute della futura madre e dei nascituri. La tendenza attuale nella medicina riproduttiva si sta orientando sempre più verso il trasferimento di un singolo embrione, un approccio che mira a massimizzare le possibilità di una gravidanza sana e a termine, minimizzando al contempo i pericoli legati alle gravidanze multiple.
Il Dilemma del Numero: Perché Trasferire Uno o Più Embrioni?
La decisione su quanti embrioni trasferire è un momento critico dell'intero processo di fecondazione in vitro. Storicamente, il numero elevato di embrioni trasferiti era una strategia prevalente, spesso dettata dalla necessità di aumentare le probabilità di successo in un'epoca in cui le tecniche di coltura e crioconservazione erano meno avanzate. Frasi come "aumentare le chances di avere almeno un figlio" o "le probabilità sono di più" riflettono questo approccio, volto a massimizzare la possibilità di un impianto riuscito. Molte donne che trasferiscono tre embrioni lo fanno con questa intenzione, sperando che almeno uno si attecchisca.
In passato, la legislazione italiana poneva vincoli significativi, come l'impossibilità di congelare embrioni, spingendo a trasferire un numero maggiore di embrioni freschi per massimizzare le possibilità in un singolo ciclo. Se si decideva per un numero inferiore a tre, si rischiava di decidere per la fecondazione di un numero inferiore di ovociti, limitando le opzioni future. L'idea di provare prima con due embrioni e poi, se non dovesse andare, con tre, viene vista da alcuni come una scelta meno etica, quasi come un "solo un tentativo tra i due?", suggerendo che una decisione iniziale più audace sia più coerente con la complessità del percorso PMA.
Tuttavia, la crescente consapevolezza dei rischi associati alle gravidanze plurigemellari ha portato a un ripensamento strategico. L'obiettivo primario è sempre più quello di garantire una gravidanza il più fisiologica possibile, che per definizione è una gravidanza singola.
I Rischi Elevati delle Gravidanze Plurigemellari
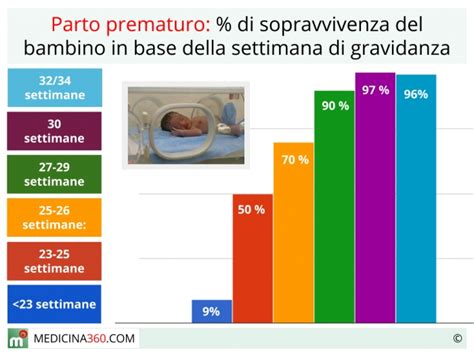
Una gravidanza trigemina, o anche gemellare, non è affatto uno scherzo e comporta rischi significativamente maggiori rispetto a una gravidanza singola. Molte donne fisicamente non sono in grado di portare avanti una gravidanza multipla, dovendo ricorrere all'embrioriduzione, una procedura che comporta la selezione e la riduzione del numero di embrioni o feti per aumentare le possibilità di sopravvivenza degli embrioni restanti e diminuire i rischi per la madre e per gli embrioni che si decide di portare avanti. In altri casi, purtroppo, queste gravidanze finiscono tragicamente, con esiti avversi per i feti o la madre.
Anche crescere tre bambini contemporaneamente non è certo una passeggiata, comportando sfide logistiche, fisiche, emotive ed economiche considerevoli. Le complicazioni perinatali, come il parto prematuro, il basso peso alla nascita, la pre-eclampsia (ipertensione in gravidanza), il diabete gestazionale e le emorragie, sono statisticamente più frequenti in gravidanze multiple. Questi rischi aumentano esponenzialmente con il numero di feti. I neonati prematuri possono affrontare problemi di salute a lungo termine, necessitando di cure intensive neonatali prolungate.
L'Evoluzione Verso il Trasferimento di un Singolo Embrione (SET)
La tendenza attuale nella medicina riproduttiva, supportata da numerose ricerche e dall'esperienza clinica, si sta orientando verso il trasferimento di un singolo embrione (Single Embryo Transfer - SET). Questo approccio è promosso attivamente in molti paesi europei e mira a evitare le gravidanze multiple con tutti i rischi ad esse connessi, sia per la madre che per i futuri bambini.
Il trasferimento di un singolo embrione, sebbene possa potenzialmente allungare i tempi di attesa per una gravidanza rispetto a un trasferimento multiplo, azzera quasi completamente il rischio di gestazioni multiple. Per le coppie che non desiderano gravidanze multiple, questa è la scelta ideale. Le percentuali di successo del transfer di un singolo embrione sono significativamente aumentate grazie ai progressi nelle tecniche di laboratorio, nella selezione embrionale e nella coltura a stadio di blastocisti.
CREA, ad esempio, promuove attivamente il trasferimento di un unico embrione, evidenziando come questa pratica possa ridurre i costi sanitari associati alla gestione di gravidanze multiple e ai loro esiti complessi. Hanno osservato che circa il 70% delle ovodonazioni realizzate a CREA avviene con un singolo embrione, mantenendo elevate percentuali di gravidanza. Per implementare con successo un programma di SET, è cruciale disporre di un laboratorio di embriologia altamente specializzato in coltura selettiva a blastocisti e in programmi avanzati di vitrificazione embrionaria.
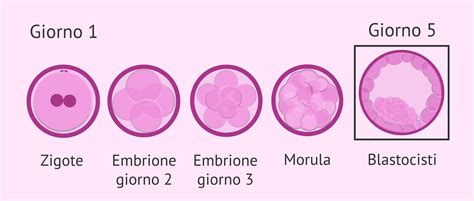
La Blastocisti: Uno Stadio Chiave per la Selezione Embrionale
La coltura degli embrioni fino allo stadio di blastocisti (tipicamente il quinto o sesto giorno di sviluppo) è diventata una strategia fondamentale nella FIVET moderna. In questo stadio, l'embrione è composto da un numero maggiore di cellule (circa 200) e presenta una struttura differenziata in due componenti principali: la massa cellulare interna (ICM), che darà origine al feto, e il trofettoderma, che formerà la placenta e le strutture di supporto.
I vantaggi del trasferimento di blastocisti sono molteplici. In primo luogo, questo stadio permette una selezione naturale più efficace. Gli embrioni che raggiungono lo stadio di blastocisti sono generalmente quelli con il maggior potenziale di impianto e di sviluppo, poiché la maggior parte degli embrioni geneticamente o morfologicamente anomali non riesce a superare questa fase critica. La selezione morfologica della blastocisti è più accurata rispetto allo stadio embrionale a 3 giorni, offrendo parametri più affidabili per valutare la qualità embrionale.
La coltura fino a blastocisti consente anche una migliore sincronizzazione con l'endometrio materno, poiché in natura l'impianto avviene intorno al quinto-sesto giorno. Trasferire una blastocisti permette di selezionare con maggiore precisione l'embrione con il potenziale più elevato, rendendo possibile un trasferimento singolo senza abbassare significativamente il tasso di successo e, soprattutto, evitando gravidanze multiple.
Fattori Determinanti nella Scelta: Personalizzazione del Trattamento
Non esiste una regola universale che stabilisca il numero ideale di embrioni da trasferire. La decisione deve essere il risultato di un trattamento personalizzato, basato sulla valutazione di numerosi fattori specifici per ogni paziente e coppia. Tra questi, spiccano:
- Età materna: L'età è un fattore cruciale. Nelle donne più giovani (sotto i 35-37 anni), il trasferimento di un singolo embrione è spesso raccomandato, dato che le probabilità di concepimento e di sviluppo regolare dell'embrione sono più elevate. Superati i 40 anni, le possibilità di impianto e di sviluppo regolare tendono a diminuire, e in questi casi, trasferire due embrioni può essere considerato ragionevole per migliorare il tasso di nati vivi, senza aumentare in modo significativo il rischio di gravidanze gemellari rispetto a donne più giovani.
- Qualità embrionale: La valutazione della qualità degli embrioni, sia a 3 giorni che a stadio di blastocisti, è fondamentale. Sistemi di classificazione come quello di Gardner analizzano parametri morfologici (numero di cellule, uniformità della divisione, frammentazione) e morfocinetici. Embrioni classificati come 5AA, 5AB, 5BA, o di grado superiore, mostrano un'alta probabilità di successo. Se si ottengono embrioni di alta qualità, il trasferimento di un singolo embrione è altamente consigliato.
- Storia clinica e tentativi precedenti: Pazienti che hanno già affrontato cicli di FIVET falliti o che presentano specifiche condizioni di infertilità (come endometriosi severa) potrebbero necessitare di strategie personalizzate. Il numero di tentativi falliti può influenzare la decisione, talvolta spingendo verso il trasferimento di più embrioni in cicli successivi, sebbene la qualità rimanga il fattore primario.
- Condizioni di laboratorio e tecniche complementari: La qualità del laboratorio di embriologia, l'uso di tecniche come la Diagnosi Genetica Preimpianto (PGD/PGT) o il Test di Recettività Endometriale (ERA) influenzano le decisioni. Se si esegue una PGD, la biopsia embrionale avviene solitamente al terzo giorno, ma i risultati richiedono 24-48 ore, portando spesso a un trasferimento al quinto o sesto giorno (stadio di blastocisti).
- Disponibilità di embrioni congelati (vitrificati): La vitrificazione ha migliorato notevolmente la sopravvivenza degli embrioni scongelati. Se gli embrioni congelati sopravvivono allo scongelamento, hanno le stesse probabilità degli embrioni freschi. Avere embrioni congelati permette di effettuare trasferimenti singoli successivi senza dover ripetere l'intero processo di stimolazione e pick-up.
L'impianto dell'embrione - Animazione
La Prospettiva del Paziente: Emozioni, Speranze e Consigli
Le testimonianze delle pazienti rivelano la profonda complessità emotiva e decisionale che circonda il numero di embrioni da trasferire. Molte esprimono il desiderio di ricevere consigli chiari e basati su un approccio scientifico e personalizzato. La pressione psicologica e fisica della PMA porta a desiderare il successo il più rapidamente possibile, ma la paura di gravidanze multiple e delle loro conseguenze è una preoccupazione reale.
Alcune pazienti si sentono "spiazzate" o "manipolate" se la decisione sul numero di embrioni viene presa rapidamente, senza un confronto approfondito, specialmente se si trovano in una situazione vulnerabile come durante la procedura di trasferimento. Altre, pur comprendendo i rischi, esprimono la gioia di poterne avere tre, nella speranza che la scienza e la natura le concedano questa opportunità, pur essendo consapevoli delle difficoltà.
È fondamentale che i medici e gli embriologi guidino le pazienti attraverso queste decisioni, spiegando chiaramente i pro e i contro di ogni opzione, tenendo conto sia delle probabilità statistiche che delle specificità della situazione clinica. Seguire l'istinto, guidato da informazioni accurate, è spesso il modo migliore per prendere una decisione che sia giusta per la coppia.
Considerazioni Legali e Tendenze Future
La legislazione in materia di PMA varia notevolmente da paese a paese. Mentre la legge italiana, dopo le modifiche alla legge 40, lascia al "buon senso scientifico" del medico la decisione sul numero di embrioni da trasferire, valutando tutti gli aspetti del caso, in Spagna, ad esempio, la legislazione consente un massimo di tre embrioni. Tuttavia, anche in Spagna, la ricerca e la pratica clinica si concentrano sempre più su trasferimenti singoli per evitare gravidanze multiple.
La direzione verso il trasferimento di un singolo embrione è una tendenza globale, supportata da evidenze scientifiche che dimostrano come, con una selezione embrionale di alta qualità, soprattutto allo stadio di blastocisti, le percentuali di successo di una gravidanza singola siano paragonabili o superiori a quelle ottenute con trasferimenti multipli, ma con rischi significativamente ridotti. L'obiettivo è non solo ottenere una gravidanza, ma assicurare che essa si concluda con la nascita di un bambino sano, preservando al massimo la salute materna.
Nonostante i progressi, il dibattito continua, con la necessità di bilanciare il desiderio della coppia di avere un figlio rapidamente con la responsabilità medica di garantire la salute e il benessere. La scelta del numero di embrioni da trasferire rimane un pilastro fondamentale della PMA, richiedendo un approccio informato, etico e profondamente personalizzato.
tags: #blastocisti #e #meglio #2 #trasferire #embrioni