Il bi-test, noto anche come test combinato del primo trimestre, è un esame di screening non invasivo eseguito tra la 11ª settimana e la 13ª settimana + 6 giorni di gestazione. L'obiettivo primario di questo esame è stimare il rischio statistico di anomalie cromosomiche fetali, in particolare per la trisomia 21 (sindrome di Down), la trisomia 18 (sindrome di Edwards) e la trisomia 13 (sindrome di Patau). È fondamentale premettere che il bi-test non fornisce una diagnosi di certezza, ma una valutazione probabilistica. Come documentato da Nicolaides nella revisione pubblicata su Prenatal Diagnosis (2011, PMID: 21210475) e nei dati della Fetal Medicine Foundation, la combinazione di translucenza nucale (NT), β-hCG e PAPP-A identifica circa il 90% dei feti con trisomia 21 per un tasso di falsi positivi del 5%.
Parametri e Metodologia dello Screening
Il bi-test integra tre elementi fondamentali per il calcolo del profilo di rischio individuale:
- Età materna: L'età è uno dei determinanti principali del rischio cromosomico fetale. La prevalenza della trisomia 21 alla nascita aumenta progressivamente con l'età: da circa 1:1000 a 25 anni fino a circa 1:86 a 40 anni, secondo i dati riportati dall'ACOG (Practice Bulletin No. 226).
- Parametri ecografici: La misurazione della translucenza nucale (NT) è il pilastro del test. Come evidenziato da Nicolaides (2004, American Journal of Obstetrics and Gynecology, PMID: 15295343), in studi prospettici su oltre 200.000 gravidanze, la misurazione della sola NT è in grado di identificare il 76,8% dei feti con trisomia 21.
- Parametri biochimici: Il dosaggio nel sangue materno di β-hCG (gonadotropina corionica umana frazione libera) e PAPP-A (proteina plasmatica A associata alla gravidanza).
Il risultato finale è un rapporto (es. 1:500). Un valore di 1:50 non significa che il feto abbia la trisomia 21: significa che, su 50 gravidanze con quel profilo di rischio, mediamente una presenta la trisomia. Le restanti 49 no.
Interpretazione dei Risultati e il Concetto di "Falso Positivo"
Un bi-test viene definito “positivo” o “ad alto rischio” quando il valore supera un certo cut-off. I cut-off più utilizzati nella pratica clinica sono ≥1:250 o ≥1:300, sebbene il valore esatto possa variare tra laboratori e linee guida regionali. È essenziale comprendere che il tasso di falsi positivi del 5% è intrinseco alla natura statistica dello screening.
Fattori che influenzano il risultato e possibili falsature
Molte future mamme, specialmente dopo percorsi di procreazione medicalmente assistita (PMA), si interrogano sull'affidabilità dell'esame in presenza di terapie ormonali o minacce di aborto. Sebbene alcuni professionisti sostengano che le proteine placentari (β-hCG e PAPP-A) non siano influenzate dalle stimolazioni, l'esperienza clinica e il dibattito tra gli esperti suggeriscono cautela.
In presenza di stimolazioni ormonali o precedenti gravidanze con anomalie, alcuni centri accreditati sconsigliano l'esecuzione del bi-test, poiché il rischio di ottenere un risultato non rappresentativo (falso positivo) aumenta. È il caso di donne che, dopo cicli di ICSI, hanno riscontrato un rischio calcolato elevato, rivelatosi poi infondato dopo la conferma tramite villocentesi o amniocentesi. Non è il test in sé a dover essere "vietato", quanto piuttosto l'appropriatezza della prescrizione in contesti clinici complessi.
Screening della sindrome di Down - Bi test e NIPT
Il Percorso di Approfondimento: DNA Fetale (NIPT)
Il test del DNA fetale libero circolante (cfDNA), o NIPT, rappresenta il passo successivo raccomandato per le coppie che hanno ricevuto un bi-test positivo o per chi desidera una maggiore precisione rispetto allo screening tradizionale.
Vantaggi e limiti del NIPT
Il NIPT analizza frammenti di DNA placentare che circolano nel sangue materno tramite tecnologie di sequenziamento massivo parallelo (Next Generation Sequencing). Uno studio multicentrico pubblicato nel 2015 sul New England Journal of Medicine ha dimostrato che il NIPT presenta una sensibilità superiore al 99% per la trisomia 21 con un tasso di falsi positivi significativamente inferiore rispetto al bi-test.
Tuttavia, il NIPT non è un test diagnostico. Un parametro tecnico fondamentale è la fetal fraction: se questa è inferiore a una soglia minima (solitamente tra il 2% e il 4%), il laboratorio può emettere un risultato "no-call". Questo esito non è rassicurante: secondo l'ISPD (2023), un risultato "no-call" è associato a un rischio aumentato di aneuploidia.
Quando Ricorrere ai Test Diagnostici Invasivi
Quando il rischio è molto elevato, quando il NIPT risulta positivo o quando sono presenti anomalie ecografiche evidenti, si pone l'indicazione per la diagnostica invasiva.
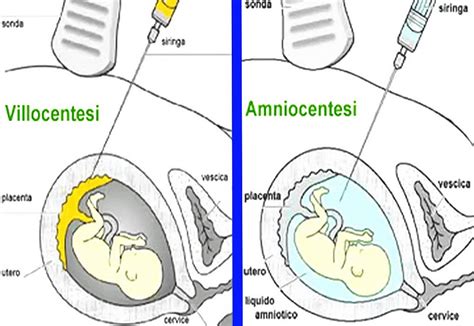
- Villocentesi: Si esegue tra la 10ª e la 13ª settimana. Il prelievo dei villi coriali offre un DNA che rispecchia fedelmente quello fetale.
- Amniocentesi: Si esegue a partire dalla 15ª settimana, analizzando le cellule fetali presenti nel liquido amniotico.
Il rischio di perdita fetale, un tempo stimato più elevato, è oggi oggetto di metanalisi più rassicuranti. Le stime recenti indicano un rischio aggiuntivo di aborto pari a circa lo 0,11-0,30% per amniocentesi e allo 0,20-0,22% per villocentesi. La competenza dell'operatore rimane il fattore critico: il Royal College of Obstetricians and Gynaecologists raccomanda che ogni operatore esegua almeno 30 procedure l'anno per mantenere elevati standard di sicurezza.
Considerazioni su Preeclampsia e Altre Anomalie
Il software utilizzato per il bi-test non serve solo alla ricerca delle trisomie. Grazie all'implementazione dei modelli di Nicolaides, il controllo del primo trimestre permette di valutare il rischio di preeclampsia (PE). La PE riguarda circa il 2-3% delle gravidanze e, se insorge precocemente, può avere complicazioni gravi. Lo screening precoce permette di identificare i soggetti a rischio e, laddove indicato, instaurare terapie preventive.
Valore Predittivo Positivo e Counseling
Il punto cruciale che ogni futura madre dovrebbe considerare è il concetto di Valore Predittivo Positivo (VPP). Il VPP non è fisso: in una donna di 25 anni, un bi-test positivo ha un VPP modesto; nella stessa donna di 40 anni, il VPP è notevolmente più alto. Questa distinzione è l'elemento cardine di un buon counseling prenatale.
La decisione di sottoporsi a ulteriori indagini non deve mai essere dettata dal panico, ma da una valutazione ponderata con il ginecologo o il genetista. Se il bi-test è l'unico esame effettuato, il NIPT può essere una valida alternativa prima di decidere per l'invasività. Tuttavia, rimane ferma la raccomandazione che l'ecografia morfologica del secondo trimestre sia indispensabile, poiché né il bi-test né il NIPT sono in grado di escludere tutte le malformazioni strutturali o le anomalie genetiche rare. Il percorso diagnostico in gravidanza è una maratona di tappe e ogni esame ha il suo ruolo specifico nel fornire un quadro sempre più chiaro della salute del nascituro.