Il percorso verso la genitorialità, specialmente quando si avvale delle tecniche di Procreazione Medicalmente Assistita (PMA) come l'Iniezione Intracitoplasmatica di Spermatozoi (ICSI), è costellato di aspettative e, talvolta, di incertezze. Uno dei momenti più carichi di emotività è l'attesa del risultato del test delle beta-hCG (gonadotropina corionica umana), l'ormone che, se presente, indica l'inizio di una gravidanza. Quando i valori di questo ormone risultano estremamente bassi dopo quasi due settimane dal trasferimento dell'embrione in utero, le preoccupazioni possono essere molteplici. Un valore delle beta-hCG estremamente basso non è un bel segno: significa che la gravidanza o non è iniziata o si è spenta subito dopo essersi avviata. Tuttavia, la lettura di questi valori richiede una comprensione approfondita del processo di impianto e delle molteplici variabili in gioco.
Il Significato delle Beta-hCG: Indicatore Cruciale di Gravidanza
Le beta-hCG sono ormoni prodotti specificamente durante la gravidanza dal trofoblasto, ovvero quelle cellule embrionarie che formeranno la placenta. La loro presenza e, soprattutto, il loro progressivo aumento nel sangue materno sono i primi e più affidabili indicatori di un impianto embrionale avvenuto con successo e di una gravidanza in corso. Si possono rilevare sia nelle urine che nel sangue, ma quest'ultimo metodo è più sensibile, in grado di individuare una gestazione anche con livelli di beta-hCG basse.
All’inizio, i quantitativi prodotti sono bassissimi, per poi aumentare man mano che il trofoblasto si espande e si sviluppa. Questo ormone svolge un ruolo fondamentale nel mantenere il corpo luteo attivo, che a sua volta produce progesterone, essenziale per il mantenimento dell'endometrio e della gravidanza stessa. La comprensione di questa dinamica è cruciale per interpretare correttamente i risultati del test.
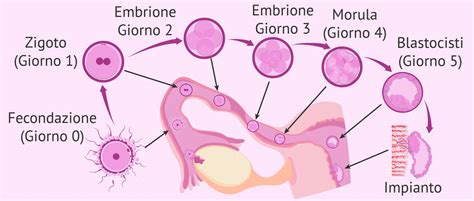
Il Processo di Impianto Embrionale e la Produzione di hCG
L'impianto è un evento complesso e non immediato, che segue diverse fasi. Generalmente, avviene tra i 5 e gli 8 giorni dopo l’ovulazione, o più precisamente, dopo il prelievo dell’ovocita fatto in sede di PMA o dopo l’ovulazione spontanea. Nel contesto dell'ICSI o della FIVET, il momento dell'impianto è strettamente legato al giorno del trasferimento dell'embrione.
Se il transfer avviene in quinta giornata, quando l'embrione ha raggiunto lo stadio di blastocisti, il processo inizia subito. In questo stadio, l'embrione è già più sviluppato e pronto per aderire all'endometrio. Se invece il transfer avviene in seconda o terza giornata, il processo di impianto inizia qualche giorno dopo il transfer, poiché l'embrione necessita di tempo aggiuntivo per raggiungere lo stadio di blastocisti e prepararsi all'adesione. Nel caso del transfer da congelato, dove si prescrive progesterone per 5 giorni prima del trasferimento, l'intervento avviene al sesto giorno, e il processo dell’impianto si avvia subito, facilitato dalla preparazione ormonale dell'utero.
Le fasi dell’impianto sono sequenziali: c’è prima una fase di orientamento dell'embrione rispetto alla parete uterina, poi di adesione, dove l'embrione si attacca all'endometrio, e infine di penetrazione nella decidua, lo strato più esterno dell'utero. È in questa fase di penetrazione e successiva replicazione che le cellule del trofoblasto iniziano a produrre vari fattori, tra cui le beta-hCG, la cui concentrazione nel sangue aumenta progressivamente.
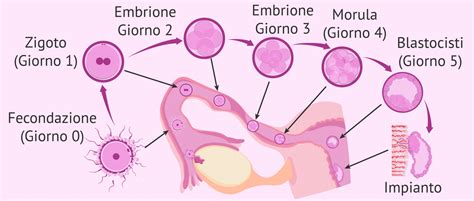
Misurazione delle Beta-hCG: Tempi e Affidabilità
La rilevazione delle beta-hCG è il metodo più accurato per confermare una gravidanza dopo un trattamento di riproduzione assistita. Si possono a volte trovare nel sangue le beta-hCG 8 giorni dopo il transfer, ma in genere occorre aspettare almeno 10 giorni per una rilevazione più significativa. Per ottenere un risultato affidabile, gli specialisti raccomandano di attendere almeno 12-15 giorni dal trasferimento embrionale prima di eseguire il test di gravidanza.
Eseguire il test in anticipo, infatti, aumenta la possibilità di ottenere un risultato anomalo, che potrebbe essere un falso positivo (dovuto magari a residui ormonali della stimolazione) o un falso negativo (se l'impianto è appena avvenuto e i livelli di hCG sono ancora troppo bassi per essere rilevati). Inoltre, gli specialisti raccomandano di non fare il test di gravidanza a casa, ma di attendere l'esame del sangue in clinica, che fornisce risultati più precisi poiché misura la quantità esatta dell'ormone.
Se il test beta-hCG viene fatto al momento giusto e nel modo giusto, le probabilità di ottenere un risultato sbagliato sono molto basse. Nonostante ciò, è comune che lo specialista indichi di ripetere il test dopo due o tre giorni per confermare con maggiore certezza l'andamento della gravidanza, specialmente in presenza di valori iniziali bassi. L'andamento dei valori, e non solo il singolo numero, è fondamentale per comprendere la vitalità della gravidanza.
Valori Bassi di Beta-hCG: Quando Preoccuparsi e Cosa Significano
Un valore delle beta-hCG estremamente basso dopo quasi due settimane dal trasferimento non è un bel segno. Come riportato dall'esperienza di Sara, che dopo il transfer ha rilevato beta a 6.5, "le beta così basse non sono un buon segnale". In generale, si considerano beta basse quelle inferiori a 25 mUI/ml. Questi valori possono indicare una gravidanza non in atto, una gravidanza molto precoce che potrebbe non essere ancora visibile con l’ecografia, o purtroppo, una gravidanza che si è spenta subito dopo essersi avviata. Sotto i 5 mUI/ml, non sussiste gravidanza.
Tuttavia, è importante non fermarsi al primo numero. Come raccontano altre esperienze, un valore iniziale apparentemente scoraggiante potrebbe riservare sorprese. Ad esempio, una paziente ha riportato beta a 24 al 12° giorno post-transfer, un valore considerato non altissimo ma con possibilità di speranza, e dopo una settimana era a 1.027, arrivando all'11ª settimana di gravidanza. Allo stesso modo, un'altra paziente con beta a 32 ha poi scoperto di aspettare due gemelli, con i medici che hanno ipotizzato un attecchimento tardivo come causa dei valori iniziali bassi.
Questi esempi evidenziano che, sebbene un valore basso di beta-hCG possa indurre preoccupazione, l'interpretazione definitiva richiede un'attenta valutazione dell'andamento dei valori nel tempo e del contesto clinico generale. La flebile speranza talvolta si trasforma nel timore di problemi alle porte, ma è bene non perdere la calma.
Beta-hCG: Come interpretare il test di gravidanza?
Impianto Tardivo: Una Spiegazione per Beta-hCG Inizialmente Basse?
"Beta basse ed impianto tardivo?" Questi sono termini che possono provocare ansia in chi sta cercando una gravidanza, magari anche dopo anni di tentativi, con un nuovo approccio di PMA. Eppure, le cose non sono sempre negative. Non di rado si è assistito a beta-hCG basse ma con gravidanza andata bene, a buon fine. Questi sono i casi di "impianto tardivo".
L'impianto tardivo si verifica quando l'embrione si attacca alla parete uterina dopo il decimo giorno dal concepimento, piuttosto che nella finestra temporale più comune tra il sesto e il decimo giorno. Poiché la produzione di beta-hCG inizia solo dopo l'impianto, un impianto tardivo comporterà naturalmente livelli di beta-hCG inferiori rispetto a quelli attesi al momento del primo test di gravidanza. Questo significa che l'embrione ha impiegato più tempo del previsto per attecchire, influenzando di conseguenza la data prevista del concepimento e dell'impianto.
L'impianto tardivo si riflette su questi valori che risultano più bassi del normale. Il trasferimento degli embrioni può avvenire a diversi stadi di sviluppo embrionale, dal secondo al sesto giorno dopo la fecondazione. Sebbene il transfer di blastocisti (al quarto o quinto giorno) abbia maggiori possibilità di successo, anche in questi casi si può assistere a un impianto tardivo, con il conseguente rilevamento di beta basse. Per tale motivo, è importante non basarsi solo sul valore assoluto delle beta, ma anche sul loro incremento nel tempo e sulle eventuali ecografie che possono confermare la presenza e la vitalità di una gravidanza.
L'Andamento dei Valori: Non Solo il Numero Iniziale Conta
Una delle informazioni più rassicuranti emerse dalle esperienze condivise è che "l'importante è che devono alzarsi". Indipendentemente dal valore iniziale, la progressione delle beta-hCG è l'indicatore chiave della vitalità della gravidanza. Tipicamente, in una gravidanza che procede regolarmente, i valori di beta-hCG dovrebbero raddoppiare all'incirca ogni due giorni.
Diverse testimonianze confermano questo principio:
- Una donna ha avuto beta a 9 al primo controllo e 18 al secondo, raddoppiate nonostante il valore assoluto fosse basso, mantenendo una flebile speranza.
- Un'altra ha registrato un valore di 21 al 13° giorno post-transfer, salito poi a 9500, purtroppo con un esito finale negativo, ma dimostrando l'importanza della crescita iniziale.
- Una ragazza, con beta a 31 al 12° giorno post-transfer, è stata rassicurata dal laboratorio sulla positività, aspettando poi l'esito delle successive misurazioni per vedere se crescevano.
Questi esempi sottolineano come un singolo valore basso non sia sempre un verdetto finale. La vera sfida sta nel monitorare la crescita delle beta-hCG attraverso prelievi ripetuti. Solo così è possibile distinguere tra un impianto tardivo, una gravidanza chimica (dove l'impianto inizia ma non si sviluppa) o un'altra complicanza, come una gravidanza extrauterina. La paura di quest'ultima è reale per molte donne che sperimentano valori bassi o che non crescono adeguatamente. "Spero che almeno non si tratti di un'extrauterina" è un pensiero comune in queste situazioni.
Variabili Cliniche che Influenzano i Livelli di Beta-hCG
Il livello delle beta-hCG varia da donna a donna e da gravidanza a gravidanza. Non esiste quindi un livello assoluto e universale di beta-hCG che indichi con certezza la normalità o l’anormalità della gravidanza, ma solo dei valori medi e approssimativi, che devono essere sempre interpretati in relazione al contesto clinico e al decorso temporale. Diversi fattori possono influenzare questi valori, tra cui:
- Numero di embrioni impiantati: Una gravidanza gemellare, ad esempio, può portare a livelli di beta-hCG significativamente più alti rispetto a una singola. Un aumento particolarmente alto del valore delle beta è generalmente un ottimo segno, a volte potrebbe anche esprimere che la gravidanza è gemellare.
- Data del concepimento/impianto: Un impianto tardivo, come già discusso, porterà a valori inizialmente più bassi.
- Qualità dell'embrione: Embrioni di qualità inferiore potrebbero impiegare più tempo per impiantarsi o produrre meno ormone.
- Presenza di eventuali patologie o anomalie: Condizioni mediche della donna o dell'embrione possono influenzare la produzione di hCG.
- Ovulazione tardiva: Se l'ovulazione avviene più tardi del previsto nel ciclo mestruale, la data del concepimento e dell'impianto si sposta di conseguenza, influenzando le aspettative sui valori di hCG al momento del test.
Il risultato finale di un trattamento di riproduzione assistita dipende da numerose variabili e caratteristiche legate alla cartella clinica dei pazienti. Per questo motivo, è fondamentale che il gruppo di medici e biologi specialisti si occupi del controllo accurato di ogni singolo caso.
Le Cause di un Esito Negativo in FIVET/ICSI
Quando, nonostante l'attesa e la speranza, il risultato delle beta-hCG è negativo o i valori non crescono come dovrebbero, si può parlare di un fallimento del trattamento di FIVET/ICSI. Questo è un duro colpo, ma è importante sapere che la probabilità di ottenere una gravidanza al primo tentativo di FIVET è complicata, proprio come lo è in natura. Le cause di una FIVET che non ha avuto successo possono essere varie. Gli specialisti della fertilità saranno incaricati di valutare il possibile motivo per cui non si è ottenuta la gravidanza dopo il trattamento.
Di seguito sono elencate alcune ragioni mediche che potrebbero essere la causa di una FIVET negativa, anche quando il processo di impianto sembrava avviato:
- Diagnosi insufficiente della causa dell'infertilità: A volte, nonostante gli esami preliminari, ci sono fattori non identificati che ostacolano il successo.
- Bassa qualità dei gameti (uova e sperma): La qualità degli ovociti o degli spermatozoi può compromettere lo sviluppo embrionale e la capacità di impianto.
- Qualità embrionale deficitaria: Anche se l'embrione viene trasferito, potrebbe non avere la vitalità sufficiente per impiantarsi e svilupparsi.
- Presenza di alterazioni genetiche nei progenitori o nell'embrione: Anomalie cromosomiche o genetiche possono impedire l'impianto o portare a un aborto precoce.
- Alterazioni immunologiche: Il sistema immunitario materno può riconoscere l'embrione come "estraneo" e attaccarlo, impedendo l'impianto o causandone il rigetto.
- Malformazioni uterine precedentemente non rilevate: Anomalie strutturali dell'utero possono rendere difficile l'impianto o il mantenimento della gravidanza.
Dopo una FIVET negativa, è necessario effettuare uno studio personalizzato per cercare di individuare la o le possibili cause e di ottimizzare il trattamento successivo, con l'obiettivo di ottenere una gravidanza in un nuovo tentativo.
La Gestione Emotiva dopo un Risultato Negativo
Supporre un risultato negativo nella fecondazione in vitro non è facile, soprattutto dal punto di vista emotivo. Il calo delle mestruazioni circa due settimane dopo il trasferimento dell'embrione è un duro colpo, poiché indica che la FIVET non ha avuto successo. È comune che dopo un tentativo fallito ci si senta "a pezzi", come descritto da una utente che si è trovata a ripetere le beta in un weekend d'attesa e ha ricevuto un commento poco incoraggiante dalla ginecologa.
Per affrontare il beta negativo ed essere in grado di iniziare un nuovo ciclo di FIVET, alcuni consigli sono fondamentali:
- Evitare l'autocritica e le domande senza risposta: Non bisogna torturarsi con domande come "cosa ho fatto, cosa non ho fatto, come è potuto andare male, cosa mancava?". Queste domande non aiutano a sentirsi meglio e non possono essere d'aiuto per il prossimo tentativo, rendendo solo più tristi.
- Permettere l'espressione delle emozioni: Se ne hai bisogno, piangi. È bene sfogarsi e non reprimere le emozioni.
- Ricorrere a tecniche di rilassamento: L'esecuzione di esercizi di rilassamento come lo yoga o le tecniche di mindfulness può essere utile per calmare l'ansia, ridurre la negatività e aumentare l'atteggiamento positivo, che è essenziale per iniziare un nuovo tentativo.
- Condividere i sentimenti: Condividere i propri sentimenti può aiutare ad assimilare meglio il negativo del test di gravidanza. Se si è deciso di informare amici e familiari, si può chiedere loro di non fare domande in questo periodo delicato, comunicando i risultati quando si è pronti.
- Cercare aiuto psicologico: Il ricorso all'aiuto psicologico nei casi in cui il risultato negativo ha causato grande angoscia, ansia o stress emotivo può essere necessario e molto positivo per farvi fronte. La stragrande maggioranza dei centri di riproduzione hanno un reparto di specialisti in psicologia della riproduzione assistita pronto ad aiutare, non solo ad accettare i problemi di fertilità, ma anche ad offrire aiuto durante tutto il processo, compreso il test di gravidanza finale e l'elaborazione del risultato negativo per affrontare una nuova sfida riproduttiva con rinnovato atteggiamento positivo ed entusiasmo.

Domande Frequenti e Considerazioni Future
Molte sono le domande che emergono dopo un tentativo di PMA che non ha avuto successo, specialmente in presenza di beta-hCG basse.
Cosa fare dopo una FIVET negativa? È il momento di fare l'ICSI o riprovare con la FIVET?
Dipende dal tasso di fecondazione. Se è stato corretto (≥65%), non sarebbe strettamente necessario cambiare tecnica. Tuttavia, oggi la tecnica ICSI è indicata in quasi tutti i cicli per evitare il fallimento totale della fecondazione in vitro convenzionale, che si verifica nel 5-10% dei casi.
Cosa devo fare per ottenere una gravidanza se sto già attraversando la terza FIVET negativa?
Dopo più tentativi falliti, è consigliabile "interrompere" per un momento, studiare la possibile causa e valutare quale trattamento riproduttivo è indicato in base ai risultati ottenuti e alle nuove conoscenze acquisite sulla situazione specifica della coppia.
Qual è il motivo di un risultato negativo del test di gravidanza dopo la FIVET?
Ci sono molte possibili ragioni, come già accennato, tra cui la qualità dei gameti, la qualità dell'embrione, alterazioni genetiche, anomalie uterine o problemi immunitari. Un esito negativo richiede sempre uno studio personalizzato per cercare di individuare le cause e ottimizzare il trattamento successivo.
È possibile una gravidanza naturale dopo una FIVET negativa?
Anche se non è comune, ci sono stati diversi casi di coppie che, dopo vari tentativi di FIVET senza successo, decidono di abbandonare il trattamento a causa dell'esaurimento emotivo e, dopo qualche tempo, ottengono una gravidanza naturale. In questo senso, le emozioni e i loro effetti sulla fertilità giocano un ruolo molto importante.
Dopo una FIVET negativa, quando posso fare la prossima?
Questo dipende da ogni caso e dalle indicazioni del medico. Generalmente, però, la gravidanza può essere tentata di nuovo nel ciclo successivo, cioè quando le mestruazioni della donna ricominciano. Da un punto di vista emotivo, si raccomanda di aspettare che il risultato negativo sia stato affrontato prima di iniziare un nuovo trattamento di FIVET con un atteggiamento positivo ed entusiasmo.
Quali sono i sintomi della FIV negativa?
Non ci sono sintomi che sono indicativi di un trattamento di fertilità non riuscito. Molte donne sperimentano sintomi come forte bisogno di urinare, sbalzi d'umore, mal di testa, ecc., dopo il trasferimento dell'embrione. Tuttavia, questi sintomi non sono specifici dell'impianto dell'embrione e quindi della gravidanza. Pertanto, la presenza o l'assenza di sintomi durante la beta-attesa non è indicativa del successo o del fallimento di un trattamento FIVET. La presenza o l’assenza di “sintomi” che le donne associano alla gravidanza, non rappresentano un metodo diagnostico.