La procreazione medicalmente assistita (PMA) rappresenta una speranza concreta e sempre più efficace per le coppie che non riescono a concepire naturalmente o che hanno una bassa probabilità di riuscirci. Si tratta di una serie di procedure mirate a favorire il concepimento, e il suo ricorso è ormai ampiamente diffuso, con una domanda in continua crescita a livello globale. Questi trattamenti sono possibili grazie a un complesso insieme di tecniche e, in modo cruciale, all'utilizzo di farmaci specifici che orchestrano delicati processi biologici. Per comprendere appieno la PMA, è fondamentale partire dal cuore delle sue applicazioni più specifiche: i farmaci che ne rendono possibile il successo.
I. Il Cuore dei Trattamenti: La Farmacologia nella Procreazione Medicalmente Assistita
Nel contesto di un trattamento di fertilità, che sia Fecondazione in Vitro, Inseminazione o Donazione di ovuli, l'uso di farmaci è imprescindibile. Sono molti i farmaci che si utilizzano, alcuni molto semplici da utilizzare e senza alcun effetto collaterale, ed altri più complessi. Alcuni di questi farmaci, per loro natura, hanno effetti secondari che spesso possono essere percepiti più intensamente. A seguire, si parlerà dei farmaci abitualmente più utilizzati, della loro funzione e dei loro effetti collaterali, delineando il loro ruolo insostituibile nel percorso della PMA.
Farmaci per la Stimolazione Ovarica Controllata: Il Ruolo delle Gonadotropine
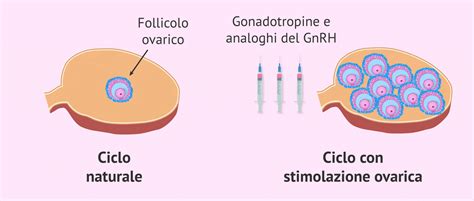
I farmaci per eccellenza utilizzati in un trattamento di fertilità sono quelli destinati alla stimolazione ovarica. Servono per stimolare in modo controllato il funzionamento delle ovaie in modo da poter raccogliere in seguito gli ovuli o ovociti che si sono sviluppati in esse. L'obiettivo è indurre lo sviluppo multifollicolare, un processo che richiede un'attenta supervisione medica da parte di specialisti nella gestione clinica dei problemi di fertilità e nelle tecniche di riproduzione assistita.
Tra questi farmaci, la follitropina alfa è ampiamente impiegata. Ad esempio, Gonal-f contiene una molecola denominata "follitropina alfa", quasi identica all’ormone naturale prodotto dall’organismo denominato “ormone follicolo-stimolante» (FSH). La FSH è una gonadotropina, un tipo di ormone che svolge un ruolo importante nella riproduzione e fertilità umana. Nelle donne, l’ormone FSH è necessario per la crescita e lo sviluppo dei follicoli ovarici che contengono gli ovuli. Un altro farmaco con principio attivo folitropina alfa è Ovaleap. Questa molecola mostra un’attività follicolo stimolante (FSH), stimolando nella donna la crescita e la maturazione follicolare e favorendo la secrezione di estrogeni. Questi farmaci sono solitamente somministrati per via sottocutanea nei primi giorni del ciclo. Gonal-f, ad esempio, deve essere conservato in frigorifero fino al momento della sua somministrazione; dopo la somministrazione della prima dose, si può conservare a temperatura ambiente per un periodo massimo di 28 giorni, assicurandosi che la temperatura ambiente non superi i 25°C.
Un altro tipo di gonadotropina è la follitropina delta. Un farmaco che la contiene ha il principio attivo della follitropina delta, che appartiene al gruppo di ormoni noti come gonadotropine. La dose di questo farmaco nel primo trattamento di stimolazione ovarica sarà calcolata dal medico sulla base dei livelli ematici di ormone anti-mulleriano (AMH) e dell’indice di massa corporea (BMI). La via di somministrazione è sottocutanea.
Esistono anche farmaci che combinano più principi attivi, come Pergoveris, che contiene follitropina alfa e lutropina alfa. Entrambi appartengono alla famiglia degli ormoni denominati “gonadotropine”. La follitropina è una molecola simile al FSH (ormone follicolo stimolante) endogena.
Le menotropine, ottenute dall'urina delle donne dopo la menopausa, rappresentano un'altra classe importante. Il principio attivo sia di Menopur 75 che 1200 è la menotropina altamente purificata. Si usa nel contesto della riproduzione assistita per stimolare le ovaie in modo controllato, inducendo lo sviluppo di vari follicoli. Anche Meriofert ha come principio attivo una gonadotropina urinaria umana della menopausa altamente purificata. Meriofert può essere iniettato sia per via sottocutanea che intramuscolare e si presenta sotto forma di fiale con polvere liofilizzata e fiale di solvente liquido.
Infine, l'urofollitropina è un altro principio attivo utilizzato. Un farmaco con questo principio attivo si presenta sotto forma di flaconcini di polvere liofilizzata e solvente per soluzione iniettabile, che devono essere conservati a temperatura ambiente (inferiore a 25 ºC). Fostipur/Fostimon può essere somministrato per via intramuscolare o sottocutanea. Questo trattamento deve essere iniziato sotto la supervisione di un medico specializzato nella gestione clinica dei problemi di fertilità e nelle tecniche di riproduzione assistita.
Induzione dell'Ovulazione: Il Segnale Finale
Una volta raggiunta la maturazione follicolare desiderata, è necessario indurre l'ovulazione per il prelievo degli ovociti. L'ormone hCG (Gonadotropina corionica umana) ricombinante è il farmaco responsabile del completamento della maturazione degli ovociti e dell’attivazione dell’ovulazione circa 36 ore dopo la somministrazione. Un esempio è Ovitrelle, un induttore dell’ovulazione. A seconda del trattamento che si desidera eseguire, se inseminazione artificiale (IA) o fecondazione in vitro (FIV), lo si utilizzerà in un modo o nell’altro, rispettando sempre la corretta cronologia di somministrazione. Questo farmaco contiene gonadotropina corionica umana urinaria.
Fecondazione Assistita: il ruolo dell'endometrio e della riserva ovarica
Prevenzione dell'Ovulazione Prematura: Gli Antagonisti del GnRH
Durante i trattamenti di stimolazione ovarica, nelle donne sottoposte a trattamenti di riproduzione assistita, in alcuni casi si potrebbe produrre un’ovulazione prematura degli ovociti prima della realizzazione della puntura ovarica, compromettendo il successo del ciclo. Per prevenire ciò, si utilizzano farmaci con principio attivo il ganirelix, come Orgalutran o Cetrotide. Questi farmaci si presentano sotto forma di siringhe pronte e monodose e sono abitualmente utilizzati prima di un ciclo FIV per diversi motivi. Ci sono vari tipi e si possono somministrare in differenti momenti del ciclo di FIV a seconda dell’effetto che si desidera ottenere.
Supporto alla Fase Luteale e Preparazione Endometriale: Il Progesterone
Dopo l'ovulazione o il trasferimento embrionale, la fase luteale del ciclo richiede un adeguato supporto ormonale per favorire l'impianto e il mantenimento della gravidanza. Il progesterone è il principio attivo di farmaci come Prolutex, che può essere iniettato sia per via sottocutanea che intramuscolare. Questo farmaco proporziona un supporto ormonale nella fase luteale del ciclo (dopo l’ovulazione) quando questa è insufficiente o il trattamento realizzato lo richiede. Nei trattamenti di donazione di ovuli o nel trasferimento di embrioni vitrificati, si utilizzano questi farmaci per preparare l’endometrio in modo da renderlo più ricettivo per l’embrione che si desidera impiantare e dar così luogo ad una gravidanza evolutiva.
In conclusione, i farmaci impiegati nei trattamenti di riproduzione assistita possono essere utilizzati in diverse maniere a seconda dell’effetto che si cerca in ogni caso, rappresentando una componente fondamentale e altamente specializzata della terapia.
II. Dalle Molecole alle Tecniche: Il Percorso Clinico della PMA
La comprensione delle tecniche di Procreazione Medicalmente Assistita (PMA) segue logicamente la discussione sui farmaci, poiché sono proprio questi a modulare e supportare le diverse procedure cliniche. Le prestazioni di PMA comprendono una vasta gamma di approcci, classificati in livelli in base alla loro complessità e invasività.
Tecniche di I Livello: Inseminazione Intrauterina (IUI)
Le tecniche di I livello sono le meno invasive e prevedono l'inseminazione intrauterina (IUI). In questa procedura, il liquido seminale viene introdotto direttamente all'interno della cavità uterina della donna, in un momento attentamente monitorato del ciclo mestruale. Questa tecnica è spesso utilizzata in casi di infertilità maschile lieve, disturbi ovulatori o infertilità idiopatica.
Tecniche di II e III Livello: La Fecondazione In Vitro (FIVET) e ICSI
Le tecniche più complesse, classificate come di II e III livello, includono la Fecondazione In Vitro (FIVET) e l'Iniezione Intracitoplasmatica di Spermatozoi (ICSI). In queste metodiche, l’incontro dei gameti si verifica all'esterno del corpo della donna, in laboratorio. Solamente dopo l’inseminazione dell’ovocita e l’eventuale fecondazione, l’embrione sviluppato viene trasferito in utero.
Il percorso per le coppie avviate alla fecondazione in vitro con tecnica FIVET o ICSI è ben strutturato. Dopo un primo approccio nel corso del quale vengono eseguiti gli esami preoperatori, si imposta la terapia e si monitora la donna con tecnica ecografica per valutare la crescita follicolare. Contestualmente, in collaborazione con il Centro prelievi, si effettua un monitoraggio ormonale.
Al momento della maturazione follicolare, si procede, in Day Surgery, al prelievo ovocitario, che avviene mediante puntura transvaginale ecoguidata in sedazione profonda. Gli ovociti ottenuti vengono poi processati dal laboratorio per la fecondazione. Dopo la fertilizzazione in vitro, il ginecologo discute con le pazienti i risultati delle procedure eseguite nell'ambulatorio. In caso di positività, si effettuano controlli ecografici e consulenze sulla diagnostica prenatale.
La Fecondazione in vitro (FIVET) in Italia può essere praticata sia in centri pubblici o convenzionati sia in centri privati. Se eseguita privatamente, le tariffe vanno in genere dai 3mila ai 5mila euro sia per la fecondazione senza donazione di gameti (omologa) sia per quella con donazione di gameti (eterologa).
Per la donna è possibile, prima e durante questi percorsi, la valutazione dell’apparato genitale con tecniche strumentali, come l'ecografia e l'isterosonografia, e lo studio endocrino/funzionale dell’ovulazione (quest'ultimo specificamente per le pazienti del centro PMA). In caso di patologia ovulatoria, vengono eseguiti cicli di induzione dell’ovulazione con monitoraggio ecografico.
Varietà dei Cicli PMA: "A Fresco" e "Da Scongelamento"
Le tecniche di II e III livello possono essere applicate in cicli definiti “a fresco", quando nella procedura si utilizzano sia ovociti sia embrioni non crioconservati. Altrimenti, si parla di cicli definiti “da scongelamento", quando nella procedura si utilizzano ovociti crioconservati oppure embrioni crioconservati, che erano stati precedentemente prelevati e congelati.
Tecniche Ormai di Raro Utilizzo: GIFT e ZIFT
Nel panorama delle tecniche di PMA, alcune metodiche un tempo utilizzate sono ormai divenute rare o quasi inutilizzate, superate dall'evoluzione e dalla maggiore efficacia di altri approcci.
Una di queste è la GIFT (Gamete IntraFallopian Transfer), una metodica ormai di raro utilizzo. Prevede il prelievo degli ovociti per via transvaginale ecoguidata o per via laparoscopica e il trasferimento nelle tube dei gameti maschili e femminili per via laparoscopica o transvaginale (ecoguidata o isteroscopica).
Analogamente, la ZIFT (Zygote IntraFallopian Transfer) è una metodica ormai quasi inutilizzata. Questa prevede il prelievo degli ovociti per via transvaginale ecoguidata; la fecondazione in vitro degli ovociti e il trasferimento intratubarico degli zigoti o degli embrioni per via laparoscopica o transvaginale (ecoguidata o isteroscopica). Queste tecniche riflettono l'evoluzione costante del campo della PMA verso soluzioni sempre più ottimizzate.
III. La Definizione di Infertilità e la Portata della PMA
Dopo aver esaminato le specifiche tecniche e i farmaci, è essenziale ampliare la prospettiva per comprendere il fenomeno generale dell'infertilità e il ruolo fondamentale che la Procreazione Medicalmente Assistita (PMA) svolge in questo contesto. L'infertilità non è solo un problema medico, ma ha un'innegabile dimensione sociale che riguarda milioni di persone a livello globale.
L'Infertilità come Malattia Globale e le Sue Cause
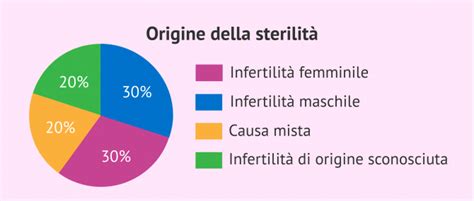
L’infertilità è una malattia del sistema riproduttivo maschile e femminile, definita dal mancato raggiungimento di una gravidanza dopo 12 mesi o più di rapporti sessuali regolari. Per le donne sopra i 35 anni, una coppia dovrebbe rivolgersi a uno specialista dopo 6 mesi di rapporti mirati non protetti. L'Organizzazione Mondiale della Sanità (OMS) definisce l'infertilità come "l'incapacità di una coppia di ottenere il concepimento o portare a termine una gravidanza dopo un anno o più di rapporti sessuali regolari, non protetti." Secondo l'OMS, il 17,5% della popolazione adulta - circa 1 persona su 6 in tutto il mondo - soffre di infertilità, dimostrando l’urgente necessità di aumentare l’accesso alle cure per la fertilità. Nel mondo l'infertilità colpisce una coppia su sei e rappresenta una sfida significativa per la salute globale, riconosciuta anche dall'Organizzazione Mondiale della Sanità. Pertanto, non può essere relegata a una minoranza di coppie lasciate sole di fronte alle loro difficoltà.
Le cause dell'infertilità possono essere ricondotte a molteplici fattori. Possono essere legate all’uomo, ad esempio anomalie di produzione e di escrezione degli spermatozoi, o alla donna, come disturbi ovulatori, patologie ovariche, difetti tubarici e cervicali. Non di rado, le cause possono riguardare entrambi i partner. In circa il 15% delle coppie, l’origine dell’infertilità rimane sconosciuta, rendendo la fase diagnostica, che è la parte del percorso che richiede più tempo, una componente cruciale nella gestione di una coppia con problemi di fertilità.
La PMA: Una Speranza Concreta per Realizzare il Desiderio di Avere un Figlio
In questo scenario, la Procreazione Medicalmente Assistita (PMA) è una procedura finalizzata a realizzare il desiderio di avere un figlio, offerta con opportune tecniche e strumentazioni mediche a coppie che non sono in grado di procreare con metodi naturali, ossia coppie infertili. Come accennato, consiste in una serie di procedure mirate a favorire il concepimento nelle coppie che non possono farlo naturalmente, o hanno una bassa probabilità di riuscirci. Queste tecniche rappresentano oggi una speranza concreta e sempre più efficace. Il ricorso a queste procedure è ormai ampiamente diffuso e la domanda è in continua crescita: si stima infatti che, in Svizzera, ogni anno circa 6.600 donne si sottopongono a trattamenti di fecondazione assistita e che il 3% dei neonati nasce grazie a queste tecniche.
IV. Il Quadro Normativo, Economico e Sociale della PMA in Italia
Dopo aver delineato le basi biologiche e mediche della PMA e l'ampiezza del fenomeno dell'infertilità, è opportuno analizzare il contesto più ampio che ne regola l'applicazione, in particolare in Italia, con le sue implicazioni normative, economiche e sociali.
La Legge 40/2004 e le Sue Evoluzioni: Principi Fondamentali e Recenti Modifiche
In Italia, la Legge 40 del 2004 disciplina molti aspetti connessi alla PMA. Si tratta di una normativa molto articolata e complessa, che ha subito diverse modifiche nel corso del tempo per adattarsi alle nuove scoperte scientifiche e alle pronunce giurisprudenziali.
L’accesso alle tecniche di PMA è consentito solo se l’infertilità non è risolvibile altrimenti, sottolineando il principio di gradualità, per cui nell’utilizzare le tecniche si deve seguire un principio di gradualità, scegliendo prima quelle meno invasive dal punto di vista tecnico e psicologico. Prima di iniziare un ciclo di PMA occorre dare il proprio consenso informato, un passaggio cruciale che garantisce la piena consapevolezza dei pazienti riguardo alle procedure e ai loro possibili esiti.
Modifiche significative alla legge hanno rimosso alcuni divieti che in passato limitavano l'accesso e la flessibilità dei trattamenti. Ad esempio, è stato rimosso il divieto di produzione di più embrioni, così come l’obbligo di contemporaneo impianto di tutti gli embrioni prodotti. Inoltre, per le coppie fertili portatrici di malattie genetiche trasmissibili è stato rimosso il divieto di diagnosi preimpianto, permettendo così di identificare eventuali patologie genetiche prima dell'impianto dell'embrione. Infine, è stato eliminato il divieto di fecondazione eterologa, cioè con donazione di gameti, al cui utilizzo in Italia ha dato il via libera la sentenza della Corte Costituzionale del 9 aprile 2014, ampliando le possibilità terapeutiche per molte coppie.
Nonostante queste aperture, la normativa mantiene delle restrizioni per quanto riguarda la gestione degli embrioni. Gli embrioni non possono essere né soppressi né crioconservati. L’unica eccezione alla crioconservazione è l’impossibilità per gravi motivi di salute della donna di eseguire un trasferimento in utero. I gameti, invece, possono essere crioconservati, offrendo una maggiore flessibilità per la conservazione della fertilità.
Lo Status Giuridico del Nato
Un aspetto fondamentale della Legge 40 riguarda lo stato giuridico del nato. I nati da PMA hanno lo stato di figli legittimi o riconosciuti dalla coppia che ha fatto ricorso alle tecniche. Un punto importante è che, qualora, in violazione della Legge, sia stata fatta una fecondazione di tipo eterologo, il coniuge o convivente che ha dato il proprio consenso non può disconoscere il bambino, a tutela del minore e della famiglia che si è formata.
Costi e Accessibilità Regionale in Italia
Nonostante tutte le prestazioni di PMA siano state inserite nei Livelli Essenziali di Assistenza (LEA) con il DPCM del 12 gennaio 2017, la loro applicazione dipende ancora oggi dall’organizzazione sanitaria regionale. Questa disomogeneità porta a differenze significative nell'accesso ai trattamenti tra le varie regioni italiane. Nel 2020, il 26% di cicli iniziati con tecniche a fresco e il 37,7% dei cicli che utilizzano gameti donati è stato effettuato su pazienti che non risiedono nella regione di appartenenza del centro, evidenziando la necessità per molte coppie di spostarsi per accedere alle cure desiderate o necessarie.
Quanto ai costi delle prestazioni di PMA con donazione di gameti, quasi tutte le Regioni hanno recepito la tariffa convenzionale definita dalla Conferenza Stato Regioni e Provincie Autonome di Trento e Bolzano 14/121/CR7c/C7 del 25 settembre 2014. Le tariffe sono le seguenti: €1.500 (compresi €500 per i farmaci) per fecondazione con seme da donatore con inseminazione intrauterina; €3.500 (compresi €500 per i farmaci) per fecondazione con seme da donatore in vitro; e €4.000 (compresi €500 per i farmaci) per fecondazione con ovociti da donatrice.
L'Impatto della Pandemia di Covid-19 sulla PMA
L’Italia è stato il primo paese Europeo a dover fronteggiare la diffusione dell’infezione Covid-19 a partire da fine gennaio 2020. Questa emergenza sanitaria ha avuto un impatto significativo sull'attività di PMA. Con un Decreto del Governo emanato il 9 marzo 2020, tutte le procedure mediche non ritenute urgenti sono state sospese o procrastinate per non gravare sul Sistema Sanitario Nazionale. Tra queste, anche i trattamenti di PMA hanno subito un blocco. L'unica eccezione è stata la preservazione della fertilità nei pazienti oncologici con tecniche di crioconservazione di gameti e tessuto gonadico, le quali sono proseguite in quanto considerate non differibili.

I dati dalla Relazione del Ministro della Salute al Parlamento sull’attività del 2020 del Registro Nazionale PMA dell’ISS (pubblicata nel 2022) mostrano per la prima volta una riduzione del numero di cicli di PMA pari a 18.963 (-19,1%). Nel 2020 diminuiscono, di conseguenza, le gravidanze ottenute (3.692 in meno pari a -18,9%), e i bambini nati vivi (2.857 in meno pari a -20,2%). I cicli iniziati sono stati 80.099 (70.820 con gameti della coppia + 9.279 con gameti donati), in diminuzione rispetto ai 99.062 del 2019. Di questi, 26.040 sono stati eseguiti nei centri pubblici, 18.692 nei privati convenzionati e 35.367 nei privati.
Sebbene verso giugno 2020 l’attività dei centri di PMA sia gradualmente ripresa - si legge nella Relazione del Ministro della Salute al Parlamento sull’attività del 2020 del Registro Nazionale PMA dell’Istituto Superiore di Sanità - durante tutto l’arco dell’anno in alcune regioni l’attività è stata frequentemente sospesa, soprattutto nelle strutture pubbliche. Nei diversi contesti assistenziali, però, la ripresa dell'attività è avvenuta in maniera diversa, accentuando ulteriormente le disparità regionali già esistenti. L’attività di PMA di II-III livello in termini di cicli iniziati risulta essere maggiormente a carico del SSN con il 61,2% di tutti i cicli iniziati (il 33,5% di essi effettuati nei centri pubblici e il 27,7% eseguiti nei privati convenzionati).
V. Sfide Specifiche: La PMA per Coppie con Malattie Infettive
Un'area di particolare complessità e delicatezza nella PMA riguarda la gestione di coppie in cui uno o entrambi i partner sono affetti da malattie infettive trasmissibili. Questo aspetto eleva la PMA da una mera questione di fertilità a una problematica di salute pubblica, richiedendo protocolli specifici per salvaguardare la salute del nascituro e, in alcuni casi, del partner.
Preservare la Salute del Nascituro in Presenza di Infezioni Virali
Chi sia affetto da HIV (sieropositività), HBV (epatite B) o HCV (epatite C) è in grado di trasmettere il virus ai propri figli. Pertanto, in caso di ricorso alle tecniche della PMA è necessario tener conto di questa importante criticità al fine di preservare la salute dei potenziali nascituri.
La prima fase di gestione è naturalmente di tipo valutativo. La coppia viene seguita dai medici del Centro di riferimento, tra cui esperti infettivologi, che dopo accurata anamnesi delle condizioni di salute generale, età e situazione socio-familiare dei potenziali genitori, da cui ricavare le effettive possibilità di riuscita delle tecniche di PMA di 1° o 2° livello, stabiliranno se e come procedere ai tentativi di ottenere un concepimento e quindi una gravidanza che non pregiudichino la salute del feto. In questo contesto, la consulenza genetica può essere un passaggio importante (come indicato anche in Tabella 1 dei dati forniti, sebbene il contenuto specifico della tabella non sia dettagliato).
Protocolli Specifici per Coppie con Infezioni Virali
Esistono protocolli ben definiti a seconda che sia l'uomo o la donna a essere portatore del virus.
Nel primo caso, se il portatore del virus è il partner maschile, per ottenere un seme “pulito”, si procede ad un trattamento necessario per abbattere la carica virale. Questo processo è spesso indicato come "lavaggio del seme". Prima di procedere alla fecondazione, una piccola quantità di liquido seminale viene sottoposta a controlli microbiologici per verificare che il “lavaggio” abbia avuto successo. Nel frattempo, lo sperma restante viene crioconservato in attesa di poter essere utilizzato.
Il secondo caso riguarda la situazione in cui è la donna ad essere portatrice della malattia infettiva. Se così fosse, si dovrà prestare particolare attenzione a tutto il processo che precede e segue la gravidanza fino al parto. Per esempio, il parto si esegue con il taglio cesareo, perché il rischio di contagio è sempre presente fino alla nascita del bambino.
PMA per Coppie Sierodiscordanti: Prevenzione del Contagio
Le tecniche di PMA sono spesso utilizzate anche da coppie fertili in cui uno dei partner sia sieropositivo per evitare di contagiare, oltre all’embrione, anche il compagno/a durante il rapporto sessuale. Questa è una dimostrazione della versatilità e dell'importanza della PMA non solo per l'infertilità in senso stretto, ma anche come strumento di prevenzione sanitaria.
Prima di accedere ai tentativi di fecondazione assistita, alle coppie sierodiscordanti viene fatto firmare un modulo per il consenso informato in cui viene precisato che una minima possibilità di contagio dell’infezione al feto persiste anche dopo il ricorso alle tecniche di lavaggio del seme e l’attento monitoraggio della gravidanza. Questo enfatizza la necessità di una comunicazione chiara e di una piena consapevolezza dei rischi residui, pur minimi.
Altri elementi a cui guardare per scegliere una struttura sono il tipo di tecniche diagnostiche offerte e l’esperienza acquisita dal team di una struttura riguardo a una patologia specifica, che si può cogliere, ad esempio, osservando la concentrazione di coppie con particolari problemi di infertilità in quel determinato centro.
Fecondazione Assistita: il ruolo dell'endometrio e della riserva ovarica
VI. Orizzonti Futuri e Impegno Industriale: Innovazione e Prevenzione
Avendo esplorato le sfaccettature cliniche, normative e sociali della PMA, è opportuno volgere lo sguardo verso il futuro del settore, evidenziando le nuove frontiere dell'innovazione tecnologica e l'impegno dell'industria farmaceutica, senza dimenticare l'importanza della prevenzione.
L'Intelligenza Artificiale al Servizio della Fertilità
Negli ultimi anni, l’intelligenza artificiale (IA) ha trasformato profondamente molti settori della medicina, compreso quello della PMA. L'applicazione dell'IA in questo campo promette di migliorare significativamente l'efficacia e la personalizzazione dei trattamenti. Ad esempio, uno studio ha analizzato, attraverso l’IA, un database di 19.000 pazienti, concentrandosi sull’analisi dei follicoli ovarici, ossia le strutture che contengono gli ovuli. Grazie all’intelligenza artificiale, infatti, i ricercatori sono riusciti a monitorare la crescita dei follicoli e a identificarne le dimensioni ottimali per ottenere un esito positivo della gravidanza. Questa capacità di analisi predittiva e di ottimizzazione dei processi clinici rappresenta un campo di ricerca promettente per migliorare i trattamenti e personalizzare l'approccio terapeutico.
Il Ruolo delle Aziende Farmaceutiche nella Ricerca e Sviluppo
In questo contesto di rapida evoluzione, l'impegno delle aziende farmaceutiche è cruciale. Aziende come IBSA si confermano tra le leader nel settore della fertilità a livello globale, grazie al suo impegno costante nella ricerca e nell’innovazione. Sebbene l’intelligenza artificiale rappresenti un’area di grande interesse per il futuro della PMA, il contributo di IBSA si concentra attualmente sullo sviluppo di soluzioni avanzate per migliorare i percorsi terapeutici delle pazienti.
Queste aziende sono pionieri nell'ambito della fertilità, apportando continuamente innovazione. Circa trenta anni fa, hanno reso disponibile il primo farmaco ricombinante umano per trattare l’infertilità. Questo ha dato il via a un ulteriore impulso alla ricerca, e si stima che, grazie a contributi come questi, siano venuti al mondo circa 5 milioni di bambini. L'industria farmaceutica continua a essere leader mondiale nei trattamenti per la fertilità, con l'unica azienda a produrre i tre ormoni essenziali per la riproduzione con tecnologia ricombinante e un portfolio completo per aiutare le coppie con difficoltà di concepimento in ogni fase del ciclo riproduttivo, con l'obiettivo di aiutare le coppie di tutto il mondo a coronare il loro desiderio di avere un bambino.

Prevenzione dell'Infertilità: Un Impegno Individuale
Parallelamente agli avanzamenti medici e tecnologici, è fondamentale sottolineare l'importanza della prevenzione e di uno stile di vita sano per la tutela della fertilità. Prendersi cura della propria salute è un passo primario, considerando che l’infertilità dipende in ugual misura dall’uomo e dalla donna.
Alcuni semplici ma efficaci consigli includono: non fumare e non usare sostanze stupefacenti o anabolizzanti, poiché l’assunzione di alcune droghe, anche in modo saltuario, può interferire con la normale produzione di ormoni e nuocere alla fertilità. È inoltre importante prestare attenzione alle sostanze inquinanti: pesticidi e altri agenti chimici, radiazioni e campi elettromagnetici possono mettere a rischio la fertilità, rendendo cruciale la consapevolezza degli ambienti in cui si vive e lavora. Questi semplici accorgimenti possono contribuire a preservare la capacità riproduttiva e, in alcuni casi, a ridurre la necessità di ricorrere a tecniche di PMA.
tags: #azienda #farmaceutica #fecondazione #assistita