Il desiderio di costruire una famiglia rappresenta uno dei traguardi più significativi nel progetto di vita di molte persone. Tuttavia, non sempre questo percorso segue le vie naturali sperate. Quando una coppia si scontra con la sfida dell'infertilità, la medicina moderna offre risposte concrete, basate su un approccio scientifico rigoroso e su una profonda sensibilità umana. In questo contesto, orientarsi tra le diverse metodologie di fecondazione assistita richiede chiarezza, competenza e una visione multidisciplinare, finalizzata a trasformare il bisogno di diagnosi in una realtà clinica assistenziale di alta qualità.
La missione clinica e l'accoglienza della coppia
La missione di un centro specializzato in procreazione medicalmente assistita (PMA) non si limita alla semplice esecuzione di tecniche di laboratorio; essa risiede nell'offrire un adeguato iter diagnostico-terapeutico alla coppia, valutando con attenzione le dinamiche ginecologiche e andrologiche. L’obiettivo è quello di garantire un ambiente emotivamente di appoggio, dove il lavoro in équipe operi come un'unità coordinata che riconosce le abilità e stima i contributi di ogni membro della squadra.
Ogni persona che si rivolge a una struttura di questo tipo deve essere considerata nella sua duplice veste: paziente, in quanto portatore di un bisogno diagnostico o terapeutico, e utente, poiché ha riposto la propria fiducia nelle competenze della struttura stessa. Questo implica il rispetto di principi fondamentali quali l’uguaglianza, l’imparzialità, la trasparenza dei percorsi amministrativi e l'efficienza nella gestione delle risorse, siano esse umane, tecnologiche o finanziarie.
Inquadramento diagnostico: il punto di partenza
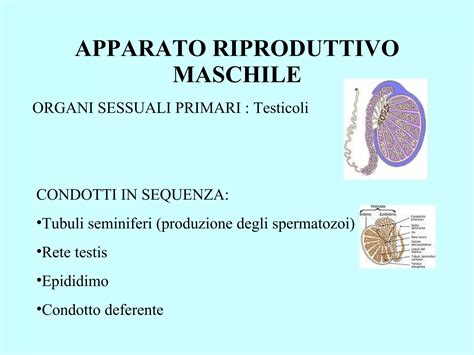
Quando una coppia si rivolge a un centro, il percorso inizia con un’anamnesi accurata. La consulenza iniziale verte su dati fondamentali all’inquadramento clinico, tra cui la storia clinica, l'anamnesi ginecologica/ostetrica e quella andrologica. Fondamentale risulta la valutazione dell’apparato genitale femminile, spesso eseguita tramite ecografia transvaginale 2-3D, e l’esame del fluor vaginale a fresco.
L'infertilità può essere causata da una pluralità di fattori. Tra le cause di origine femminile, si annoverano le disfunzioni ovariche (come l'ovaio policistico), le patologie tubariche (ostruzioni o assenza congenita delle tube), le malformazioni uterine, la presenza di sinechie, setti, fibromi sottomucosi o polipi, oltre a processi infiammatori. Dal lato maschile, la valutazione dell'andrologo è cruciale per analizzare la produzione e la qualità dello sperma, gestendo l'eventuale necessità di trattamenti specifici, medici o chirurgici, per correggere alterazioni del liquido seminale o disturbi dell'eiaculazione.
Tecniche di I Livello: l’inseminazione intrauterina (IUI)
La fecondazione assistita si articola su diversi livelli di complessità. Le tecniche di primo livello, meno invasive, sono indicate in specifiche casistiche. Tra queste, l'inseminazione intrauterina consiste nel monitoraggio ecografico della crescita follicolare, supportato da una blanda stimolazione ormonale, per giungere alla maturazione di uno o al massimo due follicoli.
Il processo prevede:
- Induzione farmacologica dell’ovulazione.
- Inserimento in utero, mediante catetere, di una frazione di sperma di elevata qualità, precedentemente trattato in laboratorio di seminologia.
- Supporto ormonale della fase post-ovulatoria con progesterone, fino alla conferma della gravidanza tramite test ematico (BHCG).
Questa tecnica è elettiva in casi di infertilità idiopatica, lievi alterazioni del liquido seminale, fattore cervicale, endometriosi minima o moderata, o quando cicli di rapporti mirati non hanno prodotto il risultato sperato.
COME SI FA LA FECONDAZIONE ASSISTITA: LE SUE FASI, COME LE FA IL PROF CLAUDIO MANNA A BIOFERTILITY
Tecniche di II e III livello: FIVET e ICSI
Quando la condizione clinica richiede un intervento più incisivo, si ricorre alle tecniche di II e III livello. Tali metodiche sono indicate in caso di assenza o ostruzione bilaterale delle tube, grave fattore maschile, endometriosi severa, ridotta riserva ovarica o fallimento delle terapie di primo livello.
La procedura si suddivide in fasi precise:
- Stimolazione ovarica: Somministrazione giornaliera di ormoni per lo sviluppo di follicoli multipli, monitorata per 10-14 giorni tramite valutazioni ormonali ed ecografiche.
- Prelievo ovocitario (Pick-up): Aspirazione del liquido follicolare per via transvaginale sotto controllo ecografico, eseguita in anestesia locale.
- Fecondazione: Nella FIVET, gli ovociti vengono messi in contatto con una quantità prestabilita di spermatozoi; nella ICSI, si procede alla microiniezione di un singolo spermatozoo direttamente nell’ovocita, tecnica d’elezione per problemi maschili severi.
- Coltura e Transfer: Dopo 2-5 giorni, gli embrioni vengono trasferiti in utero tramite un catetere sottile, senza necessità di anestesia.
Innovazione tecnologica: il Time-lapse e la diagnostica avanzata
Per elevare le possibilità di successo, la medicina della riproduzione si avvale oggi di strumenti innovativi. Il Time-lapse Embryo Imaging rappresenta una frontiera avanzata, consentendo di ottenere immagini continue dell'embrione all'interno dell'incubatrice. Questo sistema permette di visualizzare la sequenza completa dell'evoluzione embrionale, fornendo informazioni cruciali sulla maturità della cellula e sul momento ottimale per il trasferimento.
Parallelamente, la diagnostica molecolare permette di studiare il DNA degli ovociti o degli embrioni per identificare potenziali anomalie cromosomiche, un supporto essenziale per le coppie che devono affrontare sfide genetiche specifiche nel loro percorso verso la genitorialità.
Preservazione della fertilità: il "Social Freezing" e le indicazioni mediche
La crioconservazione rappresenta una delle tutele maggiori per la capacità riproduttiva futura. Se in ambito oncologico è una procedura salvavita per pazienti che devono affrontare terapie gonadotossiche, si sta diffondendo sempre più il social freezing: la scelta consapevole di congelare i propri ovociti per ragioni non mediche, consentendo alle donne di posticipare la ricerca di una gravidanza.
Il processo di vitrificazione (congelamento ultrarapido) garantisce che le cellule rimangano inalterate a -196°C, permettendo l'utilizzo dei gameti anche a distanza di anni, senza la necessità di ripetere stimolazioni ovariche.

Fecondazione eterologa e il ricorso ai donatori
Quando la fertilità è compromessa o esaurita, la legge consente il ricorso alla fecondazione eterologa. Si tratta di procedure di I, II o III livello in cui si utilizzano gameti provenienti da donatori esterni, garantendo la totale sicurezza sotto il profilo genetico e infettivologico.
Poiché il reperimento di gameti in Italia è limitato, i centri autorizzati collaborano spesso con banche estere, importando materiale biologico certificato. Questo approccio ha permesso la creazione di percorsi efficaci, come l’ovodonazione, dove la fecondazione avviene in un centro estero partner per poi trasportare gli embrioni verso la struttura italiana per il transfer, garantendo una linea di cura continua e attenta alle esigenze della coppia.
Approcci integrati e medicina rigenerativa
Alcuni centri clinici esplorano frontiere ulteriori per massimizzare le probabilità di successo, integrando protocolli che vanno oltre la tecnica pura. Tra questi, la medicina rigenerativa mira a rivitalizzare l’apparato genitale femminile, mentre la medicina informazionale interviene laddove l'organismo femminile possa aver sviluppato una risposta immunitaria di "rifiuto" verso il liquido seminale del partner, facilitandone il riconoscimento biologico come self.
Allo stesso modo, la valutazione immuno-istologica della recettività endometriale permette di indagare le cause di mancato attecchimento, esplorando la complessità della comunicazione tra l'embrione e l'endometrio. In ogni caso, la personalizzazione del progetto terapeutico rimane la bussola indispensabile: ogni coppia è un mondo a sé, e la capacità di adattare le tecniche alla fisiologia specifica dei pazienti è il vero segreto di un percorso assistenziale d'eccellenza.