L'anestesia è una pietra miliare della medicina moderna, consentendo interventi chirurgici e la gestione del dolore che un tempo erano impensabili. Tra le diverse tecniche disponibili, l'anestesia epidurale si distingue per la sua specificità e versatilità, offrendo un controllo efficace del dolore mantenendo il paziente cosciente. Questa tecnica non solo ha trasformato il parto e la chirurgia, ma ha anche aperto nuove frontiere nella gestione del dolore cronico.
Un Viaggio Storico nell'Anestesia e la Sua Evoluzione
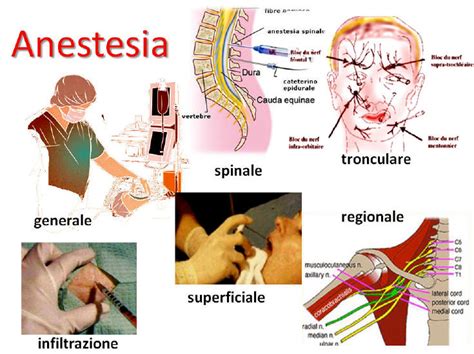
In campo sanitario, l’anestesia è l’attività medica preposta al controllo dei farmaci utilizzati per annullare la sensibilità del tatto e del dolore nei pazienti trattati. Le origini dell’anestesia risalgono all’anno 1275, quando Ramón Llull riuscì ad ottenere il cosiddetto dolce vetriolo sperimentando determinate sostanze chimiche. Secoli dopo, anche il medico Paracelsus osservò come alcuni polli potessero addormentarsi e perdere sensibilità con questo stesso liquido, ma fu solo nel 1730 che August Sigmund Frobenius chiamò il liquido: etere. Anni dopo la sperimentazione continuò per altre vie, dopo la scoperta dell'ossido nitroso, di Joseph Priestley, un gas che in seguito sarebbe stato determinato per avere proprietà anestetiche. Tuttavia, fu nel 1849 quando la scoperta dell’etere come metodo di anestesia si affermò, dopo aver eseguito sette anni prima un intervento chirurgico indolore.
Da questi primi passi, l'anestesia si è evoluta, ramificandosi in diverse specialità per rispondere a esigenze cliniche specifiche. Possiamo categorizzare l'anestesia in diverse tipologie principali:
- Anestesia Generale: Nel caso dell'anestesia generale, le caratteristiche che la rappresentano sono l’ipnosi, l’amnesia e l’analgesia, nonché l’abolizione dei riflessi e il rilassamento muscolare. L'anestesia generale in genere consiste in un farmaco ipnotico e un paralizzante.
- Anestesia Regionale: Questo tipo blocca il dolore in una zona specifica del corpo. L'anestesia epidurale, oggetto di questo approfondimento, rientra in questa categoria.
- Anestesia Locale: Agisce su un'area molto circoscritta.
Il profilo professionale formato per applicare queste tecniche ai pazienti è l’anestesista o l’anestesista, che ha il compito di mettere in pratica sia il lavoro di anestesiologia sia la successiva rianimazione.
L'Anestesia Epidurale: Cos'è e Come Funziona
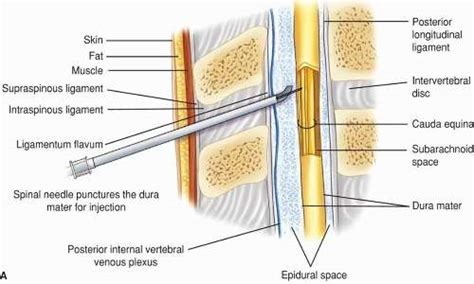
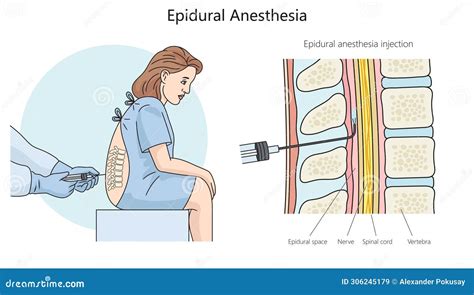
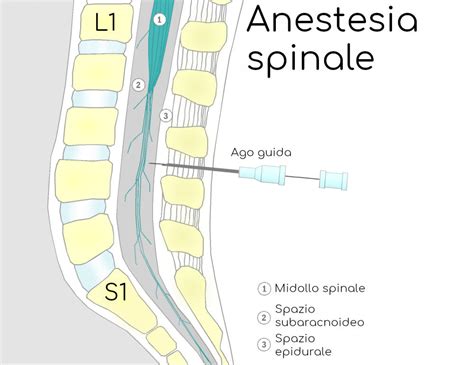
L'epidurale, o anestesia epidurale, è una particolare tecnica di anestesia locale, contraddistinta dall'iniezione di anestetici e analgesici a livello dello spazio epidurale del midollo spinale. Si tratta di una metodica sicura, efficace e che non comporta l'addormentamento del paziente, permettendo così alla persona di rimanere cosciente e collaborativa durante il processo. L’anestesia epidurale o peridurale è una tecnica di anestesia loco-regionale centrale, che prevede la somministrazione di farmaci anestetici o analgesici attraverso un ago e/o un catetere posizionato nello spazio epidurale. A differenza dell’anestesia spinale, l'epidurale prevede l’iniezione di anestetico all’esterno dello spazio subaracnoideo, tra il periostio e la meninge dura madre.
Per comprendere appieno l'epidurale, è fondamentale conoscere l'anatomia della colonna vertebrale. Le vertebre della colonna vertebrale possiedono una struttura generale abbastanza simile tra loro. I fori vertebrali di ogni vertebra coincidono e questo determina la formazione di un lungo canale - il cosiddetto canale spinale o canale vertebrale - che serve a ospitare il midollo spinale.
Lo spazio epidurale è lo spazio compreso tra la superficie esterna della dura madre del midollo spinale (è importante notare che la dura madre è una delle tre meningi del sistema nervoso centrale) e la parete ossea interna del canale spinale, formato dai fori vertebrali. Quindi, il significato letterale di "epidurale" è "sopra la dura madre". Nello spazio epidurale risiedono vasi linfatici, radici dei nervi spinali, tessuto connettivo lasso, tessuto adiposo, piccole arterie e una rete di plessi venosi. L’iniezione di anestetici locali e/o analgesici in questo spazio consente di bloccare (anestesia) o attenuare (analgesia) le stimolazioni dolorose che, attraverso i nervi periferici, giungono al midollo spinale e quindi al cervello. Questa metodica consente di anestetizzare ampie parti del corpo, come ad esempio la regione addominale e gli arti inferiori, e permette l’esecuzione di interventi chirurgici anche molto invasivi a paziente sveglio o solo leggermente sedato.
La Procedura di Somministrazione dell'Anestesia Epidurale
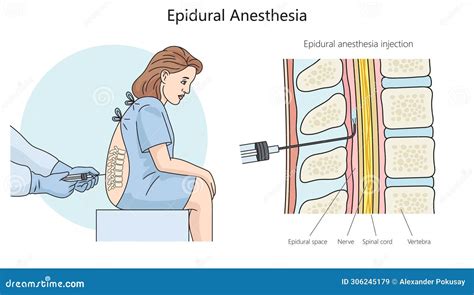
La corretta esecuzione dell'anestesia epidurale richiede competenza e precisione. L’anestesia epidurale viene eseguita sul paziente seduto o sdraiato su un fianco, con la schiena incurvata in avanti, per aprire gli spazi tra le vertebre e avere un migliore accesso allo spazio intervertebrale.
I passaggi chiave della procedura includono:
- Sterilizzazione del punto d'iniezione: Questa fase è cruciale per prevenire infezioni.
- Anestesia locale preliminare: Dopo aver individuato lo spazio più idoneo all’inserimento dell’ago, l’anestesista, con un ago molto sottile, pratica un’anestesia locale nella zona di iniezione, che consente di eseguire la tecnica vera e propria senza provocare dolore.
- Inserimento dell'ago-cannula: L'inserimento nel canale spinale, mediante la perforazione della pelle, di un ago-cannula rappresenta il primo passo verso l'accesso allo spazio epidurale.
- Collocamento del catetere epidurale: Successivamente, avviene l'introduzione di un piccolo tubicino di plastica - il cosiddetto catetere epidurale - all’interno dell’ago cannula e il suo collocamento nello spazio epidurale. Questo catetere epidurale rappresenta lo strumento per l’infusione continua degli anestetici e degli analgesici.
Nel momento in cui l'anestesista infila l'ago-cannula o il catetere epidurale, il paziente potrebbe avvertire un leggero fastidio o un dolore di breve durata, a livello della zona d'inserzione. In genere, poco dopo che ha avuto inizio l'iniezione degli anestetici e degli altri farmaci, il paziente comincia a provare una calda sensazione di intorpidimento nella parte inferiore della schiena e lungo entrambi gli arti inferiori. Solitamente, i farmaci impiegati per un'epidurale raggiungono l'apice dei loro effetti (anestetici e analgesici) dopo 20-30 minuti dall'inizio della somministrazione. Per l'anestesia epidurale, un catetere viene posizionato nello spazio epidurale lombare. Di solito, un anestetico locale (ad esempio, ropivacaina 0,2%, bupivacaina 0,125%) viene somministrato in infusione continua, spesso associato a un oppiaceo (ad esempio, fentanil, sufentanil), all'interno dello spazio epidurale.
IL PRELIEVO DI URINA DA CATETERE VESCICALE | INFERMIERISTICA IN 2 MINUTI | INFERMIERI online
Tipologie di Epidurale: Classica e Mobile
L'anestesia epidurale può essere modulata per adattarsi alle diverse esigenze cliniche e alle preferenze del paziente, distinguendosi principalmente in due forme:
- Epidurale Classica: Questa forma prevede una somministrazione di anestetici tale per cui il paziente non riesce più a muovere gli arti inferiori e prova un senso d'intorpidimento assai rilevante. È indicata quando è necessaria una completa abolizione della sensibilità e del movimento in una vasta area.
- Epidurale Mobile: Questa variante, invece, prevede una somministrazione di anestetici più contenuta e che non induce la stessa pesantezza e lo stesso intorpidimento di un'epidurale classica. Il suo obiettivo è permettere un certo grado di mobilità e una sensazione meno intensa, pur garantendo un efficace controllo del dolore.
Il livello di anestesia può essere variato, a seconda delle necessità. Per esempio, il livello può essere ridotto se una paziente non è in grado di percepire le contrazioni durante la seconda fase del travaglio. Alla conclusione della somministrazione, il senso di intorpidimento, l'insensibilità al dolore e la sensazione di pesantezza alle gambe cominciano a svanire in maniera graduale fino alla completa scomparsa. Parallelamente alla scomparsa del senso d'intorpidimento e delle altre sensazioni correlate, ha luogo anche il progressivo recupero della sensibilità vescicale, che era stata annullata dagli anestetici. La durata dell’anestesia epidurale dipende dal tipo di intervento per cui si è resa necessaria. L’effetto può durare da qualche ora a diversi giorni (dura di più in caso di interventi di chirurgia maggiore). La durata può essere modulata, inoltre, dall’anestesista per adattarsi alle esigenze del paziente e alla durata della procedura. Dopo un'epidurale, il paziente deve osservare un breve periodo di riposo, in posizione seduta o distesa.
Ampie Applicazioni Terapeutiche dell'Epidurale
Sebbene la conosciamo soprattutto per la sua azione analgesica durante il travaglio di parto, l’anestesia epidurale (o peridurale) ha in realtà altre utili applicazioni, specialmente combinata con altre tecniche anestesiologiche, come supporto per una migliore gestione del dolore, anche post-operatorio. L’analgesia epidurale è un modo efficace per gestire il dolore durante travaglio e parto, interventi chirurgici, traumi, cancro e dolore neuropatico.
Anestesia nel Travaglio e Parto
L'anestesia epidurale è la tecnica analgesica più diffusa ed efficace per il travaglio e il parto. Durante il parto, il posizionamento del catetere epidurale e l’uso appropriato di farmaci consentono in pochi minuti un ottimo controllo del dolore, senza interferire sulle altre sensibilità e mantenendo la capacità della gravida di percepire le contrazioni e partecipare attivamente alla progressione del parto. Un vantaggio significativo è che non compromette la deambulazione e non condiziona l’allattamento nel post-parto. È importante notare che l'uso dell'analgesia epidurale non aumenta il rischio di parto cesareo. L'anestesia neurassiale (intratecale) è l'approccio preferito per l'analgesia durante il travaglio e il parto, consentendo un efficace controllo del dolore, permettendo alla paziente in travaglio di rimanere sveglia e di spingere, e non provocando sedazione neonatale.
Anestesia Combinata e Pazienti a Rischio
Un'applicazione particolarmente vantaggiosa dell'epidurale è come tecnica "accessoria". Per esempio, si può condurre un’anestesia generale cosiddetta ‘combinata’ in cui si ottiene l’induzione del sonno del paziente con l’anestesia generale, mentre con il cateterino peridurale si somministra l’analgesico, dosandolo nel tempo e gestendolo al meglio. Questo approccio comporta una minore invasività, un uso ridotto di farmaci e, in più, la possibilità di continuare la terapia del dolore anche dopo l’operazione. Quella che si ottiene combinando due tecniche è un’anestesia cosiddetta ‘bilanciata’, particolarmente vantaggiosa quando si trattano pazienti a rischio (anziani, cardiopatici, diabetici e in generale persone con precario o difficoltoso equilibrio generale di salute), perché oltre a gestire meglio il dolore si usano meno farmaci. Ciò significa un minor impatto farmacologico, importante soprattutto per i pazienti affetti da patologie cardiovascolari. Si usa perciò abbastanza nei grandi interventi di ortopedia e, durante e dopo l’intervento, anche nelle operazioni al polmone (peridurale toracica).
Altre Indicazioni Terapeutiche
- Chirurgia Pediatrica: In età pediatrica, sino ai 7 anni, si utilizza molto come tecnica anestesiologica di prima scelta, associata a blanda sedazione, per interventi di chirurgia addominale e agli arti inferiori.
- Dolore Cronico: La presenza di un dolore cronico alla parte inferiore del corpo, dovuto a una malattia terminale, può essere gestita efficacemente con l'epidurale.
- Ampliamento del campo di applicazione: La peridurale può essere eseguita anche a livello del rachide cervicale, ampliando ulteriormente le sue possibilità terapeutiche.
Il vantaggio dell’epidurale, rispetto ad altri metodi di analgesia, è che questa permette un controllo ottimale del dolore, senza il rischio di depressione respiratoria, tipico degli anestetici oppiacei.
Controindicazioni e Limiti dell'Anestesia Epidurale
Come ogni pratica invasiva, anche l’anestesia epidurale presenta alcune controindicazioni e limiti che ne determinano l'applicabilità. Prima di eseguire l’anestesia epidurale, lo specialista procede alla visita del paziente, spiegandogli lo svolgimento della procedura e i possibili rischi.
Controindicazioni Assolute e Relative
L’epidurale è controindicata principalmente in caso di:
- Alterazioni della coagulazione: Questo include pazienti che stanno assumendo un farmaco anticoagulante, come per esempio il warfarin, o che soffrono di una qualche malattia congenita della coagulazione che predispone alle emorragie, o pazienti piastrinopenici. La formazione di un ematoma epidurale, una raccolta di sangue nello spazio epidurale, è una complicanza grave che può verificarsi a seguito dell'involontaria puntura, con il catetere epidurale o l'ago-cannula, di un vaso sanguigno venoso, resa più probabile in presenza di problemi di coagulazione.
- Infezioni: Presenza di una grave infezione generalizzata (setticemia, meningite) o locale (infezioni della cute nella zona circostante la puntura). Nonostante l'accurata pulizia e disinfezione della zona di inserzione del catetere epidurale, a volte può svilupparsi un'infezione che, in genere, rimane circoscritta nella zona dell’iniezione, ma in rari casi può portare a un ascesso.
- Lesioni della dura madre: Lesioni preesistenti della meninge dura madre.
- Allergie: Allergie nei confronti degli anestetici locali o dei conservanti utilizzati.
- Patologie neurologiche: Infine, come la spinale, è controindicata per i pazienti con patologie a carico del sistema nervoso centrale o problemi neurologici dovuti a una qualche malformazione del midollo spinale.
Limiti di Applicazione
Oltre alle controindicazioni, esistono alcuni limiti intrinseci alla tecnica che ne impediscono una diffusione più ampia come anestesia "pura":
- Difficoltà Tecnica: È una tecnica difficoltosa, soprattutto a livello toraco-cervicale, richiedendo un’adeguata formazione ed esperienza per prevenire effetti collaterali facilmente evitabili da mani esperte.
- Copertura Non Assoluta: Non dà la certezza assoluta di copertura della zona e richiede un tempo abbastanza lungo perché si instauri un’adeguata anestesia e/o analgesia. La regione peridurale è uno spazio ‘virtuale’ contenente grasso, fibre connettive, vasi sanguigni e linfatici. Per questo il risultato può essere un’anestesia cosiddetta ‘a macchia di leopardo’, cioè non omogenea in tutta la zona interessata dal livello dell’iniezione dell’anestetico.
- Onset più Lento: Per esempio, nei cesarei d’urgenza, l’effetto analgesico ‘perfetto’ che si ottiene in pochi minuti con la spinale non è paragonabile con quello più lento (onset time) e talora impreciso che si ottiene con una peridurale, motivo per cui per il taglio cesareo si preferisce spesso la spinale.
Rischi e Potenziali Effetti Collaterali dell'Epidurale
L’anestesia epidurale è una procedura sicura e i rischi si verificano molto di rado. Gli effetti collaterali dell’anestesia epidurale, come detto, sono poco frequenti e molto raramente gravi.
Effetti Collaterali Comuni e Minori
I più comuni sono:
- Dolore nel sito d'iniezione: Che si risolve spontaneamente in pochi giorni. Il paziente avverte solo un leggero fastidio durante l’inserimento dell’ago.
- Ipotensione: L'ipotensione è il più frequente effetto avverso dell'epidurale. L'epidurale può provocare un calo della pressione sanguigna accompagnato, a volte, da una sensazione di debolezza e malessere. Questa può essere facilmente risolta da un’adeguata infusione di liquidi. Quando viene impiegata l'iniezione spinale o epidurale, le pazienti devono essere assistite continuamente e i segni vitali devono essere verificati ogni 5 minuti per identificare e trattare un'eventuale ipotensione.
- Ridotto controllo della vescica/Ritenzione urinaria: È altamente probabile che gli anestetici annullino la sensibilità vescicale. Nel caso in cui l'epidurale coinvolga anche i nervi responsabili del controllo della vescica, la persona potrebbe non avvertire la necessità di urinare. Questo inconveniente viene risolto mediante l'inserimento di un catetere vescicale per lo smaltimento dell'urina prodotta. Parallelamente alla scomparsa del senso d'intorpidimento ecc., ha luogo anche il progressivo recupero della sensibilità vescicale.
- Prurito cutaneo: Può essere provocato dagli antidolorifici infusi con l'epidurale.
- Senso di nausea e vomito.
- Mal di schiena: Un leggero mal di schiena può presentarsi.
- Parestesie: Alterata percezione della sensibilità, sono anch'esse comuni durante l'anestesia epidurale nella donna in travaglio, comparendo alla penetrazione del catetere nello spazio peridurale. Possono presentarsi parestesie, avvertite generalmente a livello dell’osso sacro e degli arti inferiori.
- Brivido: È un evento frequente nelle donne in travaglio.
- Blocco lateralizzato: L'effetto anestetico è solo su una parte dell’addome ed è espressione dello scorretto posizionamento del catetere.
Complicazioni Maggiori e Rari Eventi Avversi
Le complicazioni dell'anestesia epidurale possono riguardare il sistema nervoso centrale, quello periferico o altri organi ed apparati. In relazione al periodo in cui si manifestano, tali complicazioni vengono distinte in precoci e tardive, mentre sono indicate come maggiori o minori a seconda dell'entità del danno neurologico determinatosi. La paura di possibili complicazioni neurologiche successive all'utilizzazione delle tecniche anestesiologiche rachidee ha avuto un'azione frenante sulla diffusione e sull'utilizzazione di queste tecniche in chirurgia e nel campo dell’analgesia del parto.
- Mal di testa post-puntura durale (PDPH): La comparsa di mal di testa dopo il parto, o dopo un intervento chirurgico, è un evento piuttosto comune. Tuttavia, nel caso dell'anestesia epidurale, un forte mal di testa potrebbe essere causato dalla perforazione accidentale del sacco o del fluido che circondano il midollo spinale. In alcuni casi, sarà necessario iniziare un trattamento specifico per sigillare il foro creato. Consiste nell'iniezione al suo interno di una piccola quantità di sangue, prelevato dalla stessa persona, per favorire la formazione di un coagulo. Il tappo di sangue riparerà il danno provocato dalla puntura iniziale, determinando la scomparsa del mal di testa.
- Infezione nel sito d'iniezione: Lo sviluppo di un'infezione nel sito d'iniezione è una complicanza che può svilupparsi a distanza di diverse settimane dall'intervento che ha reso necessaria l'epidurale. Da un'infezione può scaturire un ascesso.
- Ematoma epidurale: Già menzionato come controindicazione in caso di disturbi della coagulazione.
- Danno neurologico: L'ago o il catetere epidurale possono danneggiare i nervi. Si tratta di un'eventualità molto rara, che si manifesta con la perdita della sensibilità o della capacità motoria in alcune aree della parte inferiore del corpo. L'epidurale può provocare la perdita permanente della sensibilità o del movimento di una regione del corpo come, ad esempio, di una o entrambe le gambe. Fortunatamente, si tratta di eventualità rarissime, grazie allo scrupoloso programma di addestramento cui sono sottoposti gli anestesisti per ridurre al minimo il rischio che insorgano queste complicazioni.
- Tossicità sistemica dell'anestetico locale: Difficoltà all'avanzamento del catetere nello spazio peridurale può essere dovuta alla penetrazione dell'ago in uno spazio diverso da quello peridurale. La comparsa di senso di "ebbrezza", tinniti, sapore metallico, diplopia e vertigini, sono i chiari segni del passaggio in circolo (nel sangue) dell'anestetico locale. Quest'incidente può verificarsi nonostante le manovre mediche siano state eseguite correttamente. L'aspirazione di sangue è l'inconveniente più frequente durante l'esecuzione di una anestesia epidurale, soprattutto in caso di preparazione al parto.
L'Analgesia e Anestesia nel Travaglio e Parto: Oltre l'Epidurale
Le opzioni di analgesia e anestesia per il travaglio e il parto comprendono l'anestesia intratecale, locoregionale, parenterale e generale. I metodi intratecali (ad esempio, l'anestesia epidurale o spinale) sono tipicamente preferiti.
Anestesia Neurassiale (Intratecale)
L'anestesia neurassiale (intratecale) è l'approccio preferito per l'analgesia durante il travaglio e il parto. Consente un efficace controllo del dolore, permette alla paziente in travaglio di rimanere sveglia e di spingere, e non provoca sedazione neonatale. Sono disponibili diversi metodi neurassiali, tra cui epidurale, spinale e combinato spinale-epidurale.
- Anestesia Epidurale: Ha un inizio graduale del controllo del dolore. Può essere continuata durante il travaglio e il parto vaginale, e il livello di analgesia può essere aumentato per il parto cesareo.
- Anestesia Spinale: È una singola iniezione nello spazio subaracnoideo paraspinale, ha una rapida insorgenza e può essere utilizzata per il parto cesareo per una paziente senza un catetere epidurale in posizione. L'anestesia spinale viene utilizzata meno spesso per i parti vaginali perché è di breve durata (circa 2-3 ore), ma a volte viene impiegata se il parto vaginale è imminente e la paziente desidera un controllo del dolore. L'anestesia spinale comporta un piccolo rischio di cefalea post puntura lombare.
Analgesia Locoregionale
Le iniezioni locoregionali (ad esempio, blocco pudendo, blocco paracervicale) sono meno frequenti ma offrono alternative mirate:
- Blocco del Nervo Pudendo: Consiste nell'iniettare un anestetico locale attraverso la parete vaginale, in modo che l'anestetico raggiunga il nervo pudendo nel punto in cui incrocia la spina ischiatica. Questo blocco anestetizza la porzione inferiore della vagina, il perineo e la parte posteriore della vulva; la porzione anteriore della vulva è innervata dai dermatomeri lombari e non viene anestetizzata. Il blocco pudendo è una metodica sicura e semplice per i parti spontanei non complicati per via vaginale se le donne non desiderano anestesia epidurale o spinale o se il travaglio è avanzato e non c'è tempo per l'iniezione epidurale. Le complicanze del blocco pudendo comprendono l'iniezione intravascolare di anestetici, gli ematomi e le infezioni.
- Infiltrazione Perineale: Viene utilizzata in circostanze limitate, ad esempio se una paziente ha dolore perineale anche con un blocco epidurale o pudendo o nel caso di una paziente senza un'altra analgesia, in particolare se è prevista una lacerazione o episiotomia di grandi dimensioni. Questa metodica non è efficace quanto un blocco dei pudendi ben eseguito.
- Blocco Paracervicale: È raramente indicato per il parto poiché l'incidenza di bradicardia fetale è > 10%. La tecnica prevede l'iniezione da 5 a 10 mL di lidocaina all'1% o di cloroprocaina (che ha un'emivita più breve) nelle posizioni corrispondenti a quella della lancetta alle ore 3 e ore 9; la risposta all'analgesico è di breve durata.
Analgesici per Via Endovenosa o Intramuscolare
Gli oppioidi per via parenterale o altri farmaci vengono generalmente utilizzati solo se l'anestesia neurassiale (intratecale) non è disponibile, sebbene alcuni medici offrano questi analgesici come un'opzione durante la prima fase del travaglio. La quantità minima richiesta per il benessere materno deve essere indicata perché gli analgesici attraversano la placenta e possono deprimere il respiro del neonato. Anche con la quantità minimale, una tossicità neonatale può avvenire ed essere in relazione con il fatto che dopo la recisione del cordone ombelicale, il neonato, il cui metabolismo e i cui processi escretori sono immaturi, elimina il farmaco trasferito molto più lentamente, attraverso il metabolismo epatico o per escrezione urinaria.Il fentanil (100 mcg) o il solfato di morfina (fino a 10 mg) somministrati EV ogni 60-90 minuti sono comunemente usati. Questi oppioidi forniscono una buona analgesia con solo una modesta dose totale. Se il fentanil o la morfina forniscono analgesia insufficiente, deve essere utilizzata un'ulteriore dose di oppiaceo analgesico o di un altro metodo, piuttosto che di farmaci cosiddetti sinergici (ad esempio, prometazina), che non hanno antidoto. (Questi farmaci sono in realtà additivi, non sinergici.) I farmaci sinergici talvolta sono ancora utilizzati poiché riducono la nausea dovuta agli oppioidi; le dosi devono essere ridotte. Se ne deriva un effetto tossico neonatale, si supporta la ventilazione e si può somministrare naloxone alla dose di 0,01 mg/kg IM, EV, sottocute o per via endotracheale al neonato come antagonista specifico. Il naloxone può essere ripetuto in 1-2 minuti in caso di necessità in base alla risposta del neonato. I medici devono controllare il neonato da 1 a 2 ore dopo la somministrazione iniziale con naloxone perché gli effetti della dose precedente si riducono.
Anestesia Generale per il Travaglio e Parto
L'anestesia generale viene utilizzata solo se necessaria per un parto cesareo d'emergenza se l'anestesia neurassiale (intratecale) non è disponibile o non può essere somministrata rapidamente. Giacché i farmaci per inalazione potenti e volatili (ad esempio, isoflurano) possono causare depressione marcata nel feto, l'anestesia generale non è raccomandata per un parto fisiologico. Il protossido d'azoto al 40% con ossigeno può essere utilizzato per l'analgesia durante il parto vaginale purché si mantenga un contatto verbale con la paziente.
Gestione del Dolore nel Post-Partum
Per la gestione del dolore del post-partum, l'American College of Obstetricians and Gynecologists consiglia l'uso di un approccio multimodale graduale con una combinazione di farmaci con diversi meccanismi (farmaci antinfiammatori non steroidei, acetaminofene [paracetamolo], e/o oppioidi a bassa potenza) per individualizzare e ottimizzare il controllo del dolore. I medici devono impegnarsi in un processo decisionale condiviso con le pazienti rispetto al controllo del dolore. Essi devono essere consapevoli delle differenze nella valutazione e nel trattamento del dolore (ad esempio, sulla base della razza o dell'etnia) ed evitare bias nelle decisioni cliniche riguardanti la gestione del dolore. Per le pazienti che allattano, acetaminofene (paracetamolo) e ibuprofene sono analgesici di prima linea. Il ketorolac per via endovenosa è un agente accettabile, anche se ci sono dati limitati riguardo ai livelli nel latte materno. Le pazienti che assumono analgesici oppioidi devono essere informate circa il rischio di depressione del sistema nervoso centrale nella paziente e nel bambino allattato al seno. Inoltre, i farmaci contenenti codeina devono essere utilizzati solo se non ci sono altre opzioni, perché sono stati segnalati sedazione eccessiva e morte neonatale.
Il Ruolo Cruciale dell'Infermiera/e nell'Assistenza Anestesiologica
La cura e la gestione dei pazienti sottoposti ad analgesia epidurale richiedono la collaborazione di un team interprofessionale. Questo team comprende anestesisti, infermieri anestesisti certificati, chirurghi, farmacisti, fisioterapisti e infermieri. L'importanza dell'infermiere professionale nel contesto anestesiologico è innegabile. Se alcuni pazienti vengono sottoposti ad interventi di chirurgia minore, è altrettanto vero che molti interventi maggiori richiedono la collaborazione di un infermiere professionale per non citare le fasi critiche della chirurgia d’urgenza, dei politraumi o di taluni pazienti altamente critici.
Funzioni e Competenze dell'Infermiere in Anestesia
L'infermiere in anestesia svolge un ruolo di supporto essenziale all'anestesista e si occupa del monitoraggio e dell'assistenza del paziente. Per fare alcuni esempi, penso sia noto a tutti, l’importanza per un anestesista di poter essere assistito nelle manovre di intubazione, nella fase di monitoraggio del paziente, nell’allestimento di linee infusionali multiple, nell’uso del recuperatore di sangue, nella preparazione di pompe siringa con farmaci vasoattivi. Tuttavia, l’infermiere professionale adeguatamente preparato all’attività anestesiologica può essere un supporto per l’osservazione di pazienti sottoposti a semplici interventi in anestesia loco-regionale.
La Specializzazione dell'Infermiera/e Anestesista
Per essere un anestesista, è indispensabile studiare una laurea in Medicina, oltre a una specializzazione in Anestesia e Infermieristica di Rianimazione. Tuttavia, ci sono anche quelli che conosciamo come infermieri anestesisti. Questa è una delle specialità infermieristiche più richieste e interessanti. Per poter praticare una peridurale ‘in sicurezza’ servono anestesisti con una preparazione particolare, e per acquisire tale competenza occorrono una certa dimestichezza con la procedura ed il materiale necessario ed un periodo di formazione, non essendo neanche questa tecnica esente dal rischio di complicanze come lesioni nervose ed ematomi. Un anestesista poco esperto potrebbe non essere all’altezza di una corretta ed adeguata gestione del piano anestesiologico.
Questo non facilita la strada verso la pratica routinaria dell’epidurale, sia per un discorso di economia, cioè numero di professionisti consono al servizio richiesto, sia per il necessario periodo di formazione previsto per acquisire l’esperienza e le capacità manuali. Per rendersi conto di quanta strada resti da percorrere, va tenuto conto che, per esempio, la Scuola di Specialità in Anestesia di Milano ha introdotto solo recentemente, nel nuovo piano di studi, l’obbligo di frequentare per un periodo predefinito una struttura dove si eseguano prevalentemente anestesie loco-regionali. L’esperienza e l’abilità manuale dell’anestesista nell’individuazione di questo spazio garantiscono il buon risultato della procedura.
Gli infermieri anestesisti sono professionisti che, attraverso una formazione specifica e un'esperienza pratica, acquisiscono le competenze necessarie per assistere l'anestesista e, in alcuni contesti, svolgere autonomamente determinate procedure sotto supervisione. La loro presenza è cruciale per la sicurezza del paziente, la continuità dell'assistenza e l'efficienza del team operatorio e di gestione del dolore.
tags: #assistenza #infermieristica #anestesia #epidurale