Introduzione: Una Condizione Rara ma Critica
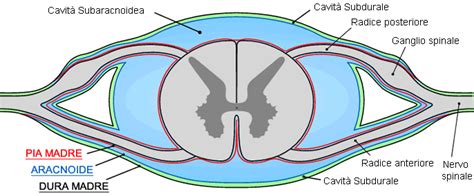
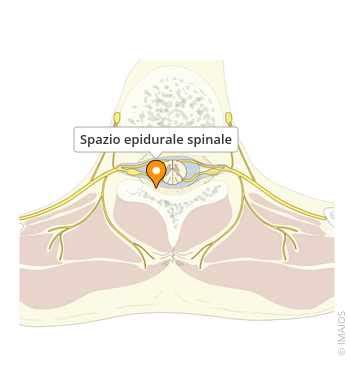
L'ascesso epidurale spinale (SEA, dall'inglese Spinal Epidural Abscess) è una condizione medica grave e potenzialmente letale caratterizzata da una raccolta di materiale purulento (pus) localizzata nello spazio epidurale spinale. Questo spazio si trova tra la dura madre, ovvero la membrana più esterna che riveste il midollo spinale, e le pareti ossee del canale vertebrale. Un ascesso epidurale è una raccolta di pus nello spazio compreso tra il midollo spinale e lo strato esterno (dura madre) del tessuto che lo ricopre (spazio epidurale). Questa condizione rappresenta una vera e propria emergenza neurochirurgica, poiché la mancata diagnosi di un ascesso spinale può essere alla base di un caso di malasanità. L'ascesso epidurale spinale è una malattia causata da una infezione all'interno della colonna vertebrale. Questi ascessi possono esercitare pressione (comprimere) sul midollo spinale, una tasca o raccolta di pus che si sviluppa nella zona di spazio epidurale della colonna vertebrale. La diagnosi tempestiva è fondamentale, poiché l'ascesso epidurale spinale epidurale è quasi sempre gestibile se diagnosticato in una fase iniziale. Poiché l'infezione spinale è una condizione molto rara con incidenza di 4-10 casi per milione all'anno, la malattia viene spesso diagnosticata tardi.
Le Cause e i Fattori di Rischio dell'Ascesso Epidurale Spinale
Gli ascessi epidurali sono spesso causati da batteri provenienti da un’altra infezione dell’organismo. La causa principale dell'ascesso epidurale è solitamente un'infezione batterica che entra nel corpo attraverso una ferita, un intervento chirurgico o un'infezione in un'altra parte del corpo. I batteri viaggiano quindi attraverso il flusso sanguigno e si depositano nello spazio epidurale, causando la formazione di un ascesso. Generalmente è generato dalla estensione per contiguità di processi infettivi limitrofi, tra cui vertebre, ascessi retrofaringei o più spesso dalla disseminazione ematogena di agenti infettivi. La causa può consistere in una sorgente remota come infezioni in siti distanti o in qualcosa di più vicino allo spazio epidurale.Le infezioni spinali possono essere primarie (spontanee attraverso l'apporto ematico) o secondarie a un intervento invasivo. L'ascesso epidurale spinale è quasi sempre di origine batterica. Il microrganismo responsabile più comune è lo Staphylococcus aureus, che causa circa il 60-70% dei casi, inclusi i ceppi resistenti alla meticillina (MRSA). In una serie di casi, il microrganismo causativo più comune era lo Staphylococcus aureus (circa 60%) seguito da bacilli gram-negativi e da streptococchi. I batteri più comuni responsabili dell'ascesso epidurale sono lo Staphylococcus aureus, sebbene possano essere implicati anche altri batteri o funghi. Occasionalmente, la causa è un ascesso tubercolare della colonna toracica (morbo di Pott) o dall’uso di sostanze per via endovenosa.L'infezione spinale primaria è talvolta accompagnata da, o successiva a, infezioni di altre regioni corporee, come cistifellea, articolazioni, polmoni o anche delle membrane cardiache (endocardite). La disseminazione ematogena può avvenire a partenza perlopiù polmonare ma anche genitourinaria, endocarditi e in casi eccezionali anche processi banali come foruncoli e ascessi dentari. Un'infezione sottostante è spesso presente; può diffondersi per via ematogena (p. es., endocardite, foruncolo, ascesso dentale) o per contiguità (p. es., osteomielite vertebrale, ulcera da pressione, ascesso retroperitoneale). A volte la causa è la batteriemia dovuta alla strumentazione medica, alla procedura odontoiatrica o all'uso di farmaci iniettati. In circa un terzo dei casi, la causa non può essere determinata.Oltre ai fattori di rischio precedentemente descritti, un'altra infezione corporea associata a dolore dorsale (non legato allo sforzo e che peggiora di notte) dovrebbe aumentare il sospetto di infezione spinale. Mentre le infezioni spinali spontanee colpiscono generalmente persone anziane o con funzione immunitaria ridotta, l'infezione secondaria può interessare chiunque sia sottoposto a un intervento invasivo della colonna vertebrale. Generalmente, questa condizione si verifica quando i batteri invasori sono più potenti del sistema immunitario del paziente. Questo spiega anche perché è relativamente più comune in vecchiaia e nei pazienti con malattie che riducono la funzione immunitaria come l'AIDS, durante o dopo la chemioterapia, e nei pazienti con lunga anamnesi di terapie cortisoniche o diabete.Altri fattori di rischio per lo sviluppo di un ascesso epidurale includono condizioni che indeboliscono il sistema immunitario, come diabete o HIV, così come alcune procedure mediche che coinvolgono la colonna vertebrale. I fattori di rischio per lo sviluppo di un ascesso epidurale includono condizioni che indeboliscono il sistema immunitario, procedure spinali invasive, come iniezioni spinali o interventi chirurgici, e condizioni di salute di base come diabete o uso di droghe per via endovenosa. Individui con condizioni come HIV/AIDS, cancro, o coloro che ricevono una terapia immunosoppressiva sono anche a rischio più elevato. Può verificarsi anche un'infezione secondaria dopo qualsiasi intervento spinale, ma è estremamente rara. In questo caso, un'anamnesi che riporta aumento del dolore dorsale dopo l'intervento e altri sintomi di infezione sono indizi per la diagnosi. I due tipi principali includono l'ascesso epidurale ematogeno, che deriva dalla diffusione dell'infezione attraverso il flusso sanguigno, e l'ascesso epidurale a estensione diretta, in cui l'infezione si diffonde da strutture vicine come ossa o tessuti molli. Gli ascessi ematogeni in genere coinvolgono più livelli della colonna vertebrale e sono comunemente associati a infezioni sistemiche, mentre gli ascessi a estensione diretta sono spesso localizzati in una regione specifica della colonna vertebrale. In alcuni casi, la fonte dell'infezione può essere sconosciuta, rendendo la diagnosi e il trattamento più difficili.
Meccanismi di Danno e Localizzazione Anatomica
La colonna vertebrale è costituita da strutture ossee (vertebre), con cuscinetti interposti situati nella parte anteriore (dischi intervertebrali) e legamenti e articolazioni nella parte dorsale (faccette articolari). La presenza di un ascesso in un'area così ristretta e critica può causare danni attraverso due meccanismi principali: la compressione meccanica diretta del midollo spinale o delle radici nervose e l'interruzione dell'apporto ematico (ischemia) dovuta a trombosi settica delle vene o delle arterie spinali. Un ascesso spinale epidurale è un accumulo di pus nello spazio compreso tra il midollo spinale e lo strato esterno (dura madre) del tessuto che lo ricopre (spazio epidurale). Questi ascessi possono esercitare pressione (comprimere) sul midollo spinale. Alcuni casi di infezioni spinali possono portare alla paralisi di tutti gli arti (quando è interessata la colonna vertebrale cervicale) o di entrambi gli arti inferiori (quando è interessata la colonna vertebrale toracolombare). Questa paralisi può essere causata dalla formazione di pus nel canale spinale (ascesso), o da una mobilità anomala del segmento infetto (instabilità). Entrambe queste situazioni portano alla compressione delle strutture nervose situate nel canale (midollo spinale o radici nervose). L'ascesso epidurale spinale normalmente si localizza nelle regioni toraciche o lombari. L'ascesso può localizzarsi in qualsiasi tratto della colonna vertebrale, sebbene il segmento toracico e quello lombare siano i più frequentemente colpiti a causa della maggiore ampiezza dello spazio epidurale in queste zone.
La Presentazione Clinica: Sintomi e Progressione della Malattia
La presentazione clinica dell'ascesso epidurale spinale può essere subdola, rendendo la diagnosi iniziale difficile. Anche i sintomi sono di solito aspecifici, ed è necessario che il medico raccolga un'anamnesi dettagliata del paziente per ipotizzarla e procedere con ulteriori metodi diagnostici. Un ascesso epidurale può causare vari sintomi che segnalano una grave infezione nella zona della colonna vertebrale. I sintomi dell’ascesso epidurale spinale iniziano con un dolore alla schiena. Il sintomo d'esordio quasi universale è la rachialgia, ovvero un dolore localizzato alla colonna vertebrale, spesso descritto come sordo e persistente, che aumenta con la percussione della zona interessata. L'ascesso epidurale spinale epidurale si presenta spesso con dolore al collo irradiato all'addome, o dolore al fianco. I pazienti possono manifestare gravi mal di schiena che peggiora nel tempo, insieme alla febbre, brividi, e malessere generale. La grande denuncia è il dolore, di solito accompagnati da dolore locale presso l'area interessata. La parte della schiena corrispondente al sito dell’ascesso è dolente al tatto. Il dolore può diventare grave e peggiora in posizione distesa.
Cos'è l'anestesia spinale o peridurale
La febbre è frequente. L'ascesso epidurale spinale epidurale è spesso accompagnato da febbre (circa nel 33% dei casi). Potrebbe essere presente anche la febbre. Oltre a questi sintomi aspecifici, con l'espansione dell'ascesso, si manifesta il dolore radicolare. Questo dolore è acuto, lancinante e si irradia lungo il decorso di un nervo (ad esempio, simile a una sciatalgia). Successivamente, possono iniziare a comparire i primi segni di sofferenza del midollo spinale. Si può sviluppare compressione del midollo spinale. Altri segni comuni includono sintomi neurologici come debolezza, intorpidimento o formicolio alle braccia o alle gambe. Alcune persone possono anche sviluppare difficoltà a camminare o a controllare la vescica o l'intestino.Se l’ascesso epidurale si verifica nella regione lombare, può comprimere la cauda equina, provocando la sindrome della cauda equina. I soggetti con sindrome della cauda equina possono perdere la sensibilità in natiche, genitali, vescica e retto (detta area della sella). Le gambe possono indebolirsi o manifestare una paralisi parziale. Possono manifestare ritenzione urinaria o perdita del controllo della vescica (incontinenza urinaria) o dell’intestino (incontinenza fecale). Possono avere problemi a camminare. La compressione delle radici spinali lombari può causare una sindrome della cauda equina, con deficit neurologici simili a quelli che si sviluppano in una sindrome del cono midollare (p. es., paresi degli arti inferiori, anestesia a sella, disfunzione intestinale e vescicale). I deficit progrediscono nel giro di ore o di giorni. I sintomi possono progredire nell’arco di alcune ore o giorni. Altri sintomi possibili includono la cefalea e la rigidità nucale, specialmente se l'ascesso è localizzato nel tratto cervicale e causa un'irritazione meningea.
La Diagnosi: Il Ruolo Cruciale dell'Imaging e degli Esami di Laboratorio
Il sospetto clinico è fondamentale. Se il Sanitario sospetti un possibile ascesso spinale epidurale, semplici marker clinici che possono aiutare a verificare, se il paziente è a grave rischio di SEA. La diagnosi si basa sul sospetto clinico (compressione midollare in paziente con quadro infettivo, febbre, storia anamnestica significativa) e richiede RM con massima urgenza. Poiché il trattamento rapido è necessario per prevenire o ridurre al minimo i deficit neurologici, i medici devono prendere in considerazione l'ascesso epidurale spinale se i pazienti hanno significativo mal di schiena atraumatico, soprattutto quando vi è dolore focale alla percussione della colonna vertebrale, o in caso di febbre o se hanno avuto un'infezione o una procedura dentaria recenti. I medici possono sospettare un ascesso epidurale spinale se il soggetto manifesta un significativo mal di schiena inspiegabile, in particolare quando la colonna vertebrale è dolorabile al tatto, o quando presenta febbre o ha recentemente avuto un’infezione o un intervento odontoiatrico.La diagnosi avviene principalmente attraverso una risonanza magnetica (RM) della colonna vertebrale. L'esame diagnostico d'elezione è la Risonanza Magnetica Nucleare (RMN) con mezzo di contrasto (gadolinio). La RMN è estremamente sensibile e specifica: permette di visualizzare l'estensione dell'ascesso, il grado di compressione del midollo e l'eventuale coinvolgimento dei dischi o delle vertebre. La RM mostra esattamente il livello di restringimento del canale spinale e l'interessamento del midollo spinale. La diagnosi di ascesso spinale epidurale è mediante RM. La risonanza magnetica è in grado di fornire molte di risposte. Considerare la RM in urgenza per diagnosticare l'ascesso epidurale spinale se i pazienti hanno mal di schiena inspiegabile, anche senza reperti neurologici, in particolare se sono presenti dolore focale alla percussione e fattori di rischio (p. es., uso di droghe iniettive, recente infezione o batteriemia). I medici devono considerare di eseguire la RM immediatamente se i pazienti hanno mal di schiena inspiegabile, anche senza reperti neurologici, in particolare se hanno dolore focale alla percussione e fattori di rischio (p. es., uso di droghe iniettive, recente infezione o batteriemia).Se la RMI non è disponibile, si può ricorrere a una mielografia seguita da tomografia computerizzata (TC). La diagnosi viene effettuata tramite RM o, se non disponibile, mielografia seguita da TC. Gli studi di imaging come la risonanza magnetica o la TAC sono fondamentali per visualizzare l'ascesso e la sua posizione all'interno del canale spinale. La mielografia seguita da TC può essere effettuata se non è disponibile la RM.Accanto all'imaging, gli esami di laboratorio sono cruciali. Emocolture: Sono fondamentali per identificare il batterio responsabile e guidare la terapia antibiotica. Campioni di sangue e campioni provenienti dalle aree infette devono essere messi in coltura. Gli esami del sangue possono aiutare a identificare i segni di infezione, come conteggio elevato dei globuli bianchi e marcatori infiammatori. Vengono prelevati dei campioni di sangue e, quando possibile, campioni delle aree infette che vengono inviati a un laboratorio per sottoporli a coltura in modo da identificare i batteri responsabili dell’ascesso. Spesso l’analisi di un campione di sangue rileva evidenze indicative di infezione, come una conta dei globuli bianchi elevata. La velocità di eritrosedimentazione (VES) e/o la r C-reactive protein (CRP) è elevata, ma questo dato non è specifico. La puntura lombare è controindicata in quanto può innescare un'erniazione del midollo se l'ascesso ostruisce completamente la circolazione del liquido cerebrospinale. In alcuni casi, può essere eseguita una puntura lombare per analizzare il liquido cerebrospinale per individuare prove di infezione, sebbene sia da valutare con estrema cautela. Le RX non sono indicate di routine ma mostrano la presenza di un'osteomielite in circa un terzo dei pazienti. La presenza di un disco infiammato (discite) può aiutare a distinguere un ascesso da un tumore metastatico. La discite precede tipicamente la formazione di ascessi, mentre un tumore metastatico non influisce sul disco; distrugge l'osso vicino.
Il Trattamento: Dalla Terapia Conservativa all'Intervento Chirurgico
Il trattamento della condizione dipende dal grado della malattia e dal progresso dell'eventuale deterioramento nervoso. All'inizio, con sintomi lievi e tollerabili, il medico può iniziare con diverse settimane di terapia del dolore, antibiotici e supporto esterno temporaneo, a volte con il riposo a letto. Il trattamento per un ascesso epidurale in genere prevede una combinazione di drenaggio chirurgico e terapia antibiotica. L'obiettivo primario è eliminare l'infezione e prevenire le complicazioni.Gli ascessi epidurali devono essere trattati rapidamente per prevenire o ridurre i problemi. Gli antibiotici possono essere sufficienti se l’ascesso è piccolo e non sono presenti deficit neurologici (come debolezza o paralisi). In attesa dei risultati delle colture, si impiega una terapia empirica ad ampio spettro che copra lo Staphylococcus aureus (incluso MRSA) e i Gram-negativi. Immediatamente dopo la raccolta delle emocolture, vengono somministrati antibiotici empirici per coprire lo stafilococco (p. es., con vancomicina) e gli anaerobi (p. es., con ceftriaxone). Se l'ascesso si sviluppa dopo una procedura neurochirurgica o una strumentazione urologica, devono essere utilizzati ceftazidima, cefepime o meropenem, e la vancomicina deve essere inclusa fino a quando i risultati della coltura e della sensibilità sono disponibili. Una volta identificato il batterio specifico, la terapia viene mirata (de-escalation). La terapia antibiotica deve essere iniziata il prima possibile, inizialmente per via endovenosa. Gli antibiotici vengono somministrati per colpire i batteri specifici che causano l'infezione. Per trattare i batteri generalmente coinvolti vengono somministrati antibiotici senza attendere i referti degli esami. In alcuni casi, i pazienti potrebbero aver bisogno di un ciclo prolungato di antibiotici per garantire la completa eradicazione dell'infezione.
Se questo trattamento non ha successo, può essere necessaria la chirurgia. Nella maggior parte dei casi, l'intervento chirurgico d'urgenza è necessario. Il trattamento prevede antibiotici e a volte un drenaggio dell'ascesso. Se gli ascessi comprimono il midollo spinale, causando debolezza o paralisi delle gambe, incontinenza o altri problemi gravi, vengono subito drenati chirurgicamente. La chirurgia viene eseguita sia dalla parte anteriore che da quella posteriore, o da entrambe le parti. La decisione dell'approccio da adottare dipende dal numero di vertebre interessate e dalla sede principale del restringimento, nonché dalla stabilità del segmento.La procedura standard è la laminectomia, che consiste nella rimozione di una parte della vertebra per accedere allo spazio epidurale, drenare il pus e pulire accuratamente l'area infetta (debridement). Il pus deve essere sottoposto alla colorazione di Gram e messo in coltura. Un campione di pus prelevato dall’ascesso viene inviato a un laboratorio per essere analizzato e sottoposto a coltura al fine di identificare i batteri responsabili. L'obiettivo principale dell'operazione è eradicare l'infezione, fornire più spazio per il midollo spinale e stabilizzare la colonna vertebrale con viti e barre metalliche. In casi selezionati (pazienti senza deficit neurologici, ascessi molto piccoli o pazienti con rischi chirurgici proibitivi), si può tentare un approccio conservativo con soli antibiotici sotto stretto monitoraggio clinico e radiologico.EUROSPINE è una società di specialisti della colonna vertebrale appartenenti a varie discipline con una vasta conoscenza delle malattie della colonna vertebrale. I membri della società rappresentano tutte le modalità di trattamento consolidate e accettate delle malattie della colonna vertebrale. Le informazioni riportate non sono consigli medici e potrebbero non essere accurate.
Prognosi e l'Imperativo della Diagnosi Precoce
La diagnosi precoce è fondamentale. I deficit neurologici caratteristici sono più specifici, ma si possono verificare più tardi, quindi ritardare l'imaging fino a che questi deficit neurologici siano presenti può aggravare la prognosi. Al contrario, un ritardo nella decompressione e nel trattamento antibiotico può determinare scarsi risultati e danni neurologici permanenti. Poiché il trattamento rapido è necessario per prevenire o ridurre al minimo i deficit neurologici, il sospetto medico di un ascesso epidurale spinale deve essere alto. La durata e il grado o la gravità della compressione del midollo spinale hanno un impatto diretto sulla permanenza dei deficit.
Considerazioni Importanti: Distinzioni da Altre Condizioni Spinale
È fondamentale distinguere l'ascesso epidurale spinale da altre condizioni che possono presentare sintomi simili. Ad esempio, le iniezioni epidurali di steroidi (ESI) sono una modalità comune di trattamento per i soggetti con stenosi spinale lombare. La stenosi spinale è una condizione dovuta al restringimento del canale vertebrale. Tali iniezioni riducono i sintomi in breve tempo e in accordo con un’analisi di sottogruppo dello studio SPORT (Spine Patient Outcomes Research Trial) non riducono i miglioramenti dopo chirurgia o trattamento non operatorio. I pazienti con stenosi vertebrale lombare e claudicatio neurogena possono essere sottoposti a tre diverse modalità di trattamento con crescente invasività. I pazienti sono stati valutati in base alle misurazioni attraverso lo Spinal Stenosis Measure (SSM). L’età media dei pazienti era di 75 anni (8.7). 229 pazienti sono stati sottoposti a chirurgia e 111 avevano ricevuto un trattamento con ESI nei 12 mesi prima della chirurgia. Dei 52 pazienti trattati in maniera non chirurgica, 29 avevano ricevuto un precedente trattamento con ESI. In conclusione, come hanno sottolineato gli stessi autori: “I risultati del nostro studio indicano che iniezioni epidurali di steroidi somministrate a pazienti con stenosi spinale lombare durante l'anno prima dell'intervento non hanno alcun impatto rilevante sui risultati del trattamento chirurgico, come misurato dal score specifico della malattia (SSM). Fekete T. et al. The Effect of Epidural Steroid Injection on Postoperative Outcome in Patients From the Lumbar Spinal Stenosis Outcome Study. Spine (Phila Pa 1976). 2015 Aug 15;40(16):1303-10.” È cruciale ribadire che le iniezioni epidurali di steroidi (ESI) non rappresentano un trattamento per l'ascesso epidurale spinale, che richiede invece un approccio immediato con antibiotici e spesso drenaggio chirurgico, dato il suo carattere di urgenza infettiva.