Nel vasto e delicato panorama della medicina moderna, l'ars medica applicata alla procreazione medicalmente assistita (PMA) rappresenta un campo in costante evoluzione, offrendo speranza a molte coppie che affrontano la sfida dell'infertilità. Questo percorso, spesso lungo, complesso e talvolta doloroso, è un'espressione della dedizione scientifica e umana volta a superare ostacoli biologici e sociali che impediscono il raggiungimento di un desiderio primario: la genitorialità. La comprensione approfondita delle tecniche disponibili, del contesto normativo, degli aspetti psicologici e del ruolo cruciale di ogni operatore sanitario coinvolto è fondamentale per fornire un supporto completo e sistematico.

La Procreazione Medicalmente Assistita (PMA): Una Definizione e le Sue Fondamenta
L'infertilità, come definita dall'Organizzazione Mondiale della Sanità (OMS), è l'incapacità della coppia a ottenere un concepimento nonostante rapporti sessuali regolari e non protetti in un arco di tempo pari a 12-24 mesi. Questa condizione può avere un impatto profondo sulla vita di coppia, generando non solo difficoltà fisiche ma anche un vero e proprio dramma esistenziale. Per affrontare tale complessità, la medicina ha sviluppato la procreazione medicalmente assistita, che include una serie di tecniche mediche volte a favorire il concepimento.
Un esempio di approccio strutturato è quello del Centro di Procreazione Medicalmente Assistita (CPMA), un centro di PMA di I livello che fa parte della UOS di Diagnostica e Terapia Medica della Sterilità coniugale che si occupa anche di Ginecologia Disfunzionale. Questo centro offre cicli di iperstimolazione ovarica controllata, che consiste nell'induzione farmacologica dell’ovulazione multipla con monitoraggio della crescita follicolare tramite controlli ecografici e dosaggi ormonali. Questi cicli possono essere associati a rapporti mirati (RM) o ad inseminazione intrauterina (IUI), quest'ultima una tecnica di aiuto all’atto coniugale per raggiungere il suo scopo in modo naturale.
Il Centro affonda i suoi principi sulla personalizzazione dell’aiuto fornito e sulla gradualità dell’intervento al fine dell’ottenimento della gravidanza. Difatti, ad ogni coppia viene offerto un iniziale inquadramento diagnostico ginecologico/andrologico/endocrinologico per individuare e, se possibile correggere, le eventuali cause di sterilità senza ricorrere necessariamente alla PMA. Questo approccio graduale e personalizzato è essenziale per garantire che l'intervento medico sia il più appropriato e meno invasivo possibile, rispettando le specifiche esigenze di ogni paziente.
Percorsi Diagnostici e le Cause dell'Infertilità
La ricerca delle cause dell'infertilità è un processo meticoloso che richiede un'analisi approfondita di molteplici fattori. L’Organizzazione Mondiale della Sanità (OMS) definisce l’infertilità come l’incapacità della coppia a ottenere un concepimento nonostante rapporti sessuali regolari e non protetti in un arco di tempo pari a 12-24 mesi. Questo periodo di tempo è cruciale per la diagnosi, poiché molte coppie possono impiegare naturalmente diversi mesi per concepire.
Le cause di infertilità possono essere molteplici e complesse, spaziando da fattori ambientali e generali, a fattori immunologici, a cause endocrine. Le infezioni, l'endometriosi, il varicocele, le patologie del testicolo, le patologie neuroendocrine, l'alterazione del muco cervicale, i difetti anatomo-funzionali, le infezioni acute e croniche dell’apparato urogenitale e le cause genetiche rappresentano solo alcune delle possibili origini di questa condizione. La natura multifattoriale dell'infertilità sottolinea la necessità di un approccio diagnostico estremamente dettagliato.
In ambito ginecologico, sono sempre più sviluppati dei percorsi multidisciplinari per la diagnosi e la terapia dell’infertilità. Questi percorsi integrano diverse specializzazioni mediche per offrire una visione completa e soluzioni personalizzate. Le analisi preliminari sono un passo fondamentale, includendo i test di riserva ovarica per le donne, la valutazione della pervietà tubarica per accertare la funzionalità delle tube di Falloppio, e lo spermiogramma per gli uomini, un esame fondamentale per valutare la qualità del liquido seminale.
L'Importanza dei Test Genetici nell'Infertilità
Nel contesto della diagnosi, i test genetici per l’infertilità sono utili per valutare l’eventuale esistenza di una causa genetica alla base della infertilità di coppia. Questi test possono rivelare condizioni sottostanti che potrebbero influenzare la capacità di concepire o la salute del futuro nascituro. Per l’esecuzione del test è necessario un prelievo di sangue, e non è necessario il digiuno, rendendo la procedura relativamente semplice per i pazienti.
Un esempio significativo di patologia genetica rilevante per l'infertilità è la Fibrosi Cistica (FC), una grave e frequente patologia causata da mutazioni nel gene CFTR, situato sul cromosoma 7 che codifica per un canale del cloro. Il meccanismo di trasmissione segue il modello autosomico recessivo, per cui sono necessarie due copie mutate del gene CFTR per causare la patologia, mentre nei casi in cui è mutata una sola delle due copie del gene CFTR si è portatori sani. È cruciale sapere che una coppia di portatori sani ha un rischio del 25% di trasmettere ai propri figli entrambe le copie alterate, e quindi di avere un figlio affetto. In Italia, c’è un’alta prevalenza di portatori sani di FC, stimabile intorno 1/30, rendendo lo screening pre-concezionale per questa condizione particolarmente pertinente.
Un altro test genetico di rilievo per l'infertilità maschile consiste nell’analisi di tre microdelezioni del braccio lungo del cromosoma Y (Azoospermia Factor: AZFa, AZFb, AZFc) che sono state riscontrate nel 7.5% dei maschi con infertilità e che sono particolarmente associate ad azoospermia o grave oligozoospermia. L'identificazione di tali anomalie genetiche può orientare significativamente le scelte terapeutiche e le aspettative della coppia.
Le Tecniche di Procreazione Medicalmente Assistita: Livelli e Dettagli
Nel percorso terapeutico di fecondazione assistita e inseminazione artificiale, vengono utilizzate differenti tipologie di tecniche che si dividono principalmente in tecniche più semplici, come quelle di primo livello, fino ad arrivare a quelle più complesse classificate come tecniche di secondo e di terzo livello. Questa classificazione riflette la crescente complessità e invasività delle procedure, adattate alle specifiche necessità e alla gravità del problema di infertilità di ciascuna coppia.
Tecniche di Primo Livello: L'Inseminazione Intrauterina (IUI)
L’approccio più basilare è rappresentato dalle tecniche di primo livello, che includono le procedure per favorire il concepimento spontaneo attraverso le vie dei genitali femminili. All’interno di questa tecnica vengono inclusi i rapporti mirati per l’ottenimento del concepimento, i monitoraggi della crescita dei follicoli, sia tramite la stimolazione ovarica che senza la stimolazione.
Un'applicazione comune di primo livello è l'inseminazione intrauterina (IUI). Per fecondazione artificiale s’intende la tecnica medica che permette di dare un figlio a coppie non in grado di averne, indipendentemente dal rapporto sessuale. Di norma, la percentuale di successo dell’inseminazione artificiale intrauterina si aggira attorno al 20% a tentativo, un dato che, sebbene non elevatissimo, offre una concreta possibilità a molte coppie.
La prima fase del trattamento IUI è quella del monitoraggio accurato della crescita del follicolo, sia su ciclo naturale, che - eventualmente - su ciclo stimolato. In caso di stimolazione ovarica, la stessa ha una durata di circa 10-12 giorni. Durante questo periodo, lo specialista monitorerà la stimolazione attraverso periodiche ecografie e analisi del sangue utili a valutare i livelli ormonali, assicurando che lo sviluppo follicolare sia ottimale. Si arriva dunque all’inseminazione vera e propria, effettuata in ambulatorio senza sedazione. L’inseminazione artificiale è una procedura indolore e non richiede né sedazione né anestesia, il che la rende meno invasiva e più accettabile per le pazienti. L’inseminazione artificiale è una procedura che di norma si svolge senza complicazioni, garantendo un buon profilo di sicurezza. Il costo dell’inseminazione artificiale dipende da specifiche caratteristiche della procedura e della coppia, rendendo importante una consulenza dettagliata prima di intraprendere il percorso.
Tecniche di Secondo e Terzo Livello: Il Concepimento "In Vitro"
Nelle situazioni più complesse, si ricorre alle cosiddette tecniche di secondo e di terzo livello nelle quali si va alla ricerca del concepimento “in vitro”. In altre parole, si ottengono embrioni tramite l’unione dei gameti femminili e maschili in laboratorio. Queste tecniche sono più complesse e prevedono passaggi specifici:
Iperstimolazione Ovarica Controllata e Prelievo Ovocitario: La produzione degli ovociti viene stimolata tramite farmaci per indurre una multiovulazione in modo tale da avere più cellule da fecondare così da aumentare le possibilità di successo. L’aspirazione degli ovociti avverrà nel momento in cui questi saranno ritenuti maturi. La durata dell’intervento è di circa 15 minuti, e la paziente può tornare a casa dopo circa due ore.
Unione dei Gameti: Lo stesso giorno del prelievo avverrà l’unione ovocita-spermatozoo, per la quale si deve quindi disporre di un campione del seme del coniuge. Esistono due possibilità per fecondare gli ovociti:
- FIVET (Fecondazione In Vitro Embrio Transfer): Porre gli spermatozoi insieme agli ovociti in apposito terreno di coltura, dove la fecondazione avviene spontaneamente.
- ICSI (Microiniezione Intracitoplasmatica): Inserire uno spermatozoo all’interno di ogni ovocita, tramite Microiniezione Intracitoplasmatica, con l’ausilio di un microscopio, garantendo l’unione ovocita-spermatozoo. Questa tecnica è particolarmente utile nei casi di grave fattore maschile.
Crioconservazione e Test Genetici Avanzati
Le tecniche di procreazione assistita si sono arricchite con metodi avanzati come la crioconservazione e lo screening genetico. La crioconservazione degli ovociti sopranumerari e degli embrioni offre la possibilità di preservare la fertilità per futuri tentativi o per diverse necessità. Elena Chiozzini, specialista di Arc-Ster, ha illustrato aspetti cruciali della crioconservazione dei gameti nei pazienti oncologici, evidenziando i danni che possono provocare nella donna e nell’uomo la chemio e la radioterapia e come la crioconservazione offra una speranza per preservare la loro capacità riproduttiva. Ha inoltre discusso del social freezing, cioè la conservazione degli ovociti nelle donne sane per bloccare il proprio orologio biologico in attesa che le condizioni economiche, sociali ed emotive consentano loro di progettare una gravidanza, offrendo flessibilità e controllo sul proprio percorso riproduttivo.
Patrizia Ardenghi, anch'essa specialista di Arc-Ster, ha illustrato i nuovi test genetici che supportano i percorsi di PMA:
- NIPT (Non-Invasive Prenatal Testing): Test di diagnosi prenatale non invasivi, di screening e non diagnostici, che analizzano le trisomie più frequenti (la 13, la 21 e la 18), fornendo informazioni preziose sulla salute cromosomica del feto.
- PGD (Preimplantation Genetic Diagnosis): Diagnosi genetica preimpianto, utilizzata per identificare embrioni non affetti da patologie genetiche specifiche, cruciale per coppie portatrici di malattie ereditarie.
- PGS (Preimplantation Genetic Screening): Screening genetico preimpianto, volto a identificare embrioni con un normale corredo cromosomico, aumentando le probabilità di successo dell'impianto e riducendo il rischio di aborto spontaneo.
Queste prestazioni vengono erogate in Regime Privato o convenzionato con Fondi Sanitari, rendendole accessibili attraverso diverse modalità di copertura. Per garantire la sicurezza dei propri pazienti e del proprio personale, A.G.I. Medica si impegna a seguire rigorosi protocolli, a testimonianza dell'importanza attribuita alla protezione e al benessere di tutti gli attori coinvolti nel processo.
TECNICHE DI FECONDAZIONE IN VITRO - FIVET E ICSI
L'Età e l'Infertilità: Un Fattore Determinante
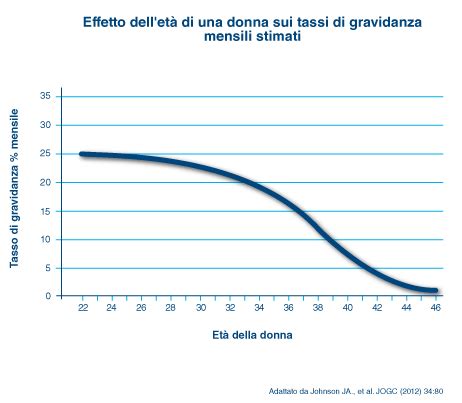
L'età rappresenta uno dei fattori più critici e spesso sottovalutati nel percorso di procreazione. A causare molti danni è l’età avanzata in cui si comincia a cercare il primo figlio: l’infertilità, infatti, sia materna che paterna, aumenta con l’andare degli anni. Questo fenomeno è ampiamente documentato e ha profonde implicazioni sulle probabilità di successo delle tecniche di PMA.
Il dottor Fabio Rizzo ha spiegato che l’età migliore per fare un bambino è tra i 20 e i 30 anni. Tuttavia, la realtà demografica e sociale attuale mostra un trend diverso. Il 70% delle pazienti, invece, fa un trattamento di fecondazione assistita in età meno favorevole, oltre i 34 anni. Questo scostamento tra l'età biologicamente ottimale e l'età in cui le coppie cercano assistenza medica per la procreazione evidenzia una problematica sociale di vaste proporzioni. Le scelte di vita, la carriera, la stabilità economica e la ricerca del partner giusto spesso posticipano il desiderio di genitorialità, portando le coppie a confrontarsi con una fertilità che diminuisce progressivamente.
Le probabilità di successo calano drasticamente con l'avanzare dell'età. Sperare, poi, di ottenere qualche risultato dopo i 42 anni, è vano e illusorio: il figlio a 50 anni arriva solo con l’eterologa, ovvero l'utilizzo di gameti donati. Questa dura realtà scientifica pone le coppie di fronte a decisioni difficili e alla necessità di affrontare le proprie aspettative in modo realistico, spesso dopo aver già investito tempo, energie e risorse in trattamenti che si rivelano inefficaci a causa dell'età avanzata.
Il Ruolo Cruciale del Medico di Medicina Generale nel Percorso PMA
Il percorso della procreazione medicalmente assistita, con le sue sfide mediche, emotive e burocratiche, necessita di un supporto a 360 gradi. In questo contesto, la figura del medico di medicina generale (MMG) è chiamata a una trasformazione significativa: da spettatore ad attore. È questa la trasformazione a cui è chiamato il medico di medicina generale quando una coppia infertile di suoi pazienti si appresta a intraprendere il lungo, complesso e spesso doloroso percorso della procreazione medicalmente assistita (PMA). La sua posizione di fiducia e la conoscenza approfondita del paziente e del suo contesto familiare e sociale lo rendono un attore insostituibile.
Il ruolo che il MMG è chiamato a svolgere è un ruolo di sostegno e di accompagnamento che può rivelarsi molto prezioso. Questa sinergia con gli specialisti a cui questa coppia farà riferimento per molto tempo è fondamentale. La mancanza di procreazione nelle coppie si sta rivelando un grosso problema sociale, medico e biologico, e proprio il medico di famiglia può diventare il cardine nella gestione della coppia infertile. Come ha spiegato Fabio Rizzo, che ha curato la segreteria scientifica di un convegno sull'argomento con Renato Favero, il MMG non deve essere oberato ancora di più di lavoro, poiché i medici di famiglia sono già massacrati dalla burocrazia, ma sono fondamentali per i pazienti, sono la figura principe per loro, apprezzati, stimati, ben voluti. Voi siete il primo filtro, quello più importante.
Nonostante questa importanza, i dati evidenziano una criticità: solo il 3,7% delle coppie infertili - una su sei in Italia, oltre 70mila quelle trattate con tecniche di procreazione nel 2014 - viene indirizzato dal medico di famiglia ai centri di PMA. Ciò indica che il livello informativo tra i MMG sull'argomento è ancora troppo basso, limitando la loro capacità di guidare i pazienti in modo efficace. È fondamentale, dunque, innanzitutto, che proprio il medico di medicina generale abbia gli strumenti giusti per guidare questi pazienti.
Il presidente Giovanni Leoni ha sottolineato le problematiche per le coppie di una certa età che improvvisamente si rendono conto della mancanza di un figlio, e i drammi che possono capitare. Ha anche avvertito che purtroppo questa è anche una branchia che si presta a speculazioni economiche non trascurabili, perché quando le famiglie si svegliano dal torpore spesso sono disponibili a tutto pur di avere un erede. C’è allora una grande differenza tra chi approfitta di questa debolezza psicologica e chi, invece, la affronta in modo sistematico e scientifico, fondando la sua attività su questi binari. In questo contesto, l'etica e l'informazione del MMG sono cruciali per proteggere i pazienti.
Le Criticità e le Soluzioni per il MMG
Luca Barbacane, medico di famiglia e segretario dell’OMCeO veneziano, ha condotto un sondaggio tra i suoi colleghi che ha rivelato una situazione preoccupante: il 48% si sente per lo più spettatore, il 44% totalmente spettatore, nessuno totalmente attore nel percorso PMA. Questo sentimento di marginalizzazione deriva da diverse criticità. La scarsa conoscenza della materia, delle norme vigenti e delle strutture sanitarie a cui inviare le coppie è un ostacolo primario per dare informazioni aperte e trasparenti ma anche concrete. L’assenza di comunicazione con gli specialisti è un altro limite, poiché se da un lato il medico deve tenersi aggiornato, dall’altro mancano occasioni di scambio con chi di questa materia si occupa ogni giorno.
Altri limiti individuati includono il timore di prescrivere farmaci pressoché sconosciuti e a volte anche molto costosi, e la difficoltà di prescrizione degli esami stessi. Barbacane ha suggerito che il compito potrebbe essere meno complicato se gli specialisti mettessero la codifica numerica delle prestazioni e se i medici di famiglia preconfezionassero nei loro software, cosa facile e possibile, dei pacchetti di accertamenti a cui fare riferimento.
In sintesi, tra le cose di cui un medico di medicina generale ha bisogno ci sono un dialogo più stretto con gli specialisti, magari anche con i numeri di cellulari di riferimento, una formazione più specifica, una conoscenza più adeguata sull’approccio con i pazienti e sul loro accompagnamento, e lo sgravio dell’onere delle prescrizioni. La risposta, insomma, è una collaborazione più stretta tra di noi: se ci incontriamo e ci parliamo, la soluzione si trova. È proprio da qui, allora, dall’incontro e dalla sinergia che bisogna ripartire per fare del medico di famiglia quella figura chiave auspicata dagli specialisti della procreazione medicalmente assistita.
Aspetti Psicologici e di Supporto nel Percorso di PMA
Il percorso di procreazione medicalmente assistita non è solo una sequenza di procedure mediche, ma un'esperienza profondamente emotiva e psicologica. Marco Ballico, medico, psicoterapeuta, docente allo Iusve e componente del comitato scientifico della Fondazione Ars Medica, ha illustrato gli aspetti psicologici che gravitano attorno al percorso di PMA. Ha spiegato che il counselling non tratta una malattia, è un’attività di ascolto e di indirizzo. È fondamentale comprendere che sterilità e infertilità non sono malattie: la coppia va accolta e si deve verificare la consapevolezza che ha nel percorso che vuole intraprendere. Questa distinzione è cruciale per un approccio che valorizzi la persona nella sua interezza, al di là della diagnosi clinica.
Molte coppie, infatti, sono infertili anche se compatibili e questo causa un dramma esistenziale: l’infertilità può minare una relazione di coppia. La sofferenza generata dalla difficoltà o dall'impossibilità di concepire un figlio desiderato può mettere a dura prova la stabilità emotiva e relazionale, richiedendo un supporto psicologico adeguato. C’è poi un altro aspetto importante e delicato: la cura della ferita narcisistica tra la sofferenza e la speranza, la sofferenza del progetto che non parte, non si realizza e la speranza che la tecnica e la medicina danno al paziente di poter superare questo dramma. Gestire queste emozioni contrastanti è parte integrante del percorso di cura.
Da non sottovalutare, infine, la depressione del fallimento che ricade sulla medicina generale: non sono poche, infatti, le coppie che restano al palo, persone che hanno bisogno di essere aiutate a riscoprire la loro generatività stimolando in loro un nuovo progetto. Questo può significare esplorare alternative alla genitorialità biologica o semplicemente trovare nuovi significati e scopi nella vita.
Ecco, allora, comparire con chiarezza il ruolo che può avere il medico di famiglia, al di là delle semplici prescrizioni: conosce i pazienti, il contesto in cui vivono, le loro debolezze, la loro storia famigliare e può accogliere e sostenere, astenendosi da qualsiasi giudizio. Questa capacità di ascolto empatico e di supporto incondizionato è un pilastro per il benessere psicologico delle coppie.
Quadro Normativo e Criticità del Sistema in Italia
L'evoluzione della procreazione medicalmente assistita in Italia è stata notevole. Stefano Zaccagnini, responsabile del centro PMA della Clinica universitaria di Verona, ha fornito alcuni dati per dare il contesto: dal 2005 al 2014 le gravidanze ottenute con queste tecniche sono aumentate del 60%, i bimbi nati vivi del 161%, e le coppie che necessitano di queste terapie del 65%. Questi numeri riflettono non solo il progresso medico ma anche una crescente domanda da parte della popolazione.
Tuttavia, il quadro normativo e l'implementazione a livello regionale presentano delle sfide. Purtroppo, in questo campo il Veneto vanta pochi primati, accostandosi più alle regioni del Sud Italia che a quelle più avanzate. Ciò è stato in parte colpa di una delibera regionale del 2011 che ha prodotto storture non da poco. Ad esempio, se da un lato ha aperto le porte del trattamento fino ai 50 anni d’età per le donne - pur sapendo che la percentuale di “bambini in braccio” oltre i 45 anni è zero e dunque con spese inutili e inaccettabili per il sistema sanitario nazionale - dall’altro ha fissato a 7 i cicli a cui una coppia si può sottoporre, cicli che non vengono azzerati, in caso, ad esempio, di successo della terapia. Questo crea situazioni paradossali e ingiuste, come quella di una 45enne, insomma, che vuole avere un figlio e può tentare il percorso, che si rivelerà inutile, ma una 32enne che vuole un secondo figlio dopo una prima PMA non potrà farlo se ha esaurito i suoi cicli di trattamento.
Fortunatamente, condizioni che ora potrebbero cambiare grazie alla pubblicazione dei nuovi LEA (Livelli Essenziali di Assistenza), in cui è stata inserita anche la PMA. Questa inclusione rappresenta un passo avanti significativo per garantire l'accesso equo a queste terapie. Tuttavia, i LEA, purtroppo, non mancano di criticità: dall’assenza di un limite d’età alla non specificata crioconservazione degli ovociti, dalla mancanza dell’esenzione dal ticket per i donatori all’assenza dell’approvvigionamento dei gameti, alla discrezionalità lasciata alle Regioni nell’assegnazione dei ticket delle varie prestazioni. Questi punti richiedono ulteriori chiarimenti e armonizzazione per evitare disparità regionali e garantire un accesso omogeneo e giusto.
La Salute Riproduttiva Femminile: Una Prospettiva Olistica
La cura della salute riproduttiva femminile va ben oltre il periodo in cui una donna cerca di concepire. L’unità operativa, che si occupa anche di Ginecologia Disfunzionale, si fa carico della salute femminile dai 3-4 anni fino all’età adulta. Questa prospettiva olistica riconosce che la salute riproduttiva femminile non inizia infatti al momento della prima mestruazione, ma affonda le sue radici addirittura nella vita intrauterina.
In età infantile possono manifestarsi quadri endocrini che hanno ripercussioni in ambito ginecologico, e una diagnosi precoce in questi casi può prevenire problemi futuri. Inoltre, la patologia malformativa, infettiva e neoplastica degli organi sessuali primari e secondari, essendo molto rara, rappresenta un campo che spesso sfugge alla pratica clinica standard del pediatra e necessita per questo una presa in carico ultra-specialistica. L'obiettivo è quello di offrire un servizio in grado di prendere in carico la vita riproduttiva della paziente, accompagnandola con una gestione di alta professionalità fin dall’infanzia e attraverso l’adolescenza e l’inizio della vita fertile. Questa attenzione continuativa assicura che qualsiasi problematica relativa alla fertilità o alla salute riproduttiva possa essere affrontata tempestivamente e con la massima competenza, ponendo le basi per un percorso di vita riproduttiva sano e consapevole.
tags: #ars #medica #inseminazione #artificiale