La fecondazione in vitro (FIVET) è un percorso complesso e scientificamente avanzato che offre speranza a molte coppie che affrontano problemi di infertilità. Al centro di questo processo si trova la stimolazione ovarica, una fase cruciale progettata per massimizzare le possibilità di successo. Un elemento fondamentale in questa fase, e nel prelievo ovocitario che ne consegue, è il monitoraggio dell'estradiolo. Questo articolo esplorerà in dettaglio il ruolo dell'estradiolo, la sua misurazione, i suoi valori ottimali e come questi fattori influenzano l'esito dei cicli di FIVET.
La Risposta Ovarica alla Stimolazione: Un Fattore Determinante
Il trattamento di stimolazione ovarica, parte integrante di quasi tutti i protocolli di fecondazione in vitro, mira a indurre la maturazione di più di un ovocita. Questo approccio, che differisce dal naturale processo ovulatorio che solitamente rilascia un solo ovulo maturo per ciclo, aumenta significativamente le probabilità di ottenere un numero sufficiente di ovociti per una fecondazione efficace e, in ultima analisi, una gravidanza.
La risposta di una donna alla stimolazione ovarica è altamente individuale e dipende da una serie di fattori, tra cui l'età, la riserva ovarica, lo stato di salute generale e il protocollo terapeutico specifico adottato. La Società Spagnola di Fertilità (SEF) e altre entità mediche classificano le donne in base alla loro risposta alla stimolazione in tre categorie principali:
- Low responders: Donne da cui si ottengono un massimo di 3 ovociti dopo la stimolazione (alcune definizioni estendono questo limite a 5). Questo gruppo include tipicamente donne con una bassa riserva ovarica, spesso legata all'età, o con condizioni mediche che limitano la risposta ovarica.
- Normoresponders: La maggior parte delle donne rientra in questa categoria. Dopo la stimolazione, si ottiene un numero considerato ottimale di ovociti, generalmente compreso tra 6-7 e 9-10 per ciclo.
- Hyperresponders: Queste donne producono in media circa 20 ovociti per ciclo. Spesso sono giovani donne senza problemi di fertilità noti, come nel caso delle donatrici di ovociti. In casi eccezionali, si possono recuperare fino a 50 ovociti in un singolo ciclo.
È di fondamentale importanza che durante il periodo di stimolazione ovarica, la donna sia sotto stretta supervisione medica, con controlli ecografici e analisi del sangue regolari. Questo permette al ginecologo di monitorare la risposta delle ovaie ai farmaci somministrati e di aggiustare le dosi qualora necessario, ottimizzando così la stimolazione e prevenendo potenziali complicazioni.
Il Ruolo Cruciale dell'Estradiolo nel Monitoraggio della FIVET
L'estradiolo (E2) è un ormone steroideo, il più potente tra gli estrogeni, prodotto principalmente dalle ovaie sotto la stimolazione degli ormoni FSH (ormone follicolo-stimolante) e LH (ormone luteinizzante) secreti dall'ipofisi. Nelle donne in età fertile, l'estradiolo svolge un ruolo centrale nella regolazione del ciclo mestruale, nella maturazione dei follicoli ovarici, nell'ispessimento dell'endometrio (il rivestimento interno dell'utero) e nella preparazione del corpo per una potenziale gravidanza.
Durante un ciclo di FIVET, il monitoraggio dei livelli di estradiolo nel sangue è uno degli strumenti più importanti a disposizione del team medico. Il suo andamento fornisce indicazioni preziose sulla risposta delle ovaie alla terapia di stimolazione.
- Indicatore di Risposta Ovarica: Man mano che i follicoli ovarici crescono in risposta alla stimolazione, le cellule della granulosa che li rivestono producono quantità crescenti di estradiolo. Pertanto, un aumento progressivo dei livelli di estradiolo è un segnale che la stimolazione sta funzionando e che i follicoli si stanno sviluppando in modo adeguato.
- Previsione del Numero di Ovociti: Esiste una correlazione scientificamente dimostrata tra la concentrazione di estradiolo e il numero di follicoli maturi. Generalmente, si stima che ogni follicolo maturo produca circa 200-300 pg/ml di estradiolo. Di conseguenza, un livello elevato di estradiolo può suggerire un numero maggiore di follicoli maturi e, quindi, un potenziale maggior numero di ovociti recuperabili. Ad esempio, una concentrazione di estradiolo di 3000 pg/ml potrebbe indicare la presenza di circa 10-15 follicoli maturi.
- Determinazione del Momento del Prelievo Ovocitario: L'estradiolo aiuta a sincronizzare il momento ottimale per la somministrazione del "trigger shot" (l'iniezione di hCG o agonisti del GnRH) che induce la maturazione finale degli ovociti. Questo trigger è solitamente somministrato quando i livelli di estradiolo raggiungono un certo picco e i follicoli hanno raggiunto dimensioni adeguate (tipicamente 17-19 mm), segnando l'imminenza dell'ovulazione naturale. Il prelievo ovocitario (pick-up) viene poi programmato circa 34-36 ore dopo questa iniezione.
- Valutazione del Rischio di Sindrome da Iperstimolazione Ovarica (OHSS): Livelli eccessivamente elevati di estradiolo, specialmente se associati a un numero molto elevato di follicoli, possono indicare un aumentato rischio di sviluppare la sindrome da iperstimolazione ovarica (OHSS). Questa è una condizione potenzialmente grave in cui le ovaie si ingrossano eccessivamente e possono causare accumulo di liquidi nell'addome e nel torace, squilibri elettrolitici e altri problemi sistemici. In questi casi, il protocollo terapeutico potrebbe essere modificato, la dose dei farmaci ridotta, o il ciclo FIVET addirittura sospeso per garantire la sicurezza della paziente. In alcune circostanze, il trasferimento degli embrioni potrebbe essere posticipato e gli embrioni crioconservati per evitare di esporre l'utero a livelli ormonali potenzialmente dannosi.
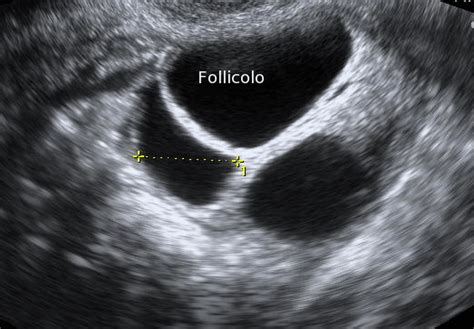
La Relazione tra Dimensioni Follicolari e Livelli di Estradiolo
Il monitoraggio ecografico transvaginale è essenziale per misurare le dimensioni dei follicoli in crescita. Con la maturazione dell'ovocita, il follicolo aumenta progressivamente di dimensione. Quando un follicolo raggiunge una dimensione di circa 16-18 mm, si considera sufficientemente sviluppato da contenere un ovocita maturo. La programmazione del prelievo ovocitario avviene tipicamente 24-48 ore dopo aver identificato un numero adeguato di follicoli di queste dimensioni.
La dimensione follicolare e la concentrazione di estradiolo sono strettamente correlate e insieme forniscono un quadro completo dello stato di sviluppo ovarico. Un follicolo che cresce in dimensioni dovrebbe teoricamente corrispondere a un aumento dei livelli di estradiolo. Tuttavia, è importante notare che non tutti i follicoli visibili all'ecografia contengono un ovocita vitale o maturo al momento del prelievo. Inoltre, alcuni ovociti recuperati potrebbero essere immaturi e quindi non idonei alla fecondazione. Questo spiega perché il numero di ovociti effettivamente recuperati dopo la puntura follicolare può essere inferiore al numero di follicoli stimato tramite ecografia e dosaggio dell'estradiolo nei giorni precedenti.
Quantità vs. Qualità degli Ovociti: Un Equilibrio Delicato
L'obiettivo primario di un ciclo di FIVET è portare alla nascita di un bambino sano. Per raggiungere questo traguardo, è necessario ottenere embrioni vitali, capaci di impiantarsi nell'utero e di svilupparsi in una gravidanza a termine. In questo contesto, sorge spesso la domanda: è più importante la quantità o la qualità degli ovociti?
Sebbene una maggiore quantità di ovociti aumenti statisticamente la probabilità di ottenere embrioni vitali, la qualità dell'ovocita rimane un fattore predominante. Ovociti di scarsa qualità, anche se numerosi, difficilmente porteranno a un concepimento e a una gravidanza di successo. Al contrario, anche con un numero ridotto di ovociti, ma di alta qualità, le possibilità di ottenere almeno un embrione in grado di impiantarsi e svilupparsi sono significativamente maggiori.
È fondamentale comprendere che il numero di ovociti recuperati non si traduce direttamente nel numero di embrioni ottenuti. Non tutti gli ovociti maturi si fecondano correttamente, e tra quelli fecondati, alcuni possono arrestarsi nello sviluppo embrionale. Pertanto, l'ideale è ottenere un buon numero di ovociti di alta qualità, aumentando così le probabilità di generare un numero sufficiente di embrioni vitali. Questi embrioni possono essere poi trasferiti nell'utero o crioconservati per futuri tentativi, sia in caso di insuccesso del primo ciclo, sia per pianificare gravidanze future.
In definitiva, la strategia ottimale mira a un equilibrio: stimolare le ovaie per ottenere un numero adeguato di follicoli che producano ovociti di alta qualità, evitando al contempo un eccesso che potrebbe compromettere la qualità stessa o aumentare i rischi per la salute della paziente.
Domande Frequenti sull'Estradiolo e la FIVET
Qual è il numero ideale di ovuli per la FIVET?Sebbene sia possibile ottenere una gravidanza con un singolo embrione normale, i tassi di successo tendono a migliorare con un numero maggiore di ovociti ottenuti, idealmente tra 10 e 15. Tuttavia, un numero eccessivamente elevato può talvolta diminuire la qualità degli ovociti. In media, circa il 60-80% degli ovociti estratti sarà maturo, e di questi, il 70-80% si feconderà. Circa il 50-60% degli embrioni fecondati raggiungerà lo stadio di blastocisti (5° giorno), ottimale per l'impianto o la crioconservazione.
La qualità o la quantità delle uova è più importante in un ciclo di FIVET?Entrambi gli aspetti sono importanti, ma la qualità dell'ovocita è fondamentale. Se la qualità è bassa, anche un elevato numero di ovociti non garantirà il successo. La qualità è il prerequisito per una gravidanza.
Quanti follicoli sono necessari per la FIV?Non esiste un numero fisso, ma un conteggio da 6 a 8 follicoli è generalmente considerato buono. È importante ricordare che non tutti i follicoli produrranno ovociti maturi e non tutti gli ovociti saranno di buona qualità. Avere un buon numero di follicoli aumenta la probabilità di ottenere un numero sufficiente di ovociti utilizzabili.
Il mio ginecologo mi ha detto che si aspettano di ottenere 4 uova mature nel prelievo, va bene?In condizioni generali, 4 ovociti potrebbero essere considerati un numero basso. Tuttavia, a seconda dell'età della paziente e della sua situazione specifica, questo numero potrebbe essere prognostico. L'elemento cruciale è la qualità di questi 4 ovociti. Se almeno uno è di ottima qualità e porta a un embrione vitale, la gravidanza è possibile. In questo scenario, 4 ovociti di alta qualità possono essere sufficienti.
LA RISPOSTA ALLA STIMOLAZIONE ORMONALE: DA COSA DIPENDE?
Valutazione della Riserva Ovarica e Test Associati
La valutazione della riserva ovarica è una tappa preliminare essenziale per le coppie che si rivolgono alla procreazione medicalmente assistita (PMA). Questo esame permette di predire la capacità delle ovaie di rispondere alla stimolazione farmacologica e, di conseguenza, di stimare il numero di ovociti che potranno essere recuperati.
La riserva ovarica è determinata dalla quantità di follicoli presenti nelle ovaie. È importante notare che gli ovociti si formano unicamente durante la vita fetale e il loro numero diminuisce progressivamente con l'età. Già a 30 anni, rimane circa il 15% del patrimonio follicolare presente alla nascita, percentuale che scende al 5% a 40 anni. L'età anagrafica non sempre coincide con l'età biologica delle ovaie; due donne della stessa età possono avere riserve ovariche molto diverse.
Inoltre, non tutti gli ovociti sono geneticamente normali. Con l'avanzare dell'età, aumenta la probabilità di aneuploidie (variazioni nel numero di cromosomi), che sono una causa primaria di insuccesso riproduttivo e aborti spontanei.
La valutazione della riserva ovarica si avvale di diversi marcatori ormonali ed ecografici:
- Ormone Follicolo Stimolante (FSH): Misurato nei primi giorni del ciclo mestruale, un valore elevato di FSH può indicare una ridotta riserva ovarica. Tuttavia, questo test ha dei limiti, poiché i livelli di FSH possono essere influenzati da altri ormoni, come l'estradiolo.
- Ormone Anti-Mulleriano (AMH): Prodotto dai follicoli primordiali e antrali, l'AMH riflette le dimensioni del pool di ovociti rimanenti. È considerato un marcatore più diretto e affidabile, ma non dovrebbe essere usato isolatamente.
- Conta dei Follicoli Antrali (AFC): Valutata tramite ecografia transvaginale, questa conta fornisce un'indicazione del numero di piccoli follicoli presenti nelle ovaie, che possono potenzialmente svilupparsi.
- Risposta alla Stimolazione Ovarica: La reazione effettiva delle ovaie a un ciclo di stimolazione con gonadotropine è spesso considerata la valutazione definitiva della riserva ovarica.
Questi test aiutano a prevedere condizioni come la "poor response" (bassa risposta) o la "hyper response" (elevata risposta, con rischio di OHSS), consentendo di personalizzare i protocolli terapeutici e ottimizzare le probabilità di successo.
L'Importanza dell'Estradiolo nel Contesto della FIVET
L'estradiolo è un ormone di fondamentale importanza in ogni fase del trattamento di FIVET. Il suo monitoraggio costante permette ai medici di:
- Valutare l'efficacia della stimolazione ovarica: Assicurando che i follicoli stiano crescendo correttamente.
- Prevedere il numero potenziale di ovociti: Fornendo un'indicazione quantitativa della risposta ovarica.
- Determinare il momento ottimale per il prelievo ovocitario: Garantendo la maturazione degli ovociti.
- Mitigare i rischi di complicanze: Come la sindrome da iperstimolazione ovarica, attraverso l'adeguamento delle dosi farmacologiche o la sospensione temporanea del trattamento.
- Preparare l'endometrio: L'estradiolo è essenziale per creare un ambiente uterino ricettivo per l'impianto dell'embrione.
In conclusione, la comprensione e il monitoraggio attento dei livelli di estradiolo sono pilastri indispensabili per il successo dei cicli di fecondazione in vitro, permettendo ai team medici di navigare con precisione il percorso verso la gravidanza.
tags: #estradiolo #e #prelievo #ovociti