La gravidanza, un periodo di profonde trasformazioni fisiologiche e ormonali, impone significative modifiche all'organismo femminile, influenzando in modo particolare i sistemi emodinamico e della coagulazione. Durante questa fase delicata, le donne in gravidanza presentano un rischio di tromboembolismo venoso (TEV) notevolmente elevato, quantificabile da 4 fino a 10 volte maggiore rispetto alle donne non gravide. Questa variazione nella percentuale di rischio non è statica, ma si lega alla compresenza di ulteriori fattori che possono favorire il TEV, rendendo essenziale una valutazione individualizzata e attenta della paziente.
Il Rischio Aumentato di Tromboembolismo Venoso (TEV) in Gravidanza
L'incidenza di tromboembolismo venoso (TEV) rappresenta una preoccupazione clinica maggiore durante la gestazione, con implicazioni che vanno ben oltre il singolo evento. Sebbene nei paesi in via di sviluppo la prima causa di mortalità materna risulti essere l’emorragia, in quelli industrializzati il primo posto tra le cause di decesso materno è appannaggio proprio del TEV. È fondamentale, peraltro, sottolineare che il TEV in gravidanza può causare non solo un aumento della mortalità, ma anche della morbilità acuta e cronica. A tal riguardo, si parla infatti di una morbilità “a lungo termine” associata alla sindrome post-trombotica, una condizione che può avere ripercussioni significative sulla qualità di vita delle donne.
Numerosi fattori contribuiscono a questo aumentato rischio. Tra questi, l’età della donna, l’obesità e la presenza di stati trombofilici, siano essi congeniti o acquisiti, giocano un ruolo cruciale. Anche un pregresso episodio tromboembolico costituisce un fattore di rischio significativo, elevando ulteriormente la probabilità di recidiva durante la gestazione.
Le ragioni profonde dell’aumentato rischio di TEV sono da ricondurre innanzitutto allo stato di ipercoagulabilità proprio della gestazione. Da un punto di vista evolutivo, questo stato si lega alla necessità di proteggere la donna da eventuali fenomeni emorragici potenzialmente gravi durante il parto, garantendo una rapida emostasi. Tuttavia, questo adattamento fisiologico comporta un rovescio della medaglia, predisponendo a eventi trombotici.

Eparine: Il Cardine della Profilassi e Terapia Anticoagulante in Gravidanza
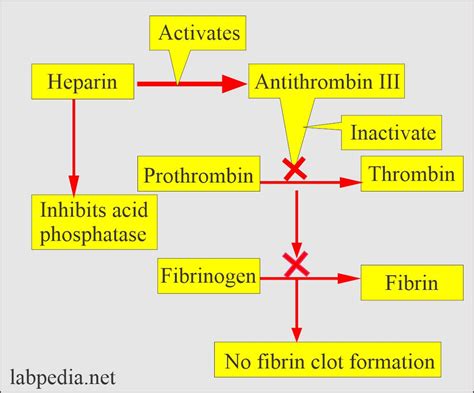
La gestione del rischio tromboembolico in gravidanza richiede un approccio terapeutico attentamente selezionato, considerando la sicurezza sia per la madre che per il feto. In questo contesto, l’eparina non frazionata (ENF) e l’eparina a basso peso molecolare (EBPM) si sono affermate come i farmaci di elezione. Una delle caratteristiche più importanti che le rende sicure per l'uso in gravidanza è che non attraversano la placenta, proteggendo così il feto dall'esposizione diretta ai loro effetti farmacologici.
In particolare, le EBPM sono riconosciute come il farmaco d’elezione per la profilassi del TEV in gravidanza e puerperio. La loro preferenza è dettata dalla comprovata efficacia, che si manifesta al pari dell’ENF, ma con maggiori vantaggi in termini di profilo di sicurezza e maneggevolezza. L’impiego di ENF in gravidanza, sebbene efficace, è gravato infatti da un modesto aumento del rischio di sanguinamento per la gestante e dalla possibile insorgenza di complicanze, per altro non frequenti, come l’osteoporosi. La ricerca ha dimostrato che il rischio di osteoporosi, così come quello di trombocitopenia eparino-indotta (HIT), si stima essere inferiore somministrando EBPM al posto di ENF, rendendo le EBPM una scelta più favorevole in molti contesti clinici.
Adattamento della Posologia e Monitoraggio
La somministrazione delle eparine in gravidanza non è statica, ma richiede un'attenta calibrazione. La posologia dell’EBPM in gestazione, ad esempio, deve essere attentamente adattata al peso della paziente. Questo adattamento è dinamico e può essere incrementato nel secondo e nel terzo trimestre di gravidanza in relazione all’aumento ponderale fisiologico che si verifica durante la progressione della gestazione.
Gestione dell'Anticoagulazione Intorno al Parto e nel Postpartum
Il periodo perinatale, che comprende le fasi immediatamente precedenti e successive al parto, rappresenta un momento di particolare complessità nella gestione dell'anticoagulazione. È fondamentale bilanciare la prevenzione del rischio tromboembolico con la minimizzazione del rischio emorragico per la madre e il neonato.
L’assunzione di anticoagulanti, in particolare l'EBPM, deve essere sospesa strategicamente in vista del parto. Viene normalmente raccomandato di sospendere la terapia 24 ore prima dell’induzione del parto o del taglio cesareo d’elezione. In caso di parto spontaneo, la sospensione dovrebbe avvenire all’inizio delle contrazioni uterine, per permettere l'eliminazione del farmaco prima del travaglio attivo. In questo intervallo di tempo, viene normalmente considerato sicuro lasciare la paziente senza protezione antitrombotica per 6-12 ore, un lasso di tempo che si estende nell’immediato periodo pre e post-partum, consentendo una sufficiente clearance del farmaco e riducendo il rischio di sanguinamento durante le procedure ostetriche.
La ripresa della terapia anticoagulante nel postpartum è altrettanto cruciale, dato che il rischio di TEV persiste, e anzi, può essere particolarmente elevato. La terapia con EBPM dovrebbe essere protratta per almeno sei settimane dopo il parto per un periodo minimo totale di trattamento di tre mesi, a seconda della valutazione individuale del rischio tromboembolico della paziente. Questa estensione della profilassi è essenziale per contrastare lo stato pro-coagulante che persiste nel puerperio.
Infine, nell'immediato post partum, il medico responsabile del travaglio della donna o che ha effettuato il taglio cesareo, deve svolgere una valutazione approfondita del rischio per la TEV prima di trasferirla dalla sala parto o operatoria al reparto di degenza. Questa valutazione precoce è fondamentale per implementare tempestivamente le misure profilattiche appropriate e garantire la sicurezza della paziente. Poiché il rischio di TEV aumenta con il parto cesareo, soprattutto nelle donne con trombofilia, è raccomandabile ricorrervi solo se effettivamente necessario, evitando interventi non strettamente indicati.
Alternative all'Eparina e Cautela nell'Uso degli Anticoagulanti Orali in Gravidanza
Nonostante le eparine rappresentino la prima scelta per l'anticoagulazione in gravidanza, esistono situazioni cliniche specifiche in cui possono essere considerate alternative o in cui l'uso di anticoagulanti orali (ACO) richiede un'attenta valutazione e gestione.
Solo in presenza di allergia all’eparina o di trombocitopenia eparino-indotta (HIT), è suggerito l’impiego del Fondaparinux. Si tratta di un pentasaccaride sintetico che esplica la sua attività anticoagulante attraverso la specifica inibizione del fattore Xa, offrendo una valida opzione in questi rari ma complessi scenari.
Per queste ragioni, la terapia anticoagulante orale in attesa dovrebbe essere riservata esclusivamente alle pazienti per le quali può non risultare sufficiente la somministrazione di eparina. Un esempio tipico è rappresentato dalle donne portatrici di valvole meccaniche di vecchia generazione, che determinano un rischio aumentato di trombosi anche in corso di terapia con ENF o EBPM, rendendo gli AVK una scelta inevitabile in determinate finestre della gravidanza.
La gestione di queste pazienti è complessa e richiede una stretta collaborazione tra cardiologi e ostetrici. Le donne con un pregresso TEV e le portatrici di valvole cardiache meccaniche di nuova generazione in terapia con anticoagulanti orali dovrebbero sospenderne l’uso e passare all’EBPM non appena il test di gravidanza risulti positivo. Questa strategia mira a evitare l'esposizione fetale agli AVK durante il periodo di maggiore organogenesi. Successivamente, queste donne possono riprendere la terapia anticoagulante orale dopo la 13a settimana di gestazione, quando il rischio teratogeno si riduce, per poi passare nuovamente all’ENF o all’EBPM in prossimità del parto, circa 4 settimane prima, così da ridurre il rischio di complicanze emorragiche materne e neonatali durante il travaglio e il parto.
Anticoagulazione in Donne con Valvole Cardiache Meccaniche: Una Sfida Clinica
Le pazienti portatrici di valvole cardiache meccaniche rappresentano una categoria ad alto rischio in gravidanza, data la natura intrinsecamente trombogenica di queste protesi, che richiedono una terapia anticoagulante a vita. Come già accennato, il periodo gestazionale, con il suo stato procoagulativo caratterizzato da un’aumentata produzione dei fattori di coagulazione e una riduzione dei fattori anticoagulanti naturali come la proteina C e la proteina S, accentua ulteriormente questa predisposizione.
L’utilizzo dei dicumarolici (AVK) in queste pazienti, pur essendo efficace nel prevenire la trombosi sulle valvole protesiche, è limitato dalla loro teratogenicità, soprattutto nel primo trimestre di gestazione, e dall’aumentato rischio di perdita fetale. Questa problematica ha storicamente posto i clinici di fronte a un difficile dilemma, cercando di bilanciare la protezione materna con la sicurezza fetale.
Nonostante la rilevanza clinica, non ci sono studi randomizzati sul regime di anticoagulazione migliore durante il periodo gestazionale nelle portatrici di valvole protesiche. La gestione si basa quindi spesso su dati osservazionali, metanalisi e raccomandazioni di esperti. Una metanalisi condotta da Steinberg, Z.L. et al. (Maternal and Fetal Outcomes of Anticoagulation in Pregnant Women With Mechanical Heart Valves. J Am Coll Cardiol.) ha fornito intuizioni cruciali sui risultati associati a diversi regimi.
Anticoagulation in pregnancy in women with mechanical heart valves
Analizzando i dati, è emerso che il rischio medio di eventi avversi materni per i vari regimi di anticoagulazione presentava le seguenti percentuali: 5% per l’AVK, 15,5% per l’EBPM, 15,9% per l’EBPM+VKA e 15,8% per l’UFH+VKA. È importante notare che la morte materna era piuttosto bassa in tutti i regimi. Di conseguenza, la disfunzione di protesi valvolare e l’embolia sistemica rappresentavano la maggior parte degli eventi avversi materni, evidenziando la persistente sfida nel mantenere l'integrità funzionale della valvola e prevenire eventi tromboembolici.
Per quanto riguarda gli outcome fetali, il rischio medio di eventi avversi era del 39,2% per l’AVK, 13,9% per l’EBPM, 16,4% per l’EBPM+AVK e 33,6% per l’UFH+AVK. A confronto con il regime AVK, il regime EBPM aveva registrato un rischio di eventi avversi significativamente più basso (RAR 0,4; IC 95% 0,1-0,8). Da questa metanalisi risulta che l’AVK è il regime di anticoagulazione a più basso rischio per gli eventi avversi materni, ma a costo di un aumentato rischio di eventi avversi fetali. Tuttavia, un aspetto cruciale emerso è che gli eventi avversi fetali erano limitati con l’utilizzo del basso dosaggio di AVK, confermando l’ipotesi che la teratogenicità degli AVK sia dose dipendente. Nonostante le sfide, questa opzione di anticoagulazione (AVK a basso dosaggio) è infatti quella raccomandata da diverse linee guida internazionali, in considerazione del miglior profilo di sicurezza materna quando accuratamente monitorata.
Raccomandazioni Generali per la Prevenzione del TEV in Gravidanza
Indipendentemente dai fattori di rischio individuali di ogni singola paziente, esistono raccomandazioni generali che mirano a ridurre l'incidenza del tromboembolismo venoso (TEV) durante la gravidanza e il puerperio, che dovrebbero essere integrate nella pratica clinica quotidiana.
Un aspetto fondamentale è la valutazione precoce del rischio tromboembolico. Il 40-50% dei casi di TEV in gravidanza si verifica nel corso del primo trimestre, il che sottolinea l'urgenza di un'azione preventiva. La profilassi antitrombotica in gravidanza, qualora necessaria, dovrebbe essere iniziata quindi al più presto. Se ne deduce che la valutazione del rischio tromboembolico è di fondamentale importanza, da eseguire preferibilmente prima della gravidanza o comunque nelle primissime settimane, onde definire l’opportunità di un approfondimento diagnostico e la necessità di misure di prevenzione personalizzate.
In linea generale, è opportuno scoraggiare sempre l’immobilità prolungata durante la gravidanza, il travaglio di parto e il puerperio. L'immobilità comporta infatti un aumentato rischio di TEV, rallentando il flusso sanguigno venoso e favorendo la stasi. Le donne dovrebbero essere incoraggiate a mantenere un livello di attività fisica appropriato alle loro condizioni e a effettuare movimenti regolari o camminate brevi, anche durante la degenza ospedaliera.
Infine, un'altra considerazione importante riguarda il parto cesareo. Poiché il rischio di TEV aumenta con il parto cesareo, soprattutto nelle donne con trombofilia preesistente, è raccomandabile ricorrervi solo se effettivamente necessario e in presenza di indicazioni mediche valide, evitando procedure non essenziali che possano incrementare il rischio tromboembolico materno.
Nel post partum, la valutazione del rischio per la TEV deve continuare ad essere una priorità. Il medico responsabile del travaglio della donna o che ha effettuato il taglio cesareo, deve valutare attentamente questo rischio prima di trasferirla dalla sala parto o operatoria al reparto di degenza, garantendo una continuità della cura e della protezione antitrombotica. Queste misure, sebbene sembrino semplici, sono elementi cruciali nella prevenzione del TEV e nel miglioramento degli outcome materni.
tags: #anticoagulazione #e #blocchi #centrali #ospedale #materno