La gravidanza per una donna è un momento importante di crescita, rappresenta il passaggio dal ruolo di “figlia” a quello di “madre” definendo così una nuova identità; una vera trasformazione sul piano fisico, in cui si sentono nuove sensazioni sia piacevoli che spiacevoli, e su quello emotivo e psicologico, in cui si può passare dall’euforia al panico. Questo periodo speciale della vita, per molte, è purtroppo segnato dalla preoccupazione e dall'ansia, in particolare per il timore di un aborto spontaneo, un evento che, sebbene comune, rimane difficile da affrontare. Negli ultimi anni sempre più donne, anche in assenza di fattori di rischio, vivono l’inizio della gravidanza con una paura intensa e costante: il timore di un aborto spontaneo. Questa condizione viene talvolta definita apotychiaphobia, ovvero paura del “fallimento”, applicata qui all’esperienza riproduttiva.
Comprendere l'Aborto Spontaneo: Definizione e Incidenza
L'aborto spontaneo consiste nella perdita di una gravidanza prima di 20 settimane di gestazione. È una realtà più frequente di quanto si possa immaginare, un dato che spesso sorprende le donne e le coppie. Gli aborti spontanei sono molto comuni, soprattutto nelle prime fasi della gravidanza. Si stima che colpiscano fino al 15-20% delle gravidanze confermate clinicamente. Tuttavia, la riproduzione umana non è un processo biologico altamente efficiente, e prima della fine del primo trimestre, il 30-50% dei concepimenti termina con un aborto spontaneo. Un numero ben maggiore di aborti non viene riconosciuto, in quanto si verifica quando la donna non sa ancora di essere in stato interessante, spesso al momento dell’impianto; questi sono definiti aborti preclinici. Circa l’85% degli aborti spontanei si verifica nelle prime 12 settimane di gestazione, mentre il rimanente 15% avviene fra le 13 e le 20 settimane di gestazione.
L’Organizzazione Mondiale della Sanità distingue tra due differenti ipotesi di aborto spontaneo e fornisce linee guida generali per gli operatori sanitari e i pazienti. È importante familiarizzare con la terminologia medica associata all'aborto spontaneo per una maggiore comprensione:
- Aborto spontaneo precoce: perdita della gravidanza prima di 12 settimane di gestazione.
- Aborto spontaneo tardivo: perdita della gravidanza tra 12 e 20 settimane di gestazione.
- Minaccia di aborto: sanguinamento o crampi durante le prime 20 settimane di gestazione senza apertura (dilatazione) della cervice.
- Aborto mancato: morte del feto rilevata con un’ecografia prima di 20 settimane di gestazione, senza sintomi (sanguinamento o dolore) che suggerissero un problema della gravidanza.
- Aborto spontaneo ricorrente: anamnesi di almeno tre aborti spontanei.
- Aborto settico: infezione del contenuto dell’utero prima, durante o dopo un aborto spontaneo o indotto.
- Morte in utero: morte del feto e parto dopo 20 settimane o più di gestazione.
Le Cause Biologiche e i Fattori di Rischio dell'Aborto Spontaneo
Nella maggior parte dei casi la causa dell’aborto spontaneo è sconosciuta, ma è fondamentale sapere che, in molti scenari, non è qualcosa su cui nessuno può intervenire. In molti casi, la causa è un difetto genetico dell’embrione che lo rende inadatto alla vita. Il fatto che la gravidanza si sia interrotta è, in queste circostanze, un segnale di buon funzionamento dell’organismo della donna, che ha riconosciuto l’errore e ha bloccato il processo nelle sue fasi iniziali, agendo come una specie di selezione naturale. Altre volte, c’è un problema di attecchimento o una reazione del sistema immunitario materno all’embrione, che è una sorta di trapianto, geneticamente in parte estraneo all’organismo materno. Gli aborti spontanei che si verificano nelle prime 10-11 settimane di gestazione sono spesso causati da una malattia cromosomica.
Esistono diversi fattori che possono aumentare il rischio di un aborto spontaneo:
- Età materna: madri più giovani o più vecchie (di età inferiore a 20 anni o di almeno 35 anni) hanno un rischio maggiore. Ciò avviene più spesso nelle donne di età inferiore ai 20 anni o dai 35 anni in poi.
- Aborti spontanei in gravidanze precedenti: una storia di aborti ripetuti aumenta il rischio. La perdita ricorrente di gravidanza è un problema clinico frustrante sia per i medici che per i pazienti.
- Anomalie anatomiche dell’apparato riproduttivo femminile: un utero con fibromi o, raramente, due camere (utero bicamerale) o cicatrizzazione interna, possono causare la perdita della gravidanza.
- Infezioni: certe infezioni virali, come un’infezione da citomegalovirus o la rosolia, possono essere una causa. Le infezioni vaginali possono rappresentare un fattore di rischio aggiuntivo per gli aborti spontanei.
- Patologie materne: malattie come il diabete, l’ipertensione arteriosa o gravi disturbi della tiroide, se non vengono adeguatamente trattati e controllati durante la gravidanza, aumentano il rischio. Anche le malattie autoimmuni, come il lupus eritematoso sistemico o la sindrome antifosfolipidi, e i disturbi della coagulazione del sangue, inclusa la trombofilia dovuta a polimorfismi genetici dell’enzima MTHFR che portano all'iperomocistinemia, sono fattori di rischio. La sindrome dell’ovaio policistico (PCOS) è un altro fattore.
- Uso di sostanze: fumo di sigaretta, uso di sostanze come cocaina e alcol possono contribuire. I consigli generali sulla prevenzione dell’aborto spontaneo si concentrano anche sull'evitare il fumo, droghe e alcol, e limitare la caffeina.
- Trauma fisico: un trauma fisico importante può causare un aborto spontaneo, mentre è improbabile che l’aborto sia causato da uno sforzo o da una lesione minima (come scivolare e cadere o fare attività fisica). Uno shock emotivo improvviso (ad esempio ricevere cattive notizie) non è collegato all’aborto spontaneo.
È importante sottolineare che, nonostante la percezione comune, non si è visto alcun legame diretto tra lo stress e il tasso di aborto, quindi lo stress è escluso come causa principale dell'aborto. Tuttavia, ci sono studi che collegano lo stress della vita ad alcuni effetti sulla gravidanza, come un aumento molto modesto dei parti prematuri e casi di crescita fetale compromessa in quelle donne con uno stile di vita più stressante. Il meccanismo con cui ciò avviene è ancora sconosciuto, anche se queste situazioni devono essere intese come una somma di fattori, in cui lo stress può accentuare una predisposizione o un innesco precedente, ma non essere mai l'unico responsabile, se non in casi molto estremi.
Stress Ossidativo e Aborto Ricorrente: Un Approfondimento
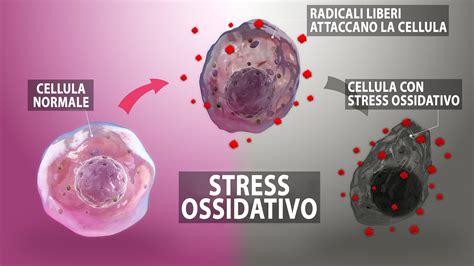
La perdita ricorrente di gravidanza è molto frustrante sia per i pazienti che per gli operatori sanitari, e i fattori causali associati a questi aborti possono essere vari e multipli. In questo contesto, un'area di ricerca significativa riguarda lo stress ossidativo.
L’ossigeno, sebbene essenziale per sostenere la vita nelle cellule, subisce un vasto metabolismo che può portare alla produzione di derivati tossici, noti come specie reattive dell'ossigeno (ROS). Questo metabolismo è principalmente limitato al trasporto di elettroni nei mitocondri che alla fine risulta nella generazione di ATP, che supporta il metabolismo cellulare. In condizioni normali, gli elettroni accoppiati creano legami stabili nelle molecole presenti nei sistemi biologici. Tuttavia, se il legame è debole, potrebbe rompersi, lasciando elettroni spaiati nel guscio esterno dell’atomo, ciò porta alla formazione di radicali liberi che reagiscono per ritrovare la stabilità. Questo a sua volta avvia una cascata di reazioni che portano a incontrollate reazioni a catena e generazione di radicali liberi. I radicali liberi dell’ossigeno possono e devono essere prodotti normalmente, come parte del metabolismo cellulare o come requisito per la difesa del corpo. Lo stress è considerato normale durante il secondo trimestre della gravidanza.
Per prevenire i danni indotti dai ROS, l’organismo ha sviluppato sistemi antiossidanti endogeni. Quindi c’è un delicato equilibrio tra la produzione di ROS e l’attività antiossidante che mantiene un equilibrio fisiologico e che porta all’omeostasi cellulare. Lo stress ossidativo è stato implicato come un’importante causa di aborto ricorrente. La perdita delle difese antiossidanti ha dimostrato di essere associata con l'aborto ricorrente. In gravidanza i livelli di antiossidanti aumentano, e livelli più bassi del necessario potrebbero aggravare il danno pro-ossidante sulle cellule endoteliali, alterazione dell’equilibrio prostaciclina-trombossano che può culminare nella preeclampsia o nell’aborto.
Le difese enzimatiche antiossidanti includono la superossido dismutasi (SOD), la catalasi e il glutatione perossidasi e il glutatione reduttasi. Agenti non enzimatici come l'acido ascorbico (vitamina C) e l'-tocoferolo (vitamina E) possono anche servire come antiossidanti esogeni. Metallotioneina e bilirubina hanno anche proprietà antiossidanti. L’impatto del sistema glutatione/glutatione transferasi è stato particolarmente studiato per quanto riguarda l’occorrenza dell’aborto, senza escludere gli associati polimorfismi genetici. Il sistema antiossidante perossidasi/reduttasi del glutatione è un noto scavenger di ROS, prevenendo la perossidazione lipidica nelle cellule.
Disturbi del metabolismo dell’omocisteina sono associati con il difetto del tubo neurale fetale, aborti ricorrenti, preeclampsia, e distacco della placenta. Studi hanno riportato una maggiore prevalenza di coagulazione e alterazioni immunologiche tra pazienti con aborto ricorrente. L’iperomocistinemia è un fattore di rischio per le recidive precoci di perdita di gravidanza. È dimostrato che l'integrazione con acido folico nel periodo periconcezionale porta a una significativa riduzione dei livelli di omocisteina che sono evidenti nelle donne con iperomocistinemia e omozigote per mutazioni del gene MTHFR. Il diabete, in particolare, è uno stato gluco-ossidativo e porta ad un aumento dello stress ossidativo quando associato con la gravidanza.
Riconoscere i Sintomi e la Diagnosi dell'Aborto Spontaneo
Di solito un aborto spontaneo è preceduto da sanguinamento vaginale che può essere spotting con sangue rosso brillante o rosso scuro oppure sanguinamento più intenso. L’utero è un muscolo e si contrae durante l’aborto spontaneo provocando crampi, che possono causare l’apertura (dilatazione) della cervice. Tuttavia, il sanguinamento vaginale è comune nelle prime fasi della gravidanza, spesso in assenza di problemi della stessa. Circa il 25% delle gestanti presenta un po’ di sanguinamento almeno una volta durante le prime 12 settimane di gestazione. Solo approssimativamente il 12% delle gravidanze con sanguinamento nelle prime 12 settimane si risolve con un aborto spontaneo.
L’unico segno di aborto, nella prima fase di gravidanza, può essere un sanguinamento vaginale di lieve entità. Nelle fasi tardive della gravidanza, un aborto può causare un’emorragia profusa e il sangue può contenere muco o coaguli. I crampi diventano più intensi fino a che, alla fine, l’utero si contrae a sufficienza per espellere il feto e la placenta.A volte il feto smette di svilupparsi senza che ci sia alcun sintomo di aborto; questo viene definito aborto mancato. Il medico può sospettare un aborto mancato se l’utero non si espande progressivamente o talvolta lo rileva durante un’ecografia prenatale di routine.
Se il dolore addominale o il sanguinamento vaginale persistono o peggiorano alcuni giorni dopo un aborto spontaneo oppure se insorge febbre, la donna deve consultare un medico. Questi sintomi potrebbero indicare un’infezione. Se un frammento del feto o della placenta rimane nell’utero dopo un aborto, può svilupparsi un’infezione. L’infezione uterina che si sviluppa durante o poco prima o poco dopo un aborto è detta aborto settico. Questa infezione può essere molto grave e persino potenzialmente letale.
Aborto spontaneo: cos'è e quali sono le cause
La diagnosi di aborto spontaneo si basa su una valutazione medica accurata che include:
- Esame pelvico: se una donna in stato di gravidanza presenta sanguinamento e crampi nel corso delle prime 20 settimane di gravidanza, il medico la deve visitare per verificare se ci siano minacce di aborto. Durante un esame pelvico il medico esamina la cervice per stabilire se si stia dilatando. Se ciò non avviene, la gravidanza può proseguire. In caso di dilatazione prima di 20 settimane di gestazione, un aborto è molto probabile.
- Ecografia: talvolta, il medico utilizza un dispositivo per auscultare il battito cardiaco fetale. L’ecografia viene eseguita anche mediante l’inserimento in vagina di una sonda ecografica (la cosiddetta ecografia transvaginale). Può essere utilizzata per stabilire se l’aborto spontaneo si sia già verificato o, in caso contrario, se il feto sia ancora vivo. Se la donna ha subito un aborto, l’ecografia può mostrare se il feto e la placenta sono stati espulsi completamente.
- Esami del sangue: si eseguono esami del sangue per misurare i livelli di un ormone prodotto dalla placenta all’inizio della gravidanza, chiamato gonadotropina corionica umana (hCG). I risultati confermano la gravidanza. Di solito, l’esame viene ripetuto ogni qualche giorno o una volta alla settimana per stabilire se la donna abbia una gravidanza in sede anomala (ectopica), che può anch’essa causare sanguinamento, nonché per assicurarsi che il processo dell’aborto spontaneo sia completo.
È opportuno che le donne che hanno avuto due o più aborti spontanei consultino un medico prima di tentare una nuova gravidanza. Il medico può eseguire controlli per eventuali anomalie genetiche o strutturali o altri disturbi che aumentano il rischio di aborto. Ad esempio, può effettuare: un esame di diagnostica per immagini (come ecografia, isteroscopia o isterosalpingografia) per valutare la presenza di anomalie strutturali dell’apparato riproduttivo femminile; esami del sangue per controllare la presenza di alcune malattie, come la sindrome da anticorpi antifosfolipidi, il diabete, anomalie negli ormoni riproduttivi e disturbi della tiroide; test genetici per controllare la presenza di anomalie cromosomiche. Se identificate, alcune cause di aborto spontaneo ricorrente possono essere trattate, rendendo possibile portare a termine una gravidanza in futuro.
Percorsi di Trattamento e Gestione Medica
Il trattamento dell'aborto spontaneo dipende dalla fase della gravidanza e dalla completezza dell'espulsione del tessuto. Se il tessuto della gravidanza è stato eliminato completamente, non è necessario alcun ulteriore trattamento. In caso di minaccia di aborto spontaneo, dove i sintomi sono presenti ma l'ecografia mostra una gravidanza normale, alcuni medici consigliano alla donna di evitare attività faticose e, se possibile, di non stare in piedi ed evitare l’attività sessuale. Tuttavia non vi sono prove chiare che tali limitazioni siano efficaci.
Se l’aborto spontaneo è confermato, ma il tessuto del feto o della placenta rimane interamente o in parte nell’utero, di solito esistono varie opzioni per l’eliminazione o l’asportazione del tessuto della gravidanza.In caso di aborto spontaneo precoce (prima di 12 settimane di gestazione), se la donna non presenta sanguinamento abbondante o segni di infezione, i medici di solito spiegano le diverse opzioni e la donna può scegliere una delle seguenti:
- Monitorare attentamente i sintomi e attendere che l’utero espella il tessuto spontaneamente: la donna deve ricevere istruzioni su cosa aspettarsi, come gestire il dolore, come riconoscere se il tessuto della gravidanza è stato espulso e quando chiamare un medico (se il sanguinamento o il dolore è diverso da quanto previsto per un aborto spontaneo o in caso di febbre). Se il tessuto della gravidanza non viene eliminato spontaneamente, è necessario assumere farmaci o effettuare un intervento.
- Assumere farmaci: solitamente misoprostolo, talvolta con mifepristone, per aiutare l’utero a espellere la gravidanza.
- Eseguire un intervento: per rimuovere il tessuto della gravidanza dall’utero, di solito comporta l’inserimento nell’utero di un tubo flessibile attraverso la vagina e l’aspirazione (dilatazione e raschiamento [D e R] con aspirazione).
Se l’aborto spontaneo è stato eliminato spontaneamente, i medici di solito eseguono esami del sangue per l’ormone della gravidanza hCG una volta alla settimana, fino a quando il livello diventa non rilevabile, per confermare che nell’utero non rimanga tessuto del feto o della placenta.
In caso di aborto spontaneo tardivo (tra le 12 e le 20 settimane di gestazione), i medici consigliano di non attendere che la gravidanza venga eliminata spontaneamente, perché ciò può causare dolore o sanguinamento intensi e la gravidanza può non venire eliminata completamente, causando infezione. Gli aborti spontanei tardivi vengono trattati mediante una o più delle seguenti opzioni:
- Un intervento per rimuovere il tessuto della gravidanza dall’utero: questo intervento è chiamato dilatazione e raschiamento (D e R) o dilatazione ed evacuazione (D e E) ed è eseguito con strumenti chirurgici per l’aspirazione e/o di altro tipo inseriti nell’utero attraverso la vagina.
- Farmaci per indurre il travaglio: per espellere il contenuto dell’utero. Questi farmaci possono includere il misoprostolo, talvolta con mifepristone (di solito utilizzati nelle fasi iniziali della gravidanza) o l’ossitocina (di solito utilizzata nelle fasi più avanzate della gravidanza).
Si somministrano analgesici al bisogno per gestire il dolore. Tutte le donne con sangue Rh negativo che subiscono un aborto spontaneo ricevono immunoglobuline Rho(D) per prevenire la malattia emolitica del feto (eritroblastosi fetale), un disturbo chiamato incompatibilità Rh (quando il sangue della donna in gravidanza è Rh-negativo mentre quello del feto è Rh-positivo).
L'Impatto Psicologico e Emotivo: Il Lutto Silenzioso
Un aborto spontaneo rappresenta a tutti gli effetti una perdita, un lutto per la coppia stessa e come tale va affrontato. Dopo un aborto spontaneo la donna e il suo partner possono sentirsi in lutto, tristi, in collera, colpevoli o ansiosi per le successive gravidanze. La gravidanza, come accennato, è un momento di profonda trasformazione, un passaggio che definisce una nuova identità. Quando questa trasformazione viene bruscamente interrotta, l’impatto emotivo può essere devastante e variare da persona a persona. Non c’è un modo giusto o sbagliato di sentirsi, ma solo quello che si vive.
Successivamente all'evento, si provano sentimenti come: colpa, vergogna, tristezza, impotenza o rabbia verso di sé o verso il mondo e gli altri le cui gravidanze sono state di successo. I cambiamenti ormonali amplificano le sensazioni emotive in modo ampio, come crisi di pianto e sbalzi d’umore. Il dolore dovuto a una perdita è una risposta naturale e, pertanto, non deve essere soppresso o negato. Dare sfogo ai propri sentimenti con un’altra persona può aiutare la donna a gestire le proprie emozioni e ad aumentare i sentimenti positivi.
Molte donne possono pensare di aver fatto qualcosa che abbia indotto l’aborto, ma di solito non è così. La donna può ricordare di aver assunto un farmaco da banco all’inizio della gravidanza, di aver bevuto un bicchiere di vino prima di aver scoperto di essere incinta o di aver fatto un’altra cosa banale. Tutto questo il più delle volte non è la causa dell’aborto, quindi la donna non deve sentirsi in colpa. I medici offrono il proprio supporto e, nel caso, rassicurano le pazienti di non avere alcuna colpa nell’aborto.
L’interruzione della gravidanza della compagna può essere un’esperienza dolorosa anche per il papà; anche lui ha il suo dolore, per quanto ci sia la tendenza a pensare il contrario, dal momento che non può sentire le stesse sensazioni fisiche della madre. È fondamentale che le donne ricevano un sostegno adeguato durante questo periodo difficile, e che il partner sia sensibile alle esigenze e alle reazioni emotive della donna, offrendo sostegno pratico e affettuoso in base alle necessità.
Spesso il focus centrale del trattamento psicologico o di psicoterapia è la perdita; è importante entrarci dentro con qualcuno che ti tiene per mano, ti guida, ti sostiene e aiuta a dargli il giusto posto nel proprio vissuto. A volte è necessario anche solo “il permesso di soffrire”; altre volte è importante esplorare i significati nascosti dentro ai sentimenti provati per “il bambino non nato” per elaborarli insieme. Anche se difficile rispetto ad un lutto in cui la persona è esistita e si è persa, è bene aiutare i genitori a sviluppare una rappresentazione internalizzata del bambino non nato, ad esempio immaginandolo con un volto, dipingendolo come un albero, una pianta in cui non sono germogliati i fiori, un angelo che vola via e così via. Una consulenza formale è raramente necessaria, ma è disponibile per le donne che la desiderano.
L'Ansia in Gravidanza e la "Paura di Fallire" (Apotychiaphobia)
La gravidanza è una fase speciale della vita ed è consigliabile sapersi adattare a vivere questo periodo in modo rilassato e sano. Tuttavia, la paura di abortire può ridurre la gioia dell’inizio della gravidanza, aumentare stress e ipercontrollo, favorire richieste ripetute di esami o visite “rassicuranti” e, in alcuni casi, interferire con il legame affettivo precoce per paura di “attaccarsi troppo”. Il timore di un aborto spontaneo, l'apotychiaphobia, è una condizione che impatta profondamente il benessere emotivo delle future madri.
È cruciale comunicare meglio il rischio, poiché dire che “il rischio esiste” non basta. Considerando tutte le gravidanze concepite, circa il 15-20% termina con un aborto spontaneo. Tuttavia, la maggior parte di questi avviene prima ancora che la donna sappia di essere incinta (i cosiddetti aborti preclinici). Se si prendono invece le gravidanze clinicamente riconosciute, cioè con test positivo, il rischio medio (che aumenta con l’età materna) è del 10-12% nel primo trimestre e inferiore all'1% dopo le 12 settimane. Questo significa che circa 9 gravidanze su 10 riconosciute proseguono normalmente e che superato il primo trimestre, la probabilità di perdita diventa molto bassa. Dopo la visualizzazione del battito cardiaco fetale (a 6-7 settimane) il rischio di aborto scende a circa 3-5% e dopo 8-9 settimane, scende ulteriormente sotto il 2-3%.
Il rischio reale è statistico, ma la paura è personale. Il cervello umano tende a sovrastimare gli eventi rari ma emotivamente carichi, come la paura di viaggiare in aereo, sebbene statisticamente sia il mezzo più sicuro in assoluto. L’aborto spontaneo precoce esiste, ma è molto meno frequente di quanto si pensi, nella maggior parte dei casi non è prevenibile né colpa di qualcuno e soprattutto non compromette il futuro riproduttivo di una donna.
Accompagnare una gravidanza oggi significa anche insegnare a leggere i numeri, per restituire proporzione, fiducia e serenità a un’esperienza che non dovrebbe essere vissuta sotto costante minaccia. Per questo è importante:
- Restituire alla donna fiducia nel proprio corpo: l’eccesso di controlli precoci può paradossalmente aumentare l’ansia. Accompagnare la donna a riconoscere i segnali normali della gravidanza e a tollerare una quota di incertezza è parte integrante della cura.
- Normalizzare le emozioni: paura, ambivalenza e preoccupazione all’inizio della gravidanza sono normali. Dare loro un nome e uno spazio riduce il senso di isolamento e di “anormalità”.
- Integrare il supporto psicologico quando serve: in alcune donne l’ansia diventa pervasiva. Contrastare l’apotychiaphobia non significa negare i rischi, ma aiutare le donne a convivere con l’incertezza senza esserne paralizzate.

Dopo l'Aborto Spontaneo: Verso una Nuova Gravidanza
La decisione di cercare una gravidanza dopo un aborto spontaneo può essere emotivamente complessa. Non c'è un momento "giusto" per cercare una gravidanza, dopo un aborto spontaneo. Alcune donne si sentono pronte dopo poche settimane, mentre altre possono aver bisogno di più tempo per elaborare il dolore emotivo e recuperare fisicamente. È giusto ricordare che dopo un aborto spontaneo il corpo di una donna ritorna alla normale capacità di concepire.
Le donne che hanno avuto un aborto possono desiderare di confrontarsi con il proprio medico circa l’eventualità di altri aborti nelle gravidanze successive e di sottoporsi a esami se necessario. Sebbene l’aver avuto un aborto possa aumentare leggermente il rischio di averne altri, la maggior parte delle donne può avere una nuova gravidanza e portarla a termine senza problemi. Di solito non sono necessari ulteriori esami, a meno che la donna non abbia subito due o più aborti spontanei.
È fondamentale sapere che, dopo un aborto spontaneo, la probabilità di avere una gravidanza successiva normale è uguale a quella di chi non ne ha mai avuti. Anche dopo due aborti spontanei consecutivi, oltre il 60-70% delle donne avrà una gravidanza a termine. Le possibilità che si ripeta l’aborto sono le stesse di chi non ha mai avuto aborti, non ci sono rischi aggiuntivi, e a mano a mano che la gravidanza procede, i rischi diminuiscono.
Adottare uno stile di vita sano, come abbiamo già visto, mantenere uno stile di vita sano prima e durante la gravidanza può aiutare a ridurre il rischio di aborto spontaneo. Questo include mangiare sano, fare esercizio fisico, evitare il fumo, droghe e alcol, limitare la caffeina, controllare lo stress e mantenere un peso sano. Vivere con ansia in questa fase una seconda gravidanza non aiuta né la donna né la prosecuzione della gravidanza stessa.
In una fase successiva ad un aborto spontaneo, il consiglio generale è quello di rifare un’ecografia dopo un periodo definito dal medico, senza ripetersi in dosaggi delle beta hCG che a quel punto sono poco indicativi, anche perché la crescita non è più esponenziale. L'importante è continuare con eventuali terapie prescritte, come il progesterone, ma fare una vita normale, non concentrandosi solo sulla gravidanza. Questa è la cosa migliore che si possa fare per sé, per il bambino e per la gravidanza stessa. La maternità è un momento emozionante e significativo nella vita di una donna, ma può anche essere accompagnata da sfide e preoccupazioni, per questo è essenziale avere accesso a informazioni accurate e supporto empatico.