Introduzione
Lo svezzamento, o weaning, dalla ventilazione meccanica è l’obiettivo che si pone in tutti i pazienti che iniziano a ventilare in Terapia Intensiva. La ventilazione meccanica invasiva, pur essendo un’arma indispensabile per il trattamento dell’insufficienza respiratoria acuta, deve essere gestita con l'obiettivo di una rapida e sicura liberazione del paziente. L’aumento del tempo di permanenza in ventilazione si associa infatti ad un incremento di mortalità, rendendo lo svezzamento dei pazienti adulti dalla ventilazione meccanica (VM) in terapia intensiva (TI) tuttora tra i cosiddetti hot topics in area critica. È però importante giungere allo svezzamento dalla ventilazione meccanica nei tempi e nei modi più efficaci per minimizzare i rischi e massimizzare i benefici per il paziente.
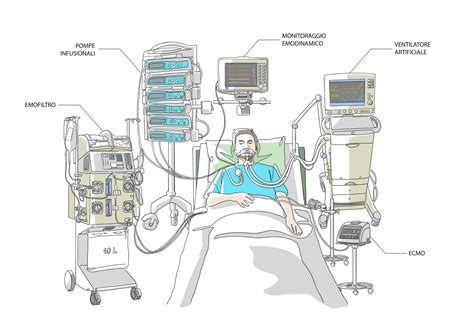
Quando la malattia che ha determinato la necessità di intubazione e ventilazione meccanica inizia a migliorare, il problema cruciale diventa capire il momento giusto per procedere all’estubazione e alla sospensione della ventilazione meccanica. Questo processo è lo svezzamento (weaning) dalla ventilazione meccanica, e la sua gestione accurata è fondamentale.
Il Processo di Weaning: Definizioni, Evoluzione Concettuale e Classificazioni
Il "weaning" (svezzamento) dalla ventilazione meccanica (VM) invasiva è il processo che comprende tutte le valutazioni e azioni che portano il paziente al distacco permanente dal ventilatore automatico, e quindi al ripristino di un’autonomia respiratoria, priva della necessità di supporto meccanico. Il termine "liberazione" dalla ventilazione meccanica sta soppiantando quello di "svezzamento", perché l’attenzione dell’operatore venga sempre posta nei confronti del fatto che la ventilazione meccanica, è prima di tutto a rischio di complicanze piuttosto che fonte di dipendenza, da cui il paziente deve essere allontanato.
Per comprendere l'evoluzione concettuale alla base del processo, è interessante guardare le definizioni nella freccia del tempo. Negli anni ’90 lo svezzamento era definito da alcuni autori in modo molto essenziale come "il processo di assistere il paziente fino a respirare senza aiuto" oppure "la transizione dal supporto ventilatorio al respiro spontaneo". Nel decennio scorso sono comparse definizioni più complesse come "…processo di liberazione del paziente dal supporto meccanico e dal tubo tracheale, incluso aspetti rilevanti delle cure terminali", che comprendevano nel processo anche aspetti spinosi quali le cure di fine vita e la necessità di dare una risposta a problemi di natura pratica che si intrecciano profondamente con l’etica clinica.
Attualmente il weaning è comunemente definito in tre classi, a seconda della sua complessità e del tempo necessario per il distacco:
- Weaning semplice: Riguarda circa il 70% dei pazienti in ventilazione meccanica invasiva, ed è quello nel quale l’estubazione del paziente si realizza al primo tentativo.
- Weaning difficile: Questo tipo di svezzamento richiede per l’estubazione da uno a tre tentativi e si realizza in un tempo inferiore a sette giorni.
- Weaning prolungato: Caratterizzato da almeno tre tentativi falliti e un tempo di svezzamento superiore alla settimana, il weaning prolungato coinvolge il restante 30% dei pazienti per i quali il weaning diventa difficile, contando poi una mortalità del 25%.
Diversi studi hanno dimostrato che il weaning rappresenta più del 40-50% della durata complessiva della ventilazione meccanica, sottolineando l'importanza di una gestione ottimale di questa fase.
L'Importanza Cruciale di uno Svezzamento Tempestivo e Sicuro
Lo svezzamento rapido e sicuro del paziente è di primaria importanza per diversi motivi cruciali. La ventilazione meccanica non deve durare più del necessario. In caso contrario, aumenta il rischio di complicanze e danni polmonari, e si prolunga la permanenza in UTI. La comparsa di lesioni polmonari acute (ALI) o di sindrome da distress respiratorio acuto (ARDS) potrebbe, infatti, ritardare l’induzione dello svezzamento. Inoltre, l’induzione ritardata dello svezzamento dalla ventilazione può determinarne l’insuccesso. Una strategia interdisciplinare e una valutazione accurata del paziente sono fattori cruciali per il successo dello svezzamento e dell’estubazione. L’attenzione volta a individuare precocemente i fattori di rischio può contribuire al successo dello svezzamento e a ridurre la durata della permanenza in UTI.
Il weaning dalla ventilazione meccanica espone inevitabilmente a due possibili rischi, entrambi da evitare per il benessere del paziente:
- Estubazione prematura: In questo scenario, il paziente nelle ore successive dimostra di non essere in realtà ancora in grado di respirare in maniera autonoma, rendendo necessaria una nuova intubazione e la ripresa della ventilazione meccanica.
- Estubazione ritardata: Questo porta ad un apparentemente prudenziale ma non necessario prolungamento della durata della ventilazione meccanica, con le annesse possibili complicanze.
La soluzione è cercare di sbagliare il meno frequentemente possibile la scelta del momento giusto dell’estubazione e della sospensione della ventilazione meccanica. Ad oggi le terapie intensive presentano un maggior numero di pazienti tracheostomizzati e questo implica una gestione molto più accurata e precisa, per evitare tutte le possibili complicanze che si possono manifestare nel paziente critico. Le problematiche più comuni sono le infezioni, l’alimentazione e le difficoltà respiratorie determinate anche dalla tracheotomia.
Quando Iniziare lo Svezzamento: Criteri di Idoneità e Valutazione Preliminare
Il primo punto è capire se un paziente può essere preso in considerazione per il weaning. Se non ci sono le condizioni per poter pensare allo svezzamento, non ci si deve nemmeno pensare. Non è corretto pensare che il weaning inizi nel momento in cui si intuba un paziente. Ad esempio, nei casi di trauma cranico grave, di ARDS grave, di shock settico con insufficienza multiorgano, nella fase più acuta il weaning deve essere dimenticato e ci si deve concentrare sul trattamento della fase acuta della malattia. Tuttavia, non si deve indugiare quando si intravedono le condizioni per poter eventualmente sospendere la ventilazione meccanica. Tutti i pazienti devono essere valutati tutti i giorni per vedere se possono essere considerati per lo svezzamento, e bisogna togliere il più presto possibile i sedativi per dare loro questa opportunità.
Per questo obiettivo, si può organizzare il ragionamento clinico in due fasi distinte:
- Verificare se sussistono le condizioni per estubare il paziente: Questo significa prevedere se il paziente potrà rimanere senza tubo tracheale.
- Verificare se vi sono le condizioni per sospendere la ventilazione meccanica: Ovvero, prevedere se il paziente, dopo l’eventuale estubazione, sarà capace di respirare da solo.
Valutare l'Estubazione: L'Importanza dell'Espettorazione Efficace
Il tubo tracheale mantiene pervie le vie aeree, consentendo di aspirare e rimuovere le secrezioni bronchiali. È un presidio fondamentale per quei pazienti con espettorazione poco efficace. Parlare di espettorazione, piuttosto che di tosse, sottolinea che il dato a cui prestare attenzione è la capacità di portare realmente all’esterno le secrezioni dell’apparato respiratorio. In molti pazienti intubati l’atto della tosse non raggiunge questa efficacia; in questi casi l’espettorazione andrebbe considerata assente. La rimozione del tubo tracheale può essere quindi inopportuna nei soggetti, in particolare se ipersecretivi, con espettorazione inefficace. Se si è in questa condizione, la valutazione del possibile svezzamento dalla ventilazione meccanica si può fermare qui, in attesa di tempi migliori. Dobbiamo poi valutare se stiamo decidendo di fare un’estubazione o se pensiamo di fare respirare spontaneamente un paziente tracheotomizzato: solo nel primo caso sono indispensabili la presenza di tosse e deglutizione efficaci ed una ridotta quantità di secrezioni bronchiali.
Valutare la Sospensione della Ventilazione Meccanica: Criteri Flessibili
Se il paziente non ha ragionevolmente più bisogno del tubo tracheale, bisogna chiedersi a questo punto se ha ancora bisogno della ventilazione meccanica. Si scartano a priori da questa valutazione, e da ogni velleità di estubazione, tutti i pazienti che versano in condizioni molto critiche (ad esempio con instabilità cardiocircolatoria o in coma) e quelli che hanno ancora una insufficienza respiratoria grave, caratterizzata da marcata ipossia o necessità di elevati valori di PEEP e FIO2, e/o acidosi respiratoria o necessità di elevato supporto inspiratorio.
Queste condizioni ci sono se un paziente durante la ventilazione meccanica riesce a mantenere una sufficiente ossigenazione del sangue (una saturazione arteriosa non inferiore a 90% con PaO2/FIO2 > 150 mmHg ed una PEEP non superiore ad 8 cmH2O), senza segni che possano far ipotizzare un eccessivo carico o debolezza dei muscoli respiratori (la frequenza respiratoria è inferiore a circa 35/min, il volume corrente è di almeno 300-350 ml e non vi è acidosi respiratoria). Oltre a questo, è fondamentale considerare che non vi siano segni di shock o gravi aritmie e che non vi sia in corso una sedazione con un paziente non risvegliabile.
Spesso si definiscono queste situazioni con numeri precisi, come ad esempio PaO2/FIO2 ≤ 150 mmHg e PEEP ≥ 8 cmH2O. È certamente rassicurante avere numeri a cui fare riferimento, ma il problema è che questi numeri sono "inventati". Questo non vuol dire che siano campati per aria, ma solamente che devono essere sempre visti con flessibilità e con la capacità/responsabilità del medico di declinarli nelle diverse situazioni cliniche.
Prime riflessioni pratiche sullo svezzamento weaning
Il Trial di Respiro Spontaneo (SBT): Metodologie a Confronto
Per valutare se un paziente possa essere estubato in sicurezza, si esegue il test di respiro spontaneo (spontaneous breathing trial, SBT), ovvero si sospende la ventilazione meccanica per un breve periodo mentre il paziente è ancora intubato. Il test di respiro spontaneo consente di simulare il carico di lavoro respiratorio che ci sarà dopo l’estubazione e verificare se il soggetto sarà in grado di affrontarlo da solo, senza più supporto meccanico. Un iniziale breve periodo di respiro spontaneo può essere usato come valutazione preliminare della capacità del paziente di affrontare uno SBT formale; i criteri di tolleranza dello SBT includono: pattern respiratorio, adeguatezza degli scambi gassosi, stabilità emodinamica e comfort soggettivo.
Semplificando, "fare weaning" vuol dire far respirare il paziente da solo e vedere cosa succede. Nulla di più, nulla di meno. Atteggiamenti più prudenti, come ad esempio la progressiva riduzione di giorno in giorno del livello di assistenza respiratoria fino ad arrivare a pochi cmH2O di pressione di supporto, sono talvolta considerate inutili perdite di tempo.
Nello spontaneous breathing trial la sospensione della ventilazione meccanica non coincide necessariamente con la rimozione fisica del ventilatore. Molti studi clinici hanno utilizzato come test di respiro spontaneo anche modalità di supporto inspiratorio considerate irrilevanti nell’aiuto alla ventilazione, riducendo cioè PEEP e pressione di supporto a valori (teoricamente) subclinici o limitati al compenso del carico imposto dal tubo tracheale.
Diverse modalità sono state considerate valide per il test di respiro spontaneo:
- Tubo a T: Si rimuove materialmente il ventilatore meccanico e si connette il tubo tracheale, con un raccordo a T, ad un flusso continuo di gas umidificato ed arricchito di ossigeno.
- PS 0-PEEP 0: Mantenendo il paziente collegato al ventilatore, si azzerano pressione di supporto (PS) e PEEP (con trigger a flusso molto sensibile).
- CPAP ≤ 5 cmH2O: Viene mantenuta una pressione positiva continua nelle vie aeree.
- Pressione di supporto 5-8 cmH2O: Viene fornito un supporto pressorio minimo.
- ATC (Automatic Tube Compensation) senza supporto inspiratorio: Il ventilatore applica solo la pressione che calcola necessaria per annullare il carico resistivo del tubo tracheale.
Queste scelte non sono equivalenti. Le più recenti linee guida sullo svezzamento dalla ventilazione meccanica mettono a confronto tubo a T e pressione di supporto 5-8 cmH2O, raccomandando l’uso di quest’ultima strategia per aumentare il numero di pazienti estubati con successo (1). Questa conclusione è confermata anche da una successiva meta-analisi (2).
Tuttavia, questa raccomandazione merita un approfondimento. Si esegue il test di respiro spontaneo per indagare se il paziente è in grado di sopportare il lavoro respiratorio una volta sospesa la ventilazione artificiale. Pertanto, dovrebbe essere preferibile la modalità di spontaneous breathing trial che offre un carico di lavoro respiratorio simile a quello che ci sarà realmente dopo l’estubazione. Sappiamo che tubo a T e PS 0-PEEP 0 effettivamente offrono lo stesso lavoro respiratorio che dovrà essere affrontato dopo l’estubazione, mentre CPAP e PS 5-7 cmH2O lo riducono rispettivamente di circa il 30% e 50% (3). Da questo punto di vista, si dovrebbe preferire come test di respiro spontaneo il tubo a T o PS 0-PEEP 0.
Come conciliare l’osservazione che il tubo a T, pur sottoponendo il paziente ad uno sforzo più simile a quello che realmente sosterrà una volta estubato, in pratica è un po’ meno accurato nel prevedere l’esito dell’estubazione rispetto alla pressione di supporto? In medicina solitamente la spiegazione si trova nei dettagli importanti (e spesso ignorati dalla sedicente Evidence-based Medicine).
La Durata Ottimale del Trial di Respiro Spontaneo e la Gestione della Fatica
La durata dei trial di respiro spontaneo, negli studi che hanno confrontato il numero dei pazienti estubati con successo, è quasi sempre di 120 minuti (trascorsi in PSV o in tubo a T) (1-2). Gli studi che invece hanno confrontato il lavoro respiratorio durante lo spontaneous breathing trial e dopo l’estubazione, hanno mantenuto il test di respiro spontaneo per periodi molto più brevi di PSV o tubo a T: nella metà degli studi la loro durata era inferiore o uguale a 15 minuti (3).
Ma quanto deve essere lungo un trial di respiro spontaneo? Non certo 120 minuti, a parere di molti specialisti. Sappiamo infatti che le variazioni di pattern e lavoro respiratorio durante il test di respiro spontaneo si verificano entro i primi 15 minuti (4-5) e che prolungare lo spontaneous breathing trial (con tubo a T) oltre i 30 minuti non ne aumenta la capacità di previsione dell’esito dell’estubazione (6).
Si può ipotizzare che chi è sottoposto ad un trial di respiro spontaneo eccessivamente lungo (120 minuti) senza alcun aiuto (tubo a T) si stanca inutilmente di più rispetto a chi viene aiutato (pressione di supporto). Questa ipotesi è in sintonia con i risultati di un recente studio, in cui quasi tutti i pazienti facevano uno spontaneous breathing trial con tubo a T, la maggior parte dei quali per una durata di 60-120 minuti. Al termine dei test di respiro spontaneo superati, una parte dei pazienti veniva estubata, in altri invece si rimandava l’estubazione di un’ora, durante la quale i muscoli respiratori venivano messi a riposo con la ripresa temporanea della ventilazione meccanica. Il gruppo di pazienti estubati dopo il riposo subiva meno reintubazioni nelle 48 ore successive rispetto a quelli estubati subito (7).
È importante definire degli obiettivi chiari per il trial di respiro spontaneo. Il trial sarà superato se per 30 minuti non si saranno presentati i criteri di fallimento. La durata del trial di respiro spontaneo è importante: in molti reparti si imposta una sveglia al trentesimo minuto dall’inizio del trial per ricordare di prendere una decisione (e scriverla sulla cartella clinica), soprattutto se il paziente è intubato. Bisogna evitare di dimenticarsi il paziente con il tubo a T perché questa modalità di respirazione è piuttosto faticosa e se si prolunga si può generare fatica anche in pazienti estubabili, ritenere erroneamente fallito il test e quindi mantenere inutilmente la ventilazione meccanica. Molti pazienti che non soddisfano tutti i criteri di una tabella generica sono comunque in grado di essere svezzati con successo dalla ventilazione meccanica, mentre il test SBT è risultato essere appropriato per individuare pazienti con un’alta probabilità di fallimento dello svezzamento. Molteplici studi hanno esaminato la metodologia per l’esecuzione del test SBT.
Un approccio ragionevole (e sempre flessibile) allo svezzamento dalla ventilazione meccanica può prevedere:
- PS 5-7 cmH2O: Se dopo 30-60 minuti il test non è fallito e si percepisce un basso rischio di fallimento, si può procedere all’estubazione. Nei casi dubbi si può ragionevolmente prolungare l’osservazione fino ai 120 minuti.
- Tubo a T (o PS 0-PEEP 0): Sembra ragionevole non superare i 30 minuti di test.
- Dopo un test con segni di fatica: Nei pazienti che superano il test di respiro spontaneo con qualche segno di fatica (specialmente se il trial è stato condotto con tubo a T), può essere utile riprendere la ventilazione per un’ora e quindi procedere all’estubazione. In questa fase è opportuno evitare periodi di ventilazione meccanica “preventivi”, fatti a scopo pseudo-caritatevole, poiché prolungherebbero inutilmente il periodo di ventilazione, senza capire se il paziente ne potrà fare veramente a meno.
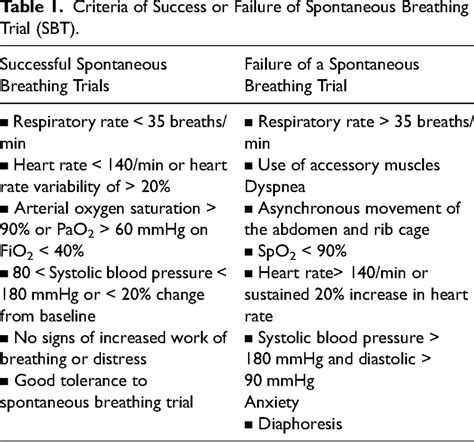
Criteri di Successo e Fallimento dell'SBT e la Gestione Post-Fallimento
Un paziente potrà essere estubato (o il respiro spontaneo proseguito nei pazienti tracheotomizzati) se si termineranno i 30 minuti di trial di respiro spontaneo senza ipossiemia (SaO2 > 88-90 % con ossigenoterapia), se non si sviluppa ipercapnia ed acidosi, se la frequenza respiratoria è inferiore a 35/min (circa), se il paziente non lamenta dispnea e non utilizza i muscoli accessori della ventilazione (oltre a mantenere una stabilità cardiocircolatoria). I criteri di fallimento del trial di respiro spontaneo devono essere elastici e devono essere adattati sia alle caratteristiche dei singoli pazienti che alle strategie che si attueranno dopo l’estubazione (ad esempio la ventilazione non-invasiva).
Se il trial di respiro spontaneo fallisce, bisogna riprendere una buona ventilazione meccanica adeguando il livello di assistenza respiratoria alle necessità del paziente. E il giorno dopo si riproverà il trial di respiro spontaneo, sempre, ostinatamente (se persistono le condizioni, ovviamente). Ogni fallimento del respiro spontaneo deve essere visto solo come una tappa di avvicinamento all’obiettivo finale.
Il Ruolo dei Protocolli di Svezzamento e le Tecnologie Innovative
I protocolli di weaning si possono configurare come strumento di omogeneizzazione degli approcci, ma sono ancora bassi i livelli di evidenza a supporto del loro impiego indiscriminato. Tuttavia, protocolli di svezzamento disegnati per operatori sanitari non medici dovrebbero essere sviluppati e implementati nelle terapie intensive. Una recente revisione sistematica di letteratura del gruppo Cochrane, comprensiva di 17 studi provenienti da America, Australia, Asia ed Europa, e relativi a 2434 pazienti critici, ha messo in mostra che l’uso di protocolli di weaning ha ridotto in media del 26% la durata della ventilazione meccanica (qualità moderata delle evidenze), rispetto alle pratiche usuali (12). Inoltre, è stata registrata una riduzione del tempo di weaning del 70%, e di quello di degenza in terapia intensiva dell’11% (bassa qualità delle evidenze) (12). C’è da sottolineare che quattro studi erano basati su weaning gestito da software automatici del ventilatore, e che in generale esiste una notevole variazione nei tipi di protocolli usati, nelle pratiche di weaning abituali e quali protocolli possono lavorare meglio su determinate categorie di pazienti. Al contrario, i bundle of care per il weaning non sono attualmente supportati da alcun livello di evidenza scientifica.
Come specialista per l’area critica, Dräger è consapevole che la ventilazione meccanica non deve durare più del necessario. Per questo, Dräger ha sviluppato soluzioni che supportano una strategia interdisciplinare e una valutazione accurata del paziente, fattori cruciali per il successo dello svezzamento e dell’estubazione. Queste soluzioni si inseriscono in un "Percorso respiratorio" che include fasi di prevenzione, stabilizzazione, svezzamento efficace del paziente e riabilitazione.
Ventilazione Meccanica Prolungata (PMV) e Tracheostomia
La prolonged mechanical ventilation (PMV) viene a configurarsi al momento dell’esecuzione di tracheostomia nei pazienti con ripetuto fallimento di tentativi di weaning, pur non essendo ancor oggi definito un timing ottimale per la procedura. La tracheostomia dovrebbe essere implementata dopo un periodo iniziale di stabilizzazione al ventilatore, quando sembrerà evidente che il paziente richiederà periodi prolungati di assistenza ventilatoria. Il weaning dalla ventilazione meccanica invasiva non comporta necessariamente la rimozione della via aerea artificiale (ci si riferisce particolarmente al tubo tracheostomico), dal momento che un’attività respiratoria spontanea non implica necessariamente la capacità di proteggere autonomamente le vie aeree e possedere una funzione di clearance delle vie aeree efficace (tosse ed espettorazione delle secrezioni respiratorie). Questo significa che il primissimo obiettivo da raggiungere per gli operatori è quello di rendere libero il paziente dal ventilatore, e solo se possibile, contestualmente provvedere anche alla rimozione della via aerea artificiale.
Il Ruolo della Ventilazione Non Invasiva (NIV)
La ventilazione non invasiva (NIV) sembra assumere un ruolo decisivo in termini di efficacia nella riduzione dei tempi di VM in generale, favorendo una più precoce estubazione dei pazienti ed offrendosi come strumento di prevenzione della reintubazione nei casi in cui si sviluppi nuovamente insufficienza respiratoria. Nonostante ciò, la NIV non può essere quindi generalmente raccomandata. Tuttavia, le tecniche di ventilazione non invasiva dovrebbero essere considerate in pazienti selezionati per accorciare la durata dell’intubazione. Come già accennato, i criteri di fallimento del trial di respiro spontaneo devono essere elastici e devono essere adattati sia alle caratteristiche dei singoli pazienti che alle strategie che si attueranno dopo l’estubazione, come ad esempio la ventilazione non-invasiva.
Tecniche di Ventilazione Avanzate e Strumenti di Monitoraggio a Supporto
Per stabilizzare la respirazione di un paziente è necessario disporre di informazioni precise sul suo stato polmonare, sempre. Una serie di strumenti ben collaudati può assistere in questo processo. La ventilazione delicata a supporto di pressione variabile, ad esempio, varia la ventilazione in modalità random per imitare il "rumore", un modo innovativo per migliorare l'outcome. Lasciare che sia il paziente a prendere il controllo della ventilazione è un principio cardine.
La funzione Proportional Pressure Support (PPS) permette di applicare un supporto pressorio indotto dal paziente proporzionale allo sforzo inspiratorio del paziente stesso, alleggerendo individualmente il paziente dal lavoro respiratorio elastico o resistivo e prevenendo asincronie con la ventilazione assistita proporzionale. Quando va applicata la PPS? È utile quando si desidera che il paziente abbia un maggiore controllo sulla propria respirazione, migliorando l’outcome e abbreviando la permanenza in UTI.
SmartCare/PS è un protocollo clinico automatizzato integrato, progettato per stabilizzare la respirazione spontanea del paziente in un’area di comfort della ventilazione normale. Questo strumento può migliorare l’esito e abbreviare la permanenza in UTI.
La Mobilizzazione precoce è un altro elemento chiave. Tradizionalmente, qualsiasi paziente ricoverato in UTI veniva immediatamente messo forzatamente a letto a riposo. Oggi le ricerche dimostrano che il riposo a letto può avere effetti avversi su muscoli e organi, con conseguente possibile compromissione delle funzioni neuropsicologiche e ridotta capacità di movimento. L'implementazione di protocolli di mobilizzazione precoce può accelerare il processo di svezzamento.
Il monitoraggio avanzato, come quello offerto da PulmoVista® 500 di Dräger, rende la ventilazione visibile. Questo strumento aiuta a regolare le impostazioni di ventilazione per ottenere una ventilazione ottimizzata per il singolo paziente, con informazioni regionali specifiche, continue e dinamiche direttamente al posto letto.
La serie di strumenti terapeutici a protezione dei polmoni include:
- VC-MMV (Volume Controlled - Mandatory Minute Volume) con AutoFlow: Supporta la transizione dalla respirazione controllata a quella assistita con una ventilazione a volume minuto minimo. L'AutoFlow, una funzione di ottimizzazione del flusso inspiratorio, offre vantaggi significativi. Il MMV è utile quando si desidera garantire un volume minuto specifico, indipendentemente dallo sforzo del paziente, facilitando la transizione verso la respirazione spontanea.
- PC-BIPAP: Permette al paziente di respirare spontaneamente in qualsiasi momento durante la ventilazione a pressione controllata.
- ATC (Automatic Tube Compensation): Riduce il lavoro respiratorio dovuto al tubo facilitando la respirazione spontanea. Questo è fondamentale per una valutazione accurata del lavoro respiratorio intrinseco del paziente, senza l'influenza della resistenza del tubo.
- Misurazione P0.1, RSBi, NIF: Questi parametri sono fondamentali per aiutare a valutare e quantificare la capacità del paziente di respirare spontaneamente.
- Indice P0.1: P0.1 indica la pressione negativa all’inizio (primi 100 ms) dell’inspirazione spontanea. È importante perché fornisce una misura oggettiva dello drive respiratorio e del carico neuromuscolare, aiutando a prevedere il successo o il fallimento dello svezzamento.
- RSBi (Rapid Shallow Breathing Index): Essendo il più semplice da utilizzare, ed il più diffuso, vale la pena ricordare che se il paziente è connesso al ventilatore meccanico, l’RSI richiede di essere calcolato durante un minuto di respiro spontaneo con impostazioni di 0 cm H2O di pressure support ventilation (PSV), o di 0 cmH2O di continuous positive airway pressure (CPAP), o di compensazione del tubo con i parametri più bassi possibili.
- NIF (Negative Inspiratory Force): Misura la forza dei muscoli inspiratori.Ad oggi i predittori, come questi indici presi singolarmente, stanno avendo un certo declino nel loro utilizzo, probabilmente perché non supportati da sufficienti evidenze scientifiche, e pertanto necessitano di ulteriori approfondimenti nel corso di studi diagnostici. La scarsa accuratezza della maggior parte di questi parametri presi singolarmente ha determinato la nascita del loro utilizzo integrato in termini di indici.
- SPN-CPAP-VS: Favorisce la respirazione spontanea con volume corrente garantito.
- SPN-PPS: Allegerisce individualmente il paziente dal lavoro respiratorio elastico o resistivo e per evitare asincronie con la ventilazione assistita proporzionale.
- Supporto di pressione variabile: Aumenta la variabilità del volume tidal erogato, con conseguente miglioramento dell'ossigenazione.
- Funzioni di monitoraggio complete: Include loop, trend e registri degli eventi, per consentire l'analisi retrospettiva di tutti i dati del paziente.
- Smart Pulmonary View: Esegue la visualizzazione in tempo reale e converte i dati in informazioni, per un'analisi potenzialmente più rapida dei parametri della dinamica polmonare.
Prime riflessioni pratiche sullo svezzamento weaning
Approccio Integrato per la Liberazione del Paziente: Oltre il Ventilatore
Per concludere, si possono sottolineare i punti più importanti del weaning dalla ventilazione meccanica, che si integrano perfettamente nel "Percorso respiratorio" promosso per una terapia ventilatoria personalizzata che affianca il paziente in ogni fase:
- Fase 1 - Prevenire: Minimizzare la necessità di ventilazione meccanica attraverso pratiche appropriate.
- Fase 2 - Stabilizzare: Gestire la fase acuta della malattia per preparare il paziente allo svezzamento.
- Fase 3 - Svezzamento efficace del paziente: Tutti i pazienti devono essere valutati tutti i giorni per vedere se possono essere considerati per lo svezzamento (e bisogna togliere il più presto possibile i sedativi per dare loro questa opportunità). Quando un paziente è pronto per il weaning, deve essere messo a respirare da solo (o quasi) per circa mezz'ora facendo un trial di respiro spontaneo. Al termine del trial di respiro spontaneo bisogna per forza decidere qualcosa: se il trial è riuscito, il paziente deve essere liberato dalla ventilazione meccanica; se il trial è fallito si deve riprendere la ventilazione meccanica e riprovare il giorno dopo.
- Fase 4 - Riabilitare: Ogni fallimento del respiro spontaneo deve essere visto solo come una tappa di avvicinamento all’obiettivo finale, focalizzandosi sulla riabilitazione e sul recupero funzionale completo del paziente.
Entrare in contatto con esperti e fornitori di tecnologie all'avanguardia, come Draeger Italia SpA in Via Galvani, 7, 20094 Corsico (MI), può offrire ulteriori informazioni e supporto sugli strumenti terapeutici per una terapia ventilatoria personalizzata che affianchi il team clinico lungo tutto il Percorso respiratorio, cogliendo tutte le opportunità per progredire nel processo di svezzamento dalla ventilazione.
Riferimenti Bibliografici1) Ouellette DR et al. Liberation from mechanical ventilation in critically ill adults: an official American College of Chest Physicians/American Thoracic Society clinical practice guideline. Chest 2017; 151:166-802) Burns KEA et al. Trials directly comparing alternative spontaneous breathing trial techniques: a systematic review and meta-analysis. Crit Care 2017; 21:1273) Sklar MC et al. Effort to breathe with various spontaneous breathing trial techniques. A physiologic meta-analysis. Am J Respir Crit Care Med 2017; 195:1477-854) Jubran A et al. Weaning prediction. Esophageal pressure monitoring complements readiness testing. Am J Respir Crit Care Med 2005; 171: 1252-95) Figueroa-Casas JB et al. Changes in breathing variables during a 30-minute spontaneous breathing trial. Respir Care 2015;60:155-616) Estenban A et al. Effect of spontaneous breathing trial duration on outcome of attempts to discontinue mechanical ventilation. Am J Respir Crit Care Med 1999; 159:512-87) Fernandez MM et al. Reconnection to mechanical ventilation for 1 h after a successful spontaneous breathing trial reduces reintubation in critically ill patients: a multicenter randomized controlled trial.12) Blackwood B, Burns KE, Cardwell CR, O’Halloran P. Protocolized versus non-protocolized weaning for reducing the duration of mechanical ventilation in critically ill adult patients. Cochrane Database Syst Rev.
tags: #aniarti #svezzamento #ventilazione