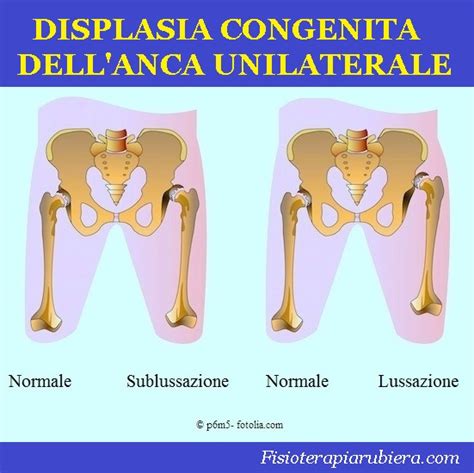
La displasia dell'anca, nota anche come displasia congenita dell'anca, rappresenta una delle malformazioni scheletriche più frequenti alla nascita. Questa condizione si manifesta con uno sviluppo non corretto o anomalo dell'articolazione d'anca, una deformità articolare che ha inizio durante la vita intrauterina del bambino ma che può continuare a evolvere durante i primi anni di vita. L'articolazione è inizialmente lassa, e quando l'ortopedico pediatrico visita il neonato, forzando l'anca, la testa del femore può uscire e rientrare nella cavità acetabolare. Se questa instabilità sfugge alla diagnosi e non viene trattata, col passare dei mesi la testa femorale, sottoposta all'azione dei muscoli e del peso corporeo, gradualmente perde i rapporti con la sua sede naturale, il cotile, e risale verso l'alto. Nei casi in cui il bambino non cammina ancora, l'azione della muscolatura può aver già determinato una lussazione parziale (sublussazione) o completa dell'articolazione.
In circa il 2-3% dei neonati, la testa del femore, la sua estremità sferica, non collima in modo preciso con l'acetabolo, la cavità dell'anca destinata a contenerla e a farla ruotare al proprio interno. Spesso si tratta di un difetto passeggero legato a un ritardo fisiologico di maturazione, ma altre volte il problema è più marcato e, se non trattato precocemente, può portare fino alla lussazione della testa del femore, una perdita completa di contatto tra le due superfici articolari.
Fattori di Rischio e Predisposizione alla Displasia dell'Anca
La displasia dell'anca è una patologia complessa, favorita da diversi fattori che possono essere sia interni che esterni. Tra i fattori di rischio più significativi, l'ereditarietà gioca un ruolo primario: la presenza di parenti che abbiano già presentato la displasia dell'anca da bambini è la prima causa identificata. Esiste infatti una sorta di predisposizione genetica; se uno o entrambi i genitori hanno avuto problemi di questa natura, è più probabile che anche i figli ne soffrano. La familiarità è un elemento cruciale nella valutazione del rischio. L'etnia è un altro fattore da considerare: la displasia è rarissima tra i neri e gli asiatici, mentre è una patologia quasi esclusiva della razza bianca caucasica, essendo particolarmente frequente nell'Europa centro-settentrionale.
Altri fattori meccanici sono stati identificati come potenziali cause o concause. Tra questi, la posizione podalica del bambino durante la gestazione, ovvero quando il feto si presenta con i piedi o le natiche verso il canale del parto, può limitare lo spazio all'interno dell'utero. Una grande elasticità dei legamenti può anch'essa contribuire. La mancanza di spazio nell'utero, che può derivare da diversi motivi come una prima gravidanza, la posizione podalica, un basso volume di liquido amniotico o anche una pressione arteriosa alta nella madre durante la gravidanza, può portare la testa del femore a spostarsi nella cavità e premere contro i bordi per un lungo periodo, deformando la cavità e portando alla displasia con lussazione.
Dal punto di vista epidemiologico, il sesso femminile è colpito con una frequenza circa sei volte superiore rispetto a quello maschile. Tuttavia, sebbene sia più comune nelle femmine, la patologia tende ad essere più grave nei maschi.
Riconoscere i Segnali: Sintomi e Diagnosi
Il riconoscimento precoce della displasia dell'anca è fondamentale per poter risolvere e prevenire problemi futuri che potrebbero compromettere la corretta deambulazione del bambino e dell'adulto. Esistono diversi campanelli d'allarme e segni clinici che possono far sospettare questa condizione. Tra i sintomi tipici della displasia e della lussazione dell'anca, che possono essere lievi o importanti, si annoverano: instabilità dell'articolazione d'anca, dislocazione e riposizionamento della testa del femore, abduzione limitata dell'articolazione interessata, pieghe asimmetriche nella parte posteriore delle cosce e un'apparente accorciatura della gamba interessata. La displasia e la lussazione dell'anca solitamente compaiono da un solo lato (circa il 60% dei casi), ma i sintomi si possono avvertire in entrambi gli arti.
Lo screening clinico viene effettuato su tutti i neonati e lattanti attraverso manovre specifiche eseguite dal pediatra durante le visite periodiche. Le manovre più note sono il test di Ortolani e il test di Barlow. La manovra di Ortolani rileva lo scorrimento dell'anca verso l'interno dell'acetabolo, spesso associata a un "clic" o "scatto" all'anca che indica il riposizionamento della testa femorale. Il test di Barlow, invece, rileva lo scorrimento fuori dall'acetabolo, provocando la dislocazione dell'anca quando questa è instabile. Queste manovre sono importanti soprattutto nella diagnosi dei casi più evidenti.
Tuttavia, è importante sottolineare che la sola valutazione clinica, basata su queste manovre e sull'osservazione dei segni esterni, può non essere sufficiente ad individuare un quadro di displasia, soprattutto nelle forme lievi o moderate, dove l'esame clinico può risultare negativo. Per questo motivo, l'esame d'elezione per la diagnosi rimane l'ecografia delle anche.
L'Ecografia: Lo Strumento Diagnostico d'Elezione
Prima dell'avvento dell'ecografia, era consuetudine eseguire una radiografia all'età di 6 mesi per scoprire eventuali lussazioni dell'anca e poterle trattare. Se non trattata, la displasia dell'anca porta alla lussazione, una patologia che può presentarsi a tutte le età. L'ecografia dell'anca infantile, in particolare secondo il metodo di Graf, ha rivoluzionato l'approccio a questa problematica a partire dagli anni Novanta. Questo esame si è imposto come metodo di screening di riferimento per tutti i bambini perché è economico, indolore, veloce, efficace e, soprattutto, evita l'esposizione a radiazioni. È particolarmente ottimo per esaminare i tessuti cartilaginei non ancora ossificati del neonato o del lattante, che sono fondamentali nei primi mesi di vita.
Il metodo di Graf, scoperto negli anni '80 con l'avvento dell'ecografia, stabilisce una classificazione ai fini della diagnosi e del trattamento e può essere eseguito fino ai 6-7 mesi di vita. Permette la visualizzazione dinamica della displasia o lussazione (manovra di Harken) e non dà radiazioni, utilizzando ultrasuoni. L'ecografia è riconosciuta da pediatri, ortopedici e radiologi come il metodo di elezione per fare diagnosi di displasia dell'anca infantile. Permette di fare diagnosi già a 0-2 mesi di vita, quando un trattamento precoce è molto più efficace rispetto a una radiografia eseguita a 4-6 mesi, quando le possibilità di correzione sono già in parte compromesse.
La questione dello screening di massa mediante ecografia è ancora dibattuta a livello internazionale. Le società scientifiche americane ed europee non hanno trovato un consenso univoco, e l'Italia si è trovata in una posizione intermedia. I vantaggi dell'ecografia sono evidenti, ma si considerano anche gli aspetti economici ed etici dello screening universale. Nonostante ciò, è chiaro che la sola valutazione clinica e le manovre di Ortolani/Barlow non danno la certezza di trovare tutte le displasie o lussazioni.
L'iter diagnostico in genere parte dallo screening clinico o dal sospetto clinico che portano all'esecuzione di un'ecografia (idealmente entro i 4-6 mesi di età). Successivamente, uno specialista ortopedico valuterà i risultati. In base all'età del bambino e alla gravità della displasia, lo specialista deciderà se attendere un mese e ripetere l'esame, oppure iniziare un trattamento con un divaricatore morbido, sempre con controllo ecografico mensile. La durata e la risposta del trattamento, così come la guarigione, sono strettamente legate all'età del soggetto e alla gravità della displasia.
Il Trattamento della Displasia dell'Anca: Dalle Terapie Conservative agli Interventi
Il trattamento della displasia dell'anca varia significativamente a seconda della gravità del difetto e del momento in cui viene diagnosticato. La regola generale è che più il paziente è giovane, maggiore sarà la possibilità di successo del trattamento.
Terapie Non Invasive e Conservative:
Nei casi di displasia dell'anca lieve o di anche cosiddette "immature" identificate alla nascita con l'ecografia, spesso la situazione si risolve spontaneamente senza necessità di un trattamento specifico, solitamente entro i primi due mesi di vita. Per promuovere la guarigione spontanea, si consiglia di mettere il pannolino in modo che le anche rimangano flesse e abdotte (aperte), e di portare il bambino in un marsupio, evitando l'estensione prematura dell'anca.
Se la displasia permane oltre le 2-4 settimane di vita, o se è più marcata fin da subito, è necessario un intervento terapeutico. L'applicazione di divaricatori o tutori morbidi rappresenta spesso il primo livello di trattamento, specialmente nei neonati fino a circa 6 mesi di vita. Questi dispositivi aiutano la testa del femore a collocarsi correttamente all'interno dell'acetabolo, favorendo il suo sviluppo nel modo più giusto. Il divaricatore deve essere indossato dal bambino secondo le indicazioni del medico, che prescriverà quello più adatto al singolo caso. È fondamentale sapere che nessuno di questi metodi arreca dolore al piccolo, poiché sono studiati per rendere agevoli tutte le attività quotidiane, dal cambio del pannolino alla pappa.
Tra i divaricatori più frequentemente utilizzati troviamo:
- Il divaricatore di Pavlik: Costituito da un'imbracatura morbida in stoffa, ha una parte superiore che abbraccia spalle e torace e una parte inferiore che accoglie le gambe. Attraverso i velcro, è possibile regolare gli arti inferiori nella posizione corretta di abduzione e flessione. È un divaricatore "dinamico", che permette al bambino di muoversi entro un arco limitato. Trova indicazione soprattutto nelle prime settimane di vita e nei casi di anca instabile, sublussata e lussata.
- Il divaricatore Milgram: Più robusto e rigido rispetto al Pavlik, è indicato nei bambini un po' più grandi (solitamente dopo i 2-3 mesi di vita) in presenza di anche centrate e stabili, ma displasiche. Può essere usato come primo divaricatore o come secondo, dopo un trattamento con Pavlik.
- Altri divaricatori utilizzati includono il Tubingen e il Coxaflex (noto anche come Hip Med).
Questi apparecchi ortopedici hanno lo scopo di mantenere le anche del neonato nella posizione più efficace per favorire il normale sviluppo articolare. Poiché è praticamente impossibile stabilizzare un'anca da sola, devono essere contenute entrambe le articolazioni, anche in caso di problematica monolaterale. Per essere efficaci, i divaricatori devono mantenere le gambe flesse di circa 90-110° e aperte (abdotte) di circa 40-55°.
È importante che i divaricatori siano mantenuti secondo le modalità prescritte dallo specialista, che possono variare da tempo pieno (con o senza possibilità di rimozione per l'igiene) a tempo parziale, specialmente nella fase finale del trattamento.

Il Controverso Ruolo del Doppio Pannolino:
In passato, nelle forme lievi di displasia, è stato proposto l'utilizzo di un doppio pannolino come misura per tentare di mantenere le anche in una posizione più corretta. Tuttavia, questa strategia non consente di mantenere la posizione ottimale con gambe divaricate e ginocchia flesse in modo stabile ed efficace. I dati in letteratura riguardo il trattamento di prevenzione e cura della displasia dell'anca con il doppio pannolino sono scarsi. In realtà, l'uso del doppio pannolino è sconsigliato da autorevoli organizzazioni come la "American Academy of Pediatrics", che definisce questo intervento terapeutico come non appropriato e come una potenziale causa di ritardo nell'utilizzo di terapie più adeguate. Studi recenti hanno valutato se il doppio pannolino fosse in grado di modificare la posizione spontanea delle anche del neonato, portandole a quei gradi di flessione e divaricazione noti per garantire uno sviluppo favorevole. I risultati di uno di questi studi, condotto su bambini con un'età media di 62 giorni e un peso medio di 3120 grammi, hanno concluso che non c'è stata una differenza statisticamente significativa tra la posizione delle anche dei bambini con doppio pannolino e quelli senza pannolino. Al contrario, è stata osservata una differenza statisticamente significativa tra la posizione delle anche di bambini portati sul fianco di un adulto rispetto ai bambini con doppio pannolino, suggerendo che il contatto corporeo e il portamento influenzino maggiormente la posizione dell'anca rispetto alla semplice aggiunta di un pannolino.
Rimedi come il doppio pannolino, il triplo pannolino o il pannolino imbottito non hanno evidenze scientifiche a supporto della loro efficacia. Allo stesso modo, eseguire esercizi non prescritti direttamente da un medico che abbia visitato il bambino e ne conosca la storia clinica personale può rivelarsi controproducente e dannoso.
Terapie per Casi più Gravi:
Nei casi di displasia molto gravi, con un'anca non lussata ma instabile, può rendersi necessaria l'immobilizzazione con un apparecchio gessato, che mantiene l'articolazione in una posizione fissa per un periodo prolungato. Se invece l'anca è già lussata, spesso si ricorre a un intervento chirurgico sulle strutture muscolari e tendinee per permettere alla testa del femore di essere riposizionata correttamente all'interno dell'acetabolo. Nei casi più ostinati o in bambini più grandi, può essere necessario ricorrere a un intervento chirurgico più invasivo per restituire una corretta anatomia all'articolazione.
L'intervento chirurgico è riservato ai casi più gravi e viene deciso dallo specialista in base all'età del paziente e alla complessità della condizione.
Vita Quotidiana con un Bambino in Trattamento
La gestione quotidiana di un neonato o lattante con displasia dell'anca in trattamento, specialmente se indossa un tutore o un apparecchio gessato, richiede accorgimenti specifici per garantire il comfort e la sicurezza del piccolo, oltre che la corretta gestione del trattamento stesso.
Portare in braccio e sdraiato: Tenere in braccio un bimbo con il tutore o il gesso, anche considerando il peso che ne comporta, può essere faticoso. L'utilizzo di una palla medica può aiutare nel sostegno del peso e nel calmare il bimbo con un dolce dondolio, risultando più comoda di una semplice sedia. Un buon appoggio sul letto o sul divano può essere garantito dall'uso di un classico cuscino per l'allattamento, che con la sua forma a "U" sostiene e abbraccia il piccolo. In alternativa, esistono poltrone a sacco che permettono al corpo di adattarsi, garantendo un comodo supporto.
Seggioloni e Sedute: Quando i bambini crescono e arriva il momento della pappa, non tutti i seggioloni sono adatti. È consigliabile scegliere modelli senza sponde laterali e aggiungere cuscini per rendere i bambini più comodi e stabili. Esistono anche alzatine da appoggiare sulla sedia, provviste di cinghie, ma è fondamentale verificare l'aspetto della sicurezza e, se necessario, studiare sistemi per rendere la seduta ancora più sicura.
Seggiolini per Auto: È importante evitare di trasportare il bimbo (con tutore o gesso) in braccio in macchina, poiché questa pratica può essere molto pericolosa in caso di incidente. È essenziale che nel seggiolino le gambe rimangano divaricate e non incontrino l'ostacolo delle sponde. In caso di divaricatori con più divaricazione o gessi, esistono seggiolini specifici (come il modello BEBE’CONFORT OPAL HD, che può essere noleggiato) studiati per un corretto supporto posteriore e per un maggiore spazio laterale per le gambine, a differenza dei normali seggiolini auto che sono più stretti nella seduta.
Passeggini: Per il trasporto con il passeggino, si consigliano modelli sprovvisti di barriere laterali che permettano al bambino di essere trasportato agevolmente.
Gestione del Gesso e Cambio Pannolino: Nel caso in cui i bambini siano ingessati, la gestione del cambio del pannolino diventa più complessa. Il gesso non deve bagnarsi o sporcarsi. Gli accorgimenti variano a seconda dello spazio di apertura lasciato dall'ortopedico. Per aperture più ampie, sarà possibile inserire il pannolino da sotto e farlo uscire da sopra. In caso di aperture più strette, potrebbero essere necessari due pannolini di dimensioni diverse: uno più piccolo da inserire all'interno del foro e uno più grande da posizionare esternamente. È utile rivestire la zona di apertura con nastro adesivo o assorbenti salvaslip per proteggere il gesso e la pelle.
Cura della Pelle: Sia con il gesso che con il tutore, è necessario prestare attenzione alla pelle che potrebbe irritarsi. Al primo arrossamento è bene usare una pasta protettiva a base di ossido di zinco. Nel caso di tutore, si consiglia di proteggere la pelle dal contatto diretto con le parti sintetiche dei gambali, ad esempio tagliando dei collant da indossare nella zona interessata.
La displasia dell'anca è una condizione che, se diagnosticata precocemente e trattata adeguatamente, permette nella maggior parte dei casi al lattante di risolvere la situazione e arrivare a camminare normalmente, senza zoppie o difficoltà, garantendo un futuro di piena mobilità.