L’approccio alla salute fetale durante la gravidanza si avvale oggi di strumenti diagnostici sempre più sofisticati, capaci di identificare precocemente anomalie che, in passato, avrebbero potuto sfuggire a un’osservazione meno mirata. Tra le condizioni che possono emergere durante l'ecografia prenatale vi è l’anomalia dell’arco aortico, un reperto che può presentarsi in modo isolato o associarsi a quadri clinici più complessi, richiedendo un percorso di approfondimento specialistico.
L'Arco Aortico Destro: inquadramento ecografico
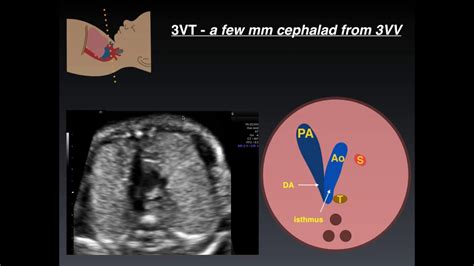
Le anomalie dell’arco aortico possono essere un reperto isolato nel corso di un esame ecografico prenatale, oppure possono essere espressione di quadri più complessi per la associazione con cardiopatie congenite o con anomalie cromosomiche. Il decorso normale dell’arco aortico può essere facilmente evidenziato nella scansione 3-vasi-trachea (3VT). Nella scansione dell’arco aortico (scansione trasversale più alta) si osserva una "U" dove: la branca sinistra è rappresentata dall’arteria polmonare, la branca destra è rappresentata dall’arco aortico che si trova a destra della trachea; la trachea si reperta nella parte interna della U.
Il sospetto di un arco aortico destro, emerso durante un'ecografia, richiede sempre una valutazione ecocardiografica fetale dedicata. La diagnosi precisa, effettuata in epoca gestazionale opportuna, è fondamentale per distinguere tra una variante anatomica isolata e una condizione associata ad altre patologie. È importante sottolineare che, in epoca molto precoce (come a 18 settimane), la valutazione della trachea e dei rapporti vascolari può risultare complessa, rendendo necessari studi di approfondimento successivi.
Il ruolo della diagnosi prenatale invasiva
Di fronte al riscontro ecografico di una anomalia o di un dubbio di anomalia fetale, la letteratura medica impone oggi il ricorso all’approfondimento diagnostico mediante villocentesi o amniocentesi. L’amniocentesi è una tecnica invasiva di diagnosi prenatale che consente di effettuare un prelievo di liquido amniotico dalla cavità uterina inserendo un ago sotto guida ecografica attraverso l’addome materno.
L’indicazione principale all’amniocentesi è rappresentata dallo studio dell’assetto cromosomico fetale mediante l’analisi del cariotipo tradizionale, al fine di evidenziare la presenza di eventuali anomalie cromosomiche. Oltre al cariotipo, è possibile effettuare la diagnosi prenatale molecolare (amniocentesi genetica), che consiste nell’effettuare nel feto, oltre ad un tradizionale studio citogenetico, anche una ricerca, mediante analisi del DNA, delle mutazioni geniche associate alle malattie genetiche più frequenti e più gravi.
Fetal mediastinal mass
Procedura e tempistiche dell'amniocentesi
L’amniocentesi eseguita tra la 16^ e la 18^ settimana rappresenta a tutt’oggi la metodica più frequentemente utilizzata ai fini diagnostici di citogenetica prenatale. Il periodo ideale per eseguire l’amniocentesi è tra la 16° e la 18° settimana, quando la cavità amniotica ha raggiunto dimensioni tali da non costituire un rischio per il feto.
Prima dell’amniocentesi viene eseguito un controllo ecografico con lo scopo di rilevare la vitalità fetale, l’epoca gestazionale e la localizzazione del feto, di escludere gravidanze plurime, di evidenziare la localizzazione placentare, la profondità della falda amniotica e la quantità del liquido amniotico. Nella amniocentesi ecoassistita l’ago viene inserito cercando di guidarne il percorso attraverso la contemporanea visualizzazione del suo tragitto mediante una sonda posta vicino all’ago ed opportunamente orientata. Raggiunta la falda di liquido amniotico viene tolto il mandrino ed aspirata ed eliminata una prima piccola quantità (per ridurre il rischio di contaminazione materna); successivamente vengono aspirati circa 15-20 ml di liquido amniotico.
Considerazioni su rischi e indicazioni cliniche
Il rischio abortivo dell’amniocentesi, secondo la letteratura, si aggira intorno allo 0.2%-0.5%. Di tale percentuale si deve tener conto quando si valuta il rischio/beneficio della procedura diagnostica. Il rischio legato alla rottura delle membrane può occorrere entro 2-3 giorni dall’esame. È bene che l’amniocentesi sia eseguita da uno specialista con specifica esperienza.
L’amniocentesi è consigliata: alle donne che abbiano avuto un risultato positivo al test di screening prenatale; alle donne che abbiano avuto figli con malattie cromosomiche o difetti del tubo neurale; alle donne con una età superiore ai 35 anni che non si siano sottoposte ai test di screening; in caso di familiari con specifiche malattie genetiche; in caso di risultati dell'ecografia che facciano sospettare la presenza di anomalie fetali.
È fondamentale ricordare che, a prescindere dalle indicazioni mediche, la donna e il partner sono liberi di decidere se effettuare o non effettuare il test, dopo averne discusso approfonditamente con il proprio medico.
Analisi biochimica e molecolare del liquido amniotico
Il liquido amniotico non è solo un mezzo per il prelievo di cellule fetali per il cariotipo, ma offre informazioni preziose anche per altri ambiti diagnostici. Ad esempio, la diagnosi prenatale molecolare infettivologica permette la ricerca di agenti infettivi (come Citomegalovirus, Toxoplasma o Parvovirus) con tecniche molecolari basate sulla PCR (reazione a catena della polimerasi), che risulta estremamente accurata.
In passato, si utilizzava il dosaggio dell’alfa-feto-proteina (AFP) per lo screening dei difetti del tubo neurale. Tuttavia, al giorno d’oggi, nessuno riterrebbe il dato di elevati valori di AFP sufficiente per la diagnosi di anomalia fetale, poiché l’ecografia morfologica appare estremamente più sensibile ed accurata.
Infine, l'analisi del liquido amniotico nel terzo trimestre, tra la 32a e la 39a settimana, può essere utilizzata per valutare la maturazione dei polmoni del feto nelle donne in cui si consideri di anticipare il parto prima del termine della gravidanza. Lo studio qualitativo dei fosfolipidi, come la lecitina, riflette le diverse fasi del processo maturativo polmonare, offrendo al clinico dati essenziali per la gestione del neonato pretermine.
Interpretazione dei risultati e mosaicismi
Una delle sfide nella diagnostica prenatale è la corretta interpretazione dei risultati citogenetici. Esiste la possibilità che le cellule del liquido amniotico siano portatrici di un vero mosaicismo, assente poi negli altri tessuti fetali. Il riscontro di un mosaicismo nell’amniocentesi deve di solito essere considerato come mosaicismo fetale, essendo confermato nell’80% dei casi.
I problemi maggiori sorgono di fronte ad anomalie cromosomiche particolari, come piccoli cromosomi sovrannumerari o traslocazioni apparentemente bilanciate, la cui espressività fenotipica non è sempre prevedibile. In questi casi, l’indagine sui genitori è di grande ausilio poiché, spesso, si riscontra la stessa anomalia in uno di essi, il che aiuta a comprendere meglio il rischio per il nascituro. Qualora ci trovassimo di fronte ad una mutazione “de novo” avvenuta nel feto, vale la pena, ove possibile, eseguire ulteriori accertamenti citogenetici più approfonditi.
tags: #amniocentesi #per #arco #aortico #destroposto