Il desiderio di avere un figlio è una delle aspirazioni più profonde per molte persone. Tuttavia, per un numero significativo di coppie, il percorso verso la genitorialità può presentare ostacoli legati all'infertilità. Fortunatamente, la scienza medica ha fatto passi da gigante nello sviluppo di tecniche di Procreazione Medicalmente Assistita (PMA) che offrono speranza e concrete possibilità di realizzare questo sogno. In Italia, il panorama della PMA è articolato, con strutture pubbliche, private convenzionate e private che lavorano per rispondere alle diverse esigenze delle coppie.
Comprendere l'Infertilità: Cause e Diagnosi
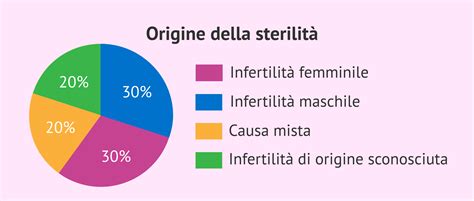
L'infertilità è definita come l'incapacità di ottenere una gravidanza spontanea dopo almeno un anno di rapporti sessuali regolari non protetti. Le cause di questa condizione sono molteplici e possono riguardare l'uomo, la donna o entrambi i partner. Nell'uomo, le problematiche possono manifestarsi a livello della produzione e dell'escrezione degli spermatozoi. Nella donna, invece, i disturbi possono essere correlati a ovulazione, patologie ovariche, o difetti delle tube e della cervice uterina. In circa il 15% delle coppie, l'origine dell'infertilità rimane sconosciuta, rendendo la fase diagnostica un percorso cruciale e spesso prolungato.
La fase diagnostica riveste un'importanza capitale nella gestione di una coppia con problemi di fertilità. Essa richiede tempo e un approccio meticoloso per individuare le cause sottostanti. Tra le indagini biomolecolari di introduzione relativamente recente nella pratica clinica quotidiana, vi sono i test che valutano la percentuale di spermatozoi con DNA frammentato. Il Test all'Arancio di Acridina, ad esempio, valuta la percentuale di DNA denaturato a singola catena all'interno del nucleo dello spermatozoo. In questa procedura, la testa degli spermatozoi con elevata quantità di DNA denaturato si colora di arancio, mentre gli spermatozoi normali si colorano di verde.
Un altro aspetto da considerare è la presenza di anticorpi anti-spermatozoo. In condizioni normali, la barriera ematotesticolare protegge gli spermatozoi dal sistema immunitario. Tuttavia, l'alterazione di questa barriera, le cui cause non sono sempre individuabili (pregressi traumi, infezioni, o ostruzioni in atto delle vie seminali, ecc.), può portare alla produzione di questi anticorpi. Gli anticorpi anti-spermatozoo interferiscono in diversi momenti con la funzione spermatozoaria, come la riduzione della motilità nelle vie genitali femminili e l'impedimento della penetrazione all'interno dell'ovocita. L'Organizzazione Mondiale della Sanità (WHO) raccomanda la ricerca di questi autoanticorpi nel liquido seminale.
Il liquido seminale raccolto viene sottoposto inizialmente ad una valutazione "macroscopica" per la determinazione di alcune caratteristiche fisico-chimiche, in particolare l'aspetto, il volume, il pH e la viscosità.
Le Tecniche di Procreazione Medicalmente Assistita in Italia
Le prestazioni di Procreazione Medicalmente Assistita (PMA) comprendono tecniche di I livello, come l'inseminazione intrauterina (IUI), in cui il liquido seminale viene introdotto all'interno della cavità uterina. A queste si affiancano tecniche più complesse di II e III livello, tra cui la Fecondazione in vitro (FIVET) e l'Iniezione Intracitoplasmatica dello Spermatozoo (ICSI). In queste ultime, l'incontro dei gameti si verifica all'esterno del corpo della donna e, solo dopo l'inseminazione dell'ovocita e l'eventuale fecondazione, l'embrione sviluppato viene trasferito in utero.
In Italia, la Fecondazione in vitro (FIVET) può essere praticata sia in centri pubblici o convenzionati sia in centri privati. Se eseguita privatamente, le tariffe vanno in genere dai 3.000 ai 5.000 euro sia per la fecondazione senza donazione di gameti (omologa) sia per quella con donazione di gameti (eterologa).
L'Ambulatorio medico e chirurgico Tethys, nato nel 2001 per iniziativa di un gruppo di medici esperti in diagnosi e terapia dell'infertilità di coppia e ginecologia endocrinologica, rappresenta una realtà consolidata nel settore. Il personale dedicato alla Medicina della Riproduzione, con aggiornamenti scientifici costanti e l'utilizzo di strumenti tecnologicamente avanzati, costituiscono i punti di forza della struttura. L'efficacia e la sicurezza clinica dei trattamenti, in un clima di accoglienza e cura della persona, sono alla base di tutte le prestazioni offerte.
Biogenesi propone trattamenti specifici per ogni diversa situazione, con centri territoriali dedicati alla Medicina della Riproduzione. L'azienda offre vantaggi legati ai centri convenzionati con il SSN, rendendo le cure più accessibili.
Eugin mette a disposizione le migliori tecnologie nei trattamenti di Riproduzione Medicalmente Assistita omologa ed eterologa e, in Italia, opera attraverso diverse cliniche e ambulatori presenti su tutto il territorio nazionale. I centri per la fertilità di Eugin si trovano a Milano, Modena, Bologna, Taranto, Torino e Vicenza. A Bologna, Eugin si trova presso Omniclinics Day Surgery. A Torino, il centro PMA Eugin è presente presso la Clinica Sedes Sapientiae. Il centro PMA Eugin di Vicenza offre tecnologie all'avanguardia e un'equipe specializzata dedicata ai trattamenti di fecondazione assistita omologa ed eterologa.
Il Centro PMA mette al servizio delle coppie la professionalità e l'esperienza di ginecologi, andrologi, biologi, genetisti, endocrinologi e ostetriche, specializzati nell'individuazione dei percorsi diagnostico-terapeutici e di cura più adeguati a singoli casi. L'obiettivo è promuovere un'altissima qualità assistenziale, facendo ricorso a tecniche di ultima generazione che ottimizzino le possibilità di gravidanza, riducendo al minimo i rischi correlati alle tecniche. Il Centro eroga prestazioni sia in convenzione con il Sistema Sanitario Nazionale sia in regime privato.
Tecniche Avanzate e Specifiche
Fecondazione in vitro omologa: Con la fecondazione in vitro omologa, l'incontro tra ovocita e spermatozoo della coppia avviene in laboratorio, al di fuori del corpo umano. Dopo aver indotto un'ovulazione multipla mediante la stimolazione delle ovaie, si procede al prelievo degli ovociti (pick-up ovocitario). Nella stessa giornata, il partner maschile procede alla raccolta del liquido seminale.
ICSI (Iniezione Intracitoplasmatica dello Spermatozoo): Questa tecnica consiste nella microiniezione di un singolo spermatozoo direttamente all'interno della cellula uovo. È considerata una metodica di PMA di III livello, particolarmente indicata quando è necessario l'utilizzo di spermatozoi prelevati chirurgicamente dal testicolo.
Stimolazione ovarica controllata: Viene indotta una blanda crescita follicolare multipla (massimo 2-3 follicoli) attraverso l'iniezione sottocutanea di basse dosi di gonadotropine (ormone follicolostimolante) o, in casi selezionati, mediante l'assunzione orale di citrato di clomifene.
Prelievo ovocitario: Il prelievo degli ovociti della partner femminile viene effettuato in sedazione profonda, previa visita anestesiologica.
Preparazione endometriale: La preparazione endometriale avviene su ciclo spontaneo modificato o con l'utilizzo di farmaci, con monitoraggi ogni 2-3 giorni nel caso di donazione di ovociti.
Fecondazione assistita e coltura embrionale: Questa fase prevede l'inseminazione mediante tecnica ICSI degli ovociti scongelati con gli spermatozoi del partner maschile, o l'inseminazione mediante tecnica FIVET o ICSI degli ovociti freschi della partner femminile con gli spermatozoi del donatore.
La Riproduzione Assistita Eterologa
Si ricorre alla riproduzione assistita eterologa qualora le tecniche di riproduzione assistita omologa non siano in grado di superare le problematiche di coppia nel raggiungimento di una gravidanza, ovvero nel caso di sterilità permanente e irreversibile di uno o entrambi i partner. La sentenza della Corte Costituzionale del 9 aprile 2014 ha dato il via libera all'utilizzo della fecondazione eterologa in Italia, eliminando il precedente divieto.
Per quanto riguarda i costi delle prestazioni di PMA con donazione di gameti, quasi tutte le Regioni hanno recepito la tariffa convenzionale definita dalla Conferenza Stato Regioni e Province Autonome di Trento e Bolzano: €1.500 (compresi €500 per i farmaci) per fecondazione con seme da donatore con inseminazione intrauterina; €3.500 (compresi €500 per i farmaci) per fecondazione con seme da donatore in vitro; €4.000 (compresi €500 per i farmaci) per fecondazione con ovociti da donatrice.
Gestione della Sterilità Maschile e Tecniche Chirurgiche
La gestione della sterilità maschile, in particolare nei casi di azoospermia (assenza di spermatozoi nel liquido seminale), richiede approcci specifici. Nella maggior parte dei casi, vi è indicazione a ricorrere a un recupero chirurgico di spermatozoi testicolari, con agoaspirato testicolare (Testicular Fine Needle Aspiration - TeFNA) o con estrazione chirurgica standard di spermatozoi testicolari (Conventional Testicular Sperm Extraction - cTESE).
Terapia Chirurgica della Azoospermia: TESE (Testicular Sperm Extraction)La TESE è una procedura chirurgica "a cielo aperto", eseguita in anestesia locale e sedazione, con una piccola incisione sulla cute scrotale e l'accesso alla tunica albuginea del testicolo. La modalità più frequentemente impiegata consiste nel prelievo di spermatozoi testicolari, con crioconservazione degli stessi in dispositivi chiamati "paillettes".
TESE 'a fresco' con Pick Up OvocitarioIn casi selezionati, è possibile proporre un prelievo testicolare "a fresco". In questo caso, si procede al prelievo contemporaneo di spermatozoi dal testicolo e degli ovociti nella partner, nella stessa giornata, per procedere a fecondazione in vitro immediata. Questo approccio evita, sul primo ciclo, il passaggio di crioconservazione e scongelamento degli spermatozoi. Tuttavia, i gameti recuperati oltre a quelli utilizzati vengono crioconservati per i cicli successivi. Questa scelta dipende da una serie di considerazioni cliniche legate al numero e alla qualità degli spermatozoi di cui si ipotizza di poter disporre, oltre alla possibilità di sfruttarne al massimo le caratteristiche biologiche nel processo di fecondazione, poiché lo scongelamento successivo comporta la perdita di vitalità di una aliquota degli spermatozoi (dal 30% al 50%) e/o un possibile danno al DNA nucleare (frammentazione del DNA spermatico).
Terapia Chirurgica della Azoospermia: MicroTESE (Microsurgical Testicular Sperm Extraction)La MicroTESE è considerata il gold-standard nei casi di Azoospermia non ostruttiva (NOA). La percentuale di pazienti con recupero positivo di spermatozoi riportato in letteratura e nelle casistiche cliniche è del 45-58% (rispetto a un massimo del 30-35% con TESE convenzionale). La MicroTESE viene eseguita in anestesia generale. L'esposizione del testicolo e un'incisione della tunica albuginea consentono l'esame approfondito con microscopio operatore (sino a 36 ingrandimenti) del tessuto testicolare. In questo modo, è possibile eseguire microprelievi selettivi delle aree di tessuto che più probabilmente contengono spermatozoi.
Le linee guida AUA/ASRM (American Urological Association e American Society for Reproductive Medicine) del 2024 precisano che la terapia medica è raccomandata ed efficace solo nei casi di ipogonadismo ipogonadotropo (deficit nel sangue delle gonadotropine - FSH ed LH, prodotte dall'ipofisi - con conseguente riduzione della spermatogenesi e della produzione di Testosterone da parte dei testicoli). L'efficacia di tali terapie risulta comunque modesta, in casi selezionati, quando non incerta, e vanno considerate soprattutto nei pazienti con valori di Testosterone al di sotto della norma poiché possono migliorare il profilo ormonale ripristinando almeno in parte la spermatogenesi.
Preservazione della Fertilità e Social Freezing
Il prelievo e congelamento ovocitario ha lo scopo di preservare il potenziale di fertilità, tentando di prevenire il deterioramento ovocitario età-correlato o secondario a specifiche condizioni mediche. La crioconservazione dovrebbe essere eseguita preferibilmente entro il 35° anno di età per poter garantire tassi di successo maggiori al momento dello scongelamento. La crioconservazione in azoto liquido permette di conservare gli spermatozoi per un tempo indefinito e rappresenta pertanto un utile strumento di preservazione della fertilità.
Aspetti Normativi e Impatto della Pandemia
La Legge 40 del 2004 disciplina molti aspetti connessi alla PMA, rappresentando una normativa molto articolata e complessa. L'accesso alle tecniche di PMA è consentito solo se l'infertilità non è risolvibile altrimenti, e si deve seguire un principio di gradualità, scegliendo prima le tecniche meno invasive. Prima di iniziare un ciclo di PMA, occorre dare il proprio consenso informato. Modifiche alla legge hanno rimosso il divieto di produzione di più embrioni, così come l'obbligo di contemporaneo impianto di tutti gli embrioni prodotti. Inoltre, per le coppie fertili portatrici di malattie genetiche trasmissibili, è stato rimosso il divieto di diagnosi preimpianto. Infine, è stato eliminato il divieto di fecondazione eterologa. Gli embrioni non possono essere né soppressi né crioconservati, con l'unica eccezione dell'impossibilità per gravi motivi di salute della donna di eseguire un trasferimento in utero. I gameti, invece, possono essere crioconservati.
Lo stato giuridico del nato da PMA è quello di figli legittimi o riconosciuti dalla coppia. Qualora, in violazione della Legge, sia stata fatta una fecondazione di tipo eterologo, il coniuge o convivente che ha dato il proprio consenso non può disconoscere il bambino.
In base alla Relazione del Ministro della Salute al Parlamento sull’attività del 2020 del Registro Nazionale PMA dell’ISS (pubblicata nel 2022), a causa della pandemia Covid-19 si registra per la prima volta una riduzione del numero di cicli di PMA pari a 18.963 (-19,1%). Nel 2020 diminuiscono, di conseguenza, le gravidanze ottenute (3.692 in meno pari a -18,9%), e i bambini nati vivi (2.857 in meno pari a -20,2%). I cicli iniziati sono stati 80.099 (70.820 con gameti della coppia + 9.279 con gameti donati), in diminuzione rispetto ai 99.062 del 2019. L’attività di PMA di II-III livello in termini di cicli iniziati risulta essere maggiormente a carico del SSN con il 61,2% di tutti i cicli iniziati.
Nel 2020, il 26% dei cicli iniziati con tecniche a fresco e il 37,7% dei cicli che utilizzano gameti donati è stato effettuato su pazienti che non risiedono nella regione di appartenenza del centro. L'esistenza sul territorio di queste differenze si deve al fatto che, nonostante tutte le prestazioni di PMA siano state inserite nei LEA (Livelli Essenziali di Assistenza), la loro applicazione dipende ancora oggi dall’organizzazione sanitaria regionale.
Qualità nella PMA e uniformità di accesso in tutte le regioni italiane: SIRU. PIANETA SALUTE 2.0
Gestione di Malattie Infettive in Procreazione Medicalmente Assistita
Chi è affetto da HIV (sieropositività), HBV (epatite B) o HCV (epatite C) è in grado di trasmettere il virus ai propri figli. Pertanto, in caso di ricorso alle tecniche della PMA, è necessario tener conto di questa importante criticità al fine di preservare la salute dei potenziali nascituri. La prima fase è naturalmente di tipo valutativo. La coppia viene seguita dai medici del Centro di riferimento (tra cui esperti infettivologi) che, dopo un'accurata anamnesi delle condizioni di salute generale, età e situazione socio-familiare dei potenziali genitori, stabiliranno se e come procedere ai tentativi di ottenere un concepimento.
Il primo caso è che il portatore del virus sia il partner maschile. Per ottenere un seme "pulito", si procede ad un trattamento necessario per abbattere la carica virale. Prima di procedere alla fecondazione, una piccola quantità di liquido seminale viene sottoposto a controlli microbiologici per verificare il successo del "lavaggio". Nel frattempo, lo sperma restante viene criocongelato in attesa di poter essere utilizzato.
Secondo caso: è la donna ad essere portatrice della malattia infettiva. In questo caso, si dovrà prestare particolare attenzione a tutto il processo che precede e segue la gravidanza fino al parto, perché il rischio di contagio è sempre presente fino alla nascita del bambino.
Le tecniche di PMA sono spesso utilizzate anche da coppie fertili in cui uno dei partner sia sieropositivo per evitare di contagiare, oltre all'embrione, anche il compagno/a durante il rapporto sessuale. Prima di accedere ai tentativi di fecondazione assistita, alle coppie sierodiscordanti viene fatto firmare un modulo per il consenso informato in cui viene precisato che una minima possibilità di contagio dell'infezione al feto persiste anche dopo il ricorso alle tecniche di lavaggio del seme e l'attento monitoraggio della gravidanza.
Fattori di Rischio e Stile di Vita
Prendersi cura della propria salute è fondamentale: l'infertilità dipende in ugual misura dall'uomo e dalla donna. Non fumare e non usare sostanze stupefacenti o anabolizzanti è cruciale, poiché l'assunzione di alcune droghe, anche in modo saltuario, può interferire con la normale produzione di ormoni e nuocere alla fertilità. È importante prestare attenzione alle sostanze inquinanti: pesticidi e altri agenti chimici, radiazioni e campi elettromagnetici possono mettere a rischio la fertilità.
Considerazioni sulla Scelta del Centro
Altri elementi a cui guardare nella scelta di un centro per la PMA sono il tipo di tecniche diagnostiche offerte e l'esperienza acquisita dal team di una struttura riguardo a una patologia specifica. Osservare la concentrazione di coppie con particolari problemi di infertilità in quel determinato centro può fornire indicazioni preziose.
La Ripresa delle Attività Post-Pandemia
L'Italia è stato il primo paese europeo a dover fronteggiare la diffusione dell'infezione Covid-19. Con un Decreto del Governo emanato il 9 marzo 2020, tutte le procedure mediche non ritenute urgenti sono state sospese o procrastinate, tra queste anche i trattamenti di PMA (solo la preservazione della fertilità nei pazienti oncologici con tecniche di crioconservazione di gameti e tessuto gonadico sono proseguite in quanto non differibili). Sebbene verso giugno 2020 l'attività dei centri di PMA sia gradualmente ripresa, durante tutto l'arco dell'anno in alcune regioni l'attività è stata frequentemente sospesa, soprattutto nelle strutture pubbliche. Nei diversi contesti assistenziali, la ripresa dell'attività è avvenuta in maniera diversa.
tags: #ambulatori #privati #inseminazione #artificiale