L'allattamento al seno, universalmente riconosciuto per la sua importanza cruciale per la salute del neonato e della madre, è ancora troppo poco praticato nel mondo. Questa carenza è spesso alimentata da un'eccessiva e scorretta percezione delle sue controindicazioni, sia nell'immaginario collettivo che, purtroppo, tra molti operatori sanitari. La necessità di far chiarezza su queste liste di controindicazioni è una delle strategie fondamentali per promuovere l'allattamento nella nostra società.
Contrariamente a quanto si possa pensare, la maggior parte delle condizioni mammarie, sia in atto che pregresse, non costituiscono un impedimento all'allattamento. Questo articolo si propone di fornire informazioni dettagliate sulla compatibilità dell'allattamento con diverse patologie mammarie, con un focus particolare sull'iperplasia lobulare atipica, e di guidare la paziente a una giusta considerazione della patologia benigna della mammella, sfatando miti e fornendo un quadro informativo completo e scientificamente supportato. È importante considerare che la maggior parte delle lesioni mammarie sono di natura benigna, rendendo fondamentale una corretta comprensione per evitare preoccupazioni infondate e decisioni affrettate riguardo all'allattamento.
L'Allattamento e le Procedure Diagnostiche: Nessun Ritardo per la Salute Mammaria
Una delle prime e più importanti chiarificazioni riguarda la compatibilità tra l'allattamento e gli accertamenti diagnostici. La donna non deve smettere di allattare per sottoporsi ad accertamenti diagnostici. D'altro canto, questi accertamenti non vanno neppure in alcun modo procrastinati, per non ritardare la diagnosi di un eventuale cancro del seno. Questa doppia raccomandazione sottolinea l'equilibrio tra la promozione dell'allattamento e la salvaguardia della salute materna attraverso la diagnosi precoce.
Anche procedure come l'agobiopsia, uno strumento diagnostico essenziale per l'analisi di lesioni sospette, è compatibile con l'allattamento, come confermato dagli specialisti. Ciò significa che la presenza di un nodulo o di una formazione sospetta non deve portare automaticamente all'interruzione dell'allattamento in attesa di una diagnosi.
Questa posizione è ampiamente condivisa e supportata da autorevoli enti scientifici. Una "Position Statement" di oltre 60 pagine, condivisa da un insieme di ben 20 Enti, specializzati in materia, come la Società Italiana di Neonatologia (SIN) e la Società Italiana di Pediatria (SIP), passa in rassegna sistematicamente la compatibilità e sicurezza dell’allattamento con le principali patologie mammarie in atto (per esempio un’infezione) o pregresse (per esempio un intervento chirurgico). SIN e SIP commentano che, “se nelle patologie mammarie si valuta attentamente il rapporto rischi/benefici, quasi sempre è possibile incoraggiare senza incertezze l’allattamento di una madre che sia adeguatamente informata e naturalmente motivata ad avviare o a non interrompere l’allattamento”.
Inoltre, è fondamentale sapere che pur rappresentando condizioni cliniche che in varia misura ostacolano l'allattamento, la mastite o l'ascesso mammario, così come un pregresso cancro al seno o una mastoplastica, non controindicano l'allattamento. La chemioterapia può causare cambiamenti nella struttura mammaria che possono influire sulla produzione di latte materno. Se la mammella è stata sottoposta a radioterapia, è comunque in grado di produrre latte, anche se la quantità può essere ridotta. Non esiste comunque alcuna prova che allattare al seno aumenti il rischio di recidiva o di comparsa di un nuovo tumore mammario e i trattamenti oncologici effettuati in precedenza non modificano né la qualità né i benefici dell'allattamento. Questa rassicurazione è vitale per le madri che hanno affrontato o stanno affrontando trattamenti oncologici.
Iperplasia Lobulare Atipica (ALH): Comprendere una Condizione Benigna con Implicazioni Future
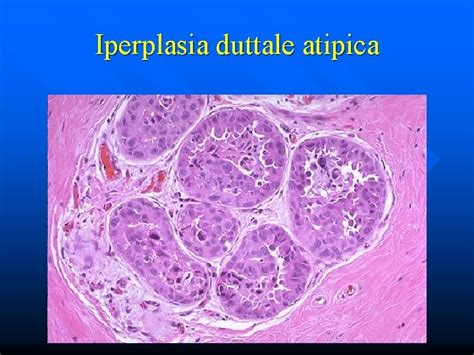
L'iperplasia lobulare atipica (ALH) della mammella è una condizione benigna (non cancerosa) caratterizzata da un aumento anomalo del numero di cellule epiteliali nei lobuli del seno. In questa condizione, le cellule coinvolte sembrano diverse dalle cellule normali ma non sono abbastanza anormali da essere classificate come cancro. È cruciale comprendere la natura di questa condizione: sebbene benigna, le donne con diagnosi di iperplasia lobulare atipica hanno un rischio maggiore di sviluppare il cancro al seno in futuro rispetto alle donne senza questa condizione. Si stima che il rischio sia circa 4-5 volte maggiore rispetto a quello della popolazione generale.
Le cause esatte dell’iperplasia lobulare atipica non sono completamente comprese, ma si ritiene che la condizione derivi da una combinazione di fattori genetici e ormonali. Le alterazioni nelle cellule all’interno dei lobuli del seno sono probabilmente influenzate dagli estrogeni, poiché questo ormone svolge un ruolo significativo nella crescita e nello sviluppo del tessuto mammario. Questa dipendenza ormonale suggerisce un legame con i cicli riproduttivi femminili, ma sono necessarie ulteriori ricerche per delineare con precisione tutti i meccanismi causali.
La diagnosi di iperplasia lobulare atipica può essere effettuata solo dopo che un patologo esamina il tessuto mammario al microscopio. Questo processo è fondamentale per distinguere l'ALH da altre condizioni mammarie, sia benigne che maligne. Quando esaminata al microscopio, l’iperplasia lobulare atipica è costituita da cellule anormali che riempiono piccole ghiandole all’interno di gruppi chiamati lobuli. Le cellule possono essere descritte come monomorfiche, il che significa che hanno tutte un aspetto molto simile tra loro. Possono anche essere descritte come discoesive, il che significa che non si attaccano insieme come le usuali cellule epiteliali.
Un marker importante per la diagnosi differenziale è la proteina E-caderina. L'E-caderina è una proteina prodotta dalla maggior parte dei tipi di cellule epiteliali, comprese le cellule normalmente presenti nel seno. Questa proteina si trova normalmente sulla membrana o sulla superficie della cellula e le istruzioni per produrre la proteina E-caderina provengono da un gene chiamato CDH1. Prima di diagnosticare l'iperplasia lobulare atipica, il patologo può eseguire un test chiamato immunoistochimica (IHC). Questo test consente al patologo di vedere se le cellule anomale producono E-caderina. Le cellule che producono E-caderina sono chiamate positive, mentre quelle che non producono E-caderina sono chiamate negative. La sua assenza o alterazione nell'ALH aiuta a differenziarla da altre lesioni.
Patologia mammaria benigna
Un Panoramica Sulle Patologie Benigne della Mammella
La patologia benigna della mammella costituisce un ampio ed eterogeneo gruppo di lesioni che comprendono le anomalie dello sviluppo, le proliferazioni dell’epitelio e del parenchima e le affezioni infiammatorie. È importante ricordare e spiegare che questo gruppo di affezioni possono determinare nella donna una vasta gamma di sintomi e segni. Questo articolo si propone di indirizzare la paziente a una giusta considerazione della patologia benigna della mammella, considerando che la maggior parte delle lesioni mammarie sono di natura benigna. L'eventuale identificazione di noduli o formazioni sospette porta in genere il medico a consigliare una biopsia, che può essere eseguita direttamente in sala operatoria o in ambulatorio con un prelievo mediante un ago inserito nel nodulo. È fondamentale sottolineare che il rilevamento di alterazioni come cisti e fibroadenomi, comuni nelle lesioni benigne, non aumenta il rischio di sviluppare tumori maligni.
Principali Condizioni Benigne della Mammella: Sintomi, Diagnosi e Gestione
All'interno dell'ampio spettro delle patologie benigne, diverse condizioni specifiche meritano attenzione per le loro caratteristiche distintive e per la loro gestione.
a. La Malattia Fibrocistica: Una Condizione Molto Comune
Nonostante siano stati utilizzati diversi nomi per descrivere tale condizione (Malattia fibrocistica, mastopatia cistica, malattia cistica cronica, malattia di Reclus, mazoplasia, displasia fibrocistica a piccole cisti), si tratta di una condizione benigna della mammella molto frequente, che colpisce generalmente le donne in età fertile tra i 20 e i 50 anni (circa 1 donna su 10). La displasia fibrocistica a piccole cisti, in particolare, è più frequente tra i 30 e i 40 anni, con cisti piccole e ripiene di liquido, più evidenti durante il periodo premestruale e accompagnate da dolore.
La causa non è chiara, ma si ritiene che fattori ormonali giochino un ruolo. La sintomatologia è rappresentata da dolore mammario e presenza di tenui nodularità a carico dei seni. Le donne possono avvertire una sensazione di tensione mammaria non relata al ciclo mestruale. La presentazione può essere multicentrica (in più punti) e bilaterale (in entrambi i seni).
All’esame clinico, le cisti sono palpatoriamente apprezzabili quando raggiungono un diametro maggiore di almeno 5 mm. Si denota un aumento diffuso della consistenza mammaria. Nelle forme avanzate, si possono riscontrare nodularità più consistenti, tumefazioni mobili ed indolenti, e talvolta la presenza di linfoadenopatia ascellare consensuale (gonfiore dei linfonodi nell'ascella).
La diagnosi strumentale può anche essere ecografica. In caso di macro-cisti, è utile valutare l’opportunità di eseguire una centesi (svuotamento mediante aspirazione del contenuto). Il decorso abitualmente è di tipo cronico ed evoluzione lenta. La remissione può essere spontanea, con regressione nel periodo menopausale, a dimostrazione della sua natura spesso legata agli ormoni.
b. Le Cisti Mammarie: Formazioni Liquide Frequenti
Le cisti mammarie originano dalle strutture epiteliali del lobulo ghiandolare. Sono strutture a contenuto liquido, di forma rotonda oppure ovoidale che si riscontrano comunemente nelle mammella di donne comprese tra i 35 e i 50 anni. Nonostante la maggior parte siano micro-cisti subcliniche, che non causano sintomi evidenti.
La causa principale è legata agli stimoli ormonali ovarici che possono determinare la formazione e l’aumento di volume delle formazioni cistiche e della loro dolorabilità, usualmente appena prima del periodo mestruale. Le cisti derivano dall’unità terminale dutto lobulare. Nella maggior parte dei casi il rivestimento epiteliale è minimamente abbozzato o totalmente assente, e in questi casi si parla di cisti semplici.
La diagnosi delle lesioni cistiche, con il solo esame clinico (coadiuvato persino da una mammografia), non può distinguerle con sicurezza da masse solide, rendendo indispensabili ulteriori approfondimenti diagnostici come l’ecografia ed eventualmente l’agoaspirato. Può essere utile, nelle lesioni macro-cistiche che determinano mastodinia (dolore al seno), il trattamento mediante agocentesi, che, eliminando il contenuto liquido, determina una riduzione della pressione e di conseguenza del dolore riferito dalla paziente. Secondo alcuni autori, anche la terapia medica può essere utile nel trattamento e nella gestione delle lesioni cistiche semplici. Per le cisti complicate (o atipiche), il discorso è relativamente diverso, e il riscontro diagnostico è esclusivamente ecografico.
c. Il Fibroadenoma: Il Tumore Benigno Più Frequente
Il fibroadenoma è una delle lesioni più comuni nella patologia mammaria. Nel 25% dei casi si riscontra in donne asintomatiche. Usualmente è una malattia della vita riproduttiva in età precoce, con un picco d’incidenza compreso tra i 15 e i 35 anni. È una lesione ormono-dipendente, e una diretta associazione è stata riscontrata tra il rischio di sviluppare un fibroadenoma e l’assunzione dei contraccettivi orali prima dei 20 anni. Il tumore benigno più frequente è, infatti, il fibroadenoma che compare soprattutto tra i 25 e i 30 anni. Va detto che esistono anche alcuni geni che possono predisporre a questo tipo di tumore, come il BRCA1 e il BRCA2, sebbene la loro presenza sia più comunemente associata al cancro.
La causa: il fibroadenoma si sviluppa dallo stroma del lobulo mammario (componente ghiandolare). Non si riconoscono attualmente cause precise che determinano l’insorgenza di tale neoplasia. Sicura è la relazione con elevati livelli ematici estrogenici (l’ormone sessuale femminile), ciò infatti rimanda all’elevata insorgenza di tale problematica tra le donne giovani, nelle quali vi è un'importante quota di estrogeni circolanti. La causa ormonale è anche sostenuta dal fatto che i fibroadenomi si formano più raramente durante il climaterio, sia per via di un minor dosaggio ematico estrogenico sia per una la presenza di una minor quota ghiandolare (dopo i 40 anni, infatti, la ghiandola mammaria inizia la sua involuzione adiposa, trasformandosi da ghiandola florida densa in tessuto grasso).
In genere, il fibroadenoma si presenta, durante l’autopalpazione, come un nodulo tondeggiante, ben definito, simile a una pallina compatta, morbida o dura che ha la caratteristica di scattare (sfuggire) sotto le proprie dita. Nella maggior parte dei casi si presenta come lesione singola, ma va ricordato che nel 20% dei casi può essere rappresentato da masse multiple mono e/o bilaterali, sino alla fibroadenosi multipla.
La diagnosi, se si tratta di un fibroadenoma di modeste dimensioni o nel contesto di un seno voluminoso, può essere determinata da un’ecografia o una mammografia eseguita per altri motivi (diagnosi incidentale). Attualmente, grazie al grande progresso delle tecniche di imaging, la diagnosi di fibroadenoma è per lo più di tipo ecografico; solo i casi che presentano un minimo sospetto per neoplasia maligna mammaria dovrebbero andare incontro ad ulteriori accertamenti diagnostici come l’esame bioptico o il citoaspirato.
Il decorso è variabile: spesso ci troviamo di fronte a lesioni che rimangono ferme, non crescono per anni; in altri casi ci possono essere fibroadenomi con uno spiccato trend di aumento volumetrico. La chirurgia, va ricordato, può essere proposta anche in quei casi in cui il fibroadenoma, di esigue dimensioni, rappresenti un fastidio, una sintomatologia dolorosa per la paziente.
d. La Secrezione dal Capezzolo: Quando Preoccuparsi e Quando No
Con questo termine s’intende la secrezione, di diversa natura, dal capezzolo. I tipi di secrezione possono essere diversi ed avere cause diverse. È un sintomo comune e riguarda soprattutto donne in età compresa tra i 30 ed i 50 anni. A volte si tratta dell’unico segno clinico in pazienti con mammelle del tutto asintomatiche.
Una modesta e saltuaria secrezione risulta essere spesso fisiologica e correlata con eventi infiammatori. Al contrario, una secrezione sierosa, siero-ematica (che contiene sangue), continua, monorifiziale (da un solo dotto), spontanea e non legata all’allattamento può essere l’epifenomeno di un papilloma intra duttale (lesione benigna) o, più di rado (circa il 3-5% dei casi), di una neoplasia maligna della mammella.
Il segno classico è quello descritto dalla paziente che riferisce il proprio reggiseno "macchiato". Come illustrato nello schema, la secrezione può essere continua o saltuaria e può risolversi spontaneamente. Il trattamento può andare dal mero controllo clinico-strumentale seriato, all’esame citologico del secreto, al dosaggio della prolattina ematica, all’esame microbiologico sino alla chirurgia oncologica, la quale, oltre a eliminare la secrezione, esegue un’asportazione del tessuto retroareolare a scopo diagnostico (nei casi in cui il sintomo sia lo spettro di una neoplasia maligna della mammella).
e. Il Dolore Mammario (Mastalgia/Mastodinia): Un Sintomo Preoccupante ma Raramente Maligno
Definito come mastalgia o mastodinia, è rappresentato appunto come sensazione dolorosa a carico della ghiandola mammaria con o senza reperti clinici significativi. Si tratta del più frequente disturbo senologico avvertito dalle donne; ne soffre più di una donna su due. Risulta di assoluta importanza ricordare che la presenza di dolore mammario non è quasi mai legata alla presenza di neoplasie maligne (meno del 3% dei casi). Uno studio effettuato su quasi mille donne con dolore al seno ha dimostrato che solo lo 0,4% di esse aveva una lesione maligna, mentre nel 12,3% erano presenti lesioni benigne (come le cisti) e nel resto dei casi non vi era alcuna lesione. Da ricercare, invece, sono gli eventuali noduli palpabili o addirittura visibili, che richiedono un'attenta valutazione.
Il dolore mammario si distingue in diverse tipologie:
Ciclica: Di maggiore riscontro (40% dei casi) ed è essenzialmente correlata con la fase premestruale del ciclo. La montata ormonale che induce la proliferazione dell’epitelio ghiandolare della mammella determina la sintomatologia algica che si manifesta bilateralmente con nodularità, aumento di consistenza del seno, sensazione di tensione mammaria. Tutto questo, nella maggior parte dei casi, è riferito al quadrante supero-esterno della mammella, zona topograficamente con maggior espressione ghiandolare. Colpisce quindi più frequentemente le donne giovani, in epoca fertile. Il riscontro diagnostico è semplice, soprattutto in considerazione che l’andamento del dolore è cadenzato dal ciclo mestruale.
Non ciclica: Rappresenta circa il 30% delle mastalgie e non trova correlazione con il susseguirsi delle fasi del ciclo mestruale. Si manifesta in donne sia in periodo fertile che post-menopausale. Solitamente ha una genesi idiopatica (cioè senza causa nota) con un dolore riferito ben localizzato (trigger spot) e spesso monolaterale. La durata è variabile: si passa da "fitte" avvertite come urenti, acute che si risolvono in pochi minuti, ad episodi con un timing più prolungato, sino a qualche giorno. Il riscontro di nodulazioni intramammarie, a differenza della mastalgia ciclica, è spesso assente. Non vi è nemmeno un riscontro di segni clinici d’infiammazione.
Sindrome di Tietze: È una malattia reumatica su base infiammatoria che interessa le cartilagini articolari dello sterno, che determina un dolore riferito ai quadranti interni della mammella, e che aumenta con la digitopressione. Questa è una causa di dolore extra-mammario.
Trauma: Rappresenta circa l’8% di tutte le mastalgie. All’esame clinico sono evidenti i segni di recenti biopsie o agoaspirati, oppure di un trauma contusivo.
Circa la diagnosi, di primaria importanza risulta l’anamnesi, l’ecografia e la mammografia. In seconda battuta, possono essere utili gli esami ematochimici con indici di flogosi (infiammazione) e dosaggi ormonali. Il trattamento si distingue in base all’eziologia della mastalgia e sostanzialmente si divide tra quella ciclica e non ciclica, includendo tra quest’ultima anche quella di origine extra-mammaria.
f. La Mastite: Infiammazione della Ghiandola Mammaria
La mastite è una patologia infiammatoria della mammella, abitualmente sostenuta da una proliferazione batterica. Il corteo sintomatologico a carico della mammella è quello classico dell’infiammazione: Rubor (rossore), Tumor (tumefazione, non sempre presente), Calor (calore cutaneo della ghiandola mammaria, concomitante spesso a febbre) e Functio laesa (alterazione della funzionalità dell’organo interessato, più raro nel caso della mammella). A questo aggiungiamo la presentazione cutanea a “peau d’orange” (pelle a buccia d’arancio), non sempre presente, ma indicativo di una stasi linfatica.
Si distinguono due tipi principali di mastite:
- Puerperali: Dovute essenzialmente alla penetrazione di batteri (agenti patogeni come Staphylococcus Aureus e altri gruppi di Streptococcus) tramite il capezzolo, a seguito della suzione del neonato che può determinare la formazione di ragadi e ulcere (un portale infettivo).
- Non puerperali: Sono tutte quelle affezioni infiammatorie a carico del seno non comprese nel periodo dell’allattamento. La penetrazione del patogeno può avvenire in modo simile tramite il capezzolo (gli episodi mastitici sono più frequenti nelle donne con capezzolo introflesso) o in modo diverso, tramite per esempio anomalie genetiche dello sbocco dei dotti galattofori nel capezzolo, ad ectasia periduttale con ristagno di secrezioni, tramite ferite chirurgiche recenti (con o senza la presenza di presidi protesici). Anche in questo contesto, le scarse condizioni igieniche sono un fattore scatenante (agenti patogeni Staphylococcus Aureus, gli enterococchi e gli anaerobi). Un’altra causa di mastite non puerperale ma senza presenza batterica (asettica) è quella radio-indotta durante radioterapia (radiodermite) per tumore mammario.
Un discorso a parte merita la mastite carcinomatosa, una vera e propria infiammazione della ghiandola mammaria, comprensiva di tutto il corteo sintomatologico (può anche presentarsi in assenza di dolore) che è l’epifenomeno di un tumore mammario maligno in stadio avanzato. Questa forma richiede una diagnosi e un trattamento molto specifici.
Mai come nel contesto delle mastiti assume un valore fondamentale l’esame microbiologico del siero/latte/pus (se presente) intramammario e la conseguente impostazione della terapia antibiotica mirata in base all’antibiogramma (se positivo) che valuta il miglior antibiotico sensibile al patogeno rilevato alla minore dose di somministrazione possibile. Nella diagnosi, oltre al suddetto esame microbiologico, risultano di primaria utilità la conferma ecografica dell’affezione mastitica (ispessimento marcato del sottocute) con eventuale riscontro di formazioni ascessuali, l’iperpiressia (febbre) e l’eventuale necessità di eseguire un esame bioptico a tutto spessore (cute e sottocute) della mammella “arrossata” (indispensabile per la diagnosi della mastite carcinomatosa). Come già menzionato, la mastite non è una controindicazione all'allattamento, e spesso l'allattamento continuato aiuta a svuotare il seno e risolvere l'infiammazione.
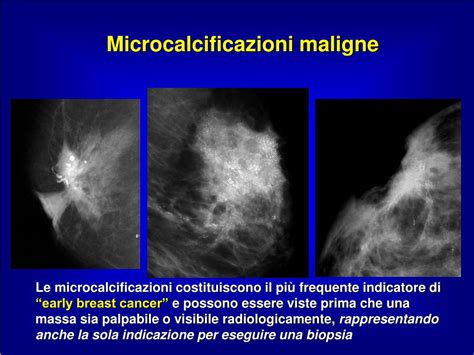
g. Le Calcificazioni Mammarie: Un Reperto Radiologico Fisiologico
Le calcificazioni mammarie sono esclusivamente un riscontro radiologico e fanno parte di un normale processo fisiologico che avviene all’interno della ghiandola mammaria. Sono piccoli sali di calcio che si solidificano e si depositano all’interno della mammella. Non danno in genere alcun tipo di fastidio o sintomo.
Per quanto riguarda la diagnosi, i depositi di minori dimensioni (micro-calcificazioni) sono visibili esclusivamente in mammografia, invece quelli più grandi (macro-calcificazioni) si vedono anche in ecografia. Le macro-calcificazioni, benigne nella quasi totalità dei casi (spesso definite distrofiche dal radiologo), si formano su noduli preesistenti, quali cisti, fibroadenomi e papillomi (lesioni benigne!). Queste macro-calcificazioni sono generalmente considerate non preoccupanti.
Le micro-calcificazioni sono anch’esse un processo fisiologico del parenchima della ghiandola, ma in bassa percentuale dei casi possono anche rappresentare lo spettro di una neoplasia maligna sottostante, che il più delle volte si tratta di una lesione tumorale "in situ" (una neoplasia maligna in fase iniziale, incapace biologicamente di dare metastasi sistemiche). Infatti, il radiologo quando esegue una mammografia deve distinguere tra micro-calcificazioni "buone" e "sospette", ciò avviene valutandone la forma, la densità, il numero, la distribuzione e la localizzazione (per esempio, una localizzazione all’interno dei dotti galattofori è di maggiore rischio rispetto a quella all’interno di un lobulo mammario). Le micro-calcificazioni sono "sospette" quando hanno una forma tipica: a forma di granuli (granulari), a bastoncello (bastoncellari), come piccoli segmenti (lineari). Un’altra caratteristica sospetta è la luminosità delle micro-calcificazioni; infatti, più sono brillanti, più si può sospettare una maggiore pericolosità. Questo richiede ulteriori approfondimenti diagnostici per escludere la malignità.
L'Ipoplasia Glandolare Mammaria (IGT) e la Produzione di Latte Insufficiente
La produzione insufficiente di latte è una delle maggiori preoccupazioni per molte madri. Mentre la stragrande maggioranza dei problemi di produzione di latte può essere risolta affrontando le problematiche legate alla gestione dell'allattamento, ci sono alcune persone per le quali produrre latte a sufficienza per nutrire i propri bambini è difficile o impossibile. L'insufficiente allattamento primario può essere dovuto a una varietà di fattori, tra cui precedenti interventi chirurgici al torace o al seno che recidono nervi o dotti cruciali; complicazioni ormonali, come quelle che accompagnano la sindrome dell'ovaio policistico o anomalie della tiroide; e una condizione in cui il tessuto mammario semplicemente non si è sviluppato durante l'adolescenza.
Chiamata deformità mammaria tubulare (o tuberosa) nella letteratura di chirurgia plastica, l'ipoplasia della ghiandola mammaria (detta anche tessuto ghiandolare insufficiente o IGT) era precedentemente considerata una semplice questione estetica. Le correzioni hanno affrontato l'aspetto del seno di una donna, con scarsa attenzione alla sua funzione.
L'insufficiente allattamento può essere classificato in tre categorie (Morton, 1994): preghiandolare, ghiandolare e postghiandolare.
Cause dell'Insufficienza di Lattazione
Cause preghiandolari: Una causa preghiandolare di scarsa o assente produzione di latte è direttamente correlata a problemi ormonali come la ritenzione placentare o la tiroidite postpartum. Conoscere il proprio corpo e la propria salute, porre domande su eventuali farmaci o comportamenti raccomandati dal medico durante il periodo preconcezionale e raggiungere un indice di massa corporea (BMI) sano prima di rimanere incinta può aiutare a normalizzare i livelli ormonali, il che può a sua volta influire sulla capacità di produzione del latte. Alcune madri con ipoplasia/IGT segnalano un difetto della fase luteale, ovvero una condizione ciclica di livelli di progesterone inferiori alla norma, anche in presenza di ovulazione. È caratterizzato da temperature basali post-ovulatorie che non aumentano significativamente e possono anche causare spotting premestruale. Questi casi di irregolarità endocrine sono particolarmente importanti da affrontare, perché i problemi ormonali che hanno interrotto lo sviluppo del tessuto ghiandolare potrebbero anche impedire al tessuto preposto alla produzione di latte presente di svolgere la sua funzione. Normalizzare queste irregolarità ormonali può aiutare a massimizzare le prestazioni del tessuto ghiandolare presente; questo è il motivo per cui alcuni farmaci ed erbe possono avere l'effetto di aumentare la produzione di latte.
Cause ghiandolari: Le cause ghiandolari di scarsa o assente produzione di latte possono includere precedenti interventi chirurgici al seno o l'ipoplasia/IGT. I seni ipoplastici possono essere piccoli o grandi. Sono la forma, la posizione e l'asimmetria del seno a indicare ipoplasia, non necessariamente le dimensioni. Sebbene un'ampia percentuale di madri con IGT abbia avvertito che il proprio seno era "diverso" o che "qualcosa non andava" durante l'adolescenza, di solito è solo durante la gravidanza, quando il seno cambia poco o per niente, o dopo il parto, quando non produce abbastanza latte per il bambino, che una madre si rende conto di avere tessuto ghiandolare insufficiente. Un'eccezione potrebbe essere rappresentata da una mastoplastica additiva effettuata o sottoposta a intervento chirurgico in età precoce. È importante considerare che alcune madri con i parametri fisici sopra indicati non hanno problemi a produrre una produzione di latte completa e normale dopo il parto. Tuttavia, una valutazione prenatale del seno che riveli caratteristiche fisiche compatibili con ipoplasia/IGT dovrebbe indurre a prestare maggiore attenzione per avviare l'allattamento al seno nel miglior modo possibile. Non si può mai sottolineare abbastanza che, se si sospetta un'insufficienza di allattamento di natura ghiandolare, i fattori pre- e post-ghiandolari devono essere considerati ed esclusi correttamente. Può essere frustrante per una madre che soffre effettivamente di ipoplasia/IGT sentirsi chiedere ripetutamente: "Hai provato X o Y?", poiché ogni operatore sanitario benintenzionato cerca di escludere cause di scarsa produzione di latte, che sono molto più comuni. Esistono prove (Rudel, Fenton, Ackerman, Euling e Makris, 2011) a supporto di una teoria secondo cui l'esposizione di una donna ad alti livelli di alcuni contaminanti ambientali, in particolare diossina e altri interferenti endocrini, prima della nascita può esporla al rischio di una crescita insufficiente del seno durante l'adolescenza e la gravidanza. In alcuni casi, il seno di una ragazza può crescere durante la pubertà, ma forse tale crescita è asimmetrica (irregolare) oppure il seno è grande e appare normale, ma si sviluppa solo tessuto adiposo, non tessuto ghiandolare. Spesso, l'insufficiente allattamento ghiandolare è accompagnata da uno o più fattori preghiandolari e postghiandolari.
Cause postghiandolari: Le cause postghiandolari di insufficiente produzione di latte sono quelle situazioni che si verificano dopo la nascita del bambino e che innescano un "cattivo inizio" dell'allattamento al seno, come un bambino che non riesce a trasferire correttamente il latte al seno (per qualsiasi motivo) o una cattiva gestione dell'allattamento, come poppate programmate o una separazione prolungata tra madre e bambino.

Gestione dell'Allattamento con IGT: Strategie e Supporto
La consapevolezza che il proprio corpo non produrrà ciò di cui il bambino ha bisogno per crescere sano può essere devastante per la madre che considerava l'allattamento al seno una parte vitale della sua esperienza materna, o per la madre preoccupata dai rischi derivanti dal non fornire latte materno al suo bambino. Fortunatamente, esistono modi per preservare alcuni aspetti della relazione di allattamento.
Ancora una volta, è fondamentale escludere tutte le altre potenziali cause di difficoltà nell'allattamento, perché qualsiasi misura adottata da una madre per massimizzare e aumentare la produzione di latte sarà meno efficace se sono in gioco altri fattori, come una cattiva gestione dell'allattamento o l'incapacità del bambino di trasferire efficacemente il latte. È inoltre fondamentale entrare in contatto con altre madri che allattano e familiarizzare con il comportamento di un bambino allattato al seno normalmente. Le madri che producono latte in abbondanza temono che i loro bambini non ne ricevano abbastanza quando sono irrequieti, se si nutrono spesso o se non dormono a lungo. Questi aspetti del normale comportamento del neonato possono essere particolarmente destabilizzanti per una madre con IGT, ma una buona comprensione di cosa significhi "normalità" e come si comporti può facilitare il processo di recupero della fiducia nel proprio istinto riguardo a ciò di cui il bambino ha bisogno.
Alcune madri con ipoplasia/IGT sono in grado di offrire tutte le poppate al seno, indipendentemente dalla quantità di latte effettivamente prodotta, utilizzando un apposito strumento per l'integrazione al seno. Questo strumento consiste in un piccolo tubicino fissato con nastro adesivo accanto o sotto il capezzolo materno; il tubicino è collegato a un contenitore che contiene l'integrazione, che può essere il latte materno stesso, il latte di una donatrice o il latte artificiale. Altre madri scoprono di essere in grado di allattare al seno e di fornire la maggior parte di ciò di cui i loro bambini hanno bisogno, magari con il supporto di erbe o farmaci galattogoghi (che producono latte), e di dover offrire l'integrazione solo una o due volte al giorno, al seno o tramite biberon. Il tuo bambino potrebbe essere più felice se gli offri 30 ml di latte al biberon, poi lo attacchi al seno una volta che la sua fame è diminuita, lasciandolo finire al seno.
Alcune madri con ipoplasia/IGT scoprono che il loro latte non necessita di ulteriore latte donato o di integrazione di latte artificiale verso la metà del primo anno, quando i loro bambini hanno dimostrato di essere pronti per alcuni alimenti solidi. A seconda dell'aumento di peso del bambino e delle esigenze di integrazione, alimenti ricchi di nutrienti possono fornire un nutrimento adeguato insieme al latte che sei in grado di produrre (ad esempio, 30 g di latte artificiale forniscono 20 calorie; 30 g di avocado maturo schiacciato forniscono 50 calorie; banana e patata dolce contengono 25 calorie ciascuna per 30 g).
L'importante è concederti la libertà di elaborare il lutto per la perdita del rapporto di allattamento che pensavi di avere. In questo processo, identifica quali aspetti dell'allattamento al seno del tuo bambino eri più entusiasta di sperimentare e cerca l'aiuto di un consulente IBCLC con esperienza nel supporto alle madri con bassa produzione di latte o IGT. Aiuta il tuo consulente IBCLC ad aiutarti: vuoi imparare a tirare il latte e a darlo con il biberon quanto più latte riesci a produrre? Il dispositivo per l'allattamento al seno appena arrivato ti confonde e hai bisogno di aiuto per iniziare? Forse l'idea di affidarti a donatrici di latte ti attrae, ma desideri maggiori informazioni prima di esplorare questa opzione. Parla con il tuo consulente IBCLC di quanto sei disposta a fare e del tuo livello di comfort nella tua situazione. Se conosce i tuoi obiettivi, può aiutarti a elaborare un piano di assistenza adatto alle tue esigenze e al tuo stile di vita.
Patologia mammaria benigna
tags: #allattamento #iperplasia #lobulare