Il percorso della gravidanza, seppur intriso di attesa e speranza, può talvolta presentare sfide inattese, tra cui la gravidanza extrauterina (GEU) e il suo esito spontaneo, l'aborto tubarico. Queste condizioni rappresentano una delle più delicate complicanze della gestazione, richiedendo un'attenta diagnosi e una gestione tempestiva. In Italia, le esperienze delle donne che affrontano queste situazioni sono spesso segnate da un misto di incertezza medica, dolore fisico ed emotivo, e la necessità di navigare tra diverse opzioni diagnostiche e terapeutiche.
Comprendere la Gravidanza Extrauterina e l'Aborto Tubarico
Una gravidanza extrauterina avviene quando l’embrione si impianta fuori dall’utero. Nella stragrande maggioranza dei casi, l'impianto anomalo si verifica in una delle tube di Falloppio, ma può raramente accadere anche in altre sedi come l'ovaio, la cervice uterina o la cavità addominale. Sin dal momento in cui l’ovulo fecondato si impianta, ha bisogno naturalmente di un ambiente adatto alla sua crescita e al suo nutrimento. Le tube di Falloppio, tuttavia, non sono strutturalmente predisposte ad accogliere e sostenere lo sviluppo embrionale per un periodo prolungato. E quando l’impianto avviene nelle tube ne invade i vasi sanguigni e ne dilata le pareti, portando a una situazione di crescente rischio per la salute della donna.
La gravità della condizione risiede nel fatto che, se la diagnosi di gravidanza extrauterina non avviene precocemente, l’embrione si sviluppa e cresce nella tuba fino a romperla. Questo evento catastrofico può causare una grave emorragia interna, mettendo a repentaglio la vita della paziente. In questi casi la donna è interessata da forti dolori addominali acuti, spesso localizzati su un lato, emorragie vaginali atipiche e altri sintomi di malessere generale, come vertigini, debolezza e talvolta svenimento.
L'aborto tubarico rappresenta una delle risoluzioni spontanee di una gravidanza extrauterina. In questa circostanza, l'embrione, non potendo proseguire il suo sviluppo nella tuba, si stacca dalla parete e viene espulso, di solito attraverso l'estremità fimbriata della tuba stessa, che si apre verso la cavità addominale. Questo processo può accompagnarsi a un'emorragia all'interno dell'addome, anche se di solito meno grave rispetto alla rottura tubarica. In entrambe le situazioni l’ovulo che si è staccato può restare nella tuba circondato da un coagulo di sangue o essere espulso in cavità peritoneale. Lo scenario che l’ecografia restituisce è quello di un utero vuoto in cui non sono visibili né la camera gestazionale né l’eventuale coagulo di sangue che non è stato ancora espulso. Questo quadro ecografico, unito ai sintomi e all'andamento dei livelli ormonali, è fondamentale per la diagnosi.

Diagnosi e Gestione Iniziale: Dalla Sospetta GEU alla Conferma dell'Aborto Tubarico
Il percorso diagnostico di una gravidanza extrauterina, e del successivo aborto tubarico, è spesso caratterizzato da incertezza e monitoraggio costante. Le donne che si trovano ad affrontare questa situazione descrivono spesso un'iniziale fase di sospetto, seguita da esami e decisioni mediche complesse. Ad esempio, una paziente ha raccontato: "Mesi fa mi hanno ricoverato per un intervento di laparoscopia. Diagnosi di entrata: sospetta gravidanza extrauterina. Ma dopo la visita mi dissero che l'intervento non era necessario in quanto era già in atto un aborto tubarico." Questa esperienza evidenzia come la diagnosi possa evolvere rapidamente, passando da un'iniziale indicazione chirurgica a una gestione più conservativa, una volta che la natura della complicanza - in questo caso un aborto tubarico spontaneo - viene chiarita.
Il processo diagnostico si basa su una combinazione di fattori: i sintomi riferiti dalla paziente, l'esame obiettivo, l'ecografia transvaginale e il dosaggio seriale delle beta-hCG (gonadotropina corionica umana). L'ecografia è cruciale per visualizzare l'utero vuoto in presenza di un test di gravidanza positivo e per tentare di localizzare la gravidanza al di fuori della cavità uterina. Tuttavia, l'embrione nelle fasi iniziali può essere troppo piccolo per essere rilevato, rendendo il monitoraggio delle beta-hCG fondamentale.
La gestione di una gravidanza extrauterina può variare da un'osservazione attenta (gestione conservativa o "expectant management") a trattamenti farmacologici o interventi chirurgici. La scelta dipende da diversi fattori, tra cui la stabilità clinica della paziente, i livelli di beta-hCG, la dimensione della massa tubarica, la presenza di attività cardiaca embrionale e, non meno importante, il desiderio della donna di preservare la fertilità futura. Se la paziente è stabile, i livelli di beta-hCG sono bassi e in diminuzione, e l'ecografia non mostra segni di rottura, è possibile optare per la gestione conservativa, come nel caso di aborto tubarico in atto. Tuttavia, il rischio di una rottura o di un'emorragia persistente richiede un'attenta vigilanza. Una donna ha riferito: "Al primo dolore intenso devo andare in ospedale," sottolineando l'importanza di non sottovalutare sintomi come un dolore addominale improvviso e acuto, che può indicare una complicanza grave e richiedere un intervento medico urgente.
IVI - Gravidanza: cosa accade in 9 mesi?
Il Ruolo Cruciale delle Beta-hCG nel Monitoraggio
Le beta-hCG, l'ormone della gravidanza, rivestono un ruolo di primaria importanza nella diagnosi e nel monitoraggio delle gravidanze extrauterine e degli aborti tubarici. In una gravidanza intrauterina normale, i livelli di beta-hCG raddoppiano tipicamente ogni 48-72 ore nelle prime settimane. Tuttavia, in una gravidanza extrauterina, l'andamento di questo ormone è spesso atipico, presentando un incremento più lento, un plateau (livelli che rimangono stabili) o una diminuzione.
Le esperienze delle donne evidenziano la complessità dell'interpretazione di questi valori. Una paziente ha condiviso la sua esperienza: "Le mie beta all'inizio sono salite bene, erano intorno a 200 e poi 600 (mi pare, è passato tanto tempo). Poi ho avuto perdite e dolori, al pronto soccorso non hanno visto niente in utero e mi hanno ricoverata per sospetta extrauterina, da allora le beta sono diventate ballerine, salivano e scendevano…" Questa descrizione di beta "ballerine" è comune nelle GEU che non si risolvono spontaneamente o richiedono un intervento. I livelli possono oscillare, rendendo difficile prevedere l'esito. Un'altra donna ha riportato: "Entrambi i ginecologi da cui sono andata mi hanno detto che, anche se non si può sapere, di solito l'aborto tubarico si presenta con beta più alte, anche se a questo punto e già dalla prima biochimica, mi viene da pensare che io non abbia mai avuto una gravidanza normale, ma sempre extrauterine." Questo indica una percezione che livelli iniziali più elevati possano essere associati all'aborto tubarico, sebbene le esperienze possano variare ampiamente.
Non sempre i livelli di beta-hCG sono elevati. Un'altra testimonianza rivela: "Prime beta a 5 settimana 270 dopo due giorni 240. La ginecologa mi dice che anche questa volta è una biochimica..troppo basse,ma il mio sesto senso mi dice che questa volta c'è qualcosa di peggio di una biochimica. Aspetto l'arrivo dell aborto ma ho solo perdite marroni..per una settimana. Rifaccio le beta.. 290 dopo due giorni 340..si sospetta una extrauterina." Questo esempio mostra come beta inizialmente basse possano comunque evolvere verso una sospetta GEU, evidenziando che l'andamento è più significativo del singolo valore. Il monitoraggio diventa quindi un'arma diagnostica e di controllo fondamentale. "Beta a 580 mi preparano dicendomi che se le beta salivano mi avrebbero operata e asportato la tuba… nei giorni successivi le beta diminuiscono a 340 e mi dimettono con diagnosi di aborto tubarico dx." Qui la discesa delle beta ha evitato un intervento chirurgico.
Tuttavia, il processo di azzeramento delle beta può essere lungo e angosciante: "Dopo una settimana beta a 290 e per una settimana restano tali..non vi dico la paura, il non sapere cosa stava accadendo dentro di me…" Un'altra donna ha descritto una situazione di beta che scendono lentamente: "Il 29 Aprile mi sono recata al pronto soccorso per delle perdite che avevo da 8 giorni. Dopo 48 ore rifaccio le b-hcg ed erano 570. Quindi mi hanno lasciato andare a casa. Sono ritornata di nuovo al pronto soccorso dopo 4 giorni ed erano diventate 470, ritorno di nuovo dopo 4 giorni ed erano 273. Mi hanno lasciato di nuovo appuntamento dopo 4 giorni. Ritorno di nuovo e le B-hcg erano 237." Questo andamento decrescente, ma lento, è tipico di un aborto tubarico in risoluzione spontanea o incompleta, che può richiedere un intervento medico per accelerare la diminuzione. Il monitoraggio delle beta-hCG è quindi non solo diagnostico ma anche terapeutico, guidando le decisioni sulla necessità di ulteriori trattamenti.

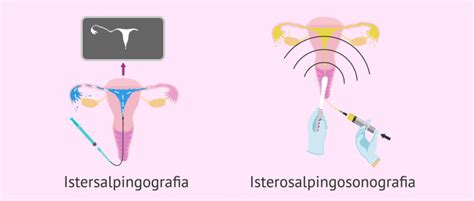
Isterosalpingografia: Un Esame Diagnostico Controverso dopo l'Aborto Tubarico
Una delle questioni che spesso genera confusione e dibattito tra i professionisti e le pazienti è l'opportunità di eseguire un'isterosalpingografia (ISG) dopo un aborto tubarico. L’isterosalpingografia è un esame diagnostico di tipo radiologico, che permette di vedere se le tube sono o meno pervie. Questo esame consiste nell'introduzione di un mezzo di contrasto attraverso la cervice uterina che riempie l'utero e le tube, permettendo di visualizzarne la forma e la pervietà tramite radiografie.
La confusione tra le pazienti è palpabile, come testimonia questa domanda: "Prima di essere dimessa mi dissero di effettuare l'isterosalpingografia, mentre un altro ginecologo mi sconsigliò di fare questo intervento, in quanto non si può intervenire sulla tuba. Sono molto confusa: se in ospedale hanno ritenuto di non dover intervenire con la laparoscopia, perché mi è stata poi consigliata la isterosalpingografia?" Questa discordanza di pareri riflette una realtà clinica in cui la decisione sull'ISG non è sempre univoca.
Gli esperti sottolineano che "Se sia utile o meno fare una isterosalpingografia dopo un aborto tubarico è tutto da discutere, e potrebbe essere in relazione con quanto eventualmente osservato dagli esami condotti durante il ricovero (es. ecografia) o raccolti attraverso l'anamnesi." Questo significa che la decisione deve essere individualizzata, basandosi su un quadro clinico completo. È importante comprendere che "Questo esame non serve a scongiurare il ripetersi di una possibile gravidanza extrauterina." La sua utilità è principalmente diagnostica, non preventiva.
Da un lato, è vero che "Che eventuali interventi sulle tube siano difficili da eseguire, questo è vero," e la chirurgia per ripristinare la funzionalità tubarica è complessa e spesso con risultati limitati. Tuttavia, "d’altro lato ci potrebbe essere il desiderio o il bisogno di conoscere il proprio stato anatomico-funzionale." Per le donne che desiderano una futura gravidanza, sapere se la tuba interessata dall'aborto tubarico è ancora pervia o meno può influenzare le decisioni sulla pianificazione familiare. "Per conoscere le condizioni della tuba in cui si è avviata la gravidanza occorre effettuare una salpingografia, grazie a cui diventa possibile chiarire la situazione in modo oggettivo."
Un ulteriore aspetto interessante è la possibilità terapeutica intrinseca dell'esame stesso: "in alcuni casi potrebbe persino capitare che una tuba semi-occlusa, venga riaperta per via della pressione del mezzo di contrasto utilizzato nel corso dell'esame." Questa eventualità, seppur non garantita, aggiunge un potenziale beneficio alla procedura diagnostica. Tuttavia, le pazienti sono spesso consapevoli dei limiti: "In ogni caso a fine luglio farò l'isterosonosalpingografia anche se so che non sempre tuba aperta significa tuba funzionante." Questo punto è cruciale: la pervietà meccanica non garantisce una funzionalità ottimale, poiché la tuba potrebbe aver subito danni alla sua mucosa o ai suoi meccanismi di trasporto, compromettendo la capacità di catturare e veicolare l'ovulo.
Opzioni Terapeutiche: Farmaci e Chirurgia nella Gestione della GEU
Quando una gravidanza extrauterina non si risolve spontaneamente con un aborto tubarico completo, o quando c'è un rischio significativo di complicanze, si rende necessario un intervento medico. Le opzioni terapeutiche principali sono il trattamento farmacologico con Methotrexate o l'intervento chirurgico.
Il Methotrexate è un farmaco che agisce inibendo la crescita cellulare, ed è quindi efficace nel "distruggere le cellule in crescita, e quindi l'embrione che si trova nella tuba." Viene utilizzato principalmente quando la gravidanza extrauterina è diagnosticata precocemente, la paziente è stabile emodinamicamente, i livelli di beta-hCG non sono eccessivamente elevati e non ci sono segni di rottura tubarica. Una donna ha raccontato di aver ricevuto "il methotrexate che è il farmaco che distrugge le cellule in crescita, e quindi l'embrione che si trova nella tuba. Lo usano al posto della rimozione della tuba se non ci sono sintomi, ma in realtà significa lasciare in sede una tuba sicuramente non funzionante, che potrebbe essere sede di ulteriori geu." Questa affermazione riflette una preoccupazione comune: sebbene il farmaco eviti l'intervento chirurgico immediato, potrebbe non ripristinare completamente la funzionalità della tuba e potenzialmente aumentare il rischio di recidive. Una paziente, dopo aver subito questo trattamento, ha espresso un ripensamento significativo: "Tornassi indietro preferirei togliere la tuba." Questa prospettiva evidenzia il dilemma tra una soluzione meno invasiva ma potenzialmente a lungo termine più problematica, e un intervento più drastico ma risolutivo.
L'intervento chirurgico è l'opzione preferita in situazioni di emergenza, come la rottura tubarica con emorragia interna, o quando il trattamento farmacologico non è appropriato o non ha successo. La chirurgia può essere eseguita tramite laparoscopia (tecnica minimamente invasiva) o, in rari casi di grave emergenza, tramite laparotomia (intervento a cielo aperto). L'obiettivo chirurgico può essere la salpingectomia (rimozione dell'intera tuba interessata) o la salpingostomia (rimozione dell'embrione preservando la tuba, una procedura più complessa e con maggiore rischio di residui trofoblastici o recidiva). Una donna ha descritto la sua drammatica esperienza: "La prima con asportazione della tuba in urgenza, la seconda trattata con il metrotraxate." Un'altra ha menzionato il trauma di essere stata "operata in emoperitoneo durante la notte," sottolineando la rapidità e la gravità che queste situazioni possono assumere.
Le decisioni sul trattamento sono complesse e spesso cariche di ansia per le pazienti. Il dilemma della paziente che ha ricevuto l'offerta del Methotrexate, ma ha espresso esitazione - "La dottoressa mi ha detto che dovevo ritornare dopo 48 ore per rifare le B-hcg e se non fossero di nuovo scese in modo drastico dovevano farmi una iniezione per abbassarmi le beta. È capitato a qualcuna la stessa cosa come la mia? Cosa avete fatto? Io la iniezione non lo voglio fare." - illustra la difficoltà di accettare un trattamento che, sebbene medico, può avere effetti collaterali e preoccupazioni riguardo alla sua efficacia e al suo impatto futuro sulla salute riproduttiva.

Vivere l'Aborto Tubarico: Il Percorso Emotivo e Psicologico
L'esperienza di una gravidanza extrauterina e di un aborto tubarico non si limita agli aspetti fisici e medici; essa comporta un profondo impatto emotivo e psicologico che le donne spesso faticano a elaborare. È un'esperienza di perdita che si aggiunge alla paura per la propria salute, e che può lasciare cicatrici durature. "Non è piacevole stare qui a raccontare quello che mi è accaduto recentemente," ha esordito una donna, evidenziando il dolore nel rivivere un evento così traumatico.
Il momento della diagnosi è spesso vissuto con sgomento. L'attesa speranzosa della visita si scontra con una realtà brutale: "non appena il ginecologo ha appoggiato la sonda ecografica sulla mia pancia mi ha dato la sentenza: “Qui non c’è niente“. Niente battito, niente embrione, niente di niente." La scomparsa improvvisa di una gravidanza desiderata, in un contesto di emergenza medica, è un doppio shock. Le donne spesso si trovano a confrontarsi con l'invidia e il dolore di vedere altre future mamme serene, come testimoniato da una paziente: "L’ho invidiata tantissimo. Così come ho invidiato le mamme che ho incontrato in ospedale. Ero in fila per sapere se stavo abortendo e di fianco a me c’erano solo donne che parlavano di b-test e di esami da fare in gravidanza. A loro era andata bene." Questa sensazione di ingiustizia e isolamento è comune.
Il recupero fisico può essere doloroso e prolungato, ma il recupero emotivo richiede ancora più tempo e supporto. "Il tragitto dall ospedale a casa ho sofferto come un cane..dolori tremendi. I giorni passano tra perdite rosso vivo e tristezza." A questo si aggiunge l'ansia e il timore costante che qualcosa non vada, specialmente quando il quadro clinico non è chiaro o il recupero è lento. Una donna ha descritto un episodio di panico: "il non sapere cosa stava accadendo dentro di me..inizio a leggere esperienze ed andare in panico tanto che una mattina mi sveglio con dolore alle clavicole e vertigini. Mi sento spacciata..mi Sarà esplosa una tuba..e invece grazie alla mia insegnante di yoga capisco che è dovuto solo all'ansia." Questo dimostra come lo stress psicologico possa manifestarsi anche con sintomi fisici, e l'importanza di riconoscere e gestire l'ansia.
Nonostante il dolore, alcune donne trovano la forza per trasformare l'esperienza in un momento di crescita personale. "Ho voluto raccontare la mia storia… perché credo che anche dal brutto possa sempre nascere qualcosa di bello. Per esempio ho capito che sono forte, che posso superare tante difficoltà e che nulla può essere dato per scontato." Il sostegno familiare è fondamentale in questo processo, sebbene non sempre allevi completamente la sofferenza: "Ho una famiglia bellissima che mi sta aiutando tanto, anche se non è semplice. Non riesco a vedere le donne incinte, non ce la faccio. So che non è colpa di nessuno, ma è così."
Un aspetto cruciale sottolineato dalle donne è l'importanza di rompere il silenzio su queste esperienze. "L’aborto non deve essere un tabù: non si deve nascondere, non ci si può vergognare." Parlarne apertamente aiuta a normalizzare una condizione che, seppur dolorosa, è relativamente comune, e a far sentire meno sole le donne che la vivono. Condividere le proprie storie può offrire conforto e supporto, creando una rete di solidarietà essenziale per l'elaborazione del lutto e per guardare al futuro con rinnovata speranza.

Implicazioni per la Fertilità Futura e Preoccupazioni Comuni
Una delle preoccupazioni più immediate e angoscianti per le donne che hanno vissuto un aborto tubarico o una gravidanza extrauterina è l'impatto sulla loro fertilità futura. La paura che la tuba danneggiata o rimossa possa precludere future gravidanze è molto reale. Una paziente ha espresso vividamente questa ansia: "Adesso mi sento disperata perché non so se la mia tuba in cui vi è stata la GEU è funzionante o meno. C'è chi dice di riprovarci tranquillamente ma io ovulo da 1 anno sempre dal lato sinistro dove la tuba dovrebbe essere danneggiata (ovulazione accertata ecograficamente ogni mese lato sinistro). Ho molta paura che ricapitino la GEU e ho molta paura di non restare incinta perché chiusa." Questa testimonianza mette in luce il timore persistente e la difficoltà di accettare che anche con un'ovulazione regolare, la funzionalità tubarica possa essere compromessa.
La rimozione di una tuba, come nel caso di chi è stata "poliabortiva e mi è stata rimossa la tuba destra a dicembre 2019," riduce certamente le possibilità di concepimento spontaneo, ma non le annulla. La tuba rimanente, se sana, può compensare parzialmente, e l'ovaio opposto può comunque rilasciare ovuli che possono essere captati dalla tuba superstite. Tuttavia, permane la consapevolezza che "non sempre tuba aperta significa tuba funzionante." Le tube possono essere aperte ma presentare danni microscopici alle ciglia o alla muscolatura liscia, impedendo il corretto trasporto dell'ovulo o dell'embrione.
Esistono diverse misconcezioni comuni riguardo alla funzionalità tubarica e alla fertilità che necessitano di essere chiarite:
- Ovulazione con tube chiuse o rimosse: "Anche dopo la chiusura delle tube l'ovulazione continua a verificarsi regolarmente, ma ovviamente l'ovocita espulso va altrove." L'ovulazione è un processo ovarico e non viene influenzata direttamente dalla condizione delle tube. L'ovaio continuerà a rilasciare ovuli anche in assenza o chiusura delle tube.
- Legatura delle tube e gravidanza: "L'intervento di sterilizzazione che prevede la legatura delle tube non interferisce con l'ovulazione e con i fenomeni a essa correlati." Questo significa che gli ormoni continuano a essere prodotti e il ciclo mestruale rimane regolare. Tuttavia, "Nell'1 per 1000 dei casi è possibile che, nonostante la legatura tubarica, si possa realizzare un concepimento per cui, in caso di amenorrea, è opportuno effettuare un test di gravidanza (anche se solo per puro scrupolo)." Questo sottolinea che nessun metodo contraccettivo è efficace al 100%.
- Chiusura delle tube e ciclo mestruale: "La regolarità del ciclo mensile dipende dalle ovaie e non dalla condizione delle tube. La loro chiusura non comporta dunque cambiamenti delle caratteristiche delle mestruazioni." Le mestruazioni sono il risultato dell'interazione ormonale tra cervello e ovaie; le tube non hanno un ruolo nella loro regolarità.
Quando le tube non sono in condizioni tali da permettere a una gravidanza di avviarsi, o se il rischio di recidiva di GEU è troppo alto, "la soluzione può essere il ricorso alla fecondazione in vitro." Le tecniche di riproduzione assistita (ART) offrono una valida alternativa per molte coppie che altrimenti non riuscirebbero a concepire.
Infine, alcuni esami, come il dosaggio dell'ormone anti-Mülleriano (AMH), possono generare ulteriore confusione. Una paziente ha menzionato: "A peggiorare la situazione si è messo anche un valore amh di 0.88. Cosa ne pensa? non so perché le abbiano fatto dosare l'ormone anti-mulleriano ma viste le tre gravidanze nell'ultimo anno, direi di tenerlo poco in considerazione." Il valore AMH indica la riserva ovarica, non la funzionalità tubarica. Sebbene un AMH basso possa indicare una ridotta riserva ovarica, la capacità di ovulare e concepire spontaneamente non è preclusa, soprattutto se si sono avute gravidanze recenti. Pertanto, è fondamentale interpretare ogni esame nel contesto clinico specifico e non lasciarsi sopraffare da singoli valori isolati.
IVI - Gravidanza: cosa accade in 9 mesi?
Il Collegamento con l'Endometriosi e Altri Fattori di Rischio
L'esperienza di una gravidanza extrauterina o di un aborto tubarico spinge spesso le donne a interrogarsi sulle possibili cause e sui fattori di rischio sottostanti. Tra questi, l'endometriosi emerge come una condizione frequentemente associata. Una donna che ha affrontato più GEU ha esplicitamente dichiarato: "Io purtroppo ho l'endometriosi e tutti i gine sono concordi nel dire che è un "regalino" dell'endo." L'endometriosi è una malattia cronica in cui tessuto simile all'endometrio, che normalmente riveste l'interno dell'utero, si sviluppa al di fuori di esso. Quando questo tessuto si impianta sulle tube, può alterarne la struttura e la funzionalità, compromettendo il movimento delle ciglia e causando aderenze che ostacolano il passaggio dell'ovulo o dell'embrione, aumentando così il rischio di impianto extrauterino.
La diagnosi di endometriosi può essere complessa e spesso richiede anni. Molte donne si interrogano se la loro condizione sia stata riconosciuta durante precedenti interventi o esami. Una paziente ha sollevato una domanda pertinente: "Anche io ho chiesto più volte se per caso soffrissi di endometriosi (cicli da ragazzina molto dolorosi, dopodiché ho preso la pillila per tantissimi anni) e mi chiedo spesso se durante la laparoscopia per la rimozione della tuba riescano a vedere chi soffre di endometriosi oppure no. A te come è stata diagnosticata? Con un eco in un centro specializzato, avevo una grossa cisti endometriosica all'ovaio sx." Questa osservazione è importante: sebbene la laparoscopia sia il gold standard per la diagnosi di endometriosi, la sua identificazione durante un intervento d'urgenza per GEU può dipendere dall'estensione della malattia e dall'attenzione specifica dell'operatore. Spesso, per una diagnosi accurata e completa, è necessario un consulto mirato. "Se hai questo dubbio, cerca un consulto presso centri specializzati in questa patologia!" è un consiglio prezioso, poiché l'endometriosi richiede una gestione specialistica per ottimizzare le possibilità di fertilità e migliorare la qualità della vita.
Altri fattori di rischio noti per la gravidanza extrauterina includono:
- Precedenti gravidanze extrauterine: chi ha avuto una GEU ha un rischio significativamente più elevato di averne un'altra.
- Infezioni pelviche: in particolare la malattia infiammatoria pelvica (PID), spesso causata da infezioni sessualmente trasmissibili, può danneggiare le tube e le loro ciglia.
- Chirurgia tubarica pregressa: interventi come la legatura tubarica o la chirurgia per ripristinare la pervietà delle tube possono aumentare il rischio.
- Fumo: il fumo può influenzare negativamente la motilità delle tube.
- Tecniche di riproduzione assistita (ART): sebbene aiutino molte coppie, possono leggermente aumentare il rischio di GEU, a causa delle manipolazioni degli embrioni e del loro trasferimento.
- Dispositivi intrauterini (IUD): se una gravidanza si verifica con un IUD in situ (evento raro), c'è una maggiore probabilità che sia extrauterina.
Comprendere questi fattori di rischio è fondamentale sia per i medici, nella valutazione delle pazienti e nella pianificazione della cura, sia per le donne, per essere più consapevoli della propria salute riproduttiva e per dialogare efficacemente con gli specialisti.
Il percorso attraverso una gravidanza extrauterina o un aborto tubarico è profondamente personale e spesso difficile. Le esperienze italiane qui riportate mostrano la varietà delle situazioni cliniche, la complessità delle decisioni mediche e l'intenso impatto emotivo. È fondamentale che le donne ricevano informazioni chiare, supporto medico ed emotivo adeguato, e che il dialogo su queste condizioni sia aperto e privo di tabù. Il parere degli specialisti ha uno scopo puramente informativo e non può in nessun caso sostituirsi alla visita specialistica o al rapporto diretto con il medico curante. La consulenza medica personalizzata rimane il pilastro fondamentale per una gestione efficace e un supporto completo.
tags: #aborto #tubarico #esperienze