La perdita di una gravidanza è un evento profondamente doloroso e purtroppo non raro, che coinvolge molte donne e i loro partner. Comprendere le cause, i sintomi e le opzioni di gestione dell'aborto spontaneo è fondamentale per affrontare questa esperienza con consapevolezza e ricevere il supporto necessario. In questa guida approfondita, esploreremo le diverse sfaccettature dell'aborto spontaneo, analizzando i suoi meccanismi, i fattori di rischio, i segnali d'allarme e le distinzioni da altre condizioni che possono presentare sintomi simili, come la gravidanza ectopica, nella quale la comparsa di vertigini assume un significato clinico specifico e di estrema importanza.
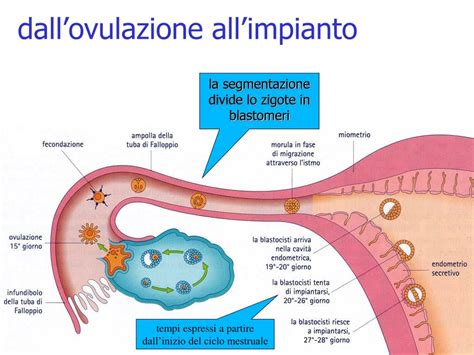
Che Cos'è l'Aborto Spontaneo e La Sua Prevalenza
L'aborto spontaneo è definito come l'interruzione involontaria di una gravidanza prima delle 20 settimane di gestazione. In altri termini, la perdita di un feto con un peso inferiore a 500 grammi è considerata un aborto spontaneo. Quando, invece, la perdita si verifica in uno stadio più avanzato della gestazione, si parla di morte fetale intrauterina. In Italia, si fa riferimento generalmente al periodo antecedente alla 22ª settimana, poiché da questa settimana in avanti i neonati possono essere assistiti e possibilmente salvati grazie ai progressi della medicina perinatale.
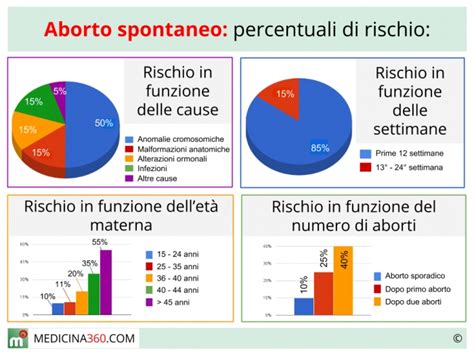
Gli aborti spontanei sono molto comuni, soprattutto nelle primissime fasi della gravidanza. Le statistiche indicano che si verifica un aborto spontaneo in circa il 10-15% delle gravidanze clinicamente accertate. Tuttavia, è importante notare che un numero ben maggiore di aborti non viene nemmeno riconosciuto, in quanto si verifica quando la donna non sa ancora di essere in stato interessante, e i sintomi possono essere confusi con una normale mestruazione ritardata o particolarmente abbondante. Si stima che circa un terzo dei concepimenti, siano essi noti o non noti, esiti in aborto spontaneo.
La maggior parte degli aborti spontanei, circa l’85%, si verifica nelle prime 12 settimane di gestazione. Questi sono spesso indicati come aborti spontanei precoci e costituiscono l’80% di tutti gli aborti spontanei. Il rimanente 15% avviene tra le 13 e le 20 settimane di gestazione, e sono classificati come aborti spontanei tardivi. È una realtà che gli aborti siano più frequenti nelle gravidanze ad alto rischio, in particolare se le donne non ricevono un’adeguata assistenza medica o se vi sono condizioni di salute preesistenti non correttamente gestite.
Tipi di Aborto Spontaneo: Una Classificazione Necessaria
Per comprendere meglio le sfumature della perdita gestazionale, i medici utilizzano diverse terminologie per classificare l'aborto spontaneo, ognuna delle quali descrive una situazione clinica specifica:
- Aborto Spontaneo: La definizione generale di perdita della gravidanza prima delle 20 settimane di gestazione.
- Aborto Spontaneo Precoce: Specificamente la perdita della gravidanza che avviene prima delle 12 settimane di gestazione, la forma più comune.
- Aborto Spontaneo Tardivo: Si riferisce alla perdita della gravidanza che si verifica tra le 12 e le 20 settimane di gestazione.
- Minaccia di Aborto: Questa condizione si manifesta con sanguinamento o crampi durante le prime 20 settimane di gestazione, ma senza apertura (dilatazione) della cervice uterina. In questi casi, la gravidanza può ancora proseguire, e talvolta il sanguinamento scompare e la gravidanza prosegue normalmente anche in seguito a questi sintomi. È un segnale che richiede attenzione medica immediata, ma non necessariamente indica una perdita inevitabile.
- Aborto Mancato (o Aborto Ritardato): Si verifica quando la morte del feto viene rilevata con un’ecografia prima delle 20 settimane di gestazione, ma la donna non presenta sintomi evidenti come sanguinamento o dolore che avrebbero suggerito un problema della gravidanza. L'embrione ha già arrestato il suo sviluppo, ma la sacca gestazionale non viene espulsa immediatamente, talvolta per settimane o mesi. Il medico può sospettare un aborto mancato se l’utero non si espande progressivamente rispetto alla settimana di gestazione.
- Aborto Spontaneo Ricorrente (o Poliabortività): Questa diagnosi viene posta in presenza di un’anamnesi di almeno tre aborti spontanei consecutivi. È una condizione che merita indagini approfondite per identificarne le cause sottostanti. Avere un aborto interno dopo aver avuto una gravidanza normale può assolutamente succedere, e solo dopo tre aborti consecutivi la paziente è definita poliabortiva.
- Aborto Settico (o Aborto Infetto): Rappresenta un’infezione del contenuto dell’utero che si manifesta prima, durante o dopo un aborto, sia esso spontaneo o indotto. Questa infezione può essere estremamente grave e potenzialmente letale, e si verifica se parti del tessuto fetale o placentare rimangano nell'utero dopo un aborto incompleto.
- Morte in Utero: Questo termine è impiegato per la morte del feto e il parto che avvengono dopo 20 settimane o più di gestazione. In questa fase, la cessazione del battito cardiaco del feto non rientra più nella definizione di aborto spontaneo.
- Aborto Completo vs. Incompleto: A seconda che tutto il contenuto uterino venga rimosso dopo l'aborto o che ci siano ancora resti fetali nell'utero, si parla rispettivamente di aborto completo o incompleto.
- Aborto Anembrionico vs. Embrionale: Nel primo caso, con gli ultrasuoni non è possibile apprezzare l'embrione all'interno della camera gestazionale. Nel secondo caso, si osserva un embrione, ma questo ha fermato il suo sviluppo.
Sintomi dell'Aborto Spontaneo: Segnali da Non Ignorare e La Particolarità delle Vertigini
I sintomi di un aborto spontaneo possono variare notevolmente da donna a donna e in base alla fase della gravidanza. Molto spesso, l’aborto spontaneo si manifesta senza alcun sintomo, ovvero senza perdite di sangue né dolori. In questi casi, la diagnosi avviene incidentalmente attraverso l’ecografia di routine, quando viene riscontrata l’assenza di battito cardiaco, senza che la paziente abbia avuto alcun segnale che suggerisse un problema della gravidanza.
In altri casi, l’aborto spontaneo si manifesta con scarse o abbondanti perdite di sangue e/o crampi addominali o dolori alla parte bassa della schiena. I sintomi più classici di un aborto del primo trimestre sono il sanguinamento e i crampi pelvici. Il sanguinamento vaginale può presentarsi come spotting con sangue rosso brillante o rosso scuro, oppure come un flusso più intenso. L'utero, essendo un muscolo, si contrae durante l’aborto spontaneo, provocando crampi che possono causare l’apertura (dilatazione) della cervice. I dolori pelvici sono spesso molto simili a quelli mestruali e possono avere un’intensità che varia da medio-lieve a severa. Nelle fasi tardive della gravidanza, un aborto può causare un’emorragia profusa, e il sangue può contenere muco o coaguli, con crampi che diventano più intensi fino all'espulsione del feto e della placenta.
È cruciale tenere presente che il sanguinamento vaginale è comune nelle prime fasi della gravidanza, spesso in assenza di problemi della stessa. Circa il 25% delle gestanti presenta un po’ di sanguinamento almeno una volta durante le prime 12 settimane di gestazione. Tuttavia, solo approssimativamente il 12% di queste gravidanze con sanguinamento nelle prime 12 settimane si risolve con un aborto spontaneo. Pertanto, un sanguinamento scarso che poi scompare e dei leggeri crampi passeggeri possono essere comuni nei primi mesi e non sono sempre sinonimo di aborto o minaccia di aborto. Il controllo ecografico è sempre dirimente e necessario per stabilire la condizione effettiva della gravidanza.
La Rilevanza delle Vertigini: Un Segnale d'Allarme Specifico
Se i sintomi sopra elencati sono indicativi di un possibile aborto spontaneo, è fondamentale distinguere questa condizione da altre problematiche gravi. In particolare, la comparsa di vertigini e svenimenti non è un sintomo tipico dell'aborto spontaneo in sé, ma è un segnale di allarme specifico per una condizione potenzialmente pericolosa per la vita: la gravidanza ectopica (o tubarica).
La gravidanza ectopica si riferisce a una gravidanza in cui un ovulo fecondato si innesta ovunque al di fuori dell’utero. La sede più comune è una delle tube di Falloppio, ma l'impianto può avvenire anche sulle ovaie, nell'addome o nella cervice. Queste gravidanze non sono vitali e sono destinate a interrompersi. I sintomi tipici di una gravidanza ectopica includono sanguinamento vaginale, crampi forti, e, significativamente, vertigini e svenimenti. La comparsa di vertigini in una donna incinta, soprattutto se accompagnata da forte dolore addominale e sanguinamento, deve essere considerata un'emergenza medica. Una gravidanza ectopica è un problema molto serio, potenzialmente pericoloso per la vita e rappresenta una delle cause più comuni di mortalità materna. Pertanto, in presenza di vertigini insieme ad altri sintomi sospetti, è imperativo contattare immediatamente la ginecologa o recarsi al pronto soccorso.
La gravidanza ectopica
Le Cause dell'Aborto Spontaneo: Un Quadro Complesso
Nella maggior parte dei casi, la causa specifica dell’aborto spontaneo rimane sconosciuta, rendendo difficile per le donne e i medici identificarne una ragione precisa. Tuttavia, la ricerca ha individuato diverse categorie di cause e fattori che possono contribuire alla perdita della gravidanza.
Cause Fetali e Cromosomiche
Le anomalie cromosomiche nel feto sono una delle cause più comuni di aborto spontaneo, soprattutto in quelli che si verificano nelle prime 10-11 settimane di gestazione. Queste anomalie possono essere di due tipi principali:
- Anomalie Numeriche: Si verificano quando il feto ha un numero anormale di cromosomi (ad esempio, una copia in più o in meno di un cromosoma).
- Anomalie Strutturali: Si manifestano quando ci sono problemi con la struttura fisica dei cromosomi del feto, come rotture, riarrangiamenti o delezioni.Questi errori possono verificarsi durante la divisione cellulare, durante la formazione degli ovuli o degli spermatozoi, o durante la fecondazione stessa. Spesso, queste anomalie rendono il feto non vitale o incompatibile con il normale sviluppo, portando alla perdita della gravidanza come meccanismo naturale di "selezione".
Cause Materne
Problemi di salute o anomalie nella donna possono aumentare il rischio di aborto spontaneo:
- Anomalie Anatomiche dell'Apparato Riproduttivo: Strutture uterine anomale, come un utero con fibromi, un utero bicorne (raramente, due camere) o la presenza di cicatrizzazione interna, possono interferire con l'impianto e lo sviluppo della gravidanza. L'incompetenza cervico-istmica, una condizione in cui la cervice si apre prima del naturale momento del travaglio, è una causa comune di aborti spontanei tardivi.
- Problemi di Annidamento e Placentari: L'annidamento è il processo in cui l’embrione si impianta nella parete dell’utero e inizia a formare la placenta nelle prime fasi della gravidanza. La placenta è vitale in quanto fornisce nutrimento e ossigeno al feto. Se si verificano problemi durante la sua formazione o anomalie funzionali, possono determinarsi complicazioni che portano all’aborto spontaneo.
- Infezioni: Certe infezioni virali (come l’infezione da citomegalovirus o la rosolia) o altre infezioni contratte durante la gravidanza possono interferire con il normale sviluppo del feto o causare danni alla placenta, aumentando il rischio di aborto.
- Malattie Autoimmuni e Trombofiliche: Patologie come il diabete (se non adeguatamente trattato), malattie della tiroide gravi (se non controllate) o malattie autoimmuni, inclusa la sindrome da anticorpi antifosfolipidi, possono causare complicanze durante la gravidanza, inclusi aborti spontanei. La sindrome da anticorpi antifosfolipidi, in particolare, può facilitare la coagulazione e causare aborti spontanei ripetuti nelle prime 10 settimane di gestazione.
- Squilibri Ormonali: Se c'è qualche tipo di squilibrio ormonale, questo può incidere negativamente sulla prosecuzione della gravidanza.
- Problemi di Salute Generali: Malattie come le malattie cardiache congenite o le malattie renali possono aumentare il rischio.
Fattori di Rischio e Contributi Paterni
Alcuni fattori aumentano la probabilità che si verifichi un aborto spontaneo:
- Età Materna e Paterna: La possibilità che avvenga un aborto spontaneo aumenta con l’aumentare dell’età sia materna che paterna. Nelle donne, il rischio è maggiore se l'età è inferiore a 20 anni o di almeno 35 anni.
- Stile di Vita: L'uso di sostanze come cocaina, alcol o fumo di sigaretta è un fattore di rischio significativo. È essenziale adottare uno stile di vita sano, con una dieta equilibrata e un moderato esercizio fisico. Smettere di fumare soltanto quando si scopre di essere incinta è certamente importante, ma non è risolutivo per i danni già eventualmente subiti. Anche una dieta sbagliata o insufficiente può aumentare il rischio.
- Traumi Fisici: Un trauma fisico importante può causare un aborto spontaneo, mentre è improbabile che l’aborto sia causato da uno sforzo o da una lesione minima (come scivolare e cadere o fare attività fisica).
- Anomalie del Liquido Seminale: Anche se le cause maschili non sono completamente chiarite, il rischio di aborto spontaneo è maggiore se vengono evidenziate anomalie nel liquido seminale del padre.
- Presenza di IUD: Avere una IUD (spirale intrauterina) al momento del concepimento è un fattore di rischio.
Fattori di Rischio e Falsi Miti: Cosa Non Causa un Aborto Spontaneo
È fondamentale distinguere i veri fattori di rischio dai comuni falsi miti che spesso generano ansia e senso di colpa nelle donne. La disinformazione può essere tanto dannosa quanto la perdita stessa, e chiarire questi punti è essenziale per un supporto adeguato.
Fattori Che Aumentano il Rischio (Veri Rischi):Come già menzionato, i principali fattori di rischio includono:
- Età: Madre più giovane (sotto i 20 anni) o più vecchia (almeno 35 anni). Anche l'età paterna avanzata è un fattore.
- Aborti Spontanei Precedenti: Aver avuto aborti in gravidanze precedenti aumenta il rischio di averne altri, sebbene la maggior parte delle donne che hanno subito un aborto poi portino a termine gravidanze normali.
- Uso di Sostanze: Fumo di sigaretta, consumo di alcol, uso di sostanze come la cocaina.
- Condizioni Mediche Preesistenti: Diabete, ipertensione arteriosa o gravi disturbi della tiroide, se non vengono adeguatamente trattati e controllati durante la gravidanza.
- Trauma Fisico Importante: Sebbene raro, un trauma fisico significativo può essere causa.
Cosa NON Causa un Aborto Spontaneo (Falsi Miti):Molti timori e credenze popolari sono infondati e non hanno alcun supporto scientifico. È importante rassicurare le donne su questi punti:
- Attività Fisica e Lavoro: Né lavorare, né fare esercizio fisico, né aver avuto rapporti sessuali possono causare un aborto spontaneo. L'attività fisica moderata e una vita quotidiana attiva sono generalmente consigliate in gravidanza, salvo specifiche controindicazioni mediche. Un trauma minimo, come scivolare e cadere, è improbabile che causi un aborto.
- Pillola Contraccettiva: Aver preso la pillola contraccettiva prima di avere la gravidanza non è una causa di aborto spontaneo.
- Nausea in Gravidanza: La nausea mattutina, o iperemesi gravidica, non può causare aborti spontanei. Anzi, la presenza di nausea è spesso associata a una gravidanza che procede bene.
- Stress e Ansia: Contrariamente a una credenza comune, non si è visto alcun legame tra lo stress e il tasso di aborto. Lo stress, pur potendo influire sulla fertilità (ad esempio riducendo l'ovulazione), è escluso come causa diretta di aborto spontaneo. Tuttavia, studi collegano lo stress della vita a un modesto aumento dei parti prematuri e a casi di crescita fetale compromessa, ma in queste situazioni lo stress è inteso come un fattore che può accentuare una predisposizione, non essere l'unico responsabile se non in casi molto estremi. La gravidanza è una fase speciale della vita, ed è consigliabile sapersi adattare a viverla in modo rilassato e sano, mantenendo una certa attività quotidiana ma evitando ritmi di vita eccessivamente stressanti.
- Shock Emotivo Improvviso: Uno shock emotivo improvviso, come ricevere cattive notizie, non è collegato all’aborto spontaneo.
Comprendere questi punti aiuta a ridurre il senso di colpa e l'auto-accusa che molte donne sperimentano dopo un aborto, permettendo loro di concentrarsi sul recupero fisico ed emotivo.

Diagnosi dell'Aborto Spontaneo: Accertare la Perdita e Distinguere le Condizioni
La diagnosi di un aborto spontaneo richiede una valutazione medica accurata, soprattutto in presenza di sintomi come sanguinamento e crampi. È fondamentale un approccio meticoloso per confermare la perdita della gravidanza e, quando necessario, distinguere l'aborto spontaneo da altre condizioni che possono presentare sintomi simili, come la già citata gravidanza ectopica.
Valutazione Clinica Iniziale
Se una donna in stato di gravidanza presenta sanguinamento e crampi nel corso delle prime 20 settimane di gravidanza, il medico la deve visitare per verificare se ci siano minacce di aborto o se la perdita sia già in atto. Durante un esame pelvico, il medico esamina la cervice per stabilire se si stia dilatando. Se ciò non avviene, e l'ecografia mostra una gravidanza normale, la gravidanza può ancora proseguire, e in questo caso si parla di minaccia di aborto. In caso di dilatazione della cervice prima delle 20 settimane di gestazione, un aborto è molto probabile.
La ginecologa chiederà dettagli sull'inizio e la quantità del sanguinamento, e se sono presenti dolore o crampi nella zona pelvica. Talvolta, il medico può utilizzare un dispositivo per auscultare il battito cardiaco fetale, un segno vitale cruciale per la diagnosi.
Ecografia
L’ecografia è lo strumento diagnostico più importante per confermare o escludere un aborto spontaneo. Effettuata per via transvaginale, permette di:
- Controllare se l’embrione è presente nell’utero.
- Valutare la presenza e la regolarità del battito cardiaco fetale. L’assenza di battito cardiaco in un embrione di dimensioni adeguate o la non visualizzazione dell'embrione possono indicare un aborto mancato.
- Determinare se l’aborto spontaneo si sia già verificato o, in caso contrario, se il feto sia ancora vivo.
- Verificare se, in caso di aborto già avvenuto, il feto e la placenta sono stati espulsi completamente, aiutando a distinguere tra aborto completo e incompleto.
Se l’aborto precoce si verifica nel primo trimestre, i sintomi possono non essere presenti e il riscontro avviene occasionalmente durante il controllo ecografico, confermando l’importanza di questo esame anche in assenza di segnali d'allarme.
Esami del Sangue
Si eseguono esami del sangue per misurare i livelli di un ormone prodotto dalla placenta all’inizio della gravidanza, chiamato gonadotropina corionica umana (hCG) o beta-hCG. I risultati di questo esame confermano la gravidanza. Di solito, l’esame viene ripetuto ogni qualche giorno o una volta alla settimana per monitorare l'andamento dei livelli ormonali. Un livello scarso o decrescente di beta-hCG può significare la perdita della gravidanza.Questi esami sono anche cruciali per stabilire se la donna abbia una gravidanza in sede anomala (ectopica), che può anch’essa causare sanguinamento, e per assicurarsi che il processo dell’aborto spontaneo sia completo.
Indagini in Caso di Aborti Ricorrenti
È opportuno che le donne che hanno avuto due o più aborti spontanei consecutivi consultino un medico prima di tentare una nuova gravidanza. Il medico può eseguire controlli approfonditi per individuare eventuali anomalie genetiche o strutturali o altri disturbi che aumentano il rischio di aborto. Queste indagini possono includere:
- Esami di Diagnostica per Immagini: Come ecografia, isteroscopia (un'ispezione visiva dell'interno dell'utero) o isterosalpingografia (una radiografia dell'utero e delle tube di Falloppio) per valutare la presenza di anomalie strutturali dell’apparato riproduttivo femminile.
- Esami del Sangue Specifici: Per controllare la presenza di alcune malattie come la sindrome da anticorpi antifosfolipidi, il diabete, anomalie negli ormoni riproduttivi e disturbi della tiroide.
- Test Genetici: Per controllare la presenza di anomalie cromosomiche, sia nella donna che nel partner.
Se identificate, alcune cause di aborto spontaneo ricorrente possono essere trattate, rendendo possibile portare a termine una gravidanza in futuro.
Opzioni di Trattamento Dopo un Aborto Spontaneo
Quando un aborto spontaneo viene confermato, la gestione successiva dipende da vari fattori, tra cui la completezza dell'espulsione del tessuto, la settimana di gestazione e le condizioni di salute della donna. L'obiettivo principale è garantire la completa rimozione del tessuto gravidico per prevenire complicanze come emorragie o infezioni.
Gestione dell'Aborto Spontaneo Precoce (prima delle 12 settimane)
Se l’aborto spontaneo è confermato, ma il tessuto del feto o della placenta rimane interamente o in parte nell’utero (aborto incompleto o mancato), e la donna non presenta sanguinamento abbondante o segni di infezione, i medici di solito spiegano diverse opzioni, permettendo alla donna di partecipare alla decisione sul trattamento più adatto al suo caso. Le opzioni terapeutiche hanno rischi simili tra loro, che includono il rischio di emorragie o di infezione; tuttavia, il rischio di complicanze gravi, indipendentemente dal tipo di trattamento, è molto basso.
Attesa (Gestione Conservativa):Una delle opzioni, se non ci sono segni di infezione in atto, è quella di attendere che i residui vengano espulsi spontaneamente. Questo processo può richiedere fino a due settimane, ma in alcuni casi può richiedere più tempo. Durante questo periodo, la donna sperimenterà un sanguinamento abbondante e più prolungato rispetto a una normale mestruazione. Possono manifestarsi crampi addominali, diarrea e nausea. È importante prendere un antidolorifico per la copertura del dolore. Spesso si possono notare frammenti di tessuto e coaguli.Successivamente, un’ecografia o un esame delle beta-hCG vengono effettuati per confermare che tutti i residui siano stati espulsi.
Gestione Medica:Un'altra opzione consiste nell'assumere farmaci, solitamente misoprostolo (talvolta in combinazione con mifepristone), per aiutare l’utero a espellere la gravidanza. Questi farmaci inducono contrazioni uterine che favoriscono la rimozione del tessuto. Questo metodo, noto come aborto medico, può avere effetti collaterali come nausea, vomito, diarrea, brividi, mal di testa e sanguinamento vaginale.
Gestione Chirurgica:Questa opzione è raccomandata nel caso compaiano segni di infezione, emorragia o altre complicanze, o se la donna preferisce una risoluzione più rapida. Una delle opzioni chirurgiche è l’isterosuzione (o aspirazione) che viene eseguita in anestesia locale e leggera sedazione. Durante la procedura, un tubo sottile collegato a un apparecchio aspirante viene inserito nell’utero attraverso la vagina per rimuovere i residui della gravidanza. Questo intervento è anche chiamato dilatazione e raschiamento (D&R) con aspirazione. Il curettage, un'altra forma di rimozione chirurgica, viene eseguito in anestesia dilatando la cervice e rimuovendo il tessuto rimanente. È generalmente raccomandato in caso di aborto incompleto.
Gestione dell'Aborto Spontaneo Tardivo (tra le 12 e le 20 settimane)
In caso di aborto spontaneo tardivo, i medici di solito sconsigliano di attendere che la gravidanza venga eliminata spontaneamente, poiché ciò può causare dolore o sanguinamento intensi e la gravidanza potrebbe non venire eliminata completamente, aumentando il rischio di infezione. I trattamenti per aborti spontanei tardivi includono:
- Intervento Chirurgico: Spesso si ricorre alla dilatazione ed evacuazione (D&E), un intervento che impiega strumenti chirurgici per l'aspirazione e/o altri mezzi per rimuovere il tessuto della gravidanza dall'utero attraverso la vagina.
- Farmaci per Indurre il Travaglio: Possono essere somministrati farmaci come il misoprostolo (talvolta con mifepristone, nelle fasi iniziali della gravidanza) o l’ossitocina (più comune nelle fasi più avanzate della gravidanza) per indurre contrazioni uterine e favorire l'espulsione del contenuto dell'utero.
In tutti i casi, si somministrano analgesici al bisogno per gestire il dolore.
Gestione Medica e Raccomandazioni Post-Aborto
Dopo un aborto spontaneo, la gestione medica e l'assistenza post-procedura sono cruciali non solo per il recupero fisico, ma anche per prevenire future complicanze e supportare il benessere generale della donna.
Prevenzione delle Complicanze Immediate
- Immunoglobuline Rho(D) per Incompatibilità Rh: Tutte le donne con gruppo sanguigno Rh negativo che subiscono un aborto spontaneo ricevono un’iniezione intramuscolare di immunoglobuline Rho(D). Questo è fondamentale per prevenire la malattia emolitica del feto (eritroblastosi fetale) in future gravidanze, una condizione che può insorgere se la madre è Rh negativa e il feto è Rh positivo. La somministrazione di queste immunoglobuline previene la sensibilizzazione del sistema immunitario materno.
- Prevenzione delle Infezioni: Per prevenire le infezioni, viene spiegato che per 1-2 settimane dopo un aborto spontaneo è importante evitare i rapporti sessuali e l’uso di tamponi o altri prodotti intravaginali. Questa precauzione aiuta a proteggere l'utero, che può essere ancora vulnerabile dopo l'espulsione del tessuto gravidico. In caso di aborto settico, che è un’infezione del rivestimento dell’utero o di qualsiasi altro prodotto del concepimento rimanente, è essenziale un trattamento antibiotico immediato e la rimozione del tessuto infetto.
- Monitoraggio Post-Procedura: Se l'aborto spontaneo è stato gestito spontaneamente o con farmaci, i medici di solito eseguono esami del sangue per l'ormone della gravidanza hCG una volta alla settimana, fino a quando il livello diventa non rilevabile. Questo serve a confermare che nell'utero non rimanga tessuto del feto o della placenta, prevenendo così la necessità di ulteriori interventi. In caso di dolore addominale o sanguinamento vaginale persistente o peggiorato alcuni giorni dopo un aborto spontaneo, o se insorge febbre, la donna deve consultare immediatamente un medico.
Recupero Fisico e Pianificazione di Future Gravidanze
Il corpo femminile tende a recuperare rapidamente dopo un aborto spontaneo. Generalmente, l'ovulazione e la possibilità di concepire possono ripresentarsi già due settimane dopo l’evento. Le mestruazioni si verificano normalmente tra le quattro e le sei settimane dopo la perdita gestazionale.
Riguardo al momento più opportuno per cercare una nuova gravidanza, le raccomandazioni variano:
- Raccomandazioni dell'OMS: L'Organizzazione Mondiale della Sanità (OMS) raccomanda di aspettare circa sei mesi per cercare di nuovo una gravidanza, basandosi principalmente sugli aspetti emotivi. L'aborto è un trauma grave, ed è importante aver superato il dolore ed essere pronti ad affrontare una nuova gravidanza con speranza.
- Studi Fisiologici: Numerosi studi, basati su aspetti fisiologici del corpo femminile, indicano che quanto prima una gravidanza viene ri-gestata, tanto meno è probabile che subisca un nuovo aborto o altre complicanze gestazionali.
- Consiglio Medico Individualizzato: In ogni caso, è fondamentale consultare il proprio medico. Molti specialisti consigliano di attendere in media due mestruazioni prima di riprovare, ma questa tempistica dipende molto dal tipo di aborto spontaneo verificatosi e dalle conseguenze dell'aborto, sia fisicamente che emotivamente. Nonostante l'aver avuto un aborto aumenti leggermente il rischio di averne altri, l'ampia maggioranza delle donne ha poi delle gravidanze normali. La donna non deve pensare di non essere idonea alla gravidanza per un solo episodio di aborto spontaneo.
L'Impatto Emotivo dell'Aborto Spontaneo: Supporto e Recupero
La perdita di una gravidanza è un evento profondamente impattante, non solo a livello fisico ma soprattutto emotivo. Quando una donna desidera una gravidanza e un figlio, l’aborto è spesso emotivamente difficile per lei e per il partner. Questo tipo di perdita può avere gravi conseguenze per la salute fisica e mentale di una donna, rappresentando una situazione drammatica per chi vuole diventare genitore.
Le Molteplici Emozioni del Lutto
Dopo un aborto spontaneo, la donna e il suo partner possono provare una vasta gamma di emozioni complesse e spesso contraddittorie, che fanno parte del processo di lutto. Queste possono includere:
- Lutto e Tristezza: Il dolore dovuto a una perdita è una risposta naturale e, pertanto, non deve essere soppresso o negato. La sensazione di perdita è profonda e può manifestarsi con tristezza persistente, pianto e un senso di vuoto.
- Rabbia: La rabbia può essere diretta verso se stessi, il partner, il personale medico o persino il destino, per l'ingiustizia percepita.
- Senso di Colpa: Molte donne tendono a pensare di aver fatto qualcosa che abbia indotto l’aborto. Possono ricordare di aver assunto un farmaco da banco all’inizio della gravidanza, di aver bevuto un bicchiere di vino prima di aver scoperto di essere incinta, o di aver fatto un’altra cosa banale. È fondamentale ribadire che, nella stragrande maggioranza dei casi, queste azioni non sono la causa dell'aborto, e la donna non deve sentirsi in colpa. I medici offrono il proprio supporto e, nel caso, rassicurano le pazienti di non avere alcuna colpa nell'aborto.
- Ansia: L'ansia è comune, soprattutto per le future gravidanze. Le donne possono desiderare di confrontarsi con il proprio medico circa l’eventualità di altri aborti nelle gravidanze successive e di sottoporsi a esami se necessario. Sebbene l’aver avuto un aborto aumenti leggermente il rischio di averne altri, la maggior parte delle donne può avere una nuova gravidanza e portarla a termine senza problemi. Di solito non sono necessari ulteriori esami, a meno che la donna non abbia subito due o più aborti spontanei.
- Cambio Ormonale: La cosa veramente difficile in questi casi è recuperare emotivamente e non andare in depressione. L'aborto è un duro colpo per la futura madre, non solo per la sensazione di perdita, ma anche per gli improvvisi cambiamenti ormonali che subisce in un periodo di tempo molto breve, che possono accentuare le difficoltà emotive.
L'Importanza del Supporto
Dare sfogo ai propri sentimenti con un’altra persona può aiutare la donna a gestire le proprie emozioni e ad aumentare i sentimenti positivi. Non c'è bisogno di avere paura o vergogna per chiedere aiuto dopo un aborto. Esistono gruppi di sostegno e terapie di coppia specializzate per questo tipo di situazioni.
Se tu o il tuo partner vi sentite in difficoltà nel gestire le emozioni dopo questa perdita, è cruciale parlarne con la vostra Ginecologa o con l'équipe di un EPU (Emergency Pregnancy Unit, Unità di Gravidanza d'Emergenza). Può essere utile spesso parlarne con una Psicologa che utilizza un approccio post-traumatico. Una consulenza formale è raramente necessaria per tutti, ma è disponibile e preziosa per le donne che la desiderano.

Prevenzione dell'Aborto Spontaneo e Cura in Gravidanza
La prevenzione dell'aborto spontaneo si concentra principalmente sulla gestione dei fattori di rischio conosciuti e sull'adozione di uno stile di vita sano, sia prima che durante la gravidanza. Sebbene non tutti gli aborti possano essere prevenuti, soprattutto quelli dovuti ad anomalie cromosomiche incompatibili con la vita, ci sono passi concreti che possono aumentare le probabilità di una gravidanza sana.
Pre-Concepimento: Pianificazione e Gestione della Salute
Se la gravidanza è premeditata, è consigliabile trattare eventuali malattie o problemi di salute che sono legati all'aborto o che possono essere un fattore di rischio.
- Gestione delle Malattie Croniche: Condizioni come ipertensione, obesità o diabete senza una corretta gestione medica possono aumentare la probabilità di aborto spontaneo. È fondamentale che queste patologie siano sotto controllo prima del concepimento e che la terapia sia adattata per la gravidanza.
- Screening e Trattamento delle Infezioni: È importante verificare se la madre ha avuto infezioni come la toxoplasmosi o la rosolia, che possono causare danni fetali con conseguente perdita gestazionale. La vaccinazione, quando possibile (es. rosolia), è cruciale prima della gravidanza.
- Valutazione delle Anomalie Anatomiche e Immunologiche: Altre malattie che dovrebbero essere prese in considerazione quando si cerca una gravidanza, a causa del loro possibile rapporto con l'aborto, sono le anomalie uterine o malattie immunologiche. Per le donne con aborti spontanei ricorrenti dovuti a patologie autoimmuni o trombofiliche, possono essere prescritti trattamenti specifici come l'acido acetilsalicilico e l'eparina per migliorare l'esito della gravidanza.
- Test Genetici: Se c'è una storia di aborti ricorrenti o anomalie cromosomiche note nella famiglia, i test genetici pre-concepimento per entrambi i partner possono fornire informazioni preziose.
Durante la Gravidanza: Stile di Vita e Controlli Regolari
- Stile di Vita Sano: È essenziale condurre una vita sana, con una dieta equilibrata, evitando gli eccessi e facendo un moderato esercizio fisico, come raccomandato dal medico. Evitare completamente il fumo di sigaretta, l'alcol e l'uso di sostanze d'abuso è non solo importante, ma vitale per la salute del feto.
- Caffeina: L'eccesso di caffeina è anche un fattore di rischio che andrebbe limitato.
- Visite Ginecologiche: Si dovrebbe andare a tutte le visite ginecologiche programmate e seguire le istruzioni del ginecologo con disciplina. Questi controlli regolari permettono di monitorare la salute della madre e del feto, identificare precocemente eventuali problemi e intervenire tempestivamente.
- Evitare l'Esposizione a Sostanze Nocive: Minori o nulle esposizioni a sostanze chimiche tossiche e radiazioni.
- Gestione dello Stress: Sebbene lo stress non sia una causa diretta di aborto, mantenere un buon equilibrio psicofisico e saper gestire lo stress può contribuire al benessere generale durante la gravidanza.
È Possibile Essere "Fuori Pericolo"?
Durante la gravidanza, non si è mai del tutto "fuori pericolo": la cessazione del battito cardiaco del feto può verificarsi in qualsiasi momento, anche se più avanti si parla di morte in utero e non più di aborto interno. Tuttavia, la probabilità di un aborto spontaneo diminuisce drasticamente dopo il primo trimestre. La paziente è definita poliabortiva in caso di tre aborti consecutivi, un segnale che richiede un'indagine più approfondita. Tuttavia, avere un aborto interno dopo aver avuto una gravidanza normale può assolutamente succedere, e non deve essere visto come un'indicazione che la donna non è idonea alla gravidanza.
Adottare misure preventive e affidarsi a un'assistenza medica competente sono i migliori modi per affrontare la gravidanza con serenità e aumentare le possibilità di un esito positivo.