Uno dei motivi per cui le coppie preferiscono aspettare prima di annunciare una gravidanza è dato dal rischio di aborto interno, ovvero quando il feto smette di svilupparsi e muore. L’insidia dell’aborto interno si spiega meglio con l’altro suo nome: aborto spontaneo senza sintomi. A differenza dell’aborto comune, di solito procede senza sintomi che lo “segnalino”: la donna può avere un po’ di spotting, avere perdite o lievi dolori all’addome inferiore, quindi spesso passa inosservato. Molto spesso, questo accade durante il primo trimestre, motivo per cui è consigliabile attendere fino allo screening del primo trimestre prima di annunciare la gravidanza.
Che cos'è l'aborto interno e come si manifesta
L’aborto spontaneo consiste nella perdita di una gravidanza prima di 20 settimane di gestazione. Gli aborti spontanei sono molto comuni, soprattutto nelle prime fasi della gravidanza. Nella maggior parte dei casi la causa dell’aborto spontaneo è sconosciuta, ma può verificarsi perché il feto non si sviluppa normalmente (a volte a causa di un’anomalia genetica o di un difetto congenito) o a causa di un problema di salute della donna.
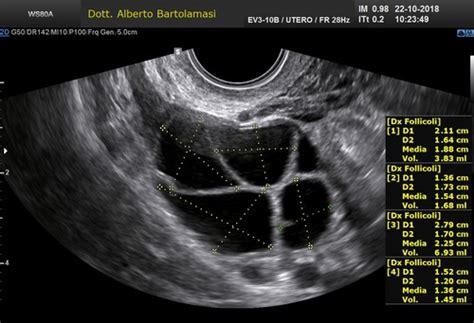
Il termine "aborto interno" o "ritenuto" si riferisce a una condizione in cui il feto smette di svilupparsi ma rimane all'interno dell'utero. A differenza degli aborti spontanei classici, che sono solitamente accompagnati da emorragie, crampi e dolore, l'aborto interno non mostra alcun tipo di sintomatologia. Per questo motivo, può essere rilevato solo durante l'ecografia, quando non compare alcun battito cardiaco. Il medico può sospettare un aborto mancato se l’utero non si espande progressivamente.
Cause e fattori di rischio
Perché il feto smetta improvvisamente di svilupparsi non è del tutto chiaro ai medici, ma le ricerche mediche finora concordano principalmente che la causa più comune sia data da anomalie cromosomiche (l’embrione ha un numero sbagliato di cromosomi). Altre cause includono:
- Gravi infezioni virali o batteriche (come citomegalovirus o rosolia).
- Cattiva coagulazione del sangue o sindrome da anticorpi antifosfolipidi.
- Disturbi del sistema immunitario.
- Disturbi ormonali o problemi alla tiroide non controllati.
- Anomalie anatomiche dell'apparato riproduttivo (fibromi, utero setto).
I fattori di rischio comprendono l'età materna (inferiore ai 20 anni o superiore ai 35), pregressi aborti spontanei, fumo, abuso di sostanze e patologie croniche materne come diabete o ipertensione. È importante sottolineare che un trauma fisico lieve o uno shock emotivo improvviso non sono collegati all'aborto spontaneo.
La diagnosi: quando andare in ospedale
Il sanguinamento vaginale è piuttosto diffuso: circa il 20-25% delle donne lo sperimenta prima della ventesima settimana. Se il sanguinamento è lieve o moderato si può ricorrere a un controllo ambulatoriale nell’arco di 24/48 ore. Tuttavia, in presenza di sanguinamento vaginale importante, dolore pelvico acuto o febbre, è necessaria una valutazione clinica immediata per il rischio di emorragia grave o di aborto settico.
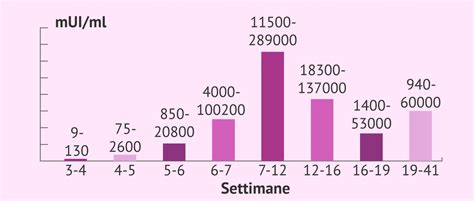
La diagnosi si basa sull'osservazione clinica e sull'ecografia transvaginale, che permette di visualizzare il sacco gestazionale (dalla quinta settimana) e l'embrione (dalla sesta settimana). In caso di incertezza, il medico programmerà una valutazione seriale dei livelli di beta-hCG, l'ormone della gravidanza, per monitorare l'evoluzione della gestazione.
Opzioni terapeutiche dopo un aborto interno
Dopo un aborto interno, i medici possono proporre diverse strade in base alle condizioni cliniche:
- Gestione di attesa: Monitorare i sintomi e attendere che l’utero espella il tessuto spontaneamente. Se il tessuto non viene eliminato, si procederà con farmaci o chirurgia.
- Trattamento farmacologico: Utilizzo di mifepristone (antiprogestinico) e prostaglandine (come il misoprostolo) per stimolare le contrazioni uterine e favorire l'espulsione del materiale abortivo.
- Trattamento chirurgico: La procedura, nota come raschiamento o isterosuzione (svuotamento della cavità uterina), è di routine. Si svolge solitamente in day-surgery, in sedazione profonda. La tecnica dell'isterosuzione, che utilizza una cannula (tecnica di Karman), ha in gran parte sostituito il raschiamento meccanico tradizionale per ridurre i rischi di lesioni uterine.
Considerazioni sul post-trattamento
Dopo la procedura, è normale avere perdite di sangue e dolori simil-mestruali per qualche giorno, dovuti alla contrazione dell'utero che torna alle sue dimensioni pre-gravidiche. Le complicanze, sebbene rare, includono infezioni o, in casi eccezionali, perforazioni uterine. È fondamentale seguire le indicazioni del medico riguardo ai controlli ecografici post-operatori.
Laparoscopia ginecologica: la preparazione all'indagine | Top Doctors
L'impatto psicologico ed emotivo
Un aborto interno è un duro colpo nella vita di una coppia: si alternano emozioni tra il non veder l’ora di avere un bambino alternate a tristezza, rabbia, senso di colpa e paura per il futuro. È importante non negare questi sentimenti. La nostra cultura ritiene spesso ancora inappropriato essere in “lutto” per un aborto, ma è fondamentale riconoscere che ogni gravidanza ha un valore soggettivo unico.
Gli operatori sanitari hanno il compito di accogliere il dolore senza minimizzarlo. Il supporto al lutto dovrebbe essere parte della prassi clinica; ricevere, ad esempio, una "memory box" o avere accesso a uno spazio di ascolto può aiutare i genitori ad affrontare la perdita. Le madri arrivano a domandarsi se davvero il loro oggetto d’amore c’è stato; per i padri è altrettanto complesso elaborare il lutto. Riconoscere e legittimare il dolore è la base della cura per queste coppie.
Prospettive per il futuro
Tuttavia, i medici rassicurano che una o due interruzioni spontanee senza sintomi potrebbero non significare nulla: non aumentano necessariamente la probabilità di un altro aborto spontaneo. Molte donne che hanno avuto questo tipo di aborto hanno poi una gravidanza normale. In termini di prevenzione, l'integrazione di acido folico prima e durante le prime fasi della gravidanza è fondamentale, così come la stabilizzazione di eventuali condizioni mediche preesistenti. Se si verificano aborti ricorrenti (almeno tre), i medici possono richiedere esami genetici, anatomici o ormonali specifici per individuare cause trattabili.