L'attesa di un figlio è un momento intriso di speranza e di profonda emozione, ma può anche essere costellato da ansie e interrogativi, specialmente di fronte alla necessità di esami diagnostici prenatali. Uno di questi, l'amniocentesi, può rivelare informazioni cruciali sullo stato di salute del feto, a volte portando a esiti inaspettati che pongono le future madri e le coppie di fronte a decisioni complesse e moralmente gravose. Comprendere appieno il significato di un'amniocentesi positiva, le opzioni legali e mediche disponibili e le implicazioni personali è fondamentale per affrontare un percorso che, come molte testimonianze suggeriscono, "lascia il segno".
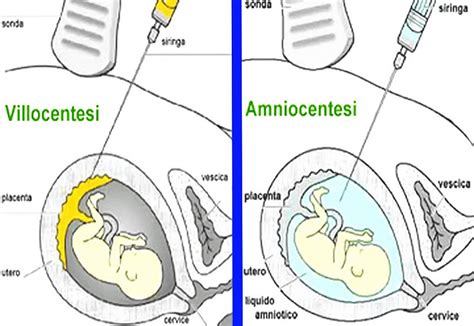
L'Amniocentesi: Uno Strumento Diagnostico Cruciale in Gravidanza
L'amniocentesi è una procedura medica mini-invasiva, ampiamente utilizzata per la diagnosi prenatale di anomalie cromosomiche, infezioni e alterazioni dello sviluppo fetale, come ad esempio la spina bifida e la sindrome di Down. Non si tratta di un test obbligatorio: l’amniocentesi in gravidanza viene infatti proposta ed eseguita, previo consenso informato della donna e della coppia, solo in alcune situazioni o casi specifici. È un esame diagnostico invasivo che consente un’analisi accurata del corredo cromosomico fetale tramite il prelievo di liquido amniotico.
Il periodo di gestazione indicato per questo esame è generalmente tra la 15^ e la 20^ settimana. Tuttavia, vi sono situazioni specifiche in cui è possibile effettuarla anche in epoca più precoce (tra le 10 e le 14 settimane) o anche più tardivamente (dopo le 24 settimane). Si ritiene comunque che i rischi associati all’amniocentesi diminuiscano dopo le 15 settimane di gravidanza, e che nei casi in cui sia necessario ricorrere a un’amniocentesi precoce, il quantitativo di liquido amniotico estratto sarà minore rispetto a quello prelevato nel periodo gestazionale generalmente consigliato.
L'amniocentesi è consigliata in diversi scenari:
- Alle donne che abbiano avuto un risultato positivo al test di screening prenatale (test combinato, bi test, tri test, NIPT).
- Alle donne che abbiano avuto figli con malattie cromosomiche o difetti del tubo neurale.
- Alle donne con un'età superiore ai 35 anni che non si siano sottoposte ai test di screening del primo trimestre.
- In caso di familiari con specifiche malattie genetiche.
- In caso di risultati dell'ecografia che facciano sospettare la presenza di anomalie fetali (ad esempio, un aumento della translucenza nucale).
Indipendentemente dalle indicazioni mediche, la donna e il partner sono liberi di decidere se effettuare o non effettuare il test, dopo averne parlato con il medico. I risultati consentono, nel 99% dei casi, di escludere o accertare (diagnosticare) numerose malattie genetiche, anche se non possono identificarle tutte. È importante sottolineare che, nel terzo trimestre, fra la 32a e la 39a settimana di gravidanza, l'amniocentesi può essere utilizzata anche per valutare la maturazione dei polmoni del feto nelle donne in cui si consideri di anticipare il parto prima del termine della gravidanza.
Distinguere tra Screening e Diagnosi: Il Ruolo dell'Amniocentesi nel Percorso Prenatale
Spesso, l'ansia e i punti di domanda che accompagnano la gravidanza sono amplificati dalla confusione tra esami di screening e test diagnostici. La translucenza nucale (TN), un esame che si effettua intorno alla 12a settimana, o il bi-test, sono esempi di screening. Questi test "non ti danno una diagnosi certa ma una percentuale di rischio sulle probabilità che il bambino possa avere una anomalia cromosomica (quindi non solo la sindrome di down)". Non sono obbligatori e "nessuno di questi esami è obbligatorio". Sono un buon compromesso per decidere se procedere con esami più invasivi.
Un'altra alternativa di screening è il test del DNA fetale su sangue materno (NIPT, come il Prenatal Safe), che "non è un test diagnostico, e che dunque definisce solo su base probabilistica la presenza nel feto delle più comuni anomalie cromosomiche". Sebbene abbia un'elevata specificità e sensibilità rispetto ad altri screening non invasivi, non offre la certezza diagnostica dell'amniocentesi o della villocentesi.

Al contrario, l'amniocentesi e la villocentesi sono esami diagnostici. La villocentesi si effettua più precocemente (generalmente fino alla 13a settimana) prelevando un piccolo campione di villi coriali, mentre l’amniocentesi, come già detto, si esegue dal secondo trimestre prelevando liquido amniotico. La scelta tra i due dipende dal momento della gravidanza, dal tipo di informazione richiesta e dalle caratteristiche cliniche. In caso di esito di screening con un rischio elevato, non c'è "obbligo" di fare l'amniocentesi, ma la si consiglia per ottenere una diagnosi certa.
Quando un test di screening come la translucenza nucale suggerisce un rischio elevato, la tempestività è un fattore cruciale. "Se fai la tn entro la 12° settimana e si evidenzia un problema, si puo' decidere di ricorrere alla villocentesi ed avere quindi il tempo di fare una IVG eventualmente entro il 3° mese". Attendere l'amniocentesi, che si esegue più tardi, potrebbe spostare la diagnosi oltre il limite per l'interruzione volontaria di gravidanza (IVG) non terapeutica. "Se invece si aspetta l'amniocentesi e la diagnosi viene confermata, non si puo' più fare l'IVG ma solo ricorrere all'aborto terapeutico eventualmente."
La Procedura dell'Amniocentesi: Dettagli e Aspettative
L’amniocentesi consiste nel prelievo per via transaddominale di una piccola quantità del liquido amniotico, che avvolge e protegge il feto durante la crescita e il suo sviluppo. L’esame può essere eseguito ambulatorialmente e non richiede alcun tipo di preparazione particolare.
In primo luogo, la donna viene invitata a sdraiarsi comodamente in posizione supina, esponendo l’addome. Mediante un’ecografia dettagliata, il medico valuta attentamente il battito cardiaco fetale, la posizione del feto e della placenta per individuare il punto di prelievo ottimale. La cute viene disinfettata con una soluzione antisettica. Sotto costante guida ecografica, lo specialista in ostetricia e ginecologia infila un sottilissimo ago attraverso la cute che ricopre la sottostante cavità uterina, allo scopo di raggiungere la cavità amniotica e prelevare circa 15 ml dell'omonimo liquido. Si consideri che alla 14esima settimana di gestazione tale liquido occupa un volume di circa 100 ml, che sale a 150-200 ml 15/30 giorni più tardi e a 500 ml intorno alla ventesima settimana. Il prelievo ha una durata di qualche minuto, ma deve essere preceduto da uno studio del feto di almeno 15 minuti.
Amniocentesi o DNA fetale? Quale test fa al caso mio?
Il monitoraggio ecografico non produce radiazioni ionizzanti, è assolutamente innocuo e come tale non provoca alcun danno al feto, anzi, permette di controllare la sua posizione e quella dell'ago, minimizzando il rischio di complicanze.
Al termine dell'amniocentesi, è comunque necessario rimanere per 30-60 minuti nel centro sanitario. La vitalità del feto viene controllata subito dopo il prelievo e dopo 15-20 minuti trascorsi in sala d’attesa la paziente asintomatica può recarsi al proprio domicilio. Questo esame non è generalmente doloroso, al più fastidioso, e non richiede alcun tipo di anestesia. Dopo l’esame, è comune avvertire un lieve fastidio o una sensazione di crampo. Si consiglia di riposare nelle ore successive e di monitorare eventuali sintomi come perdite di sangue, liquido o dolore persistente. Questi segnali non sono frequenti, ma richiedono un contatto tempestivo con il professionista di riferimento.
In laboratorio, una piccola parte di liquido amniotico viene utilizzata per eseguire test biochimici diretti, mentre dalla rimanente vengono isolate le cellule fetali, successivamente coltivate per ottenere un campione numerico sufficiente alla valutazione del cariotipo. I risultati preliminari dei test più rapidi (come la QF-PCR per aneuploidie comuni) possono arrivare in pochi giorni, mentre le analisi complete richiedono generalmente più tempo (i 15-20 giorni per le risposte, poiché la FISH non è accettata come referto definitivo). I referti indicano se sono presenti o meno anomalie specifiche ed è importante che i risultati vengano spiegati da professionisti esperti, perché alcune varianti genetiche necessitano di un'interpretazione accurata. Solo nel caso in cui la madre abbia gruppo sanguigno Rh negativo, può essere necessario effettuare una profilassi con immunoglobuline anti-D per prevenire la sensibilizzazione Rh, dovuta al possibile passaggio di sangue fetale nel circolo materno.
I Veri Rischi dell'Amniocentesi: Sfatare Miti e Presentare Dati Aggiornati
Come tutte le procedure invasive, anche se praticata da personale esperto e ben attrezzato, l'amniocentesi presenta una certa percentuale di rischio. Tuttavia, è fondamentale basarsi su dati aggiornati e non su "rischi esagerati basati su cifre storiche". Il rischio di aborto dopo amniocentesi ancora citato su internet dell’1% (e purtroppo anche da molti ospedali) rappresenta il rischio derivante da pubblicazioni datate, come quella del 1986.
Studi più recenti hanno notevolmente ridotto queste stime. Ad esempio, una ricerca del 2008 della Washington University di St. Louis su oltre 11.000 amniocentesi ha concluso che il tasso di perdita fetale attribuibile all'amniocentesi era dello 0,13%. Un vasto studio randomizzato del 2009 su 36.347 donne ha poi dimostrato che l'uso della profilassi antibiotica prima della procedura può abbattere il rischio di aborto di circa l'80%, portandolo a circa lo 0,03% in chi eseguiva la profilassi.
Infine, una metanalisi del 2014 ha stabilito come il rischio di aborto dopo amniocentesi reale e ponderato sia intorno allo 0,1% e quello della villocentesi attorno allo 0,2%. "Si afferma con assoluta certezza anche in questo lavoro che chi si sottopone alla amniocentesi o alla villocentesi non abortisca di più rispetto a chi non le esegue." Questo è correlato ovviamente all'esperienza dell'operatore, e "questo rischio sia ancora più basso in centri ove si eseguono tante procedure." È essenziale che le donne ricevano "informazioni precise ed aggiornate sui test diagnostici prenatali invasivi e non invasivi" per poter fare "scelte basate sull’evidenza" e non essere "scoraggiate inutilmente dai test" a causa di "cifre anacronistiche".
I rischi materni, seppur rari, sono prevalentemente quelli associati a complicanze infettive o lesioni di organi interni. L'abortività associata ad amniocentesi può essere ricondotta allo sviluppo di amniotite (infezione del liquido amniotico), alla rottura delle membrane o alla comparsa di attività contrattile non controllabile con la terapia medica. Il rischio legato alla rottura delle membrane può occorrere entro 2-3 giorni dall'esame. L’insorgenza di attività contrattile è invece un'evenienza transitoria. Errori diagnostici e fallimenti colturali che richiedono la ripetizione del test sono estremamente rari (<0,2%).
Il Quadro Legale dell'Interruzione di Gravidanza in Italia: La Legge 194
In Italia, la legge 194 del 1978 disciplina l'interruzione volontaria di gravidanza (IVG). Questa legge distingue nettamente le procedure e i termini a seconda dell'epoca gestazionale.
L'interruzione volontaria di gravidanza (IVG) è consentita "entro il 90 giorno di amenorrea", a prescindere dalla diagnosi di anomalia cromosomica o altro. Questo significa che la madre può abortire entro i primi tre mesi autonomamente, in base alla propria valutazione di serio pericolo per la salute fisica o psichica, senza necessità di una diagnosi fetale specifica che giustifichi l'interruzione.

Dopo il terzo mese e fino al 180° giorno di amenorrea, l'aborto è consentito solo nel caso in cui "la prosecuzione della gravidanza metta a repentaglio la salute fisica o psichica della madre". Nel caso in cui il bambino abbia gravi malformazioni (quindi comprese tutte le anomalie cromosomiche), la madre può richiedere l'aborto terapeutico. La legge non specifica un termine preciso per l'aborto terapeutico, ma fa riferimento al fatto che questo deve avvenire prima che il feto abbia la possibilità di vivere autonomamente al di fuori dell'utero. "In Italia l'interruzione di gravidanza dopo il primo trimestre può essere effettuata solo se ci sono rischi per la vita della donna, o per la sua salute fisica e mentale." È necessaria una precisa certificazione medica.
Poiché "ci sono segnalazioni sporadiche di feti di 23-24 settimane che sono riusciti a sopravvivere", in caso di malattie o malformazioni fetali in genere "si fissa questo termine a 22 settimane più 2-3 giorni". Per convenzione, il limite massimo di inizio di interruzione è fissato all'epoca gestazionale di "23 settimane e 6 giorni". Questo limite tuttavia "non appare giustificato nei casi di anomalie incompatibili con la vita, come l’agenesia renale bilaterale e l’anencefalia". "Può succedere però che una grave malattia o malformazione venga diagnosticata dopo le 22 settimane. Che cosa si fa in questi casi? In Italia non si può fare nulla." afferma una ginecologa esperta.
La procedura dell'IVG entro i 90 giorni è più semplice sia dal punto di vista burocratico che fisico (si interviene tramite revisione uterina). Dopo il terzo mese, invece, "per l'aborto terapeutico è un po' più complicato, dato che bisogna presentare la documentazione e mi pare sia previsto il colloquio con lo psicologo".
Amniocentesi Positiva: Navigare la Scelta dell'Interruzione Terapeutica
Un risultato positivo dell’amniocentesi segnala che il feto è affetto da una delle malattie ricercate con il test. "In questo caso lo scenario dell’esame e le sue implicazioni verranno discussi con i genitori al fine di supportarli nella scelta da prendere." Questa diagnosi, spesso arrivando dopo la 15a settimana di gestazione, porta a considerare l'interruzione terapeutica.
Le indicazioni per l'aborto terapeutico non si limitano solo alle malattie cromosomiche. "Quando siano presenti processi patologici, compresi quelli relativi a malformazioni o malattie del nascituro, che determinano un grave pericolo per la salute fisica o psichica della donna." È cruciale notare che "anche in questo caso il focus è sulla salute della donna".
"Una volta fatta una diagnosi (ecografica o genetica), è importante farsi rilasciare una consulenza chiara, ossia un referto sul caso e sulla prognosi." Questo è il punto di partenza per accedere all'interruzione terapeutica. L'ecografia morfologica e l'amniocentesi sono i due esami principali che permettono di diagnosticare eventuali anomalie cromosomiche o malformazioni. Se dall'eco premorfologica risultano "malformazioni evidenti incompatibili con la vita si puo' comunque procedere con l'aborto terapeutico se il referto è chiaro e non da adito a dubbi". Tuttavia, "per escludere o confermare una trisomia ci vuole assolutamente l'amniocentesi."
Le Vie dell'Interruzione Terapeutica dopo il Primo Trimestre
Le modalità con cui viene praticato un aborto terapeutico variano in base all'epoca gestazionale e alle pratiche del centro medico. "Fino alle 15-16 settimane di gravidanza, l'interruzione viene praticata in modo molto simile a quanto accade nei primi 90 giorni, cioè con uno svuotamento dell'utero effettuato in anestesia generale."
"Dopo le 15-16 settimane, invece, bisogna indurre un travaglio, detto appunto abortivo, che porta all'espulsione del feto." Questo può avvenire tramite diversi protocolli:
- Somministrazione periodica di prostaglandine per via vaginale: Questi farmaci inducono l'utero a contrarsi e fanno partire il travaglio. I tempi dell'induzione e del travaglio dipendono molto dalla risposta individuale al farmaco. Il protocollo più usato consiste nella somministrazione nell’arco di 12 ore.
- Assunzione per via orale di mifepristone (RU486), seguita da somministrazione di prostaglandine per via vaginale: "L'RU486 sensibilizza l'utero all'azione delle prostaglandine e quindi dimezza i tempi del travaglio abortivo." In alcune regioni d’Italia, dopo la prima assunzione di Mifegyne in regime di Day Hospital, la donna può tornare a casa in attesa del secondo rientro nella struttura ospedaliera, questa volta in regime di ricovero.
Dopo aver intrapreso questi protocolli, "si attende che l’utero cominci a contrarsi ed insorga un piccolo travaglio di parto. Questo non vuol dire che la donna sarà in travaglio per 12 ore. Tutto è relativo alla grandezza dell’utero. Cioè non sarà mai come un travaglio che insorge alla 40esima settimana, ma sarà un travaglio molto più breve e decisamente meno intenso."
"Inutile girarci attorno: il travaglio abortivo può essere molto doloroso, anche quanto il travaglio fisiologico del parto." È fondamentale che venga offerta un'adeguata terapia antidolorifica. "Durante le contrazioni, in accordo con gli anestesisti, è possibile eseguire una adeguata terapia antidolorifica. Si ribadisce che l’analgesia per il dolore è doverosa, indipendentemente dalla causa che provoca il dolore e che su questo argomento non ha nessuna ragione di esistere l’obiezione di coscienza in quanto l’analgesia non determina l’aborto."
In alcuni centri, al momento dell'espulsione le donne sono trasferite in sala parto, mentre in altri rimangono in sala travaglio o nella stanza del reparto. C'è variabilità anche rispetto alle procedure eseguite dopo l'espulsione. La paziente generalmente viene trasferita in sala operatoria quando vi è una dilatazione completa del collo uterino. Al momento dell’espulsione, se la donna lo desidera e se nella struttura è possibile, si può effettuare un’anestesia generale. Dopo aver prestato assistenza all’espulsione del feto, l’operatore può ritenere opportuno eseguire una revisione della cavità uterina (raschiamento).
Amniocentesi o DNA fetale? Quale test fa al caso mio?
In alcuni casi, per effettuare un’interruzione volontaria di gravidanza dopo i primi 90 giorni, si procede "in ambiente ospedaliero e sotto guida ecografica con un’iniezione intracardiaca nel feto di una sostanza che determina l’arresto cardiaco." Dopo tale iniezione, la paziente può decidere di ricoverarsi in qualsiasi ospedale. Infatti, la diagnosi a questo punto è di morte endouterina del feto e qualsiasi ospedale con un reparto di ostetricia e ginecologia è obbligato al ricovero e all’assistenza. Una volta ricoverata, la donna viene osservata, e se non inizia spontaneamente un travaglio si procede con la somministrazione di farmaci seguendo uno dei protocolli sopra menzionati. Un taglio cesareo in questa epoca di gravidanza può essere molto rischioso e invasivo, di conseguenza si predilige sempre un’induzione farmacologica del travaglio. La donna dovrà riposare per 24 ore, poiché non si possono somministrare ulteriori farmaci di questo tipo nelle successive 24 ore.
Il Ruolo degli Obiettori di Coscienza e l'Accesso alle Cure
Un aspetto critico nell'accesso all'interruzione di gravidanza, sia volontaria che terapeutica, è la presenza di medici obiettori di coscienza. "In teoria tutti gli ospedali dovrebbero garantire l'aborto terapeutico ma in pratica gli obiettori ci sono dappertutto."
"Il problema può porsi fin dall'inizio del percorso" osserva una ginecologa, "in molti dei centri che effettuano la diagnosi prenatale, infatti, gli operatori sono obiettori. Questo significa che, dopo la diagnosi, la donna può essere praticamente abbandonata a sé stessa, senza indicazioni su cosa fare e a chi rivolgersi." Questa situazione può generare ulteriore angoscia e ritardi in un momento già di per sé difficile. "Anche nei centri in cui si effettuano le interruzioni di gravidanza, alcuni (o molti) operatori possono essere obiettori, il che può comportare ritardi nell'inizio della procedura. Gli obiettori, infatti, non sono tenuti a indurre il parto."
È essenziale sapere che, "se il tuo ginecologo ti dice che nell’ospedale dove lavora non si fanno, vuol dire che è obiettore, poiché per fare un aborto terapeutico non c’è bisogno di strutture o attrezzature particolari, ma solo di un ginecologo che lo attui." In tali circostanze, è un diritto della donna chiedere al medico di indirizzarla "ad un ginecologo non obiettore" per "recarsi al più presto da lui a presentargli il tuo caso." "In ospedale vi è sempre un medico non obiettore che esegue queste cose." La difficoltà sta nel trovare rapidamente chi possa fornire l'assistenza necessaria senza ulteriori indugi.
Il Peso della Decisione: Aspetti Psicologici ed Emotivi
Affrontare una diagnosi di malformazione o patologia fetale, specialmente quando questa porta alla considerazione di un'interruzione di gravidanza, è un'esperienza emotivamente devastante. Come emerge da numerose testimonianze, "il mondo ci è crollato addosso e siamo distrutti." È facile interrogarsi su "cosa faremmo dopo o cosa faremmo se…" ma quando "ti capita, ti posso garantire che quello che hanno fatto o farebbero le altre è l'ultimo dei tuoi problemi." Ognuno vive la situazione "secondo la propria coscienza e secondo la propria situazione."
La decisione è profondamente personale e non esiste una scelta "giusta o sbagliata" in senso assoluto. "Ognuna di noi farà la scelta che sarà giusta per la propria situazione." Il dolore e il "senso devastante di impotenza" sono una costante, "a prescindere dalla decisione presa." Alcune madri si trovano di fronte a diagnosi come la trisomia 18, "incompatibile con la vita", e devono immaginare "cosa avrebbe potuto essere il suo dopo…. se avessi deciso di tirare avanti." Altre affrontano diagnosi di "trisomia 13", "malformazioni che sembrerebbero portare al trisioma 13" o anche "sindrome da delezione 2q37.3 una malattia rarissima 100 casi in tutto il mondo e vita davvero breve".
Amniocentesi o DNA fetale? Quale test fa al caso mio?
Anche dopo una diagnosi negativa dell'amniocentesi, possono emergere situazioni estreme, come la scoperta che il feto "non aveva il cervello ossia era affetto da anencefalia", una realtà che può, paradossalmente, alleviare un "senso di colpa tremendo" per aver proceduto con l'esame. Questo dimostra la complessità delle emozioni in gioco.
Il supporto psicologico è fondamentale, anche se non sempre è facile accettarlo. "Mia sorella mi ha consigliato di parlare di questa situazione con uno psicologo, ma sinceramente nn mi va di parlare con nessuno..soprattutto di persona." Nonostante ciò, il confronto con chi ha vissuto esperienze simili può offrire un "po' di conforto da chi sa cosa si prova in questa tremenda situazione, senza sentirsi dire la solita frase 'sei giovane, non sei ne la prima ne l'ultima….'"
È un percorso che implica una profonda riflessione non solo individuale ma anche di coppia. "La scelta non riguarda solo me ma anche il mio compagno col quale ho provato piu' volte ad affrontare l'argomento ma non ne vuol sentir parlare o meglio se accadrà, vedremo." Questi tabù rendono ancora più difficile la comunicazione e la preparazione a scenari complessi. La "decisione di dover interrompere la mia gravidanza… lascia il segno, credimi."
Casi Clinici e Diagnosi Specifiche: Trisomie e Malformazioni Fetali
L'amniocentesi è in grado di rilevare una vasta gamma di anomalie cromosomiche e malformazioni strutturali. Tra le più comuni e quelle menzionate nelle esperienze raccolte vi sono le trisomie.
- Trisomia 21 (Sindrome di Down): È la condizione più conosciuta. L'esito di "un cromosoma in più, nello specifico il 21" porta a decisioni che molte coppie hanno già considerato prima della gravidanza, esprimendo la "intenzione di non portarla avanti" in caso di questa diagnosi. Tuttavia, alcune persone sentono una particolare vicinanza ai bambini Down, considerandoli "persone che hanno molto da dare".
- Trisomia 18 (Sindrome di Edwards): Spesso descritta come "incompatibile con la vita". Un'esperienza riporta la decisione di "fare una interr." a 13 settimane dopo una diagnosi di trisomia 18.
- Trisomia 13 (Sindrome di Patau): Anche questa è una patologia grave. Una mamma ha dovuto affrontare "un aborto terapeutico per la 1 gravidanza per un accertata trisomia13", con la diagnosi fatta tramite amniocentesi. Un altro caso menziona "malformazioni che sembrerebbero portare al trisioma 13", sebbene la diagnosi iniziale sia poi stata riformulata.
- Anencefalia: Questa è una grave malformazione congenita in cui manca una parte del cervello e del cranio. Una donna ha scoperto post-amniocentesi che il feto "non aveva il cervello ossia era affetto da anencefalia", una condizione chiaramente incompatibile con la vita.
- Displasia Scheletrica: Una condizione che "lo avrebbe fatto nascere paralizzato dal collo in giù" è stata un'altra ragione per decidere per l'interruzione terapeutica.
- Ipoplasia del verme cerebellare, idrocefalia e piede torto: Queste sono state le diagnosi di una "bimba che stava portando in grembo [con] tantissimi problemi cromosomici… non sarebbe sopravvissuta alla nascita."
- Microdelezioni: Si tratta della "perdita di un tratto cromosomico di piccole dimensioni e, pertanto, dei geni localizzati su quel frammento cromosomico." Il caso di "sindrome da delezione 2q37.3 una malattia rarissima" rientra in questa categoria, con una "vita davvero breve" prevista.
- Agenesia renale bilaterale: Una delle "anomalie incompatibili con la vita" che solleva interrogativi sui limiti temporali per l'interruzione.
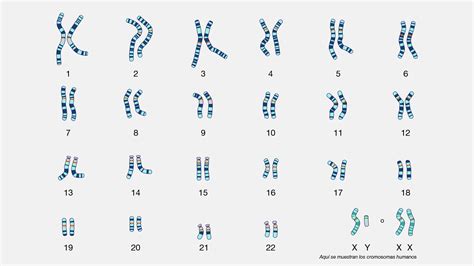
Questi esempi evidenziano la varietà e la gravità delle condizioni che possono essere diagnosticate tramite amniocentesi, rendendo la scelta ancora più ardua.
L'Importanza di un'Informazione Accurata e del Supporto Medico
In un percorso così delicato, l'informazione gioca un ruolo cruciale. "È importante che le donne e le coppie che decidono di eseguire l’amniocentesi cerchino uno spazio di informazione e confronto accurato con gli specialisti e/o con il centro che si occuperà dell’esecuzione dell’indagine."
È fondamentale evitare un "approccio di medicina difensiva che fornisce tassi di perdita fetale sbagliati, irrealistici ed anacronistici per le procedure invasive, o capacità diagnostiche fuorvianti per i test di screening". Questo "dovrebbe essere respinto dalla pratica clinica." È un diritto delle donne ricevere "informazioni precise ed aggiornate sui test diagnostici prenatali invasivi e non invasivi" per poter "consentire scelte basate sull’evidenza".
La necessità di un dialogo aperto e onesto con il personale medico è costante. "Non mi piace che mi si obblighi ad una scelta indotta e non ad una mia libera scelta." La sensazione di essere "costretti ad una scelta" o di non avere tutte le informazioni per anticipare i tempi (ad esempio, per la villocentesi in caso di TN positiva) aggiunge stress. "È difficile trovare un medico che, pur senza dare giudizi personali sul cosa fare se, metta al corrente la coppia della possibilità di anticipare la tn alla prima settimana possibile in modo da avere un piccolo margine di tempo per prendere in considerazione la villocentesi".
Il supporto non deve limitarsi solo agli aspetti medici e legali. Il "discorso psicologico" è altrettanto importante. La donna e la coppia devono sentirsi accompagnate e non "abbandonate a sé stesse" di fronte a una diagnosi difficile, specialmente quando si devono affrontare decisioni che cambiano la vita.
tags: #abortire #dopo #amniocentesi #positiva