L'intera gestazione è un periodo di incredibili trasformazioni, spesso scambiata da molti per un miracolo. Questa realtà, dalla fecondazione al parto, è resa possibile grazie a un'intricata serie di processi chimico-fisici e biologici. Al centro di questi eventi sta un organo sorprendente e temporaneo, essenziale per lo sviluppo e la sopravvivenza del feto: la placenta. Definita come l’organo deputato agli scambi tra madre e feto, la placenta rappresenta molto più di un semplice intermediario. È un annesso embrio-fetale vascolare, che unisce in modo indissolubile l'organismo materno a quello fetale, fungendo da ponte vitale e svolgendo funzioni che, durante la vita intrauterina, sono cruciali e insostituibili.
Cos'è la Placenta: Origine e Formazione di un Legame Vitale
La placenta non è un organo preesistente, ma si sviluppa in risposta alla gravidanza, configurandosi come una struttura temporanea e decidua. Il termine "decidua" fa riferimento al fatto che, una volta conclusa la sua funzione, si separa dal corpo materno, venendo espulsa dopo la nascita. Le sue origini sono complesse e affascinanti, poiché essa trae origine sia dal corpo della madre, attraverso modifiche dell'endometrio, sia dall'embrione stesso.
Inizialmente, l’embrione è costituito solo da poche cellule e si nutre per diffusione, un processo in cui le sostanze nutritive entrano a contatto diretto con le cellule embrionali. Ma l'embrione cresce rapidamente, e con esso la necessità di un sistema di supporto più evoluto. La placenta deriva da una struttura embrionale specifica, la blastocisti, e in particolare da una sua componente che prende il nome di sinciziotrofoblasto.
Il processo di formazione inizia con l'impianto. Trascorsi più o meno sette giorni dal concepimento, la blastocisti, che rappresenta la forma più avanzata dello sviluppo embrionale in quel momento, comincia la sua penetrazione nell’endometrio. L'endometrio è la mucosa dell'utero che, preparata dal progesterone prodotto dal corpo luteo, si trasforma. Questo processo di preparazione è noto come decidualizzazione, preceduto da una fase di predecidualizzazione. Durante quest'ultima, lo strato funzionale dell'utero (endometrio) si prepara per divenire decidua, assumendo e trattenendo grandi quantità di glicogeno e lipidi, fondamentali per la nutrizione embrionale nelle prime fasi. Dopo circa sei giorni dall'inizio della penetrazione, la blastocisti viene completamente avvolta dall’endometrio e prosegue il suo sviluppo.
A partire da alcune delle cellule dell’embrione, prende il via la formazione dei villi coriali. Questi villi, penetrando nell’endometrio, iniziano un complesso processo di ramificazione, diventando sempre più intricati. Sono proprio i villi coriali la porzione di placenta che trae origine dall’embrione. Il loro compito è assorbire ossigeno e altre tipologie di nutrimento per il feto dal sangue della mamma. Contemporaneamente, essi sono fondamentali per la cessione dell’anidride carbonica al corpo della mamma.
La placenta, quindi, si forma gradualmente e, attorno alle dodici settimane di gravidanza, è in grado di sovrintendere pienamente ai suoi compiti di nutrimento e protezione di quello che, dal punto di vista medico, è ormai un feto. Prima di questo stadio, le funzioni di nutrimento spettavano in parte al sacco vitellino, una membrana extraembrionale visibile già dalle prime settimane di gestazione e cruciale per la formazione delle cellule ematiche e germinali. Il sacco vitellino smette di crescere verso la dodicesima settimana e scompare attorno a quel periodo, lasciando alla placenta il ruolo di organo nutritivo primario. La crescita della placenta continua per tutta la gravidanza, fino a raggiungere, in prossimità del parto, un peso considerevole e dimensioni specifiche.
La Straordinaria Anatomia della Placenta
La placenta, al termine della gravidanza, assume la forma di un disco, che aderisce saldamente alla parete dell’utero. Questa struttura discoidale ha un diametro che può variare dai 20 ai 30 centimetri e uno spessore, decisamente più consistente al centro, di circa 4 centimetri, riducendosi a circa 0.5 centimetri alla periferia. Il suo peso si aggira intorno ai 500 - 600 grammi.
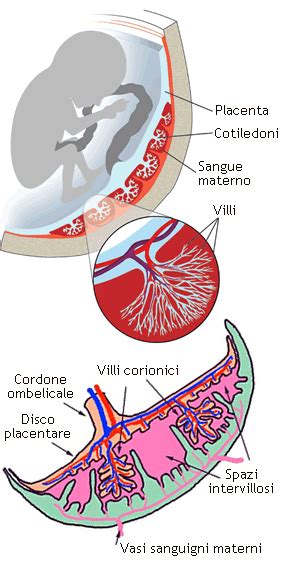
Internamente, la placenta presenta una struttura complessa e affascinante, paragonabile a quella di una spugna, essenzialmente un complicato e ramificato sistema di vasi sanguigni intrecciati tra loro. Al suo interno, entrano da un lato i vasi materni e dall’altro i vasi fetali. Si distinguono due facce principali: una faccia fetale, rivolta verso il feto, e una faccia materna (o basale), che aderisce alla parete dell'utero. La faccia fetale è tappezzata dall'amnios, una membrana che si riflette sul cordone ombelicale, avvolgendolo fino alla sua inserzione all'ombelico del feto.
La faccia materna presenta un aspetto del tutto diverso, caratterizzato da cotiledoni, che sono unità funzionali della placenta. Questi cotiledoni sono divisi esternamente da solchi intercotiledonali e internamente da setti intercotiledonali. Le due facce, materna e fetale, non si scollano tra di loro grazie alla presenza di villi aderenti. Un'altra tipologia di villi, presenti nelle lacune tra i villi aderenti, prende il nome di "villi fluttuanti". Questi villi sono immersi in spazi pieni di sangue, le cosiddette lacune, che sono in contatto diretto con i villi coriali e con la circolazione materna.
La circolazione placentare è costituita da due componenti distinte: una componente materna, o circolazione intraplacentare materna, e una componente fetale, o circolazione intraplacentare fetale. È fondamentale comprendere che, sebbene ci sia uno scambio intensissimo, non c’è contatto diretto tra il sangue materno e quello fetale. I villi coriali, con il loro tessuto ricco di vasi, sono riforniti di ossigeno e sostanze nutritive direttamente dal sangue materno presente nelle lacune. Dalle lacune e attraverso i villi, la maggior parte delle sostanze che hanno superato la placenta raggiunge direttamente il feto tramite la circolazione sanguigna feto-placentare, veicolata dal cordone ombelicale.
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
Il Cuore degli Scambi: La Barriera Placentare
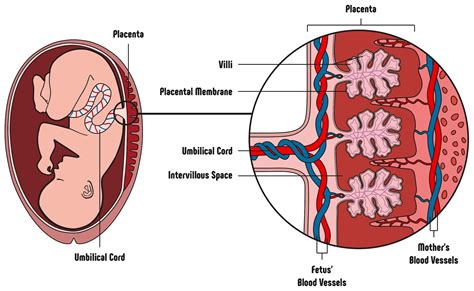
Il vero e proprio "cuore" delle funzioni placentari risiede nella "barriera placentare". Questa non è una barriera in senso di muro invalicabile, ma piuttosto una sottile membrana semipermeabile, formata dallo strato di cellule che separa i villi coriali dal sangue materno. È attraverso questa membrana che avviene il passaggio delle sostanze nutritive, dell’ossigeno e dei prodotti di scarto.
Come accennato, non c’è contatto diretto tra il sangue materno e quello fetale. La barriera placentare ha il compito cruciale di filtrare e “scegliere” le sostanze che possono passare dalla madre al feto e, viceversa, dal feto alla madre. Verso il feto arrivano ossigeno, zuccheri, proteine e lipidi, tutti elementi essenziali per la sua crescita e sviluppo. In cambio, il feto rende alla madre anidride carbonica e sostanze di scarto che verranno poi eliminate dall'organismo materno.
La funzione di filtro tra un sistema circolatorio e l'altro è affidata a una serie di membrane sottilissime tra i rispettivi villi, che permettono il passaggio per osmosi o trasporto attivo solo di alcune sostanze, trattenendone altre. Transitano ossigeno, zuccheri, proteine e lipidi in una direzione, mentre anidride carbonica, urea e altre sostanze di scarto passano nell'altra.
Un aspetto straordinario di questa barriera è la sua capacità di impedire il passaggio di alcuni elementi che potrebbero essere dannosi. Ad esempio, il sistema immunitario materno non riceve i "segnali biologici" dell'esistenza del bambino, che potrebbero scatenare una reazione di rigetto. Inoltre, in condizioni "normali", la barriera può bloccare il passaggio di alcune sostanze o microrganismi (parassiti, virus, batteri) potenzialmente nocivi per il feto. È importante sottolineare che, sebbene efficace, questa barriera non è assoluta e presenta delle eccezioni, come vedremo più avanti. La sua capacità di selezione è un esempio perfetto di come la natura abbia sviluppato meccanismi complessi per proteggere e sostenere la vita emergente.
Un Ponte Vitale: Le Funzioni Cruciali della Placenta
Le funzioni della placenta sono molteplici e indispensabili per il corretto sviluppo del nascituro, sostituendo temporaneamente gli organi non ancora pienamente funzionanti del feto.
Nutrimento e Ossigenazione
La principale funzione della placenta riguarda la gestione degli scambi gassosi e metabolici tra il sangue materno e quello del feto in crescita. La comunicazione tra il feto e la placenta avviene grazie al cordone ombelicale, che contiene le arterie e la vena ombelicale. Il sangue materno, ricco di ossigeno e nutrienti, arriva nella placenta, e da qui, attraverso il cordone ombelicale, giunge nella parete addominale del bebè, andando poi a irrorare tutti i suoi distretti corporei. A ogni "stazione", il sangue cede ossigeno e nutrienti - portando in particolar modo più ossigeno alla metà superiore del corpo, spiegando perché la testa fetale è proporzionalmente più grande - per poi tornare indietro, rientrare nel cordone ombelicale e lasciare le sostanze di scarto alla placenta, che a sua volta le cede all’organismo materno. Per la diffusione di ossigeno e anidride carbonica, lo strato sottile di cellule della barriera placentare è fondamentale.
La placenta è permeabile a tantissimi nutrienti presenti nel sangue materno, dalle proteine ai trigliceridi, senza dimenticare il glucosio e alcune vitamine, che sono tutti in grado di passare al cucciolo, sostenendone la crescita.
Funzione Depurativa e Omeostatica
Durante la vita intrauterina, il feto non utilizza i propri polmoni per respirare né i reni per filtrare il sangue. La placenta svolge un ruolo vitale in questo senso: le funzioni depurative che in seguito spetteranno ai reni vengono interamente portate avanti dalla placenta. Lo stesso vale per l'omeostasi, il termine tecnico che indica la capacità degli organismi di regolare l'ambiente interno, mantenendolo stabile anche a fronte di variazioni dell'ambiente esterno. In pratica, la placenta agisce sostituendo alcuni organi che non sono momentaneamente attivi, come i polmoni e i reni, garantendo un equilibrio fondamentale per la vita fetale.
Scudo Immunitario per il Feto
La placenta ha anche un ruolo cruciale nella protezione immunitaria del feto. Attraverso l’endocitosi, un processo in cui le cellule, tramite la membrana plasmatica, inglobano molecole e altri corpi che si trovano nello spazio extracellulare, questo fantastico organo consente il passaggio degli anticorpi dalla madre al cucciolo. Questi anticorpi forniscono al feto una "immunità passiva", proteggendolo da numerose infezioni a cui la madre è già stata esposta.
Inoltre, la placenta è in grado di impedire il passaggio ad alcuni organismi patogeni. Tuttavia, è molto importante ricordare che non tutti i patogeni vengono bloccati. Esistono diverse eccezioni notevoli, tra cui il protozoo che causa la toxoplasmosi, alcuni virus (come il citomegalovirus o la rosolia) e alcuni batteri (come la sifilide), che possono attraversare la barriera placentare e causare gravi danni al feto.
Il Ruolo Ormonale: Una Centrale Endocrina
Tra i vari ruoli svolti dalla placenta, uno dei più affascinanti è la sua funzione di regolazione ormonale, agendo come una vera e propria centrale endocrina temporanea. Già dall’inizio del suo sviluppo, la placenta secerne l’ormone gonadotropina corionica umana (hCG), la cui frazione beta viene rilevata nel momento in cui si effettua il test di gravidanza. Questo ormone è molto simile all'LH (un'altra gonadotropina secreta dall'ipofisi) e ha un compito cruciale: sostenere i processi di sintesi del progesterone.
Inizialmente, il progesterone viene prodotto dal corpo luteo, una struttura che si forma nell'ovaio dopo l'ovulazione. L'hCG, mantenendo attivo il corpo luteo, garantisce una produzione sufficiente di progesterone nelle primissime settimane di gravidanza. Attorno alla settima settimana di gravidanza, la placenta è in grado di gestire in maniera autonoma la sintesi di tutto il progesterone che serve all’embrione. A quel punto, il corpo luteo inizia a degenerare e i livelli di hCG a ridursi, poiché la placenta ha assunto il pieno controllo della produzione di questo ormone vitale.
Il progesterone è l’ormone della gravidanza per antonomasia, poiché favorisce l’annidamento dell’embrione in utero e, soprattutto, riduce il rischio di contrazioni uterine e di rigetto del frutto del concepimento. L’embrione, essendo per metà di origine materna e per metà di origine paterna, potrebbe essere visto come un “intruso” dal sistema immunitario della donna, e l’utero potrebbe contrarsi per espellerlo. Il compito del progesterone è proprio quello di impedire sia gli spasmi uterini sia l’attacco del sistema immunitario, proteggendo la gravidanza e garantendo un ambiente sicuro per lo sviluppo fetale.
Barriera Protettiva: Limiti e Importanza
Oltre alle funzioni già descritte, la placenta agisce anche come una barriera protettiva contro diverse sostanze potenzialmente dannose presenti nel sangue materno. Questa funzione di filtro è essenziale per salvaguardare il delicato sviluppo fetale da agenti che potrebbero compromettere la sua salute.
Tuttavia, è fondamentale comprendere che, anche in questo caso, la barriera placentare presenta delle eccezioni e non è infallibile. Alcune sostanze particolarmente nocive sono purtroppo in grado di attraversarla e raggiungere il feto, causando gravi conseguenze. Tra queste spiccano la nicotina e altre sostanze cancerogene che si trovano nelle sigarette, l’alcol e le droghe. L'assunzione di tali sostanze da parte della madre può avere effetti devastanti sul feto, provocando ritardi nella crescita, malformazioni o problemi neurologici. La placenta rappresenta anche una barriera nei confronti di alcune infezioni o di alcune sostanze assunte dalla mamma, come ad esempio i medicinali. È per questo motivo che l'uso di farmaci durante la gravidanza deve essere sempre attentamente valutato da un medico. La consapevolezza di questi limiti è cruciale per le future madri, che devono adottare stili di vita sani per proteggere al meglio il proprio bambino.
Dove si Impianta: Le Diverse Posizioni della Placenta
La posizione della placenta all'interno dell'utero dipende strettamente dal punto in cui avviene l’impianto, ovvero la sede in cui l’embrione prima aderisce e poi penetra nell’endometrio. Questo impianto avviene durante la cosiddetta "finestra d'impianto", un periodo ottimale per il concepimento, generalmente tra la 19esima e la 24esima giornata del ciclo uterino.
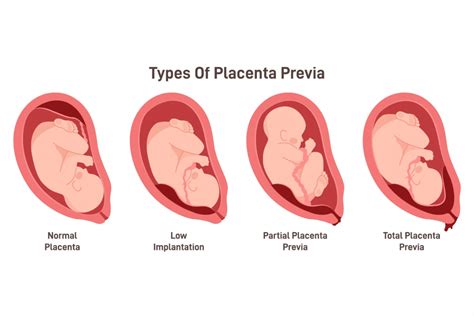
Fisiologicamente, la placenta potrà formarsi adesa alla parete uterina in diverse posizioni, tutte considerate normali e sicure per la gravidanza. Le principali localizzazioni includono:
- Placenta Anteriore: in questo caso, la placenta si trova sulla parete frontale dell'utero, "guardando" verso la pancia della mamma.
- Placenta Posteriore: qui la placenta è rivolta verso la schiena della mamma, aderendo alla parete posteriore dell'utero.
- Placenta Fundica: questa situazione si verifica quando la placenta si impianta alla porzione apicale dell’utero, ossia il fondo uterino.
- Placenta Laterale: può essere laterale destra o laterale sinistra, a seconda del lato dell'utero su cui si è impiantata.
È importante ricordare che esistono anche svariate posizioni intermedie. L’aspetto più cruciale, indipendentemente dalla specifica localizzazione, è che la placenta si trovi al di sopra del feto, non ostruendo la via di uscita dal canale del parto. Pertanto, sebbene la posizione vari, l'importante è che non crei ostacoli o rischi per la progressione della gravidanza e del parto.
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
Quando la Posizione Conta: Placenta Bassa e Placenta Previa
Sebbene le localizzazioni sopra descritte siano generalmente prive di problematiche, può capitare che l’embrione si impianti nella parte inferiore dell’utero, in prossimità del canale del parto. In questi frangenti, si parla di placenta bassa e di placenta previa, condizioni che richiedono un'attenta valutazione medica.
La placenta bassa si verifica quando la placenta si trova vicina all’orifizio inferiore dell’utero, ma senza occluderlo. Si tratta di un quadro che, inizialmente, può generare preoccupazione. Tuttavia, non è detto che rimanga tale per tutta la gravidanza. Spesso, man mano che l’utero aumenta di dimensioni nel corso della gestazione, la placenta viene portata via via più in alto. Inoltre, l'assunzione della posizione cefalica da parte del bambino può contribuire a spostare la placenta in una posizione più laterale e meno a rischio. È per questo che nel 5% circa delle gravidanze alle 20 settimane viene segnalata la placenta come “bassa”, ma la percentuale scende all’1% nel corso del terzo trimestre, poiché molte si "risolvono" spontaneamente.
La placenta previa, invece, è una condizione più seria in cui la placenta ricopre in maniera parziale o totale l'orifizio uterino interno, ovvero l'ingresso del canale del parto. Questa condizione si forma tipicamente dopo il corpo dell'utero, all'altezza del collo di questo, ed è presente in circa il 3% delle gravidanze singole. La placenta previa richiede immediata attenzione medica e un monitoraggio costante, soprattutto in vista del parto.
Cause e Rischi della Placenta Previa
La placenta previa è favorita da diversi fattori di rischio, tra cui:
- Una diagnosi di placenta previa in gravidanze precedenti.
- Precedenti tagli cesarei.
- Il tabagismo.
- Un'età materna superiore ai 35 anni.
- La gestazione insorta a seguito di Procreazione Medicalmente Assistita (PMA).
- Multiparità (numerose gravidanze precedenti).
- Presenza di cicatrici uterine.
Il rischio principale associato alla placenta previa è che, con l'inizio del travaglio e la conseguente dilatazione del collo dell'utero, la placenta possa staccarsi parzialmente o totalmente. Questo distacco può causare emorragie massive, mettendo a rischio sia la vita della madre (con potenziale mortalità materna, emorragia antepartum, intrapartum o postpartum, e in casi estremi, isterectomia) sia quella del feto, che verrebbe privato della sua fonte di ossigeno e nutrimento. Si parla di placenta previa centrale quando la placenta "tappa" completamente il collo dell'utero, impedendo l'uscita del feto attraverso le vie naturali.
La diagnosi di placenta previa viene effettuata in modo più accurato grazie a un'ecografia transvaginale, generalmente dopo la 32esima settimana di gestazione, quando la posizione tende a stabilizzarsi. Proprio a causa del rischio di emorragia e di sofferenza fetale, una volta accertata la diagnosi di placenta previa, si opta quasi sempre per la nascita tramite taglio cesareo. Questo viene solitamente programmato prima delle 40 settimane, così da evitare che la placenta raggiunga un periodo in cui le sue funzioni potrebbero non essere ottimali o che il travaglio naturale inizi spontaneamente, scatenando le complicazioni. Pertanto, prima di programmare il tipo di parto (naturale o cesareo), è sempre bene controllare la posizione placentare intorno alla 35esima-36esima settimana.
Valutare la Salute Placentare: Grado e Flussimetria
Monitorare la salute e il funzionamento della placenta è cruciale per garantire il benessere fetale. Esistono diversi strumenti e parametri per valutare questo organo vitale.
Il parametro più affidabile per valutare la funzione della placenta è senz’altro la crescita fetale. Un feto di dimensioni nei limiti per l’epoca gestazionale, associato a una normale quantità di liquido amniotico, indica che la placenta sta funzionando bene, fornendo adeguatamente ossigeno e nutrienti.
Nell’ambito dell’ecografia di secondo livello, possono essere valutate anche la flussimetria dell’arteria ombelicale e la flussimetria delle arterie uterine. Entrambe queste misurazioni esprimono la funzione della placenta: la flussimetria ombelicale esplora il lato fetale della circolazione placentare, mentre le flussimetrie uterine esplorano il lato materno, valutando l'apporto di sangue all'utero e, di conseguenza, alla placenta. La flussimetria, tuttavia, non è necessaria nelle gravidanze a basso rischio. È invece sicuramente indispensabile nelle gravidanze a rischio, specialmente in presenza di un ritardo di crescita fetale, al fine di monitorare la situazione e scegliere il momento più idoneo per il parto, intervenendo se necessario.
Un altro aspetto che viene talvolta menzionato nei referti ecografici è il grado placentare. Questo parametro esprime l’aspetto morfologico della placenta, che è un concetto distinto dalla sua funzione. Il grado placentare si distingue in numeri da 0 a 3:
- Grado 0: la placenta ha un aspetto omogeneo e uniforme.
- Grado 1: iniziano a comparire lievi calcificazioni.
- Grado 2: le calcificazioni sono più evidenti.
- Grado 3: la placenta presenta calcificazioni diffuse, ed è talvolta indicata con il termine ormai desueto di “placenta vecchia”.
È importante comprendere che trovare una placenta di grado 3 a termine di gravidanza è del tutto normale e non indica necessariamente un malfunzionamento. Tuttavia, trovare una placenta di grado 3 ad epoche gestazionali più precoci si associa talora a disfunzione placentare e ritardo di crescita fetale. In questi casi, un precoce invecchiamento della placenta può compromettere la sua capacità di svolgere le funzioni vitali, rendendo necessario un monitoraggio più intensivo.
Talora, nei referti ecografici, possiamo trovare la segnalazione di “lacune placentari”: esse non sono altro che degli spazi in cui il sangue circola più lentamente, e il loro significato clinico deve essere valutato nel contesto generale della gravidanza.
Un’anomalia che compromette seriamente la funzione placentare è l’insufficienza placentare primitiva, una condizione in cui non arriva un adeguato apporto di ossigeno e nutrienti al feto, ostacolandone lo sviluppo. Questo deficit può talora causare la preeclampsia, una forma di ipertensione materna indotta dalla gravidanza. In entrambi i casi, per tenere la situazione sotto controllo, si effettua un’ecografia ogni 2 settimane e, in caso di necessità, si può anticipare il parto per salvaguardare la salute del bambino e della madre.
Emergenze e Complicazioni: Il Distacco di Placenta
Tra le complicanze più gravi che possono interessare la placenta, il vero distacco di placenta rappresenta un’emergenza ostetrica. Si verifica quando la placenta si stacca prematuramente dalle pareti dell'utero prima che il bambino sia nato, mettendo a rischio la salute materna e fetale se non si interviene rapidamente.
È molto importante ricordare che non si deve confondere il distacco di placenta con le emorragie che avvengono nei primi mesi di gravidanza. Quest’ultime vengono definite più correttamente come minaccia d’aborto, che può talora associarsi a un reperto ecografico di ematoma sottocoriale o a un distacco amniocoriale (cioè una piccola raccolta ematica, che tende poi a regredire nel tempo). Il distacco di placenta è una condizione distinta e ben più pericolosa.
Il distacco di placenta si manifesta clinicamente con dolore addominale improvviso, costante e localizzato. Questo dolore è differente da quello delle contrazioni uterine, che invece aumentano e si arrestano coinvolgendo tutto l'utero. Spesso, il dolore è accompagnato da perdite ematiche vaginali, che possono essere talora abbondanti. Altri sintomi possono includere l'aumento del tono uterino (utero duro al tatto) e segni di sofferenza fetale.
Diversi fattori possono favorire il distacco di placenta. Tra questi, l'ipertensione in gravidanza (anche nota come preeclampsia), un'età materna avanzata, traumi addominali, multiparità, e la rottura prematura delle membrane.
Di fronte a perdite ematiche in gravidanza, accompagnate da dolore addominale, è sempre bene rivolgersi al più presto al proprio medico o a un pronto soccorso ostetrico, poiché la tempestività dell'intervento è cruciale. Da sottolineare che la diagnosi di distacco di placenta viene fatta principalmente sulla base dei sintomi clinici e dell’esame fisico. L’ecografia, infatti, spesso non mostra anomalie evidenti, rendendo la valutazione clinica ancora più fondamentale.
Oltre la Nascita: Il Secondamento e il Ruolo del Cordone Ombelicale
La vita del feto è caratterizzata da alcune particolarità che la rendono profondamente differente dalla vita successiva dopo la nascita. L'embrione è un essere umano "in costruzione": fin dalle prime settimane cominciano a formarsi organi importanti come il cuore (5a-6a settimana), il sistema digerente e i polmoni (7a settimana). Tuttavia, questi sistemi non sono ancora pienamente operativi. Per esempio, a livello dell'arteria polmonare fetale troviamo il dotto arterioso di Botallo, che consente il passaggio del sangue dall'arteria polmonare direttamente all'aorta, bypassando i polmoni non ancora funzionanti. In questo contesto, placenta e bambino continuano a vivere all’unisono, in uno scambio continuo, fino al momento della nascita.
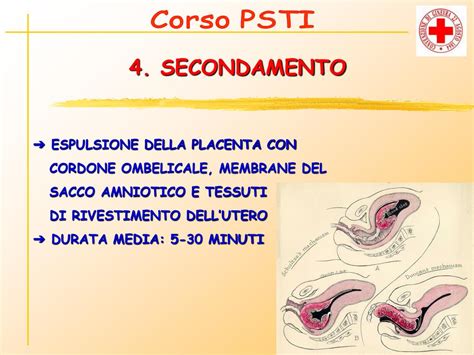
Quando il bambino viene al mondo, la placenta, avendo esaurito il suo fondamentale compito di sostegno vitale, si appresta a lasciare il corpo materno. Questo fenomeno rappresenta l’ultima fase del parto ed è chiamato secondamento. Circa 15-30 minuti dopo la nascita del bambino, si manifestano delle contrazioni uterine fisiologiche, meno intense rispetto a quelle del travaglio. Tramite queste contrazioni, avviene il distacco dei cotiledoni, ossia i vasi ematici che mantengono la placenta ancorata all’utero, dalle pareti del suddetto organo. Dopo il parto, nella grande maggioranza dei casi, la placenta viene espulsa in maniera spontanea a circa mezz’ora dalla nascita del bambino.
Un aspetto cruciale del secondamento e del periodo immediatamente post-nascita riguarda il taglio del cordone ombelicale. La recisione del cordone non dovrebbe mai avvenire troppo presto. Dopo aver continuato a pompare sangue anche durante il travaglio, garantendo un apporto costante di ossigeno nel momento di maggior impegno per il bambino, la placenta continua a essere un utile supporto all’adattamento del neonato alla vita extrauterina. Lo testimonia il fatto che per alcuni minuti il cordone continua a pulsare.
Ecco perché è sbagliato "clampare" (chiudere con una pinza) subito il cordone. È, invece, opportuno aspettare che la sua attività cessi spontaneamente. Questo gesto, noto come "clampaggio ritardato del cordone", ha importanti benefici, tra cui la prevenzione dell’anemia neonatale. Al momento della nascita, infatti, circa un terzo del sangue circolante del bambino è ancora nel cordone. Aspettare il termine delle pulsazioni significa dare al neonato la possibilità di ricevere questo prezioso sangue, ricco di ferro e cellule staminali, che può immagazzinare e utilizzare in attesa che il suo midollo osseo cominci, un po’ per volta, la produzione autonoma di globuli rossi. Questo periodo di attesa supporta la transizione del neonato alla vita indipendente, fornendogli una riserva ematica essenziale.
La Placenta nella Cultura e Nelle Pratiche Post-Parto
Dopo il secondamento e l'espulsione, nella maggior parte dei casi, la placenta viene smaltita come rifiuto biologico. Tuttavia, non sempre è così. Nel corso della storia e ancora oggi, in diverse culture e contesti, la placenta assume significati che vanno ben oltre la sua funzione puramente biologica, diventando oggetto di pratiche e tradizioni post-parto cariche di simbolismo.
Un filone di pensiero che sta guadagnando attenzione è il Lotus Birth. In questa pratica, la placenta non viene recisa immediatamente dopo il parto, ma si decide di lasciarla attaccata al bambino finché non si stacca da sé, solitamente dopo alcuni giorni, una volta che il cordone ombelicale si è naturalmente essiccato e staccato dall'ombelico. Il Lotus Birth conferisce un valore spirituale al legame del bambino con la placenta, riconoscendo che le cellule che la compongono sono di origine fetale e contengono lo stesso materiale genetico del bambino, rappresentando quindi una parte intrinseca della sua identità. Se la mamma lo richiede, quando il cordone smette di pulsare, la placenta viene pulita, cosparsa con sale (per favorire l'essiccazione e prevenire infezioni) e chiusa in un sacchetto traspirante, per rimanere attaccata al bambino fino al distacco naturale.
Un'altra antica e diffusa consuetudine, che un tempo era legata ad alcune tradizioni popolari di varie parti del mondo, ma che oggi è ripresa anche da donne nei grandi centri urbani, è quella di interrare la placenta, spesso nel giardino di casa, e piantarvi sopra un albero. Questo è un gesto profondamente simbolico, che intende sancire l’eterno legame tra l’uomo e la Madre Terra e la continuità della vita. L'albero che crescerà sarà visto come l'albero della vita del bambino, nutrito da ciò che gli ha dato la vita. Questa pratica ha anche una finalità pratica non trascurabile, dal momento che la placenta è un potentissimo fertilizzante, ricchissima di ormoni e sostanze nutritive, che contribuiranno a far crescere l'albero forte e rigoglioso.
In altri luoghi e tradizioni, l’organo viene offerto al mare, sottolineando in tal caso il legame con l’elemento acqua, l'ambiente primordiale che ha avvolto il bambino per nove mesi durante la gestazione. Queste pratiche, sebbene diverse, riflettono tutte un profondo rispetto e un senso di meraviglia per questo organo straordinario che accompagna i primi, fondamentali, momenti della vita umana.