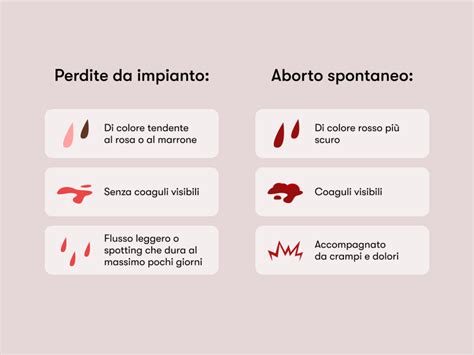
L'aborto, la più comune complicanza della gravidanza, si definisce come l’interruzione spontanea della gravidanza entro le 24 settimane di gestazione. Sebbene il 15% delle gravidanze clinicamente riconosciute esiti in aborto, si ha motivo di ritenere che il 50% del numero totale delle gravidanze, comprese quelle non riconosciute clinicamente, evolva in aborto. È un evento molto più frequente di quanto si pensi, manifestandosi nelle prime settimane di gestazione, talvolta ancor prima che la donna sia effettivamente consapevole di essere incinta. L’espressione aborto spontaneo indica un’interruzione spontanea della gravidanza entro la ventesima settimana di gestazione. Tuttavia, nella maggioranza di casi si tratta di anomalie che non permettono all’embrione o al feto di svilupparsi adeguatamente e crescere. L’aborto spontaneo è spesso un meccanismo naturale di selezione biologica.
Si distinguono tre tipi di aborto: occasionale, ripetuto e ricorrente. Si parla di aborto spontaneo estemporaneo o episodico quando avviene una sola volta, mentre si definisce come ricorrente con la perdita di due o più gravidanze consecutive (secondo alcune definizioni, tre). Si parla di aborto ripetuto quando, nella storia ostetrica di una donna, si verificano due episodi consecutivi di aborto entro la 20esima settimana di gravidanza. Questa condizione si riscontra in circa l’1% delle coppie in età fertile. L’aborto ricorrente è, invece, definito come la presenza di tre o più episodi consecutivi di aborto spontaneo. Attualmente, si parla genericamente di poliabortività e si attua uno screening in tal senso a partire dal secondo episodio consecutivo di aborto. Questa distinzione è importante per definire l’approccio diagnostico e terapeutico. In ambedue le situazioni sussistono anomalie genetiche che rappresentano la maggioranza delle cause di aborto spontaneo.
Le Anomalie Cromosomiche: La Causa Predominante degli Aborti Spontanei
La causa più frequente di aborto sono le alterazioni cromosomiche dell’embrione. La genetica è responsabile del 50-70% degli aborti spontanei precoci. Le anomalie cromosomiche dell’embrione sono la causa più comune degli aborti ricorrenti: provocano il 50-60 % dei casi. Questa percentuale aumenta con l’età della donna. La stragrande maggioranza degli aborti è dovuta ad alterazioni del numero di cromosomi nell’embrione perché lo sperma e/o l’ovulo non hanno il corredo cromosomico appropriato. Il punto è che ogni cellula umana - tranne i gameti (cellule uovo e spermatozoi) - possiede 46 cromosomi. I gameti, invece, ne possiedono solo 23 (così unendosi daranno il corredo cromosomico completo) e questo è possibile grazie a meccanismi di divisione cellulare molto precisi. Se qualcosa va storto durante queste divisioni - cosa che diventa sempre più probabile con l’avanzare dell’età - i gameti avranno un numero alterato di cromosomi e daranno un embrione con un numero anomalo di cromosomi, in genere non vitale. Questo tipo di anomalie cromosomiche rende conto del 50-70% degli aborti spontanei sporadici.
Nel nucleo dell’ovulo, dopo l’ovulazione, i 46 cromosomi si trovano uno di fronte all’altro per separarsi. I filamenti che li uniscono vengono rilasciati e rimangono 23 cromosomi. Con l’aumentare dell’età della donna, il passare del tempo provoca alterazioni in questo processo (nelle donne giovani i bastoncini che di fatto le separano sono resistenti. Con l’età diventano più deboli e possono rompersi come i filamenti di una lampadina). La principale ragione di queste perdite precoci sono cromosomi extra o mancanti. Molte di queste anomalie hanno origine nella cellula uovo, e la loro frequenza aumenta con l’aumentare dell’età della madre.
Boue et al. hanno studiato nel 1975 il cariotipo di aborti spontanei sporadici ed hanno individuato nel 75% dei casi anomalie cromosomiche nell’ambito delle quali il 94% erano anomalie di numero (54% di trisomie [16,18,21,22], 20% di triploidie e poliploidie e 20% di monosomie X) ed il 6% anomalie di struttura. Nello studio condotto su centoventi campioni di tessuto trofoblastico proveniente da aborti spontanei, sono state riscontrate 62 anomalie cromosomiche (51,67%). I disturbi cromosomici riscontrati dopo uno o più aborti spontanei precedenti sono correlati all’età delle pazienti. La probabilità di aberrazioni citogenetiche nel materiale abortito aumenta ogni anno.
Un importante studio genetico sui dati di quasi 140.000 embrioni ha permesso di rintracciare nuovi fattori all'origine delle interruzioni precoci e involontarie di gravidanza. Specifiche e comuni variazioni nei geni materni sarebbero connesse a un rischio più elevato di aborti spontanei. L'ipotesi è che i problemi nel meccanismo che tiene uniti i cromosomi si verifichino nei molti anni di "pausa" nella meiosi, la divisione cellulare necessaria alla riproduzione. Questo processo inizia durante lo sviluppo fetale e riprende poi decenni dopo, durante la fecondazione. In particolare sussiste un elevato rischio di produrre embrioni che non sopravviveranno per chi reca variazioni del gene SMC1B, che codifica per una parte della struttura ad anello che mantiene uniti e coesi i cromosomi durante la preparazione alla divisione cellulare.
Le mutazioni cromosomiche Step by Step
Il Ruolo Critico dell'Età Materna e Paterna
La frequenza degli aborti spontanei tende ad aumentare con l’età materna: un andamento che riflette l’invecchiamento degli ovociti e la loro progressiva difficoltà a mantenere un corredo cromosomico corretto. L’età materna al momento del concepimento, è un forte fattore di rischio indipendente per l’aborto, dovuto ad un’aumentata incidenza di anomalie cromosomiche. La prima responsabile è l’età delle donne. Una gravidanza iniziata tra i 25 e i 29 anni di età ha il 10 per cento di possibilità di finire con un aborto spontaneo. Il rischio di aborto per una donna di 35 anni è del 20%, a 40 anni è del 40% e a 45 anni è dell’80%. Il rischio aumenta dopo i 30 anni arrivando al 53 per cento dopo i 45 anni. L'età materna avanzata comporta la probabilità di ovociti “vecchi”, non di buona qualità, che più facilmente possono presentare errori nella divisione cromosomica. Non a caso il rischio di aborto spontaneo aumenta notoriamente e progressivamente dopo i 35 anni.
La parità sembra rappresentare l'unica eccezione: nella nostra casistica gli aborti spontanei ad etiologia genetica sono più frequenti nelle primigravide rispetto alle altre pazienti. Per conoscere il rischio di un altro aborto, dobbiamo studiare la riserva ovarica della paziente effettuando un’analisi dell’ormone antimulleriano. Alcuni fattori inoltre possono incidere negativamente, come l’età della donna (a maggior ragione se over 40), ma anche quella dell’uomo. Anche i disturbi cromosomici del partner di sesso maschile possono causare aborti spontanei ricorrenti. Alcune anomalie dello sperma aumentano il rischio di aborto spontaneo. Non è chiaro se l’età più avanzata (oltre i 35 anni) del padre aumenti il rischio di aborto spontaneo.
Diagnosi delle Anomalie Cromosomiche e Genetiche
Per individuare le cause di aborti ripetuti, gli accertamenti includono l’analisi delle anomalie cromosomiche della donna o del partner. Si accertano con un esame chiamato cariotipo (o mappa cromosomica), effettuato da un prelievo di sangue. Il cariotipo viene analizzato mediante un esame del sangue. È la rappresentazione dei cromosomi di una persona disposti secondo la loro morfologia e dimensione. Il cariotipo di un individuo è dato dal numero e dalla morfologia dei suoi cromosomi. Si intende la costituzione del patrimonio cromosomico di una specie. Con l’ausilio del microscopio ottico, si valutano la lunghezza, la posizione dei centromeri, il pattern di bandeggio, eventuali differenze tra i cromosomi sessuali, ed eventuali altre caratteristiche fisiche. Le anomalie cromosomiche di solito influenzano la struttura del cariotipo: manca un pezzo o ce n’è uno in più. In seguito a mutazioni il cariotipo può modificarsi nel numero o nella morfologia dei cromosomi che lo costituiscono, dando così origine rispettivamente alle anomalie numeriche dei cromosomi (aneuploide) e alle anomalie strutturali dei cromosomi. È un importante esame diagnostico in coppie con problemi di fertilità. Questa tecnica è indicata principalmente nei casi di alterazione seminale, insufficienza ovarica e nelle coppie con aborti ripetuti o in mancanza d’impianto.
Nell’ambito di una serie di 422 cariotipi provenienti da coppie che avevano avuto in precedenza almeno tre aborti spontanei, Stephenson et al. hanno individuato nel 54% anomalie cromosomiche, tra le quali il 96% erano anomalie di numero (66,5% di trisomie, 10% di poliploidie e trisomie, 9% di monosomie X e 0,5% di associazione T21 e monosomia X) ed il 4% anomalie di struttura (traslocazioni sbilanciate). La percentuale di anomalie del cariotipo su trofoblasto diminuisce con il numero di aborti spontanei come mostrato da Ogasawara et al., i quali hanno osservato una anomalia di cariotipo embrionale in più del 50% degli aborti successivi a due aborti spontanei precedenti e solo nel 25% degli aborti preceduti da più di sei aborti spontanei. Le anomalie cromosomiche del prodotto dell’aborto sono dunque meno frequenti quando gli aborti si ripetono, ma la distribuzione dei differenti tipi di anomalie è la stessa tra gli aborti sporadici e gli aborti ripetuti. Anomalie del cariotipo parentale si ritrovano nel 4,2-6% delle coppie con almeno una storia di due aborti spontanei. Esse sono più frequenti nelle donne rispetto agli uomini. L’anomalia di più frequente riscontro nelle coppie con aborti ripetuti è la traslocazione reciproca (scambio di materiale tra due cromosomi), con una frequenza del 4-6%, più di 50 volte superiore rispetto alla popolazione generale (1/1000). Si possono, altresì, individuare traslocazioni robertsoniane o fusioni centriche. La traslocazione più frequentemente riscontrata è la t (13q:14q), che è quattro volte più frequente rispetto alla popolazione generale. Più raramente si riscontrano fusioni peri- o paracentriche, peraltro difficili da evidenziare. Infine, sono stati descritti anomalie dei cromosomi sessuali, piccoli cromosomi sovrannumerari e microriarrangiamenti. Aproximadamente el 4% de las parejas con abortos de repetición presenta una anomalía cromosómica en el cariotipo de uno de los progenitores.
Per escludere che sia dovuto ad anomalie nella composizione cromosomica degli spermatozoi, può essere raccomandato anche uno studio del seme chiamato FISH. All’Institut Marquès si ottiene il campione di sangue nella clinica per effettuare l’analisi “PregnancyLoss”.
Terapie e Soluzioni per le Anomalie Genetiche e Ricorrenza
Il trattamento indicato in caso di aborti ricorrenti causati da alterazioni genetiche è la Fecondazione In Vitro con Analisi Genetica degli Embrioni (PGT). Questo è un grande progresso perché quando questo studio viene effettuato su resti abortiti, attraverso il curettage o una biopsia del corio, ci sono molti fallimenti nell’ottenimento del risultato e, inoltre, il campione potrebbe essere stato contaminato dal DNA della madre. La diagnosi genetica preimpianto permette di studiare il patrimonio genetico degli embrioni prima dell’impianto, e di selezionare gli embrioni più sani e privi di alterazioni cromosomiche e/o genetiche che saranno trasferiti nell’utero. In caso di anomalie cromosomiche dei genitori, la procreazione medicalmente assistita con diagnosi genetica preimpianto (PGT) può essere la soluzione ideale poiché consente di selezionare embrioni cromosomicamente sani, riducendo drasticamente il rischio di nuove perdite. Un altro modo per rimanere incinta è il ricorso all’ovodonazione, che è la tecnica di riproduzione assistita che utilizza gli ovuli provenienti da una donatrice anonima per creare embrioni di qualità ottimale. Secondo studi realizzati presso l’Institut Marquès, nella migliore delle situazioni, cioè negli embrioni di donatori di ovociti e di donatori di sperma, quasi la metà presenta anomalie cromosomiche.
Altre Cause di Aborto Spontaneo Ricorrente
Nella maggior parte dei casi di poliabortività non è possibile trovare una causa certa alla base di questa problematica. Tuttavia, tra le principali cause note come fattori predisponenti all’aborto ricorrente si individuano le anomalie cromosomiche (5%), le malformazioni uterine (dal 15 al 27%) e patologie materne (dal 20 al 50%). Circa la metà dei casi di pazienti che soffrono di aborti spontanei ricorrenti è dovuta a cause sconosciute e questo non aiuta certo la coppia.
Malformazioni o Problemi dell’Utero
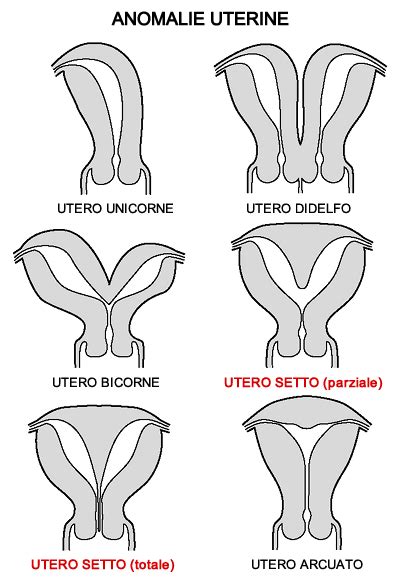
Le malformazioni uterine congenite sono quelle in cui l’utero è molto piccolo o deformato, oppure quelle in cui è presente un setto fibroso che divide in due la cavità uterina (setto uterino). La cavità uterina della donna si forma alla fine del primo trimestre della vita fetale con l’appaiamento di due corpi a forma di corna. In una donna su 300 la fusione è incompleta (utero bicorne) oppure l’utero è sbilanciato o, ancora, presenta un setto che lo divide in due: in questi casi c’è un maggiore rischio abortivo. I difetti nello sviluppo dell’utero possono essere molto differenti e avere conseguenze diverse. In alcuni casi, pur non impedendo il concepimento, la malformazione può alterare l’andamento della gravidanza provocando alcuni inconvenienti, quello più frequente è un aborto precoce che si verifica già nelle prime settimane di gestazione; in altri casi un utero malformato può rendere difficile il travaglio e obbligare ad un cesareo.Tutti gli studi pubblicati riscontrano un aumento della frequenza di utero setto nella popolazione di donne con aborto ripetuto rispetto alla popolazione generale, nella quale la frequenza di tale anomalia è dello 0,1%. In uno studio isteroscopico di 106 donne, Raziel et al, hanno riscontrato nel 21,7% dei casi utero setto, mentre Hucke et al., in uno studio di 50 pazienti, hanno individuato nel 26% dei casi utero setto, nel 4% dei casi utero unicorne, nel 2% dei casi utero didelfo e nel 4% dei casi utero bicorne.Le teorie fisiopatologiche alla base dell’aborto ripetuto in caso di utero setto non sono tutte concordi. Si ritiene, classicamente, che la povertà della vascolarizzazione del tessuto fibroso del setto sarebbe responsabile di un difetto di perfusione del trofoblasto. Contrariamente a questa teoria, l’osservazione di un aumento del numero di vasi nel setto, suggerisce piuttosto un difetto di interazione tra endometrio e trofoblasto. Quale che sia il reale meccanismo patogenetico, la percentuale di aborti ripetuti è aumentato e varia dal 25 al 100% negli studi di pazienti con utero setto, a seconda dei criteri di reclutamento.
Altre condizioni uterine che possono ostacolare la gravidanza e aumentare il rischio di aborto sono l’endometriosi, la presenza di miomi o di sinechie uterine. Sinechie uterine: queste aderenze tra le pareti dell’utero sono cicatrici patologiche, postumi di interventi come curettage, isteroscopia per resezione di fibromi, polipi o setti. Ne esistono diversi gradi, quando sono molto gravi si parla di Sindrome di Asherman. Possono ostacolare la crescita dell’endometrio ed è probabile che la paziente abbia periodi molto scarsi o addirittura interrompa le mestruazioni. Per migliorare l’evoluzione della gravidanza è indicato rimuovere i fibromi “sottomucosi” presenti all’interno dell’utero e quelli “intramurali” di grosse dimensioni che deformano la cavità uterina. Se le sinechie uterine sono lievi, possono essere facilmente rimosse con l’isteroscopia chirurgica.
La diagnosi delle malformazioni si fa con una isteroscopia, un esame che prevede l’introduzione di un sottilissimo strumento ottico attraverso la vagina per osservare la cavità uterina. Histeroscopia consiste nell’introduzione di un’ottica molto fine attraverso la vagina e la cervice. L’esame può essere completato da una biopsia, cioè il prelievo di una quantità di tessuto delle pareti uterine grande come un chicco di riso, per escludere la presenza di un’infezione capace di disturbare l’impianto e la prosecuzione della gravidanza nelle prime fasi. Histerosalpingografía HSG. Questo test viene eseguito in radiologia. Sono disponibili diversi metodi per il riscontro di anomalie della cavità uterina: ecografia, isterosalpingografia, isterosonografia ed isteroscopia. L’ecografia 2D transvaginale è l’esame più semplice, con una sensibilità prossima al 100% se eseguita da un operatore esperto. Tuttavia la diagnosi differenziale tra un utero setto ed un utero bicorne è piuttosto difficile. Per alcuni autori l’utilizzo dell’ecografia tridimensionale consente performances diagnostiche migliori. Altri preferiscono l’associazione sonoisterografia-ecografia tridimensionale, ma la isterosonografia è, a volte, mal tollerata dalle pazienti per l’iniezione intrauterina di mezzo di contrasto. L’isteroscopia diagnostica associata alla laparoscopia rimangono gli esami di riferimento nello studio delle anomalie anatomiche della cavità uterina.
Non è stato dimostrato che la correzione chirurgica di una malformazione uterina riduca il tasso di aborto. Inoltre questi interventi possono lasciare conseguenze dovute alla formazione di aderenze cicatriziali e peggiorare la situazione. È consigliato solo nei casi di setto uterino molto marcato in pazienti con una storia ostetrica negativa. La rimozione per via isteroscopica di eventuali setti endouterini o alternativamente interventi chirurgici di metroplastica rappresentano un valida terapia al fine di migliorare l’impianto della blastocisti e la successiva formazione della placenta.
Trombofilie: Alterazioni della Coagulazione del Sangue
Le trombofilie sono alterazioni della coagulazione del sangue e possono essere congenite (mutazioni del fattore V di Leiden e della protrombina II, deficit di antitrombina II e di proteina C ed S, elevati livelli plasmatici di Fattore VIII, iperomocisteinemia) o acquisite, come la sindrome da anticorpi antifosfolipidi. La trombofilia ereditaria è una predisposizione genetica ad aumentare la coagulazione del sangue. È dovuta a varianti genetiche delle proteine coinvolte nella coagulazione. La gravidanza induce in tutte le donne uno stato di ipercoagulabilità; si tratta di un cambiamento fisiologico atto a prevenire l’emorragia durante il parto. Con il termine trombofilie si definisce un gruppo di alterazioni ematologiche, congenite o acquisite, caratterizzato da ipercoagulabilità plasmatica che si manifesta clinicamente con episodi di trombosi venosa profonda e complicanze ostetriche, quali abortività ripetuta, preeclampsia, iposviluppo e morte intrauterina. Le più comuni trombofilie congenite sono l’eterozigosi per il fattore V Leiden (G1691A), la mutazione della protrombina II(G20210A) e l’iperomocisteinemia (MTHFR C677T e A1298C). Altre possibili anomalie che portano ad uno stato di ipercoagulabilità e che possono essere associate ad aborto ripetuto sono il deficit di antitrombina III, il deficit di proteina C ed S ed elevati livelli plasmatico di fattore VIII.
Il test standard per diagnosticare la trombofilia genetica è un esame del sangue per la proteina C, la proteina S, l’antitrombina III e il fattore V di Leyden. Ma questa analisi riesce a identificare solo il 20% dei casi. Molti studi hanno dimostrato un significativo aumento di aborti ricorrenti (oltre che di complicanze tardive della gravidanza) in donne affette da trombofilie congenite. Da un punto di vista patogenetico è verosimile che la trombosi placentare sia l’evento scatenante l’aborto. La combinazione di diversi difetti trombofilici sembra aumentare il rischio di aborto ripetuto. Se sono presenti trombofilie, possono essere indicati trattamenti farmacologici specifici durante la gravidanza.
L’antitrombina III è un inibitore serin-proteasico prodotto dal fegato. È il più importante inibitore fisiologico del sistema della coagulazione ed inattiva la trombina, così come i fattori Xa, IXa e XIa. L’eparina agisce a questo livello, legandosi all’antitrombina ed accelerandone l’attività. Il deficit di antitrombina è ereditato con una modalità autosomica dominante. La prevalenza dei portatori eterozigoti va da 1 su 2000 ad 1 su 5000. Tale deficit è inoltre associato ad un aumentato rischio di aborto (OR, 1.7; 95% CI, da 1.0 a 18.1).
La proteina C è un inibitore serin-proteasico, vitamina K-dipendente, sintetizzato dal fegato. Essa inibisce la cascata della coagulazione mediante proteolisi dei fattori V ed VIII attivati. Il deficit di proteina C porta alla formazione incontrollata di fibrina secondaria all’inappropriata inattivazione dei fattori Va ed VIIa. La prevalenza nella popolazione generale del deficit di proteina C è dello 0.15-0.8% e del 2.7-4.6% nella popolazione con storia di tromboembolismo venoso. Il deficit di proteina C è stato associato ad un aumentato rischio di aborto nel secondo trimestre di gravidanza.
La proteina S è un inibitore di serin-proteasi, vitamina K-dipendente, prodotto dagli epatociti, dalle cellule endoteliali, dai megacariociti, dal rene, dal cervello e dal testicolo. Essa è il principale cofattore della proteina C ma può anche legare direttamente ed inibire i fattori Va, VIIIa e Xa. Il deficit di proteina S mima lo stato di deficienza della proteina C con aumentata produzione di fibrina. Tale difetto è ereditato con modalità autosomale dominante e viene riscontrato nello 0.1-0.2% della popolazione generale. I livelli di proteina S si riducono fisiologicamente in gravidanza. La meta-analisi pubblicata nel 2003 da Rey et al. ha messo in evidenza una correlazione tra aborto ripetuto (<13 settimane) e deficit di proteina S con OR di 1.72 senza tuttavia ottenere una significatività statistica (95% CI, da 0,99 a 218,01).
Il fattore V Leiden è dato dalla sostituzione di un singolo nucleotide nel gene del fattore V in posizione 1691(G al posto di A) che causa una sostituzione aminoacidica (glutamina al posto di arginina)in posizione 506 della molecola del fattore V. L’ereditarietà della mutazione è di tipo autosomico dominante. La frequenza del fattore V Leiden nei Caucasici è di 3-8% e 1 su 1000 è omozigote, mentre è rara negli Africani e negli Americani. La maggior parte dei pazienti con resistenza alla proteina C attivata hanno una mutazione eterozigote per il fattore V Leiden.
Le mutazioni cromosomiche Step by Step
Disturbi Immunologici
La donna con un sistema immunitario eccessivamente aggressivo è a rischio di aborto perché esso, durante la gravidanza, può “attaccare” la placenta e l’embrione. Accade per esempio nel caso di malattie autoimmuni, come il lupus eritematoso sistemico. Per sapere se c’è una predisposizione autoimmune occorre un prelievo di sangue che rivela se la donna ha particolari anticorpi. Individuato il problema specifico, la terapia è farmacologica e prevede, in genere, il ricorso ad anticoagulanti a basso dosaggio.Sindrome da antifosfolipidi: si verifica quando il sistema immunitario produce erroneamente anticorpi che aumentano la possibilità di coaguli di sangue. È considerato responsabile del 10-15% degli aborti. La Sindrome da Antifosfolipidi richiede una valutazione personalizzata riguardo le dosi di Acido Acetilsalicilico e di Anticoagulanti come l’Eparina a basso peso molecolare. L’80% dei pazienti risponde a questo trattamento, ma il 20% presenta la sindrome antifosfolipidica refrattaria. Le donne che presentano un disturbo che facilita eccessivamente la coagulazione del sangue (come la sindrome da antifosfolipidi), possono subire aborti spontanei ricorrenti che si verificano dopo 10 settimane di gestazione. La causa può risiedere in coaguli di sangue che danneggiano la placenta e riducono quindi il flusso di nutrienti dalla madre al feto.Ipotiroidismo autoimmune, tiroidite di Hashimoto: in questa malattia il sistema immunitario attacca la tiroide e spesso le impedisce di produrre quantità sufficienti di ormoni tiroidei. L’ipotiroidismo autoimmune si presenta con un basso ormone T4 e un alto THS. Altri fattori immunologici come il genotipo KIR, la tipizzazione HLA-C, le cellule NK (cellule natural killer) e gli anticorpi antiparentali sono stati correlati ad aborti e fallimenti di impianto ma NON esistono prove scientifiche.
Malattie Endocrine
Le malattie endocrine sono malattie che coinvolgono gli organi deputati alla produzione di ormoni e comprendono per esempio l’ipotiroidismo, il diabete, la sindrome dell’ovaio policistico, l’insufficienza del corpo luteo. Si individuano a partire da esami del sangue. In particolare ipotiroidismo e diabete, se ben curati, non danno più problemi rispetto al rischio di aborto. No. Se i disturbi della tiroide o il diabete sono controllati farmacologicamente, NON sono causa di aborto spontaneo. L’ipotiroidismo autoimmune viene trattato con pillole di ormone tiroideo. I livelli dovrebbero essere monitorati durante la gravidanza poiché tendono a fluttuare. Le malattie della tiroide sono strettamente correlate alla salute riproduttiva della donna e possano determinare percentuali di concepimento, difficoltà di impianto, aborti spontanei e altri problemi al feto. I numeri a riguardo sono di una certa rilevanza, infatti l’ipertiroidismo è presente in circa il 2,3% delle donne con disturbi della fertilità rispetto all’1,5% della popolazione generale femminile. Sono inoltre sempre maggiori le prove del ruolo negativo sulla fertilità svolto dagli anticorpi anti-tiroidei anche in donne con valori normali di ormoni tiroidei.
Infezioni
Infezioni con batteri, virus e parassiti possono tutte interferire con lo sviluppo precoce della gravidanza, ma nessuna di esse sembra costituire una causa significativa di aborto ricorrente. Lo screening per Toxoplasmosi, Rosolia, cytomegalovirus ed herpes (TORCH) ha quindi un valore limitato nello studio dell’aborto ripetuto, al di fuori di un episodio di infezione acuta. Se la coppia ha disturbi durante i rapporti sessuali, oppure dopo pochi giorni la donna viene afflitta da una cistite o da perdite bianche o maleodoranti o, ancora, l’uomo dopo i rapporti ha irritazioni o bruciore che scompaiono nei giorni successivi, vale la pena di controllare mediante tamponi specifici se sono affetti da un’infezione da clamidia, micoplasma o ureoplasma. Anche un esame del liquido seminale o del liquido prostatico, o un’ecografia prostatica possono mostrare un’infezione nell’uomo.
Fattori Ambientali e Stile di Vita
La maggior parte degli studi riguardanti l’effetto delle esposizioni ambientali sulla gravidanza si sono concentrati sulla percentuale di aborti spontanei piuttosto che di aborti ricorrenti. Nonostante i risultati controversi, si ha motivo di ritenere che l’esito della gravidanza sia condizionato da alcuni fattori ambientali. Il fumo di sigaretta ha un effetto avverso sulla funzione del trofoblasto ed è associata ad un aumento dose-dipendente del rischio di aborto. Uno studio condotto da Miceli et al. nel 2004 ha messo in evidenza l’effetto inibente che la nicotina ed i suoi metaboliti hanno sulla produzione di progesterone e sul rilascio di PGE2 da parte delle cellule luteali umane, che risultano ridotti in maniera dose-dipendente rispetto all’esposizione. L’uso di cocaina determina un rischio indipendente di perdita fetale mentre l’assunzione di alcool ha un effetto avverso sulla fertilità e sulla crescita fetale. È stato dimostrato come il consumo moderato di 3-5 unità di alcool a settimana aumenti il rischio di aborto. Anche il consumo di caffeina è associato ad un incremento dose-dipendente del rischio di aborto, che aumenta quando l’assunzione supera i 300mg (tre tazze) di caffè al giorno. Alcuni tipi di esposizioni occupazionali, come lavorare con alcuni gas anestetici in sala operatoria, avrebbero un effetto avverso sulla gravidanza, anche se queste rimangono delle evidenze piuttosto controverse. Sembra, inoltre, che la probabilità di aborto possa aumentare a causa dell’uso di FANS e di farmaci anti-depressivi durante il periodo del concepimento. No. Lo stress intenso può influenzare la regolazione del cortisolo e delle catecolamine e potrebbe ridurre l'apporto di ossigeno al feto, causando un ritardo della crescita.

Fattori Psicologici: Il Senso di Colpa e il Tabù
Il momento successivo ad un aborto spontaneo può essere devastante, sia dal punto di vista fisico che psicologico. Purtroppo, ancora troppo spesso l’aborto spontaneo non è vissuto come un vero e proprio lutto ma è considerato alla stregua di un tabù. Si ha l’impressione di non avere le parole, di non sapere cosa dire. Questo crea un senso di isolamento per le persone coinvolte.Molte persone pensano che l’aborto spontaneo sia un evento raro e che possano bastare singoli comportamenti a provocarlo. Non è così. E maturano convinzioni ed idee sbagliate sulle sue possibili cause. Secondo Williams e colleghi, queste false credenze possono avere un ruolo in alcune delle emozioni negative che accompagnano l’interruzione spontanea di gravidanza, come il senso di colpa e quello di isolamento. Per il 55% del campione, più di una persona su due, l’aborto spontaneo sarebbe un evento piuttosto raro e interesserebbe meno del 5% delle gravidanze. Del resto, di aborto non si parla mai. Anzi, c’è la tendenza a tenere nascosta la gravidanza nel primo trimestre, proprio perché si teme che le cose possano andare male. È sempre un’esperienza emotivamente complessa da affrontare: subentrano dubbi sulla capacità di portare avanti una gravidanza, timori per il futuro e sensi di colpa. Va sottolineato: il più delle volte l’aborto spontaneo è un fatto fisiologico, dovuto ad alterazioni biologiche e genetiche che rendono impossibile il normale sviluppo dell’embrione. Non è provocato dai comportamenti della donna.
Il Percorso Diagnostico per l'Aborto Ricorrente
È opportuno che le donne che hanno avuto due o più aborti spontanei consultino il medico prima di tentare un’altra gravidanza. Il medico può condurre esami per rilevare eventuali anomalie genetiche o strutturali o altri disturbi che aumentano il rischio di aborto. Dopo un aborto, il rischio di subirne un secondo aumenta della metà e dopo due raddoppia. Il rischio di ricorrenza dell’episodio abortivo aumenta con l’età materna e con il numero di aborti consecutivi. Esso raggiunge il 17-35% dopo due aborti spontanei, il 25-46% dopo più di 3 aborti, mentre supera il 50% dopo sei aborti. Più alto è il numero di aborti spontanei, maggiore è il rischio di averne altri. L'aborto spontaneo è più probabile nelle donne che ne hanno già subito uno in una gravidanza precedente. In molte pazienti che hanno avuto aborti spontanei, anche con test diagnostici, la causa non viene sempre identificata. In un quadro di minaccia di aborto, né il quadro ecografico, né i valori della beta-HCG sembrano poter prevedere l'etiologia genetica come causa, ciò vale anche per quanto riguarda la settimana di gravidanza e l'età materna.
Nell'ultimo decennio si sono registrati progressi significativi nella diagnosi degli aborti spontanei ricorrenti, soprattutto quelli di origine embrionale. Ciononostante, identificare la causa in ogni caso rimane una sfida.In caso di più aborti vanno sospettate e valutate una serie di altri motivi che possono rendere difficile il proseguimento di una gravidanza, per cui vanno valutate altre patologie come la trombofilia, la disfunzione della tiroide, la situazione immunologica della donna, la valutazione della genetica familiare o le malformazioni uterine che sono correlate alla perdita ricorrente di gravidanza e dovrebbero essere considerate. Poiché le aberrazioni cromosomiche sono la causa principale di aborto spontaneo è importante eseguire l’analisi genetica del materiale abortito in caso di perdita ricorrente di gravidanza. Quindi una indagine più accurata dovrebbe essere eseguita su entrambi i partner in presenza di un secondo aborto spontaneo.
Questo percorso diagnostico di base permette di individuare il fattore predominante e di evitare trattamenti inutili o inefficaci. I trattamenti dipenderanno poi dalla causa genetica identificata. Se il problema è legato a squilibri ormonali o a difetti uterini, esistono terapie mediche o chirurgiche mirate. Rivolgersi a un centro esperto in fertilità e genetica riproduttiva significa avere garantito un percorso chiaro, basato su evidenze scientifiche e personalizzato sulle reali esigenze della coppia.
Le mutazioni cromosomiche Step by Step
Tempistiche per una Nuova Gravidanza dopo un Aborto
Dopo un aborto spontaneo, il rischio che si verifichi di nuovo non è maggiore rispetto a quello che hanno le altre donne (potrebbe essere un caso isolato). Molte donne desiderano tentare un nuovo concepimento immediatamente. Dal punto di vista medico, non ci sono opinioni univoche sul rimanere incinta dopo un aborto spontaneo. La rassicurazione sta nel fatto che, dopo l’aborto spontaneo, il rischio che si verifichi di nuovo non è maggiore rispetto a quello che hanno le altre donne (potrebbe essere un caso isolato). In realtà così non è. Per chi riesce a elaborare la perdita, nasce, invece, il bisogno di sapere quando tentare di nuovo e quali indagini diagnostiche fare. In particolare, l’Organizzazione ha rilevato come, sia che si tratti di una nuova gravidanza dopo aborto che di una gravidanza dopo raschiamento, sia opportuno per la coppia far trascorrere un periodo di almeno sei mesi. Risulta essere un evento piuttosto comune, durante il primo trimestre o nelle prime settimane di gestazione, l’aborto spontaneo. Dal punto di vista fisiologico, potrebbe essere necessario affrontare la procedura ginecologica del raschiamento (operazione che procede con la rimozione di una porzione di endometrio o una massa anomala contenuta nell’utero). Perché sia più facile portare a termine una gravidanza subito dopo un aborto spontaneo non è ancora chiaro, e lo ammettono i ricercatori. Si tratta di situazioni molto soggettive per le quali occorre tenere conto anche dello stato psicologico della donna interessata. Un medico non può che consigliare di condurre una vita sana già da prima del concepimento.
tags: #aborti #spontanei #per #mutazioni #cromosomiche #percentuali