La notizia dell’arrivo di due gemellini è da sempre un evento straordinario, vissuto con emozione dai futuri genitori, dai parenti e dagli amici. Sebbene la gravidanza gemellare spontanea sia un evento piuttosto raro nella specie umana, l'incidenza di nascite gemellari è aumentata, soprattutto per il ricorso alle tecniche di Procreazione Medicalmente Assistita (PMA) e per l’età materna aumentata. Rispetto ai decenni precedenti, si è avuto un incremento che oscilla tra il 100% e il 179%. Questa condizione, tuttavia, genera anche preoccupazione per le possibili problematiche materne e fetali che può comportare, richiedendo una capacità di adattamento dell’organismo materno ben al di sopra della norma.
I Tuoi Piccoli a 18 Settimane: Sviluppo e Interazione
Benvenuta nella 18ª settimana di gravidanza! Questa settimana è molto importante per lo sviluppo del sistema nervoso del feto. I suoi minuscoli nervi sono ricoperti da uno strato protettivo, la guaina mielinica, che aiuta gli impulsi nervosi a viaggiare più velocemente da un neurone all’altro e che continuerà a evolversi fino a un anno dopo la nascita. I suoi nervi adesso creano delle connessioni più complesse, mentre il cervello si specializza ulteriormente nell’inviare segnali ai sensi dell’udito, del tatto, dell’olfatto, della vista e del gusto.
Alla 18ª settimana di gravidanza il peso del feto sarà di circa 145 grammi (secondo alcune fonti, i grammi del feto sono 200) e la sua lunghezza è di 14 centimetri, o compresa tra 12,5 e 14 cm, grande quanto un fagiolo rampicante. Questo lo rende esattamente della stessa dimensione della placenta che gli fornisce tutto ciò di cui ha bisogno. Il suo sviluppo accelera davvero perché deve diventare molto più grande e aumentare di peso. Sia la placenta che il cordone ombelicale si sono adattati in modo da poter soddisfare il maggiore fabbisogno di nutrienti del tuo bambino durante questa fase di rapida crescita nella 18ª settimana di gravidanza.
Gli organi sessuali si stanno già sviluppando internamente ed esternamente. Si vede un primo accenno dei capezzoli e si stanno sviluppando le ghiandole mammarie, sia nei maschietti che nelle femminucce. In queste ultime, già nella 18ª settimana si vanno formando le ovaie con tutti gli ovuli!
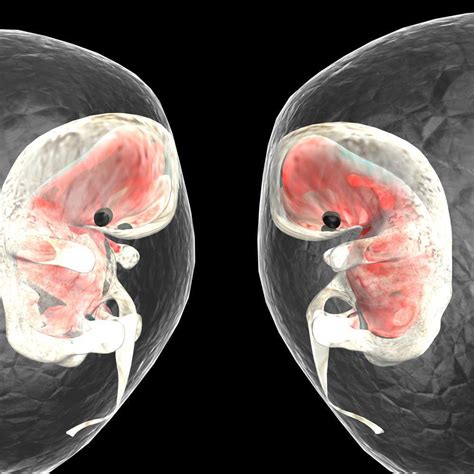
Per quanto riguarda i gemelli, in questo momento una membrana sottile e trasparente separa i due feti. È affascinante notare che a 18 settimane, infatti, i gemelli nell’utero compiono dei gesti programmati e delicati verso l’altro. Solo 4 settimane dopo diventano più coordinati e risulta evidentissimo che sono fatti appunto per cercare un contatto con l’altro “coinquilino”. I ricercatori lo hanno dedotto dalla velocità con cui avviene il movimento: i gesti fatti con cognizione di causa hanno infatti una particolare decelerazione quando si avvicinano all’obiettivo finale. Sembrano quasi coccole e carezze. Questo studio, "Wired to be social: the ontogeny of human interaction", pubblicato su PLoS One nel 2010 da Castiello U. e colleghi, evidenzia la precocità dell'interazione sociale.
L’apparato uditivo ora è molto sensibile: le orecchie cominciano a sporgere dalla testa e il tuo bambino reagisce ai suoni alti e improvvisi. Approfittane per parlare con lui, inizierà a sentire la tua voce e quella del tuo partner riconoscendole come familiari. Quando rientri a casa dal lavoro, siediti accanto alla tua compagna e sussurra al pancione le tue emozioni, inizierà a riconoscere la tua voce. E se parlare al pancione ti sembra strano, puoi provare a leggergli un libro. Approfittane la sera prima di metterti a letto: leggigli qualche riga del tuo libro preferito oppure una poesia o una fiaba che hai particolarmente amato quando eri piccolo. A casa, fagli ascoltare musica in grado di rilassare sia te sia lui, contribuirà alla sua tranquillità e tu ti sentirai più serena!
I Primi Segni di Vita: Sentire i Movimenti Fetali
Probabilmente inizierai a sentire i suoi primi movimenti, soprattutto se è la tua prima gravidanza. Sì, soprattutto se sei alla tua prima gravidanza, potresti iniziare a notare sensazioni simili al solletico, gorgoglii o farfalle nella pancia. In linea di massima, attorno alla diciottesima settimana di gravidanza si iniziano a percepire nitidamente i movimenti fetali. Si tratta, ribadisco, di un parametro generale. La percezione dei movimenti può iniziare nell’intervallo compreso tra la diciottesima e la ventunesima settimana di gravidanza. Possono ovviamente influire diversi fattori. Non sentire i movimenti a 18 settimane di gravidanza non è necessariamente motivo di preoccupazione, ma è sempre bene discuterne con il proprio medico.
Cambiamenti Materni e Gestione del Benessere in Gravidanza Gemellare
Come ti senti durante la diciottesima settimana di gravidanza? Il pancione non è ancora ingombrante, gli ormoni si sono stabilizzati e la gravidanza “va avanti da sé”. Per molte donne incinte il 2° trimestre è un periodo meraviglioso. Per altre invece persiste la nausea oppure compaiono nuovi sintomi.
Con l’aumento di volume dell’addome e il fisiologico spostamento del baricentro del corpo, potresti soffrire di bruciore di stomaco e di mal di schiena. Il segreto per arginare il bruciore di stomaco risiede soprattutto nell’alimentazione. Innanzitutto, prima di mangiare, bevi uno o due sorsi di acqua calda, preparando lo stomaco alla digestione; mangia poco e spesso: dopo un pasto abbondante la pressione del cibo sullo stomaco è troppo forte. Evita i grassi e riduci il consumo di dolci e caffè che provocano acidità. Per alleviare il mal di schiena puoi affidarti all’osteopatia o usare un cuscino per la gravidanza, che supporta il pancione mentre sei sdraiata, aspetto fondamentale per evitare di sovraccaricare la schiena.
Se soffri di fragilità capillare, in questa diciottesima settimana di gravidanza potresti incappare in un fastidioso sintomo: le emorroidi, ovvero piccole dilatazioni delle vene dell’ano che possono comparire o peggiorare proprio quando sei in dolce attesa. L’alterazione dei livelli di progesterone e l’aumento di peso, infatti, potrebbero provocare un rilassamento delle pareti venose: adesso i vasi sanguigni tendono a dilatarsi più facilmente. Per alleviare il fastidio fai lavaggi con acqua tiepida ed evita invece sciacqui troppo caldi o freddi.
Ti è capitato qualche cedimento improvviso alle ginocchia o di inciampare? Non preoccuparti, in questa fase tutte le articolazioni e i legamenti stanno diventando meno solidi e questa debolezza è del tutto normale. Anche il bacino, che si sta leggermente dilatando, potrebbe provocarti qualche fastidio all’osso del pube.
Durante la diciottesima settimana di gravidanza, è normale sentire il bisogno di urinare acuirsi a causa della pressione che l’utero esercita sulla vescica. Mixa la tempesta ormonale al continuo stimolo a urinare, aggiungici un po’ di sano nervosismo pre-maternità e una pancia sempre più pesante: ecco gli ingredienti perfetti per non riuscire a dormire durante la gravidanza. Anche i movimenti del bambino che si accentuano proprio quando ti metti a letto non agevolano il tuo sonno. Per dormire meglio e più comoda in gravidanza: metti un cuscino sotto il ginocchio esterno, terrai il bacino più rilassato e agevolerai la respirazione.
Le vampate di calore sono normali, ma possono risultare fastidiose. Anche il livello di zuccheri nel sangue può avere una certa influenza sulla nausea. Alcune donne trovano sollievo sgranocchiando regolarmente uno spuntino ad alto contenuto di carboidrati, come pane o frutta secca. La circolazione sanguigna può a sua volta provocare malessere e vertigini, in quanto si modifica a causa degli ormoni e dell'aumento del volume sanguigno. Se ti alzi di scatto, può anche capitarti di perdere i sensi. Per evitare le vertigini puoi adottare i seguenti rimedi: bevi in abbondanza per stabilizzare la circolazione sanguigna, mangia regolarmente e tieni sempre a portata di mano piccoli spuntini come frutta fresca o secca o glucosio, tieni le gambe sollevate nel momento in cui ti senti girare la testa, preferibilmente stando distesa, ma anche da seduta può andar bene, ruota i piedi per stimolare il flusso sanguigno, cerca di stare più calma e prenditi un po' di tempo in più per sbrigare le tue cose. Si suppone che anche la carenza di sonno e lo stress eccessivo siano fattori che, se non altro, favoriscono l'insorgere della nausea.
Perché alcune donne continuano a soffrire di nausea? Le cause non sono del tutto chiare o, più precisamente, la nausea può derivare da diversi fattori. Si presume che, nel primo periodo della gravidanza, la nausea sia dovuta al forte innalzamento del livello di hCG e all'aumento del progesterone. Tuttavia, alla 18ª settimana di gravidanza circa il 10% delle donne è ancora afflitto da nausea e vomito. Ovviamente si tratta di una condizione difficile per una donna incinta, pertanto ti consigliamo di chiedere al tuo medico quali siano i rimedi più adatti per la tua situazione particolare. L'unica consolazione è che la nausea gravidica, in misura normale, non ha alcuna ripercussione sullo stato di salute di tuo figlio. Solo in casi molto gravi potrebbe rendersi necessaria la somministrazione di elettroliti e liquidi in ospedale.
MAL DI SCHIENA IN GRAVIDANZA: CAUSE, RIMEDI ed ESERCIZI - COME CURARE LA LOMBALGIA con l'OSTEOPATIA
In generale, molte donne in dolce attesa si sentono in piena forma in questo periodo: grazie al volume più elevato di sangue e alla migliore circolazione sanguigna hanno una pelle rosea. Inoltre, molto probabilmente, hanno capelli molto più forti, davvero folti e lucenti.
Aspetti Medici e Consigli per la 18ª Settimana
Probabilmente, in questa settimana, avrai un appuntamento con il tuo ginecologo. Ricorda di prenderti cura di te stessa, di riposare, di mantenere un'alimentazione equilibrata e di consultare sempre il tuo medico per qualsiasi dubbio. Se sei nella stagione autunno-inverno, gli esperti raccomandano il vaccino antinfluenzale. Gli ormoni possono scurire alcune zone come le ascelle, causando macchie sulla pelle. Il secondo trimestre è una fase sicura e positiva per l’intimità, quindi i rapporti sessuali sono generalmente consentiti.
Il calcio è il principale minerale che costituisce la struttura scheletrica del feto: per questo in gravidanza il suo fabbisogno raddoppia. Non è necessario ricorrere a integratori, basterà assumerne 1200 mg al giorno. Una tazza di latte parzialmente scremato, uno yogurt e una spolverata di formaggio sulla pasta, accompagnati da una dieta ricca di frutta e verdura, saranno perfettamente in grado di soddisfare il tuo bisogno quotidiano di calcio. Ricorda che se sei intollerante al lattosio, anche il latte senza lattosio può garantirti lo stesso apporto di calcio di una normale tazza di latte. Dalla 14° alla 19° settimana puoi eseguire un esame che analizza la glicemia.
Comprendere la Gravidanza Gemellare: Dalle Origini alle Tipologie
La gemellarità ha sicuramente una componente ereditaria: questo spiegherebbe sia la ricorrenza di nascite gemellari in alcune famiglie, sia la differente frequenza di parti gemellari tra le diverse etnie. Ad esempio, il tasso di gemellarità è più alto tra le popolazioni africane e più basso tra quelle asiatiche, mentre le popolazioni caucasiche (a cui appartengono gli europei) stanno nel mezzo. Si è anche osservato che la frequenza di nascite di monozigoti rimane stabile nel tempo e nelle varie popolazioni. Recentemente sono stati pubblicati sull’American Journal of Human Genetics i risultati di una ricerca che ha individuato due varianti genetiche che compaiono più spesso nelle madri di gemelli dizigoti e che hanno a che fare con la produzione dell’ormone che stimola la maturazione dei follicoli nelle ovaie femminili e che può determinare il rilascio di più ovociti. Quindi viene confermata una componente ereditaria che riguarda solo i gemelli dizigoti e che è legata alla genetica della mamma. È molto interessante notare che lo studio in questione è stato realizzato mettendo insieme i database di tre registri di gemelli (Olanda, Australia e Stati Uniti).
A partire dal 1975 si è osservato un aumento dell’incidenza delle gravidanze multiple nei vari Paesi. Tale fenomeno è correlato all’impiego di trattamenti della fertilità di coppia, soprattutto quelli che comportano il trasferimento di due o più embrioni. Contrariamente a quanto ritenuto dall’opinione pubblica, la maggior parte delle gravidanze gemellari iatrogene (dovute cioè a trattamento medico) è conseguente alla semplice induzione dell’ovulazione e non all’impiego di tecniche di riproduzione assistita. Inoltre, la fertilizzazione in vitro seguita da FIVET attua un discreto controllo dei fattori di rischio di gravidanza multipla, attraverso la limitazione del numero di embrioni o di ovociti che vengono trasferiti dando luogo a gravidanze gemellari di basso ordine (bigemine o trigemine). Al contrario, l’induzione dell’ovulazione o della superovulazione non seguite da pick-up ovocitario, presentano sempre, almeno teoricamente, un rischio incontrollabile di gravidanza plurima.
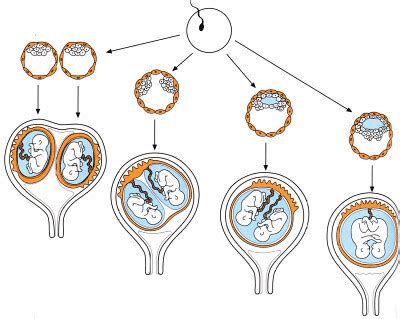
In linea generale, le gravidanze gemellari si distinguono in base al:
- numero di feti: gravidanza gemellare, trigemina, quadrigemina, pentagemina;
- numero degli zigoti: monozigotiche, bizigotiche, multizigotiche;
- numero degli involucri coriali: monocoriali, bicoriali, multicoriali;
- numero dei sacchi amniotici: monoamniotiche, biamniotiche, multiamniotiche.
Quella derivante da due ovociti distinti fecondati da due spermatozoi è detta dizigotica (o eterozigota). Quella derivante da un ovocita ed uno spermatozoo, dove lo zigote si divide nei primi giorni di sviluppo, è detta monozigotica. Come vedremo in seguito, tale differenza è fondamentale ai fini del buon andamento della gravidanza. Circa il 66% sono dizigotiche e il 33% monozigotiche.
Le gravidanze dizigotiche sono sempre bicoriali biamniotiche: ci sono cioè due placente e due sacchi amniotici distinti e separati. Le gravidanze monozigotiche possono essere:
- con due placente e due sacchi (bicoriali biamniotiche), rappresentano un terzo delle gravidanze monocoriali; se la scissione avviene prima del quinto giorno dal concepimento, ogni gemello avrà la sua placenta e il suo sacco amniotico (18-36% dei casi);
- con una placenta e due sacchi (monocoriali biamniotiche); se la scissione avviene, approssimativamente, dal quinto al decimo giorno dal concepimento, i gemelli avranno una sola placenta e due sacchi amniotici (60-70% dei casi);
- con una placenta e un sacco (monocoriali monoamniotiche), rappresentano l’1% delle gravidanze monocoriali; possono dar luogo a gemelli congiunti (sono quelle in cui i gemelli hanno alcune parti dei rispettivi corpi fusi tra loro).
Riassumendo, la divisione dello zigote nelle gravidanze derivanti da un ovocita ed uno spermatozoo segue lo schema riportato:
- Entro 3 giorni quando lo zigote è allo stadio di morula: bicoriale biamniotica.
- Tra il 4° ed il 7° giorno quando lo zigote è allo stadio di blastocisti: monocoriale biamniotica.
- Tra l’8° ed il 10° giorno durante la fase di impianto: monocoriale monoamniotica.
- Dopo il 10° giorno: gemelli congiunti (<1%).
Poiché alcune gravidanze monozigotiche sono bicoriali, si deduce che le monocoriali sono poco più del 20% di tutte le gravidanze gemellari.
Diagnosi e Monitoraggio Approfondito della Gravidanza Gemellare
La gravidanza gemellare, come abbiamo detto, deve essere seguita da un ginecologo specializzato ed esperto, soprattutto per l’esecuzione delle ecografie. La diagnosi di zigosità, corionicità e amnionicità è fondamentale, poiché la differenza in termini prognostici dei vari tipi di gemellarità cambia in maniera sostanziale. L’ecografia del I trimestre è di fondamentale importanza e permette di stabilire la corionicità (una o due placente), l'amnionicità (uno o due sacchi), l'epoca gestazionale attraverso la misurazione del CRL quando la misura è tra 45-85 mm, e la determinazione del labeling (posizione) fetale.
Questa diagnosi dipende da numerosi fattori: l'epoca di amenorrea (è più facile entro le 10 settimane; poi diventa sempre più difficile), l'apparecchiatura ecografica utilizzata (migliore è l’ecografo, più facile è la diagnosi), e il pannicolo adiposo materno (nelle donne obese la diagnosi è sempre più difficile). La diagnosi ecografica di corionicità raggiunge, in epoca adeguata, con apparecchiature avanzatissime e con pannicolo adiposo non esuberante, un’affidabilità del 95%. L’unico dato certo per una diagnosi di gravidanza gemellare è l’ecografia che, come ci dicono le linee guida, in assenza di complicanze la prima ecografia deve essere effettuata intorno all’undicesima-dodicesima settimana di gravidanza. A titolo informativo, la presenza dei gemelli si vede già intorno alla quinta-sesta settimana di gravidanza, quando, come nelle gravidanze singole, si palesa la gravidanza in utero attraverso la presenza della camera gestazionale con dentro un embrione e il sacco vitellino. La diagnosi di corionicità e di amnionicità della gravidanza gemellare, invece, è raccomandata prima della quattordicesima settimana, e più precisamente tra l’undicesima e la tredicesima.
La gonadotropina corionica è un ormone, le cui frazioni (le Beta hCG) quando si ritrovano nel sangue o nelle urine materne indicano la presenza di una gravidanza. Questo ormone viene prodotto dal trofoblasto, cioè dalle prime cellule che daranno origine alla placenta. In caso di gravidanza gemellare i valori delle Beta hCG saranno notevolmente più alti rispetto a una gravidanza singola. L’utilizzo del dosaggio delle Beta hCG, però, non ha un’utilità dimostrata dagli studi ed è ormai una pratica antiquata che non migliora l’esito di quelle gravidanze iniziali, anche gemellari, che si complicano e che esitano in aborto spontaneo.
Screening nelle Gravidanze Gemellari
Il capitolo sulla diagnosi prenatale rappresenta una parte molto delicata in caso di gravidanza gemellare, perché nel caso di due gemelli fratelli c’è la possibilità di avere un feto sano e uno malato.
- Translucenza nucale: nelle gravidanze bicoriali la misurazione della NT associata all’età materna ha una sensibilità sovrapponibile alla gravidanza singola (75-80%) e il rischio va calcolato per feto; nella monocoriale il rischio va calcolato per gravidanza prendendo una media delle NT, avendo quasi sempre i due gemelli lo stesso cariotipo.
- Test combinato: la riduzione dell’efficacia del test combinato nella gravidanza gemellare è legata alla difficile interpretazione della componente biochimica. Nelle gemellari la detection rate è dell’86% con un rate di falsi positivi del 5%.
- DNA Fetale (NIPT): L’affidabilità di questo test, come per il test biochimico, è ridotta sia nella gravidanza monocoriale poiché la frazione di DNA dovrebbe essere maggiore rispetto alla gravidanza singola ma anche nella gravidanza bicoriale, dove il problema è rappresentato dal diverso contributo che ciascun feto dà in termini di frazione di DNA, senza dimenticare che nel momento in cui il test è positivo non si riesce a stabilire quale sia il feto affetto. Tuttavia, rimane il metodo di screening più efficace.
- Screening invasivo: i test invasivi comportano maggiori rischi nei gemelli, indipendentemente dal tipo di approccio. Una meta-analisi ha mostrato che il tasso complessivo di perdita di gravidanza dopo villocentesi nella gravidanza gemellare è stato del 3,8%, e dopo l'amniocentesi era del 3,1%. Altre ricerche hanno riportato tassi di perdita più bassi: 2% dopo villocentesi e 1,5-2% a seguito di amniocentesi. È possibile determinare il sesso se viene eseguita un'ecografia e il bambino è ben posizionato. È consigliata tra la 20ª e la 22ª settimana di gravidanza.
Gestione della Gravidanza Gemellare
Per quanto riguarda i rischi di prematurità e di ritardo di crescita associati alla gravidanza gemellare, le linee guida concordano su controlli ecografici mensili in caso di gravidanza dizigotica e di controlli ecografici ogni 15 giorni in caso di gravidanza monozigotica.
- In una gravidanza bicoriale biamniotica senza complicanze dovrebbero essere proposti controlli mensili. Nel I trimestre, e poi a 20 - 24- 28- 32- 36 settimane, è necessaria una valutazione ecografica di ginecologo esperto.
- In una gravidanza monocoriale biamniotica un appuntamento nel I trimestre e poi a 16, 18, 20, 22, 24, 26, 28, 30, 32 e 34-36 settimane.
Ad ogni controllo ecografico dovrebbero essere valutati: biometria fetale, liquido amniotico, doppler dell'arteria ombelicale, lunghezza della cervice. La discordanza nei parametri di crescita fetale (PFS) dovrebbe essere documentata in ogni controllo a partire dalle 20 settimane. Nelle monocoriali dovrebbero essere valutati la velocità sull’arteria cerebrale media e il liquido amniotico. In più nelle monocoriali andrebbe eseguito l’ecocardio fetale.
L’aumento di peso e la crescita della pancia durante una gravidanza gemellare diventano più evidenti dal secondo trimestre in avanti. In donne normopeso con gravidanza gemellare è considerato normale un aumento di peso che varia dai 17 ai 25 Kg. Un ruolo fondamentale, anche in termini di miglioramento degli esiti materno-fetali, è giocato dall’apporto di macro e micronutrienti.
Le Sfide Specifiche della Gravidanza Gemellare: Complicanze e Attenzioni
La gravidanza gemellare è associata a elevati tassi di complicanze materne e fetali. Il maggior problema clinico riguarda la prematurità, che come complicanza è aumentata di circa il 50% nelle gravidanze derivanti da tecniche di PMA rispetto a quelle spontanee. Si tratta di gravidanze ad alto rischio di morbidità e mortalità con un tasso di nati morti del 12/1000 per le bigemine e di 31/1000 per le trigemine rispetto al 5/1000 delle gravidanze singole. Il 65% dei feti morti sono feti pretermine a causa del tasso di parto pretermine che sotto le 37 settimane si attesta sul 60%. Per la mamma, la gravidanza gemellare si associa a un aumentato rischio di complicanze. Fino a questa settimana, in gravidanze multiple, i feti di solito crescono allo stesso ritmo. Da questo momento in poi potrebbe esserci una differenza di sviluppo fino al 15%, che è considerata normale se c'è un follow-up medico adeguato. Non necessariamente una differenza indica un problema. Una differenza fino al 15% può essere considerata nella norma in assenza di altri segnali d'allarme.
Anomalie Malformative Congenite
Il rischio di anomalie malformative congenite è in linea generale più elevato della gravidanza singola (1,2-2 volte di più), specificando che:
- nella gravidanza dizigotica: il rischio è uguale alla gravidanza singola per ciascun feto (risulta pertanto doppio: uno per ogni feto).
- nella gravidanza monozigotica: risulta più elevata rispetto alle dizigotiche ed è elevatissima nelle monoamniotiche (una placenta ed un sacco).Inoltre, in 1:25 bicoriali, 1:15 mono-biamniotiche e 1:6 mono-monoamniotiche c’è un’anomalia coinvolgente un solo feto. Ciò determina la difficile decisione tra management conservativo e terminazione selettiva.
Morte Intrauterina di un Gemello
Circa il 14% (intervallo, 8-36%) di gravidanze multiple si riduce spontaneamente a singole entro la fine del primo trimestre. Il fenomeno della "scomparsa" può verificarsi prima di 14 settimane di gestazione senza alcuna conseguenza per il feto rimanente e senza alcuna evidenza di gestazione multipla sulla successiva valutazione prenatale.Nel II trimestre la morte intrauterina di un gemello si verifica nel 2% delle gravidanze bigemine; si verifica nel 14-17% delle trigemine; nelle monocoriali è 3-4 volte più frequente. La morbilità e mortalità del “superstite” è condizionata dalla corionicità. Il 20% dei feti sopravvissuti in una monocoriale può sviluppare la morte o danno neurologico (necrosi cerebellare; idrocefalia; idroanencefalia; infarto cerebrale; microcefalia; poroencefalia; quadriplegia spastica) ed extraneurologico (atresia intestinale; necrosi renale; necrosi polmonare; infarto epatico e splenico).
Cosa fare se si verifica la morte di uno dei gemelli nel II trimestre?
- Gravidanza bicoriale, meno di 37 settimane: attesa.
- Gravidanza bicoriale, più di 37 settimane: espletamento del parto.
- Gravidanza monocoriale: più di 37 settimane: espletamento del parto.
È fondamentale discutere con i genitori se l’epoca è inferiore alle 37 settimane, spiegando i rischi ed i benefici, ricordando che se la morte del gemello è avvenuta nel II trimestre e si decide, in base all’epoca, di attendere per il parto, il potenziale danno neurologico e/o extraneurologico può manifestarsi anche diverse settimane dopo la morte del co-gemello. Pertanto è assolutamente necessario eseguire un consulto sul da farsi con il neonatologo. Utile in caso di attesa l’esecuzione della RMN fetale.
Complicanze Peculiari delle Gravidanze Monocoriali
Le gravidanze monocoriali hanno in linea generale una prognosi peggiore a causa delle complicanze ostetriche, delle malformazioni a carico di uno o entrambi i gemelli e delle anastomosi vascolari.
Sindrome Trasfuso-Trasfusore (TTTS)
È una condizione particolare, tipica della monocorialità, in cui un feto cresce a discapito del co-gemello, ma la prognosi è scadente per entrambi. Si verifica in quanto vi è un flusso unidirezionale, a livello dell’unica placenta, per la presenza di comunicazioni vascolari non bilanciate. Questo squilibrio emodinamico porta a una trasfusione da un feto all’altro. L'incidenza è del 15-20% delle monocoriali.
- Feto donatore: anemico, ipoteso, ipovolemico, con ridotta crescita e oligo-anidramnios. Ricevendo poco sangue può subire un rallentamento della crescita.
- Feto ricevente: policitemico, iperteso, ipervolemico, con peso maggiore di almeno il 20% rispetto al donatore e polidramnios. Possibile cardiomegalia con ipertrofia miocardica, scompenso cardiaco, idrope. Il ricevente deve far fronte a un incremento di volume e di globuli rossi, cosa che può portare a un travaglio precoce per il polidramnios.
Le caratteristiche della Sindrome Trasfuso-Trasfusore sono:
- Può insorgere in qualunque epoca gestazionale, ma è più frequente tra la 16° e la 25° settimana.
- Più precoce è l’insorgenza, peggiore è la prognosi.
- Può avere decorso acuto (raro) o cronico (più frequente). Nelle forme croniche l’evoluzione del quadro ecografico avviene nell’arco di diverse settimane.
- Nei casi di anidramnios completo il gemello donatore appare completamente adeso alla parete uterina (stuck twin).
La prognosi è severa:
- Forme ad esordio precoce e/o con stuck fetus: mortalità > al 70%, morbilità elevata (possibilità di lesioni cerebrali anche in caso di sopravvivenza di entrambi).
- Prognosi migliore nei casi ad esordio tardivo (III trimestre).
Le opzioni terapeutiche includono: attesa (se vi sono le condizioni), terapia medica (Indometacina, Digossina), e terapia invasiva (Amnioriduzione, Settostomia amniotica, Feticidio selettivo, Coagulazione delle anastomosi placentari). Pertanto è utile eseguire un consulto con strutture specializzate nel trattamento della sindrome trasfuso-trasfusore.
Le anastomosi e l’angioarchitettura placentare delle gravidanze monocoriali possono essere responsabili di due ulteriori quadri patologici di estrema severità come la sequenza TRAP e la sequenza TAP. Nella prima, un gemello definito pompa attraverso una circolazione a flusso retrogrado provvede alla vascolarizzazione di un gemello privo di strutture cardiache e pertanto definito “acardio” con conseguente sviluppo di scompenso cardiaco e predisposizione a polidramnios e idrope. Nella seconda, che può insorgere spontaneamente o dopo laser per TTTS, vi è anemia nel gemello donatore e policitemia nel gemello ricevente senza segni di poli/oligoidramnios.
Ritardo di Crescita Fetale Selettivo (sFGR)
Il ritardo di crescita nella gravidanza gemellare è un capitolo particolare quando ci riferiamo alla gemellarità. Definiamo un ritardo crescita quando la biometria fetale è inferiore al 10° percentile. Tale evenienza è molto frequente nelle gravidanze gemellari fisiologiche con un’incidenza del 25-33%. Può interessare uno o entrambi i gemelli. Si tratta di un capitolo molto delicato in quanto può dipendere da: un difetto di placentazione, una sindrome trasfuso-trasfusore (nei gemelli monocoriali biamniotici), o una malformazione fetale. Generalmente la crescita di ciascun gemello risulta uguale a un feto di gravidanza singola fino alla 26-27° settimana; da quel periodo in poi ci si aspetta un incremento medio di circa 150 gr. a settimana contro i circa 200 della gravidanza singola. Le gravidanze monocoriali sono complicate da FGR circa 2 volte in più della gravidanze bicoriali. A ciò si associa una maggior incidenza di mortalità perinatale con un tasso di 75.1/1000 vs 33/1000.
Negli anni recenti si è soliti parlare di Ritardo di crescita selettivo qualora si riscontri un EFW (Estimated Fetal Weight) <10° centile in uno dei gemelli con una discordanza del 25% tra i EFW dei due feti. Tale processo è dovuto a una discordanza nella condivisione placentare, a una riduzione della massa placentare totale, e a connessioni più strette con la circolazione fetale attraverso anastomosi artero-arteriose più larghe. È un evento molto complesso in quanto la morte di un gemello è associata a un rischio del 15% di morte e 25% di danno neurologico per l’altro feto. Il management prevede: la coagulazione laser, la riduzione selettiva quando il management di attesa comporta un rischio elevato di morte del feto più piccolo, o la terminazione dell’intera gravidanza.
Discordanza Biometrica nel Primo Trimestre
Questo è un argomento molto dibattuto, ma è importante informare la gestante che anche nella gravidanza bicoriale la differenza biometrica iniziale è associata ad eventi avversi. Per la maggior parte degli Autori, si parla di discordanza se la differenza è superiore allo 11%. Il calcolo si esegue così: (CRL feto grande - CRL feto piccolo) / CRL feto grande X 100. I dati si riscontrano in circa il 3-4% di gravidanze dicorioniche e sono associati a:
- Perdita di uno dei due feti prima delle 20 settimane del 10% contro lo 1,5% dei feti con CRL concordante.
- Rischio di anomalie di circa il 30% contro 17% in feti con CRL concordante.
- Rischio di parto pretermine 27% contro il 25% dei feti con CRL concordante (non significativo per l’elevato rischio che esiste nelle gravidanza gemellari a prescindere da altri fattori di rischio).
- Morte endouterina dopo le 20 settimane del 3,5% contro il 2% in feti con CRL concordante.
- Necessità di ricovero in Terapia Intensiva Neonatale (TIN) del 22% contro il 17% dei feti con CRL concordante.
Per tale motivo, in presenza di una discrepanza tra i CRL osservata tra 11 e 14 settimane, è utile eseguire: controlli ecografici ravvicinati (ogni 2-3 settimane), studio del cariotipo fetale (da discutere possibilmente con il genetista, caso per caso), ricerca di eventuali anomalie fetali associate. In una gravidanza monocoriale monoamniotica la discordanza di CRL può rappresentare un fattore di rischio per lo sviluppo di TTTS.
Nel caso di gravidanza monocoriale monoamniotica, quindi un solo sacco condiviso dai due feti, i rischi si fanno più elevati, in quanto c’è la possibilità che i cordoni ombelicali si annodino come conseguenza dei movimenti dei gemelli.
Verso il Parto: Uno Spazio da Creare
Durante l’intero periodo della gravidanza gemellare e in vista del parto, che potrà avvenire tramite taglio cesareo o in modo spontaneo, come ad esempio nel caso di gravidanza bicoriale biamniotica con entrambi i feti cefalici, sarebbe bene mantenere sempre un momento della giornata per mettersi in ascolto dei piccoli e del nostro corpo. Goditi questa fase con serenità e fiducia. Con l’arrivo di due bambini c’è ancora di più la necessità di far loro spazio. Uno spazio che possiamo già creare in gravidanza, seppur solo mentale o emotivo, diventa il preambolo per lo spazio fisico e temporale di cui avremo bisogno dopo.
MAL DI SCHIENA IN GRAVIDANZA: CAUSE, RIMEDI ed ESERCIZI - COME CURARE LA LOMBALGIA con l'OSTEOPATIA
tags: #18 #settimane #di #gravidanza #gemellare