La decisione di sottoporsi a test diagnostici prenatali come la villocentesi può generare incertezza e profonda ansia per molti futuri genitori. Spesso, l'accesso a informazioni chiare, complete e obiettive è fondamentale per navigare questa fase delicata. Molte future madri si ritrovano "indecise e malamente informate," evidenziando la necessità di una guida affidabile. In questo contesto, un'istituzione che si distingue per il suo approccio a questo tema sensibile è il Pediatrico Meyer di Firenze. Qui, "gli esami invasivi li svolgono Cariati e Nannini, due luminari del settore," offrendo un livello di competenza che ispira fiducia. L'esperienza di ricevere "una consulenza esaustiva e obiettiva" in centri come il Meyer può trasformare un senso di sconforto - come quello espresso da una utente che si sentiva "quasi in lacrime persuasa che avrei sicuramente avuto un figlio affetto da qualche malattia cromosomica e che qualsiasi accertamento diagnostico sarebbe stato inutile" - in uno stato di "soddisfazione, rasserenamento e la convinzione di aver preso la scelta più adatta per noi." Questo articolo si propone di fornire una guida completa sulla villocentesi, attingendo sia a intuizioni esperte che a testimonianze personali, con un focus particolare sulla preziosa prospettiva offerta da strutture come il Meyer.
Che Cos'è la Villocentesi: Una Panoramica Dettagliata
La Villocentesi è una tecnica invasiva di diagnosi prenatale che permette di effettuare un prelievo di villi coriali direttamente dalla placenta. Questa procedura implica l'inserimento di un ago sottile sotto costante guida ecografica attraverso l'addome materno. I villi coriali rappresentano un tessuto di cruciale importanza, poiché costituiscono la placenta e si originano dallo stesso uovo fecondato che si differenzia per formare l'embrione, la placenta stessa e le membrane. Ciò implica che il patrimonio genetico contenuto nelle cellule placentari è identico a quello dell'embrione, rendendole un materiale ideale per l'analisi genetica. L'esame dei villi coriali viene quindi eseguito con l'obiettivo di esaminare il cariotipo fetale, al fine di identificare la presenza di eventuali anomalie cromosomiche o per la diagnosi di specifiche malattie genetiche.
L'indicazione primaria alla villocentesi è proprio lo studio dei cromosomi fetali. Nelle cellule del nostro organismo, i cromosomi sono presenti in numero di 46, o più precisamente, in 23 coppie di cromosomi omologhi, ciascuna delle quali deriva in egual misura dal padre e dalla madre. Questi cromosomi possono presentare anomalie sia nel loro numero che nella loro struttura. Possono verificarsi, ad esempio, cromosomi in eccesso o in difetto, una condizione nota come aneuploidia, oppure possono manifestare anomalie strutturali. Un esempio ben noto e relativamente frequente di aneuploidia è la Sindrome di Down, o Mongolismo, causata dalla presenza di 47 cromosomi, con un cromosoma 21 in più, da cui la denominazione di Trisomia 21. È importante sottolineare che l'incidenza delle anomalie cromosomiche tende ad aumentare parallelamente all'età materna. Tuttavia, è altrettanto fondamentale notare che casi di anomalie possono manifestarsi anche in donne giovani. Ad esempio, se una madre ha 20 anni, le probabilità che nasca un bambino con Sindrome di Down sono di 1:1.105; a 30 anni, la probabilità sale a 1:723; e a 40 anni, si riduce a 1:92. Il rischio complessivo per tutte le anomalie dei cromosomi è, in generale, circa il doppio rispetto a quello della sola Trisomia 21. La villocentesi gioca un ruolo cruciale nella diagnosi di queste condizioni, fornendo chiarezza e supporto alle famiglie.
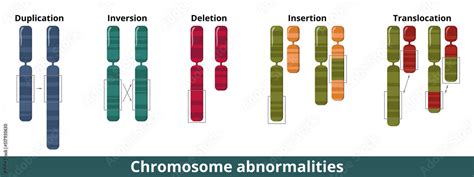
Le principali indicazioni per sottoporsi alla villocentesi sono molteplici e, per diversi aspetti, analoghe a quelle dell'amniocentesi. Tra queste figurano: un'età materna superiore ai 35 anni; un risultato positivo ottenuto dai test di screening prenatale; la rilevazione di una Traslucenza Nucale (NT) elevata; oppure il riscontro di malformazioni fetali durante l'esame ecografico. Ulteriori indicazioni includono la necessità di un'analisi del DNA per specifiche malattie genetiche, la presenza di alterazioni cromosomiche nei genitori, una storia familiare che annoveri casi di aneuploidie o malattie genetiche, e una pregressa aneuploidia fetale. Come evidenziato da alcune esperienze, la decisione di sottoporsi alla villocentesi può essere motivata anche dalla necessità di indagare "malattie dei cromosomi o dei geni entro i primi 3 mesi di gravidanza" o da "anamnesi familiari" che suggeriscono un rischio più elevato, rendendo la villocentesi una scelta "decisamente di tipo personale," influenzata da "le esperienze, le anamnesi familiari e le situazioni di noi tutte sono diversissime."
Diagnostics: Ultrasound, Chorionic Villus Sampling, Amniocentesis - Maternity Nursing | @LevelUpRN
Come si Esegue la Villocentesi: Tecniche e Procedure
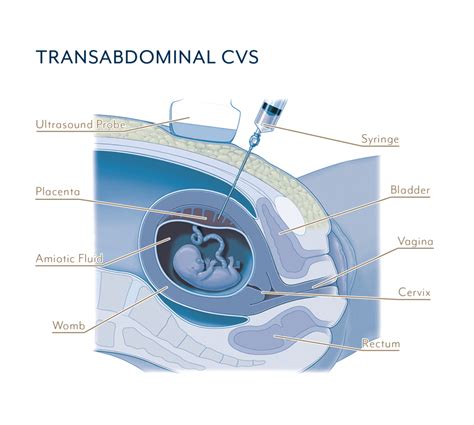
L'esecuzione della villocentesi richiede una preparazione scrupolosa per garantire sia la sicurezza della paziente che l'efficacia del prelievo. La procedura inizia con un esame ecografico preliminare dettagliato, il cui obiettivo è confermare l'epoca gestazionale, determinare il numero dei feti, valutarne la vitalità e la morfologia, e infine stabilire la quantità di liquido amniotico e la precisa localizzazione della placenta. Questo passaggio è di fondamentale importanza per pianificare l'approccio più sicuro ed efficiente per il prelievo.
Il prelievo dei villi coriali viene eseguito sempre sotto il controllo visivo dell'ecografo. La modalità più comune è quella per via transaddominale. In questo caso, l'operatore disinfetta accuratamente la pelle dell'addome materno e, per rendere insensibile la zona in cui verrà inserito l'ago, applica un anestetico locale. Successivamente, sotto la continua guida ecografica, un ago lungo e sottile viene inserito attraverso la parete addominale, fino a raggiungere l'interno dell'utero. A questo punto, utilizzando una siringa, viene aspirata una piccola quantità di tessuto dai villi coriali, mediante un movimento ripetuto di "va e vieni". Questa fase del prelievo, secondo le esperienze riportate, è "pressocchè indolore e dura solamente pochi secondi (circa 20)". Al termine, l'ago viene rimosso. Esistono operatori che, per minimizzare le difficoltà tecniche, potrebbero impiegare la tecnica del doppio ago, che consiste nell'inserire dapprima un ago di calibro maggiore attraverso il quale ne viene fatto passare uno più sottile. Tuttavia, questa pratica è considerata da alcuni "più traumatica ed invasiva e non è necessaria," suggerendo che la tecnica a singolo ago, quando eseguita da personale esperto, sia preferibile. Il materiale prelevato viene immediatamente posto in una capsula sterile per valutarne la quantità. Qualora il campione sia insufficiente, "si procede ad una seconda aspirazione (eventualità rarissima)," utilizzando l'ago di guida già posizionato per evitare una nuova puntura.
Una modalità meno frequente di prelievo è quella per via trans-cervicale, che prevede il passaggio attraverso la vagina e il collo dell'utero. In questa tecnica, si impiega uno strumento chiamato speculum, che può essere di metallo o di plastica, per divaricare le pareti della vagina e visualizzare il collo dell'utero. Al termine del prelievo, indipendentemente dalla tecnica adottata, il battito cardiaco del feto viene nuovamente controllato tramite ecografia.
La sensazione avvertita durante la villocentesi è spesso descritta più come "fastidiosa che dolorosa." Molte donne la paragonano alla sensazione di un prelievo di sangue. Per la via trans-cervicale, il fastidio è simile a quello provato durante un Pap-test. Alcune testimonianze indicano che, nonostante le aspettative, l'esame si è rivelato "molto meno dolorosa" di quanto immaginato, suggerendo che "è più l'impressione che altro." Durante l'esecuzione dell'esame, è cruciale "stare immobile," una raccomandazione che viene puntualmente fornita dal medico.
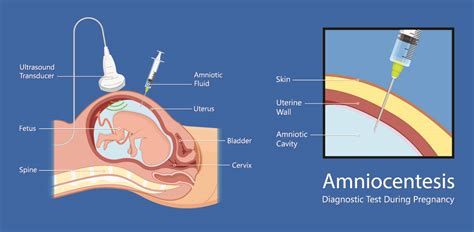
Dopo la procedura, vengono impartite precise raccomandazioni per il recupero. Si consiglia "riposo completo per 2 giorni e di non fare sforzi per il resto della settimana." È consuetudine che la donna rimanga in osservazione per circa un'ora dopo il prelievo, principalmente per monitorare l'eventuale comparsa di perdite di sangue che possono verificarsi immediatamente dopo l'indagine, prima di essere dimessa. Inoltre, si suggerisce di "assumere, dal giorno precedente l'esame, un antispastico per ridurre l'eventuale insorgenza di contrazioni uterine." È sconsigliato eseguire l'esame in presenza di episodi febbrili della madre o in caso di minaccia di aborto in corso. Per le madri con fattore Rh negativo, è opportuno effettuare l'immunoprofilassi anti-D dopo la villocentesi, al fine di prevenire la possibile formazione di anticorpi anti-Rh.
Nel contesto delle gravidanze gemellari, la procedura presenta delle specificità. È fondamentale distinguere tra gravidanze mono e bicoriali. Nelle gravidanze bicoriali, ossia quando sono presenti due sacche e due placente distinte, è necessario ottenere un campione da ciascuno dei feti e, di conseguenza, eseguire due prelievi separati. Al contrario, nelle gravidanze monocoriali-monoamniotiche, è sufficiente un unico campionamento, data l'identità del materiale genetico. "Mediamente ogni ragazza stava dentro un quarto d'ora circa," un lasso di tempo che include l'ecografia approfondita per la verifica della posizione placentare, la disinfezione, la puntura e il prelievo.
Metodologie di Analisi e Tempi di Risposta
Una volta prelevati i villi coriali, il passo successivo è l'analisi di laboratorio del campione, che può avvalersi di diverse metodologie, ciascuna caratterizzata da tempistiche e specificità diagnostiche proprie. La scelta della tecnica o delle tecniche da impiegare dipende dalle informazioni che si intendono ottenere e dall'urgenza dei risultati.
La diagnosi può essere effettuata attraverso la coltura delle cellule dei villi e la successiva osservazione al microscopio dei cromosomi, una metodologia definita tradizionale. Per determinare il cariotipo fetale con questa tecnica, è indispensabile la coltura delle cellule prelevate dalla placenta e la successiva valutazione dell'assetto cromosomico mediante analisi al microscopio. Le colture cellulari richiedono solitamente tempi di attesa di circa 15-18 giorni. In alcuni rari frangenti, "ci vuole più tempo perché le cellule si moltiplicano con lentezza o è addirittura possibile che non crescano adeguatamente," una situazione che può rendere necessaria la ripetizione del prelievo per allestire una nuova coltura. Questo evento, noto come fallimento della coltura, è infrequente, verificandosi "circa una volta ogni 100-150 prelievi." Alcuni Centri offrono, inoltre, la possibilità di ottenere un esito preliminare entro 2 giorni, basato su una tecnica differente.
Per mitigare i disagi derivanti da lunghe attese, numerosi centri, incluso il Meyer, adottano di routine una tecnica di biologia molecolare denominata Quantitative Fluorescent-Polimerase Chain Reaction (QF-PCR). Questa metodologia avanzata consente di ottenere "in sole 48 ore una valutazione estremamente attendibile relativa alle principali aneuploidie," quali le trisomie 13, 18, 21 e l'analisi dei cromosomi sessuali. Questo "esito preliminare" vanta un'attendibilità di circa il 95%. L'analisi cromosomica, in generale, richiede cellule in fase di divisione. Nel caso dei villi coriali, si impiegano due metodiche d'indagine: il metodo diretto per una diagnosi precoce (come la QF-PCR) e una coltura cellulare per ottimizzare l'affidabilità diagnostica e produrre il referto definitivo.
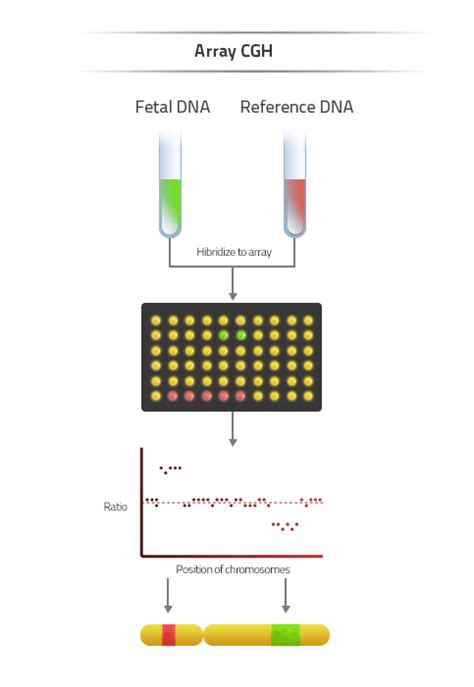
Un'altra metodologia diagnostica di alto profilo è l'array-Comparative Genomic Hybridization (CMA o cariotipo molecolare), anch'essa fondata sulla biologia molecolare. L'introduzione recente di questa tecnica permette di realizzare un approfondimento diagnostico di secondo livello, che funge da complemento all'esame tradizionale. Con l'array CGH, "non è necessaria la coltura cellulare, e quindi i tempi diagnostici sono più brevi (3-5 giorni)." Ciò assicura una risposta più rapida, persino in epoche gestazionali avanzate, eliminando il rischio di fallimento della coltura cellulare. L'analisi con microarray è particolarmente indicata in feti che presentano malformazioni o una Traslucenza Nucale molto elevata, e rappresenta un valido supporto allo studio citogenetico tradizionale. Consente di identificare, oltre alle aneuploidie tradizionali, specifiche patologie derivanti da alterazioni cromosomiche submicroscopiche che non sarebbero rilevabili con il cariotipo tradizionale, come la Sindrome di DiGeorge, la cri-du-chat, o la Prader-Willi.
Attraverso tecniche di biologia molecolare è inoltre possibile eseguire l'analisi diretta di frammenti di DNA per la diagnosi di diverse malattie genetiche. Tra queste si annoverano la talassemia, la fibrosi cistica, la Sindrome del Cromosoma X Fragile (associata a ritardo mentale), la Sordità Congenita, la Distrofia Muscolare di Duchenne-Becker e altri deficit metabolici. La capacità di individuare queste patologie a livello del DNA rappresenta un punto di forza distintivo della villocentesi.
In sintesi, "informazioni preliminari sono disponibili dopo due o tre giorni dalla villocentesi," mentre "per il referto definitivo è necessario attendere 10-15 giorni" per la coltura tradizionale. Tuttavia, "il tempo diagnostico nel caso in cui si esegua l'array CGH è invece più breve, essendo una tecnica di biologia molecolare che non necessita di coltura cellulare, ed è possibile aver una risposta in 3-5 giorni," riducendo al minimo "i tempi di attesa e l'ansietà della paziente." Per la ricerca di agenti infettivi, malattie genetiche o metaboliche specifiche, il tempo necessario per la diagnosi è compreso tra i 10 e i 15 giorni.
L'affidabilità diagnostica dell'esame è "molto elevata" e "gli errori sono assolutamente eccezionali se il genetista ha un'esperienza adeguata." È tuttavia importante considerare che il prelievo può essere soggetto a contaminazione da cellule di origine materna, un rischio che la coltura delle cellule si propone di eliminare. Nel caso di mosaicismi, cioè quando solo una porzione delle cellule mostra l'anomalia, "la seconda coltura serve proprio per confermare o escludere questa ipotesi." In rari casi di discordanza, come testimoniato da un'utente che ha ricevuto una diagnosi di trisomia 13 dalla coltura prolungata dopo un esame "a fresco" risultato negativo, potrebbe rendersi necessaria una conferma tramite amniocentesi.
Vantaggi e Rischi della Villocentesi: Un Bilancio Critico
La villocentesi, come qualsiasi procedura medica invasiva, presenta sia vantaggi significativi che potenziali rischi, ed è fondamentale che le coppie siano pienamente informate su entrambi gli aspetti per poter prendere una decisione consapevole. La chiarezza delle informazioni, come quella fornita dai centri specializzati, è cruciale per comprendere a fondo la portata di questo esame.
Il principale vantaggio della villocentesi rispetto all'amniocentesi risiede nella sua precocità diagnostica. "Si può eseguire 3-4 settimane prima" dell'amniocentesi, abitualmente "a partire dalla 11° settimana di gestazione, ma può trovare la sua applicazione fino al termine della gravidanza." Di norma, viene eseguita "tra la 11a e la 13a settimana di gravidanza." Questa precocità rappresenta un "grande vantaggio per la gestione del caso, soprattutto in presenza di patologie." In rari casi, "la posizione della placenta rende possibile l'esecuzione dell'esame solo dopo le 12-13 settimane (utero retroversoflesso)." La possibilità di ottenere risultati in tempi più brevi, grazie a tecniche rapide come la QF-PCR o l'array CGH, consente alle coppie, in presenza di una grave patologia del feto, di "decidere di interrompere la gravidanza in epoca precoce, con minori stress fisici e psichici." Questo è un aspetto spesso evidenziato: "in caso di decisione di interruzione di gravidanza a seguito brutti risultati, puoi fare un'isterosuzione in stato di gravidanza precoce anziché un parto indotto, cosa che saresti costretta a fare con l'amnio." Evitare un parto abortivo, anche in una gravidanza singola, "la dovrebbe far preferire in quasi tutti i casi."
Nonostante i suoi benefici, la villocentesi comporta dei rischi. Il rischio di aborto è la preoccupazione più sentita. Viene generalmente quantificato nello 0,5-1%, ovvero "un caso ogni 100-200 procedure." L'incidenza di aborto e complicanze "è strettamente legata alla capacità ed all'esperienza dell'operatore ed il rischio può tranquillamente essere ridotto o aumentato in modo significativo." Al Meyer, per esempio, "l'esperienza degli operatori ha consentito di ridurre il rischio di aborto al di sotto dello 0,5% e di azzerare quasi le complicanze." Il rischio abortivo correlato alla villocentesi (1%) è molto simile a quello che grava sull'amniocentesi (0,5-1%). Oltre all'aborto spontaneo, esiste un rischio di infezioni uterine.
È importante chiarire alcune "leggende metropolitane" e comprendere come viene percepito il rischio. Come una utente ha evidenziato, "Se si perde il bambino dopo una villocentesi (nelle immediate settimane dopo ovviamente) la responsabilità è SEMPRE data alla villocentesi e quindi entra nelle percentuali d'aborto di quel medico, anche se magari la villo non c'entra nulla e la donna sarebbe andata incontro ad aborto spontaneo per tutt'altri motivi… non potendo saperlo si "incolpa" sempre la villocentesi." Questa osservazione mette in luce una percezione distorta che può alimentare un'ansia ingiustificata. Un altro timore è quello di perdere un figlio "sano" a causa della procedura: "la paura è di perderlo per colpa della villo e magari di venire a sapere che era sano…. mamma mia non me lo perdonerei mai e poi mai…. vorrebbe dire che ho ucciso mio figlio per niente." Queste preoccupazioni, sebbene comprensibili, devono essere affrontate con informazioni accurate e obiettive, come quelle fornite in consulenze specialistiche. La procedura è sconsigliata "in presenza di episodi febbrili della madre ed in caso di minaccia di aborto in corso" per minimizzare ulteriori rischi.
Villocentesi vs. Amniocentesi: Un Confronto Approfondito
La scelta tra villocentesi e amniocentesi rappresenta una delle decisioni più rilevanti per le future madri che considerano la diagnosi prenatale invasiva. Entrambe le procedure hanno come obiettivo l'analisi del corredo genetico del feto, ma si differenziano per le tempistiche di esecuzione, le modalità operative e, in parte, per le specificità diagnostiche.
Il "vantaggio principale della villocentesi rispetto all'amniocentesi risiede nella possibilità di eseguire l'esame in epoca precoce." Mentre la villocentesi viene solitamente effettuata tra l'11a e la 13a settimana di gestazione, l'amniocentesi è di regola eseguita tra la 15a e la 18a settimana. Questa differenza di 3-4 settimane può avere un impatto significativo. La precocità della villocentesi permette, in caso di esito infausto, di "decidere di interrompere la gravidanza in epoca precoce, con minori stress fisici e psichici," potendo ricorrere a un'isterosuzione invece di un parto indotto. "Il solo fatto di poter evitare un parto abortivo la dovrebbe far preferire in quasi tutti i casi." L'attesa per i risultati dell'amniocentesi, unita ai tempi necessari per un'eventuale decisione, può protrarsi oltre la 13a settimana, rendendo un'eventuale interruzione più complessa e traumatica.
Per quanto riguarda le capacità diagnostiche, esistono alcune importanti sfumature. Inizialmente, si potrebbe erroneamente credere che "la villo può indagare sul DNA e l'amnio no," portando a pensare che "nel primo caso si può diagnosticare oltre alle anomalie cromosomiche (trisomie, monosomie, e problemi legati ai cromosomi X e Y) anche malattie di tipo congenito quali la sordità congenita, la fibrosi cistica ed altre." E che "L'amnio invece guarda "solo" la mappa cromosomica del feto." Tuttavia, come specificato in alcune discussioni, "anche le malattie genetiche possono essere individuate dall'amniocentesi." La differenza sta nel fatto che, per l'amnio, la ricerca di queste patologie specifiche "non tutti i centri lo fanno di prassi, bisogna richiederla a parte." Di conseguenza, "a livello diagnostico entrambi gli esami possono dare gli stessi risultati" se viene richiesto un pannello completo. La villocentesi, ciononostante, è "più indicata per lo studio di eventuali malattie geniche," mentre l'amniocentesi "è più indicata per le coppie con rischio di malattie cromosomiche o per la diagnosi di infezioni fetali."
Un "difetto della villo in caso di mosaicismi particolari è quello di richiedere un'amnio per la conferma (in rari casi il mosaicismo può interessare solo la placenta e non il feto)." Questo significa che, in situazioni di discordanza tra l'esame "a fresco" e la coltura prolungata dei villi, potrebbe essere necessaria un'amniocentesi di conferma.
Un'altra differenza pratica concerne la "questione del sacco." Una testimonianza rivela che con la villocentesi "il sacco non viene bucato per cui ci sono meno problemi legati sia alle infezioni che ad una possibile reazione del sistema immunitario," un aspetto "importantissima" per chi, ad esempio, possiede "fastidiosi anticorpi." Al contrario, dopo l'amniocentesi, "era il caso di fare qualche giorno di riposo sempre per via del buco nel sacco." Questa percezione di un minore trauma fisico è un fattore che può influenzare la scelta.
Infine, il rischio abortivo per entrambe le procedure è simile, come già menzionato, attestandosi tra lo 0,5% e l'1-2% a seconda degli studi e dell'esperienza dell'operatore. Un aspetto specifico dell'amniocentesi, non direttamente correlato alla villocentesi, è la possibilità di misurare "una quantità sufficiente di un materiale chiamato surfattante," che indica "la capacità del bambino di respirare da solo," elemento importante "quando va indotto il parto prematuramente." Questo sottolinea che, sebbene simili, ogni procedura ha le sue peculiarità.
L'Esperienza al Centro Pediatrico Meyer di Firenze: Un Modello di Eccellenza
In un contesto in cui l'informazione può apparire frammentata e l'ansia elevata, l'approccio di alcuni centri specialistici assume il ruolo di punto di riferimento cruciale. Il Pediatrico Meyer di Firenze si distingue come un esempio di eccellenza nella diagnosi prenatale invasiva, con particolare riferimento alla villocentesi. Le testimonianze delle future madri evidenziano la qualità del servizio offerto e l'impatto positivo sulla loro esperienza.
Presso il Meyer, "gli esami invasivi li svolgono Cariati e Nannini, due luminari del settore." La loro consolidata reputazione e profonda competenza rappresentano un elemento rassicurante per le coppie che si accingono ad affrontare queste delicate procedure. La possibilità di prenotare una consulenza al Meyer, utilizzando il "CUP 055 5662900," è vivamente consigliata da chi ha avuto modo di sperimentarla, poiché è "gratuita, non è impegnativa e, soprattutto, è ESAURIENTE e obiettiva."
Un aspetto distintivo dell'approccio adottato dal Meyer è la sua "specie di conferenza collettiva." Durante questi incontri, che possono accogliere "una quarantina abbondante di persone," "con l'aiuto di diapositive, una genetista e un ginecologo molto competenti hanno illustrato con chiarezza vantaggi, svantaggi, rischi, leggende metropolitane e tecniche di esecuzione delle due procedure." Questa modalità consente di affrontare dubbi e paure in un ambiente supportivo e altamente informativo, rendendo l'esperienza "tutt'altro che noioso." Il contrasto con esperienze meno positive è evidente: "Se dopo la consulenza di Careggi sono uscita quasi in lacrime… oggi io e mio marito siamo usciti soddisfatti, rasserenati e convinti di aver preso la scelta più adatta per noi." Questa affermazione dimostra il valore di un servizio pubblico che "offre un servizio degno di tale nome."
L'impatto emotivo di tale consulenza è profondo. La chiarezza delle spiegazioni e la professionalità dei medici infondono "tranquillità" e supportano le coppie nel prendere decisioni "con coscienza," come attestato da una futura mamma in procinto di sottoporsi alla villocentesi al Meyer. Questo approccio contribuisce a ridurre l'ansia e a preparare le donne a ciò che le aspetta, trasformando l'incertezza in consapevolezza. La fiducia nei professionisti medici e la qualità delle informazioni ricevute sono fattori chiave per affrontare serenamente un esame di tale importanza.
Testimonianze e Vissuti Personali: La Reale Complessità della Scelta
Mentre le statistiche mediche e le spiegazioni tecniche delineano un quadro generale, sono le testimonianze personali a rivelare la profonda complessità e l'impatto emotivo delle decisioni inerenti alla diagnosi prenatale. Ogni gravidanza è un percorso unico, e la scelta di sottoporsi alla villocentesi è "DECISAMENTE di tipo personale," influenzata da un insieme di fattori che trascendono le mere percentuali di rischio.
Molte future mamme affrontano questo percorso con "tremarella" e "paure" del tutto comprensibili. Il processo decisionale può rivelarsi lungo e articolato, come nel caso di una donna che, dopo numerosi tentativi di PMA falliti e la scoperta di un'inversione del cromosoma Y nel marito, si trova alla settima settimana a dover prendere rapidamente una decisione sulla villocentesi. "Passata la sorpresa è arrivata la paura!" sintetizza un sentimento largamente condiviso.
Le esperienze relative agli esiti sono variegate. Alcune vivono momenti di grande serenità: "Oggi ho fatto la visita dal mio ginecologo e sembra proprio che vada tutto bene… Della villocentesi non so ancora nulla ma la visita di oggi mi ha tranquillizzato moltissimo… Al 90 per cento è una femminuccia.. Sono davvero contenta." Altre ricevono notizie rassicuranti con rapidità: "sabato mi hanno telefonato dall ospedale per i primi risultati ed è tutto a posto, il bimbo sta bene ed è un maschio. Io me lo sentivo!" Questi esiti tempestivi, spesso resi possibili da tecniche come la QF-PCR, costituiscono un immenso sollievo per i genitori.
Tuttavia, esistono anche casi di diagnosi complesse o inattese che evidenziano la necessità di una profonda riflessione e, talvolta, di ulteriori accertamenti. Una testimonianza particolarmente commovente riguarda una gravidanza in cui, dopo una traslucenza nucale e un bi-test risultati "nella norma," l'ecografia morfologica ha rivelato una trisomia 18. Questo ha condotto a un'amniocentesi di conferma e a una dolorosa interruzione di gravidanza. La donna ha dovuto insistere per ottenere gli "esami genetici" che hanno infine dimostrato che i genitori "non siamo i diretti responsabili dell'accaduto e che è stato solo uno scherzo di natura: simpatica!!!" Questa esperienza sottolinea che "non si può dare nulla per scontato finchè il mio bimbo non nascerà."
Un altro caso di discordanza ha generato "forte dubbio ed anche una fortissima rabbia": una villocentesi che inizialmente aveva confermato una trisomia 21 (a seguito di una TN con altissima probabilità), portando a un'interruzione, è stata successivamente messa in discussione da un'esperienza successiva in cui una coltura prolungata ha evidenziato una trisomia 13 che l'esame "a fresco" non aveva rilevato, rendendo necessaria un'amniocentesi di conferma che, fortunatamente, ha smentito l'anomalia. Questi casi, sebbene rari (circa l'1% per le discordanze), dimostrano che anche con test altamente affidabili, la complessità biologica può condurre a situazioni in cui è richiesta cautela e, talvolta, un secondo parere. Si ribadisce che "se la plica [nucale] era alterata significa che un problema c'era di sicuro."
La scelta della villocentesi è altresì influenzata dalla condizione medica della madre, come nel caso di una donna che assume "medicamenti contro l'epilessia." La rassicurazione del suo neurologo sulla bassa probabilità di avere un "bimbo non sano" la pone di fronte a un dilemma: "la paura è di perderlo per colpa della villo e magari di venire a sapere che era sano…. Se dovesse nascere un figlio con una qualche sindrome grave?! Non è tanto per me ma non voglio far nascere una creatura per farla soffrire per tutta la vita!!" Questo riflette il peso etico e personale che accompagna ogni decisione.
Diagnostics: Ultrasound, Chorionic Villus Sampling, Amniocentesis - Maternity Nursing | @LevelUpRN
Il supporto e l'informazione obiettiva, come quelli offerti da centri specializzati, diventano quindi non solo un servizio medico, ma un pilastro fondamentale per il benessere psicologico delle coppie. "Mi sono dilungata ma ho visto che siamo in tante, indecise e malamente informate: una volta tanto che il pubblico offre un servizio degno di tale nome, mi sembrava giusto farlo sapere." Queste parole di una futura mamma riassumono l'importanza di una guida completa e credibile, che tenga conto sia della scienza che delle profonde implicazioni umane.
tags: #villocentesi #meyer #opinioni