La villocentesi è una tecnica di diagnosi prenatale invasiva che consente di analizzare il corredo cromosomico o genetico del nascituro. Questo esame è cruciale per individuare la presenza di eventuali anomalie cromosomiche o per la diagnosi di malattie genetiche ereditarie. Sebbene sia una procedura preziosa, è importante comprenderne appieno il contesto, i rischi e i benefici.
Che cos'è la Villocentesi e a cosa serve?
I villi coriali rappresentano il tessuto che avvolge l'embrione e che in seguito darà luogo alla placenta. Le cellule di tale tessuto, poste in un appropriato terreno di coltura, vengono fatte crescere in vitro e poi studiate nel loro assetto cromosomico o nel loro DNA. L'esame dei villi coriali, quindi, viene effettuato per esaminare il cariotipo fetale, al fine di evidenziare la presenza di eventuali anomalie cromosomiche, o per la diagnosi di eventuali malattie genetiche ereditarie.
Dal punto di vista psicologico, l'esclusione della presenza di anomalie cromosomiche nel corredo genetico fetale libera la donna da stati d'ansia, consentendole di vivere la gravidanza con serenità.
L'indicazione principale alla villocentesi è rappresentata dallo studio dell'assetto cromosomico fetale mediante l'analisi del cariotipo tradizionale, al fine di evidenziare la presenza di eventuali anomalie cromosomiche. La diagnosi prenatale molecolare (villocentesi genetica) consiste nell'effettuare nel feto, oltre ad un tradizionale studio citogenetico, anche una ricerca, mediante analisi del DNA, delle mutazioni geniche associate alle malattie genetiche più frequenti e più gravi. È importante sottolineare che non si ricercano le malattie genetiche se non c'è un'indicazione precisa, poiché le malattie genetiche sono migliaia e non possono essere testate tutte. È quindi possibile che, nonostante il risultato del cariotipo sia normale, il bambino possa nascere con una malattia genetica.
Quando è indicata la Villocentesi?
Le indicazioni per l'esecuzione della villocentesi includono:
- Età materna avanzata: tradizionalmente, un'età superiore a 35 anni.
- Screening positivi: Test combinato o DNA fetale positivi allo screening.
- Anomalie cromosomiche o genetiche familiari: Quando uno dei genitori o entrambi sono portatori di anomalie del numero dei cromosomi sessuali, portatori di riarrangiamenti cromosomici strutturali, o presentano anomalie genetiche o dei cromosomi.
- Malformazioni fetali rilevate all'ecografia: Ad esempio, in presenza di malformazioni fetali rilevate all'esame ecografico, specialmente in presenza di malformazioni multiple (quadro polimalformativo).
- Precedenti anamnestici: Episodi documentati di interruzione di gravidanza o aborto spontaneo con verosimile malattia cromosomica o genetica associata.
- Malattie genetiche familiari: In cui è possibile effettuare una diagnosi specifica.
- Consulenza specialistica: Il medico genetista è lo specialista che può dare indicazioni specifiche per la ricerca di determinate malattie genetiche o dei cromosomi.
La Procedura della Villocentesi
Il periodo ideale per eseguire la villocentesi è tra la 11ª e 12ª settimana, poiché prima di tale periodo il prelievo può comportare rischi per il feto. La villocentesi non deve mai essere eseguita prima della 10ª settimana compiuta di gestazione. Preliminarmente, prima del prelievo si esegue un esame ecografico per valutare il numero, la vitalità e la posizione del/i feto/i e della placenta. Occorre anche misurare le dimensioni del feto e scegliere la zona più adatta per l'introduzione dell'ago.
Il prelievo dei villi coriali viene effettuato per via transaddominale e consiste nell'introdurre un sottilissimo ago attraverso l'addome materno e prelevare una opportuna quantità di villi coriali, sotto attento e diretto controllo ecografico. L'intervento avviene sempre a paziente supina e senza effettuare alcun tipo di anestesia locale, se non in alcuni protocolli specifici. Preliminarmente viene disinfettato accuratamente l'addome, dall'ombelico al pube, e si delimita il campo d'azione con dei telini sterili. Quando l'ago giunge al margine del chorion, il relativo movimento per circa 10 secondi nello spazio del chorionico permetterà di tranciare ed aspirare il materiale fetale. Tutta la procedura viene seguita direttamente sullo schermo ecografico in "tempo reale". Per il prelievo transaddominale, si esegue una accurata disinfezione della cute e si utilizza una guaina o altro tipo di involucro sterile (guanto chirurgico) per la sonda.
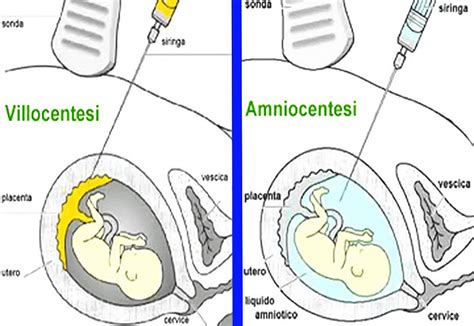
Meno frequentemente, il prelievo può essere effettuato per via transcervicale, vale a dire utilizzando un catetere di polietilene con un mandrino di alluminio o una pinza da biopsia rigida che viene fatto passare attraverso il collo dell'utero. Questo tipo di procedura presenta maggiori difficoltà tecniche e un rischio di aborto spontaneo potenzialmente più elevato rispetto alla via transaddominale.
Dopo il prelievo, il battito cardiaco del feto è ricontrollato con l'ecografia. La maggior parte delle donne descrive la villocentesi come fastidiosa più che dolorosa. Il fastidio della villocentesi effettuata per via trans-cervicale è simile a quello provato in occasione del prelievo per il pap-test. Generalmente, la donna è tenuta in osservazione per circa un'ora dopo il prelievo, soprattutto per controllare la comparsa di eventuali perdite di sangue che possano verificarsi subito dopo l'indagine, e poi può tornare a casa.
L'esame prevede che i frammenti placentari raccolti vengano messi in coltura e inviati al laboratorio per le analisi. Dopo l'esame si consiglia un giorno di riposo ed un'ecografia di controllo a distanza di 7-10 giorni.
Villocentesi nelle Gravidanze Gemellari
La villocentesi nelle gravidanze gemellari si tratta di una evenienza alquanto infrequente, ma non rarissima. Il ricorso a questa procedura, in questi casi, la si effettua per la diagnosi prenatale di malattie genetiche, nel caso in cui vi sia a priori un elevato rischio specifico. Nelle gravidanze gemellari bicoriali (con due placente e due sacchi amniotici), è necessario ottenere materiale genetico da entrambi i gemelli proprio perché il loro corredo genetico è differente. Tra le diverse tecniche riportate in letteratura, la più diffusa e meno rischiosa consiste nell'effettuare due prelievi distinti e consecutivi, con introduzione di due aghi distinti l'uno dopo l'altro sotto controllo ecografico continuo. Nelle gravidanze monocoriali si procederà al campionamento ed al prelievo da un solo sacco amniotico, quando la diagnosi di monocorionicità sarà definitivamente accertata, in assenza di anomalie morfologiche di uno o entrambi i feti e quando la crescita fetale non sia discordante. Nel caso di anomalie ecografiche di uno o di entrambi i feti, in presenza di due sacchi amniotici differenti si procederà al prelievo in entrambi i sacchi, per escludere l'eventualità di mosaicismi.
Rischi Associati alla Villocentesi
La villocentesi, come procedura invasiva, comporta dei rischi, sia per la madre che per il feto. È fondamentale che la villocentesi sia eseguita da uno specialista con specifica esperienza.
Rischi di Aborto Spontaneo
La complicanza più frequentemente osservata dopo la villocentesi risulta essere l'abortività. Il rischio di aborto della tecnica si aggira intorno all'1%, tra i più bassi descritti in letteratura. Di tale percentuale si deve tener conto quando si valuta il rischio/beneficio della procedura diagnostica. Nel recente studio pubblicato del 2019, il rischio che viene attribuito alla sola procedura invasiva della villocentesi è dello 0,3%, al quale però si somma il rischio dell'1,2% di aborto spontaneo che si osserva anche nelle donne che non si sottopongono ad esami invasivi.
Differenze tra Amniocentesi e Villocentesi HD
Uno dei più recenti studi, nonché il più importante, pubblicato nel 2016 in Danimarca e che ha preso in esame 150 mila donne incinte, ha mostrato che il rischio addizionale di questa procedura non supera lo 0,1%. Tradizionalmente, il rischio di aborto dopo villocentesi è considerato del 2%, cioè un caso o due casi ogni 100 procedure. Va messo in conto che se per qualche ragione durante il test l'ago viene inserito non una ma più volte, il rischio può aumentare. Tuttavia, si tratta comunque di episodi molto rari, perché quando amniocentesi e villocentesi vengono eseguite da operatori esperti basta una singola inserzione.
C'è un punto sul quale concordano tutte le indicazioni ufficiali e la gran parte degli esperti: il rischio di perdita fetale è più basso se a eseguire il test è un operatore con sufficiente esperienza. Il rischio dipende dall'esperienza dell'operatore; il fatto che queste procedure vengano centralizzate e fatte da pochi operatori ha cambiato completamente il rischio. Le Linee guida inglesi del Royal College of Obstetricians and Gynaecologists indicano che per mantenere un livello adeguato di competenza ogni operatore dovrebbe eseguire almeno 30 procedure invasive all'anno.
Rischi Materni e Fetali Specifici
- Rischi materni: I rischi materni sono rari. Possono verificarsi perdite di sangue e/o di liquido dai genitali, contrazioni uterine, infezioni intrauterine con febbre. Il rischio che la villocentesi provochi un'infezione è inferiore a 1 ogni 1000 procedure.
- Infezioni: Le complicanze infettive sono rare, più frequenti dopo i prelievi transcervicali che richiedono più di un tentativo. Sterilità della strumentazione e igiene dell'ambiente sono fondamentali.
- Danno fetale: Il prelievo di villi coriali eseguito prima della 10ª settimana di gestazione può associarsi ad un aumento del rischio di provocare lesioni degli arti del feto, note come difetti di riduzione (es. deformità degli arti). L'ICD-11 KD39.1 si riferisce specificamente alle condizioni patologiche o alle complicazioni che colpiscono il feto o il neonato a seguito della villocentesi. L'inserimento dell'ago può causare la rottura di piccoli vasi sanguigni nella placenta, portando alla formazione di un ematoma sottocoriale o retroplacentare. Il rischio di lesioni fetali causate dall'ago è trascurabile, ove si consideri che il prelievo deve essere effettuato sotto controllo ecografico continuo.
- Parto pretermine: È stato segnalato un aumento del rischio di parto pretermine.
Problematiche legate all'analisi dei villi coriali
- Discrepanza tra assetto cromosomico dei villi coriali e cariotipo fetale (mosaicismo): La possibile discrepanza tra l'assetto cromosomico dei villi coriali e il cariotipo fetale con la possibilità di falsi positivi o falsi negativi. I falsi positivi (l'incidenza riportata in ampie casistiche è 1%) sono segnalati soprattutto quando viene utilizzata la sola tecnica diretta e sono controllabili sulla coltura o eventualmente sul liquido amniotico nel secondo trimestre. Il mosaicismo (la presenza cioè di due linee cellulari con differente assetto cromosomico all'interno dello stesso individuo): le cellule dei villi coriali presentano la caratteristica di essere portatrici di mosaicismi veri e propri che poi, al controllo, non sono presenti nei feti. Tale mosaicismo viene riscontrato nell'1% dei campioni prelevati. In caso di mosaicismo la cromosomopatia potrebbe coinvolgere il feto o essere confinata solamente agli annessi extra-embrionari, occorre perciò estendere l'indagine ad altri tessuti fetali (es. liquido amniotico o sangue) per chiarirne il significato clinico.
- Fallimento dell'analisi citogenetica: Nello 0,5-1% dei casi si può verificare il fallimento dell'esame citogenetico a seguito di uno scarso materiale placentare recuperato ed in questo caso si può ripetere il prelievo.
- Aberrazioni "in vitro": La maggior parte delle aberrazioni cromosomiche riscontrate nelle villocentesi sono da riferirsi a pseudomosaicismi. Con tale termine si intende la presenza di un cromosoma extranumerario presente solo nei villi ma del tutto assente nel feto. Questi, ovviamente, non hanno significato clinico.
La Rottura del Sacco Amniotico e la Perdita di Liquido
Sebbene sia più comunemente associata all'amniocentesi, la rottura delle membrane con perdita di liquido amniotico è una potenziale complicanza di qualsiasi procedura invasiva che attraversa il sacco amniotico.
Che cos'è il Liquido Amniotico?
Durante la gravidanza, il feto galleggia nel liquido amniotico contenuto all'interno del sacco amniotico, a sua volta contenuto nell'utero. Il liquido amniotico comincia a formarsi entro i primi 12 giorni dopo il concepimento. All'inizio della gravidanza, è composto per lo più di acqua prodotta dalla madre. Tuttavia, con l'avanzare della gravidanza, il bambino inizia a ingoiare il liquido per poi espellerlo sotto forma di urina. Conseguentemente, a circa 20 settimane di gravidanza, il liquido amniotico è costituito interamente da urina fetale. Il liquido amniotico aiuta a sviluppare i muscoli e le ossa del feto.
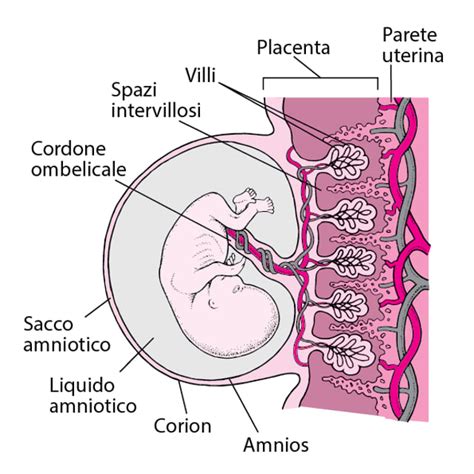
La quantità di liquido amniotico aumenta generalmente fino a circa 36 settimane di età gestazionale, quando raggiunge il livello più alto. Verso la fine della gravidanza, la quantità di liquido amniotico dovrebbe diminuire in preparazione al parto. In generale, il sacco amniotico si rompe in prossimità della fine della prima fase del travaglio. In tale momento, il liquido amniotico rimanente inizia a fuoriuscire attraverso la cervice e la vagina. Tale processo è chiamato comunemente "rottura delle acque". La rottura delle acque può verificarsi in alcune donne come un'improvvisa esplosione di liquido, ma più spesso essa inizia come un lento rivolo.
Complicanze della Rottura del Sacco Amniotico
La precoce fuoriuscita di liquido amniotico durante la gravidanza è associata ad un aumento del rischio di lesioni al neonato. Se una donna inizia a perdere liquido amniotico prima che il bambino sia a termine, è possibile che si verifichino parto prematuro e altre complicazioni. La rottura delle acque al termine della gravidanza è in una normale fase del processo del parto e indica solo che il bambino verrà partorito presto.
- Travaglio difficoltoso.
- Infezioni: In caso di rottura o puntura del sacco amniotico, batteri pericolosi possono fare ingresso nell'utero e provocare lesioni al feto.
- Rottura Prematura delle Membrane (PROM): La fuoriuscita di liquido amniotico può indicare la rottura prematura delle membrane (PROM), una complicazione in cui il sacco amniotico si rompe prima che il bambino sia nella posizione corretta per la nascita. La PROM si verifica in circa il 2% delle gravidanze e può provocare infezioni, prolasso del cordone ombelicale (quando il cordone scende nel canale del parto prima o accanto al bambino, eventualmente compresso) e altri problemi.
- Rottura Prematura delle Membrane Prima del Termine (PPROM): La PROM può anche verificarsi prematuramente, nel qual caso è nota come rottura prematura delle membrane prima del termine (PPROM).
- Oligoidramnios: L'oligoidramnios, PROM, PPROM e altre complicanze associate alla fuoriuscita di liquido amniotico possono essere molto pericolosi. L'oligoidramnios (quantità troppo bassa di liquido amniotico) si verifica in circa il 4% di tutte le gravidanze. È più comune nelle gravidanze oltre il termine - cioè, quando sono trascorse 40 settimane di e.g. ed il bambino non è ancora stato partorito. Può aumentare il rischio di complicanze, in particolare il prolasso del cordone ombelicale. A volte, le donne con oligoidramnios avranno bisogno di parto cesareo.
- Polidramnios: Il Polihidramnios (quantità troppo elevata di liquido amniotico, il contrario dell'oligoidramnios) si verifica in circa l'1% di tutte le gravidanze.
Come identificare la perdita di liquido amniotico
Alcune gestanti hanno difficoltà a capire se stiano veramente perdendo liquido amniotico o se si tratti della fuoriuscita di un'altra sostanza (come l'urina o le perdite vaginali). I segni ed i sintomi della perdita di liquido amniotico possono essere subdoli. L'urina di solito ha un odore ed è di colore giallo. Sebbene le donne in gravidanza abbiano spesso perdite di urina, in genere mantengono un certo livello di controllo sul suo rilascio, mentre tale controllo non si ha per il liquido vaginale o il liquido amniotico. Il liquido vaginale è solitamente bianco o giallognolo. Il liquido amniotico non ha odore. Può essere chiaro, avere macchie bianche o contenere piccole quantità di muco o sangue.
Al fine di determinare se una sostanza è liquido amniotico, Healthline raccomanda di svuotare prima la vescica e quindi di indossare un assorbente per un periodo di tempo da 30 minuti ad un'ora. Dovresti anche chiamare immediatamente il medico se il liquido fuoriuscito ha un colore giallo o marroncino. Ciò potrebbe significare che il feto ha espulso meconio (materiale di scarto che fuoriesce dall'ano); se il meconio viene aspirato dal feto, entrando nei suoi polmoni, possono verificarsi delle conseguenze pericolose. Se sospetti di aver perso liquido amniotico, la cosa migliore da fare è chiamare subito un dottore.
Durante la gravidanza, il ginecologo dovrebbe monitorare la quantità di liquido amniotico utilizzando la tecnologia a ultrasuoni. Tale controllo è molto importante perché il bambino necessita di una certa quantità di liquido amniotico per svilupparsi correttamente. La mancata valutazione del volume del liquido amniotico durante i test prenatali costituisce una condotta negligente contraria alle leggi dell'arte medica. Si è in presenza di negligenza anche se un medico o un'infermiera respingono le preoccupazioni di una donna incinta circa la perdita di liquido amniotico. Se i medici non riescono a riconoscere/reagire alla fuoriuscita di liquido amniotico e tale condotta è in collegamento con lesioni subite dal bambino, si tratta di malasanità.
Misure per Ridurre i Rischi
Decidere se eseguire la diagnosi prenatale (amniocentesi o villocentesi) durante la gravidanza può essere difficile, ma è necessario ricordare che non si deve ricorrere a tali tecniche diagnostiche se non lo si vuole. La scelta deve essere informata e consapevole.
Screening e Tempistiche
Prima di procedere con la villocentesi, è opportuno eseguire test di screening non invasivi (come il NIPT - Test del DNA fetale nel sangue materno). Questi test possono aiutare a identificare le gravidanze a rischio elevato, limitando l'uso delle procedure invasive ai casi in cui sono realmente necessarie. Il timing corretto è fondamentale: la villocentesi non deve mai essere eseguita prima della 10ª settimana compiuta di gestazione.
Esperienza dell'Operatore e Centro Specializzato
Per minimizzare i rischi, è cruciale che la procedura sia eseguita da un operatore con sufficiente esperienza e in un centro specializzato. Il rischio dipende dall'esperienza dell'operatore; il fatto che queste procedure vengano centralizzate e fatte da pochi operatori ha cambiato completamente il rischio. Le Linee guida inglesi del Royal College of Obstetricians and Gynaecologists suggeriscono che per mantenere un livello adeguato di competenza ogni operatore dovrebbe eseguire almeno 30 procedure invasive all'anno. Affidarsi a centri di provata esperienza contribuisce anche a garantire la sterilità della strumentazione e l'igiene dell'ambiente, aspetti fondamentali per prevenire le infezioni.
Profilassi e Riposo Post-Procedura
Nelle gestanti Rh negative e con partner Rh positivo, è necessario effettuare, dopo la villocentesi, la profilassi anti-D mediante somministrazione di immunoglobuline specifiche al fine di ridurre il rischio di isoimmunizzazione Rh, una patologia che può avere conseguenze gravi per il feto/neonato. Nelle donne già immunizzate, l'esecuzione della biopsia dei villi coriali è controindicata.
Non ci sono indicazioni ad effettuare uno screening infettivologico pre-villocentesi o una profilassi antibiotica o una terapia tocolitica (cioè rivolta a contrastare le contrazioni uterine) da utilizzare routinariamente in preparazione di una biopsia dei villi coriali. La maggior parte degli studi disponibili sull'argomento dice che non c'è ragione di utilizzare la profilassi antibiotica di routine. Allo stesso modo, non ci sono evidenze scientifiche a favore dell'uso di farmaci miorilassanti (tocolitici) o del riposo prolungato dopo la procedura. Il buonsenso suggerisce di stare un attimo riguardate, ma non ci sono evidenze che dimostrino che il riposo modifichi la percentuale di perdita fetale.